Transkript
ALLERGIE
Aktuelle Aspekte der atopischen Dermatitis
von Brunello Wüthrich
In diesem Beitrag wird das Krankheitsbild der atopischen Dermatitis (Neurodermitis) unter verschiedenen aktuellen Gesichtspunkten wie «atopische Karriere», Atopie-Patchtests, immunologische Vorgänge, Besiedelung mit Staphylococcus aureus und saprophytären Pilzen sowie antimikrobielle Textilien und Immunmodulatoren in der Behandlung diskutiert.
40 Prozent der von Pädiatern und Dermatologen nachuntersuchten Patienten später ein Asthma bronchiale. Davon betroffen sind vorwiegend die Kinder, welche bereits im Alter von weniger als zwei Jahren auf Pollen, Hausstaubmilben oder auf Kuhmilch und Ei sensibilisiert waren (IgEassoziierte Subgruppe), während die nicht-IgE-assoziierte, «intrinsische» Subgruppe praktisch nie ein Asthma oder eine Pollinose entwickelt (siehe auch Tabelle und Abbildung 1).
Für eine kausale Behandlung von Kindern mit atopischer Dermatitis ergibt sich somit die Notwendigkeit, frühzeitig und immer wieder Allergietests durchzuführen und – bei IgE-assoziiertem Typ – auf Tierhaltung zu verzichten, Hausstaubmilbensanierungen einzuleiten und allenfalls eine Langzeittherapie mit Antihistaminika durchzuführen, um der Entwicklung eines späteren Asthmas vorzubeugen, wie es die ETAC-Studie demonstrierte.
D ie atopische Dermatitis oder Neurodermitis ist eine entzündliche, multifaktorielle Erkrankung mit verschiedenen Aspekten und assoziierten Störungen. Ihr liegt eine genetische Prädisposition zugrunde, und sie wird durch verschiedene Umweltfaktoren ausgelöst.
Atopische Dermatitis (Neurodermitis)
Mit IgE-Sensibilisierung auf Inhalations- Keine spezifische IgE-Sensibilisierung,
oder Nahrungsmittelallergene
totales Serum-IgE nicht erhöht
Neurodermitis atopica (IgE-assoziiert) Neurodermitis (nicht IgE-assoziiert)
Tabelle: Die beiden Subtypen der atopischen Dermatitis (Neurodermitis)
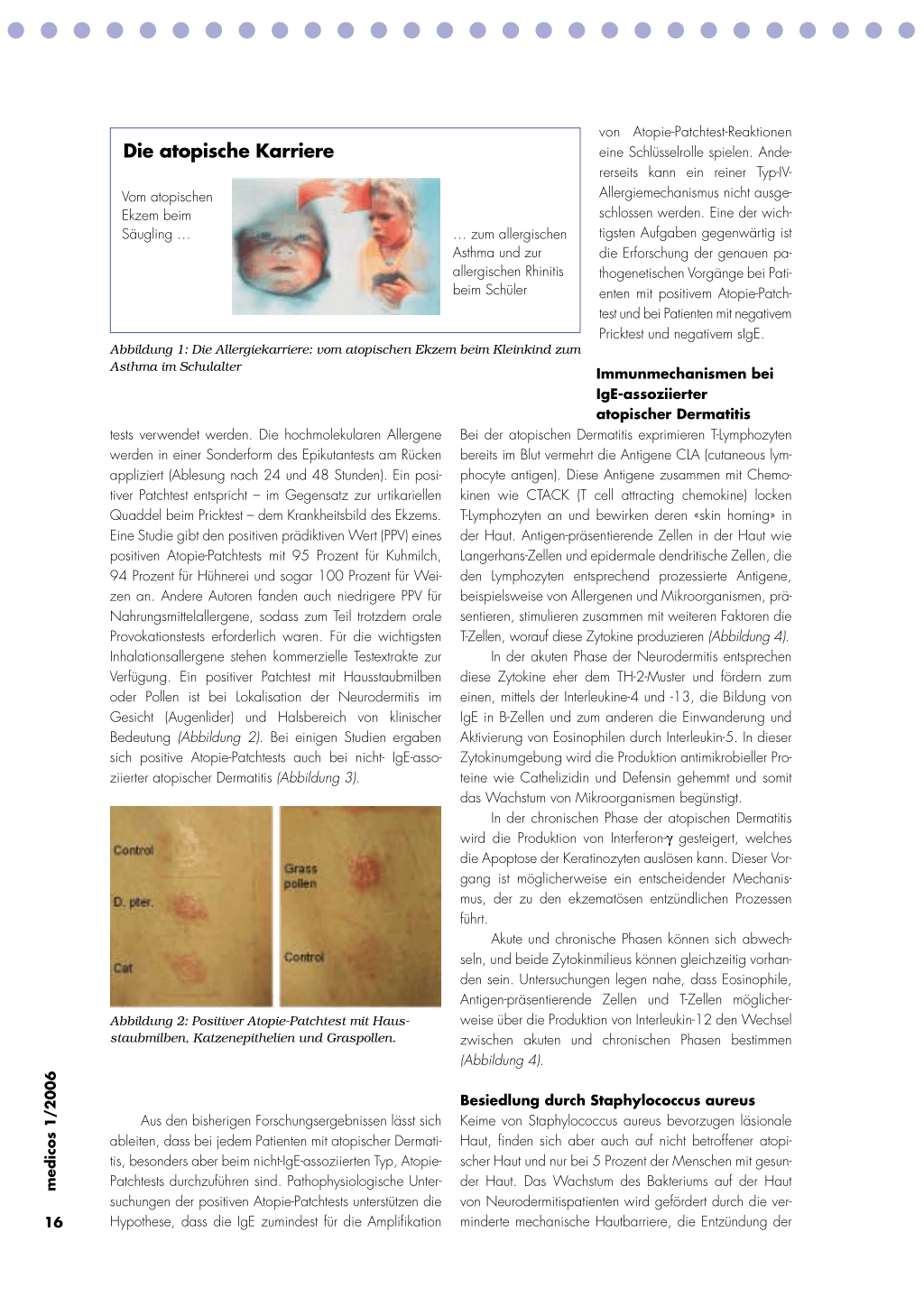
Atopische Karriere Unter «atopischer Karriere» (atopy march) des Kindes mit atopischer Dermatitis versteht man das Hinzutreten einer Nahrungsmittelallergie, einer allergischen Rhinitis und eines Asthma bronchiale im Laufe von Monaten oder Jahren. Wie Studien zeigen, entwickeln im Durchschnitt
Atopie-Patchtests Bei der Ermittlung der klinischen Aktualität einer IgE-Sensibilisierung auf Nahrungsmittel bei Kindern mit atopischer Dermatitis kann heute die Durchführung oraler Provokationstests markant reduziert werden, wenn neben Pricktests und spezifischen IgE-Bestimmungen zusätzlich Atopie-Patch-
15
medicos 1/2006
Die atopische Karriere
von Atopie-Patchtest-Reaktionen eine Schlüsselrolle spielen. Ande-
rerseits kann ein reiner Typ-IV-
Vom atopischen Ekzem beim Säugling …
… zum allergischen
Allergiemechanismus nicht ausgeschlossen werden. Eine der wichtigsten Aufgaben gegenwärtig ist
Asthma und zur
die Erforschung der genauen pa-
allergischen Rhinitis beim Schüler
thogenetischen Vorgänge bei Patienten mit positivem Atopie-Patch-
test und bei Patienten mit negativem
Pricktest und negativem sIgE. Abbildung 1: Die Allergiekarriere: vom atopischen Ekzem beim Kleinkind zum
Asthma im Schulalter
Immunmechanismen bei
IgE-assoziierter
atopischer Dermatitis
tests verwendet werden. Die hochmolekularen Allergene Bei der atopischen Dermatitis exprimieren T-Lymphozyten
werden in einer Sonderform des Epikutantests am Rücken bereits im Blut vermehrt die Antigene CLA (cutaneous lym-
appliziert (Ablesung nach 24 und 48 Stunden). Ein posi- phocyte antigen). Diese Antigene zusammen mit Chemo-
tiver Patchtest entspricht – im Gegensatz zur urtikariellen kinen wie CTACK (T cell attracting chemokine) locken
Quaddel beim Pricktest – dem Krankheitsbild des Ekzems. T-Lymphozyten an und bewirken deren «skin homing» in
Eine Studie gibt den positiven prädiktiven Wert (PPV) eines der Haut. Antigen-präsentierende Zellen in der Haut wie
positiven Atopie-Patchtests mit 95 Prozent für Kuhmilch, Langerhans-Zellen und epidermale dendritische Zellen, die
94 Prozent für Hühnerei und sogar 100 Prozent für Wei- den Lymphozyten entsprechend prozessierte Antigene,
zen an. Andere Autoren fanden auch niedrigere PPV für beispielsweise von Allergenen und Mikroorganismen, prä-
Nahrungsmittelallergene, sodass zum Teil trotzdem orale sentieren, stimulieren zusammen mit weiteren Faktoren die
Provokationstests erforderlich waren. Für die wichtigsten T-Zellen, worauf diese Zytokine produzieren (Abbildung 4).
Inhalationsallergene stehen kommerzielle Testextrakte zur
In der akuten Phase der Neurodermitis entsprechen
Verfügung. Ein positiver Patchtest mit Hausstaubmilben diese Zytokine eher dem TH-2-Muster und fördern zum
oder Pollen ist bei Lokalisation der Neurodermitis im einen, mittels der Interleukine-4 und -13, die Bildung von
Gesicht (Augenlider) und Halsbereich von klinischer IgE in B-Zellen und zum anderen die Einwanderung und
Bedeutung (Abbildung 2). Bei einigen Studien ergaben Aktivierung von Eosinophilen durch Interleukin-5. In dieser
sich positive Atopie-Patchtests auch bei nicht- IgE-asso- Zytokinumgebung wird die Produktion antimikrobieller Pro-
ziierter atopischer Dermatitis (Abbildung 3).
teine wie Cathelizidin und Defensin gehemmt und somit
das Wachstum von Mikroorganismen begünstigt.
In der chronischen Phase der atopischen Dermatitis
wird die Produktion von Interferon-γ gesteigert, welches
die Apoptose der Keratinozyten auslösen kann. Dieser Vor-
gang ist möglicherweise ein entscheidender Mechanis-
mus, der zu den ekzematösen entzündlichen Prozessen
führt.
Akute und chronische Phasen können sich abwech-
seln, und beide Zytokinmilieus können gleichzeitig vorhan-
den sein. Untersuchungen legen nahe, dass Eosinophile,
Antigen-präsentierende Zellen und T-Zellen möglicher-
Abbildung 2: Positiver Atopie-Patchtest mit Haus-
weise über die Produktion von Interleukin-12 den Wechsel
staubmilben, Katzenepithelien und Graspollen.
zwischen akuten und chronischen Phasen bestimmen
(Abbildung 4).
medicos 1/2006
Besiedlung durch Staphylococcus aureus Aus den bisherigen Forschungsergebnissen lässt sich Keime von Staphylococcus aureus bevorzugen läsionale ableiten, dass bei jedem Patienten mit atopischer Dermati- Haut, finden sich aber auch auf nicht betroffener atopitis, besonders aber beim nicht-IgE-assoziierten Typ, Atopie- scher Haut und nur bei 5 Prozent der Menschen mit gesunPatchtests durchzuführen sind. Pathophysiologische Unter- der Haut. Das Wachstum des Bakteriums auf der Haut suchungen der positiven Atopie-Patchtests unterstützen die von Neurodermitispatienten wird gefördert durch die ver16 Hypothese, dass die IgE zumindest für die Amplifikation minderte mechanische Hautbarriere, die Entzündung der
Antigen-präsentierenden Zellen so-
Allergene
wie mit den Makrophagen inter-
n = 31 Derm. pteronys. n = 7 Katzenepithelien n = 8 Gräserpollen n = 16 Birkenpollen n = 11 Hühnerei n = 16 Sellerie n = 18 Weizenmehl
agieren und so eine Antigenspezifische T-Zell-Proliferation und massive Stimulation der T-Lymphozyten bewirken. Die Toxine können zusätzlich die Bildung spezifischer IgE-Antikörper induzieren, wobei die Menge wiederum von der Krankheitsaktivität bestimmt wird.
+ APT in 53 von 314 Patienten (17%) + APT in 22 von 314 Patienten (7%) ohne positive Prick-Tests oder slgE
Es kommt zur Degranulation von Mastzellen und Basophilen oder einer Aktivierung von Langerhans-
Zellen und somit zur Zunahme der
Abbildung 3: Ergebnisse einer multizentrischen Studie mit Atopie-Patchtest (APT) bei atopischem Ekzem (n = 314 ) .
Gewebsentzündung. Eine Untersuchung zeigte, dass die Stimulation
peripherer mononukleärer Zellen
oberen Dermis sowie die geschwächte Abwehr und wei- mit Staphylococcus-Enterotoxin B (SEB), Hausstaubmilben
tere immunologische Vorgänge. Bei über 90 Prozent der und Phytohämagglutinin besonders bei SEB eine AusschütNeurodermitiker beträgt die Besiedlungsdichte 10 7 Bakte- tung von IL-5 ausschliesslich bei den Probanden mit atopi-
rien pro cm2, welche mit der Krankheitsaktivität korreliert. scher Dermatitis hervorrief, während IL-4 oder Interferon-γ
auch bei den gesunden Probanden und den Atopikern
Akute Entzündung
Chronisches Stadium
nachgewiesen wurde.
Staph. aureus ist für die atopische Dermatitis sowohl als
Epidermis
Infekterreger als auch Produzent von bakteriellen Superan-
tigenen von grosser Bedeutung und erfordert deshalb in
Dermis
DZ/LHZ Endothelium Peripheres Blut
vielen Fällen eine antiinfektiöse Behandlung. Effizient ist eine Kombinationstherapie mit topischen Steroiden und Kalzineurininhibitoren, wodurch die Bakterienbesiedelung vermindert und die durch Superantigene ausgelöste Bildung von T-Zellen blockiert wird. Antimikrobiell wirken
Lymphknoten
auch topische Fusidinsäure sowie silberbeschichtete Textilien (siehe auch Abschnitt Erweiterung der Therapiemög-
Abbildung 4: Pathophysiologie der IgE-assoziierten atopischen Dermatitis. Imunologisches Netzwerk des akuten und des chronischen Stadiums (siehe [1]).
lichkeiten).
Besiedlung durch saprophytäre Pilze Auch gegen Pilzallergene wie Coprinus comatus und
Malassezia furfur sive sympodialis lassen sich IgE-Antikör-
Hauptursache der Kolonisation und der Aufrechter- per fast ausschliesslich bei Patienten mit Neurodermitis
haltung des Entzündungsprozesses ist die gestörte Lipidzu- nachweisen. Der lipophile Hefepilz Malassezia findet sich
sammensetzung im Stratum corneum, in welches ungenü- bei nahezu 90 Prozent der Neurodermitiker, gegenüber
gend antimikrobiell wirkende Ceramide eingelagert 77 Prozent der Normalbevölkerung mit einer Kolonisierung.
werden. Studien geben Hinweise, dass auch Staph. Eine Sensibilisierung auf Malassezia-Extrakt liegt bei 30 bis
aureus selbst die Hydrolyse der Ceramide beschleunigt. 80 Prozent der Neurodermitiker vor und scheint ein krank-
Weiter werden durch das Kratzen und die Zytokinaus- heitsspezifischer Prozess zu sein. Die IgE-Titerhöhe korreliert
schüttung (IL-4 und IL-5 aus TH-2-Zellen) in akuten Phasen mit der Aktivität der atopischen Dermatitis. In einer Untersu-
die Fibronektinsynthese und Plasmaexsudation von Fibri- chung wiesen 74 Prozent der Neurodermitikerprobanden
medicos 1/2006
nogen induziert, sodass Staph. aureus mit speziellen Ad- mit nachweisbaren sIgE auf Malassezia einen positiven
hesinen leicht an die Dermis andocken kann. In chroni- Lymphozytenproliferationstest auf Malassezia-Extrakt auf.
schen Phasen der atopischen Dermatitis hingegen ist die
Es wird postuliert, dass Malassezia als Allergen
Haut licheninfiziert und eine Besiedlung viel seltener, da durch die gestörte Hautbarriere einzudringen vermag und
ein TH-1-Entzündungsinfiltrat vorliegt.
so eine allergische Reaktion vom verzögerten Typ aus-
Als dritter Faktor produziert Staph. aureus immun- gelöst werden kann. Es konnte auch gezeigt werden, dass
modulierende Toxine, die mit den T-Zell-Rezeptoren auf eine direkte Sensibilisierung über die Haut möglich ist,
18 den Lymphozyten und den MHC-II-Molekülen auf den indem unreife Langerhans-Zellen Malassezia-Allergene
unabhängig von der IgE-vermittelten Route aufnehmen. Antimikrobielle Textilien
Sowohl eine topische (Shampoo und Creme) als auch eine Zur antimikrobiellen Behandlung von Ekzemschüben eig-
systemische Therapie mit Ketoconazol bei Probanden nen sich silberbeschichtete Textilien sowie Seidentextilien.
führte zu einer statistisch relevanten Verbesserung der ato- Der Wirkmechanismus der Silberionen in antimikrobiellen
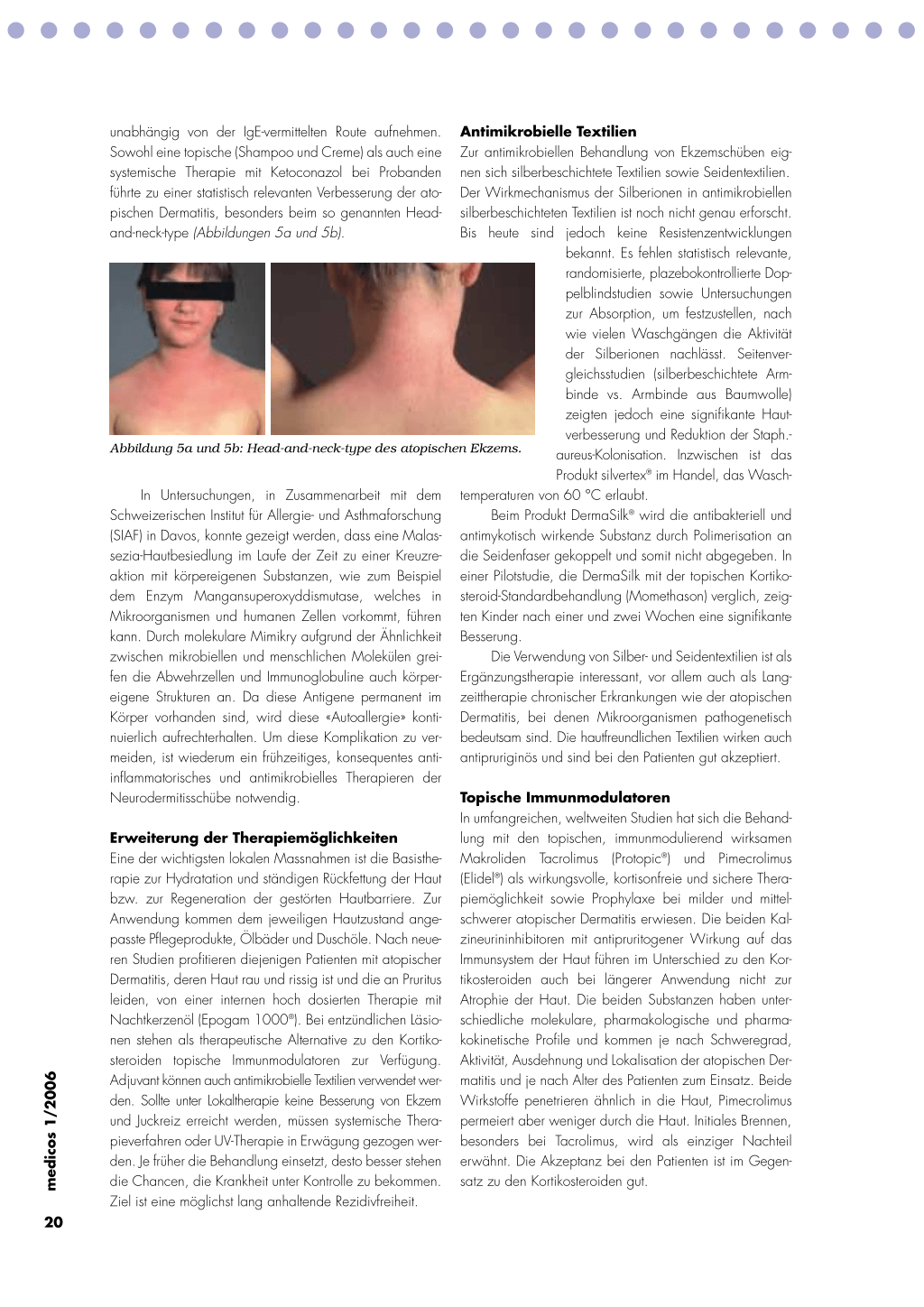
pischen Dermatitis, besonders beim so genannten Head- silberbeschichteten Textilien ist noch nicht genau erforscht.
and-neck-type (Abbildungen 5a und 5b).
Bis heute sind jedoch keine Resistenzentwicklungen
bekannt. Es fehlen statistisch relevante,
randomisierte, plazebokontrollierte Dop-
pelblindstudien sowie Untersuchungen
zur Absorption, um festzustellen, nach
wie vielen Waschgängen die Aktivität
der Silberionen nachlässt. Seitenver-
gleichsstudien (silberbeschichtete Arm-
binde vs. Armbinde aus Baumwolle)
zeigten jedoch eine signifikante Haut-
Abbildung 5a und 5b: Head-and-neck-type des atopischen Ekzems.
verbesserung und Reduktion der Staph.aureus-Kolonisation. Inzwischen ist das
Produkt silvertex® im Handel, das Wasch-
In Untersuchungen, in Zusammenarbeit mit dem temperaturen von 60 °C erlaubt.
Schweizerischen Institut für Allergie- und Asthmaforschung
Beim Produkt DermaSilk® wird die antibakteriell und
(SIAF) in Davos, konnte gezeigt werden, dass eine Malas- antimykotisch wirkende Substanz durch Polimerisation an
sezia-Hautbesiedlung im Laufe der Zeit zu einer Kreuzre- die Seidenfaser gekoppelt und somit nicht abgegeben. In
aktion mit körpereigenen Substanzen, wie zum Beispiel einer Pilotstudie, die DermaSilk mit der topischen Kortiko-
dem Enzym Mangansuperoxyddismutase, welches in steroid-Standardbehandlung (Momethason) verglich, zeig-
Mikroorganismen und humanen Zellen vorkommt, führen ten Kinder nach einer und zwei Wochen eine signifikante
kann. Durch molekulare Mimikry aufgrund der Ähnlichkeit Besserung.
zwischen mikrobiellen und menschlichen Molekülen grei-
Die Verwendung von Silber- und Seidentextilien ist als
fen die Abwehrzellen und Immunoglobuline auch körper- Ergänzungstherapie interessant, vor allem auch als Lang-
eigene Strukturen an. Da diese Antigene permanent im zeittherapie chronischer Erkrankungen wie der atopischen
Körper vorhanden sind, wird diese «Autoallergie» konti- Dermatitis, bei denen Mikroorganismen pathogenetisch
nuierlich aufrechterhalten. Um diese Komplikation zu ver- bedeutsam sind. Die hautfreundlichen Textilien wirken auch
meiden, ist wiederum ein frühzeitiges, konsequentes anti- antipruriginös und sind bei den Patienten gut akzeptiert.
inflammatorisches und antimikrobielles Therapieren der
Neurodermitisschübe notwendig.
Topische Immunmodulatoren
In umfangreichen, weltweiten Studien hat sich die Behand-
Erweiterung der Therapiemöglichkeiten
lung mit den topischen, immunmodulierend wirksamen
Eine der wichtigsten lokalen Massnahmen ist die Basisthe- Makroliden Tacrolimus (Protopic®) und Pimecrolimus
rapie zur Hydratation und ständigen Rückfettung der Haut (Elidel®) als wirkungsvolle, kortisonfreie und sichere Thera-
bzw. zur Regeneration der gestörten Hautbarriere. Zur piemöglichkeit sowie Prophylaxe bei milder und mittel-
Anwendung kommen dem jeweiligen Hautzustand ange- schwerer atopischer Dermatitis erwiesen. Die beiden Kal-
passte Pflegeprodukte, Ölbäder und Duschöle. Nach neue- zineurininhibitoren mit antipruritogener Wirkung auf das
ren Studien profitieren diejenigen Patienten mit atopischer Immunsystem der Haut führen im Unterschied zu den Kor-
Dermatitis, deren Haut rau und rissig ist und die an Pruritus tikosteroiden auch bei längerer Anwendung nicht zur
leiden, von einer internen hoch dosierten Therapie mit Atrophie der Haut. Die beiden Substanzen haben unter-
Nachtkerzenöl (Epogam 1000®). Bei entzündlichen Läsio- schiedliche molekulare, pharmakologische und pharma-
nen stehen als therapeutische Alternative zu den Kortiko- kokinetische Profile und kommen je nach Schweregrad,
steroiden topische Immunmodulatoren zur Verfügung. Aktivität, Ausdehnung und Lokalisation der atopischen Der-
medicos 1/2006
Adjuvant können auch antimikrobielle Textilien verwendet wer- matitis und je nach Alter des Patienten zum Einsatz. Beide
den. Sollte unter Lokaltherapie keine Besserung von Ekzem Wirkstoffe penetrieren ähnlich in die Haut, Pimecrolimus
und Juckreiz erreicht werden, müssen systemische Thera- permeiert aber weniger durch die Haut. Initiales Brennen,
pieverfahren oder UV-Therapie in Erwägung gezogen wer- besonders bei Tacrolimus, wird als einziger Nachteil
den. Je früher die Behandlung einsetzt, desto besser stehen erwähnt. Die Akzeptanz bei den Patienten ist im Gegen-
die Chancen, die Krankheit unter Kontrolle zu bekommen. satz zu den Kortikosteroiden gut.
Ziel ist eine möglichst lang anhaltende Rezidivfreiheit.
20
Patientenschulung
Zur Verbesserung der Lebensqualität der Betroffenen
wurde in den letzten Jahren die Neurodermitisschulung ent-
wickelt und etabliert.
In der Schweiz bietet die Organisation aha! (Schwei-
zerisches Zentrum für Allergie, Haut und Asthma; siehe
auch: www.ahaswiss.ch) ein in dieser Form einzigartiges
Netz von Schulungen an, welche speziell auf die Bedürf-
nisse der Eltern und/oder Bezugspersonen von Kindern mit
Neurodermitis zugeschnitten sind. Die regionalen Veran-
staltungen werden von interdisziplinären Teams aus den
Bereichen Medizin, Psychologie und Ernährung erarbeitet
und geleitet. Ebenfalls setzt sich die Neurodermitis Stiftung
Schweiz (Internetseite: www.neurodermitis.sns.ch; E-Mail:
info@sns.ch) mit Öffentlichkeits- und Aufklärungsarbeit, För-
derung von Wissenschaft und Forschung sowie Beratung
und Hilfe für Neurodermitispatientinnen und -patienten
sowie deren Angehörige ein.
q
Korrespondenzadresse: Prof. Dr. med. Brunello Wüthrich Facharzt FMH für Allergologie und Dermatologie Spital Zollikerberg Trichtenhauserstrasse 20 8125 Zollikerberg E-Mail: wuethric@unizh.ch; bs.wuethrich@bluewin.ch
Literatur: 1. Wüthrich B., Roll A., Fischer B., Senti G. et al.: Aktuelles zur atopischen Dermatitis (Neurodermitis), Allergologie 2005; 3: 92–104. 2. Wüthrich B., Roll A., Schmid-Grendelmeier P.: Infektionen auf Atopikerhaut (Teil 1). Staphylococcus aureus bei Neurodermitis, Hautnah dermatologie (D) 2005; 5: 8888–8891. 3. Wüthrich B., Fischer Casagrande B., Schmid-Grendelmeier P.: Infektionen auf Atopikerhaut (Teil 2). Rolle saprophytärer Pilze beim atopischen Ekzem. Hautnah dermatologie (D) 2005; 21/6: 297–299.
Weitere Literatur beim Verfasser