Transkript
Pädiatrie 3/19
32
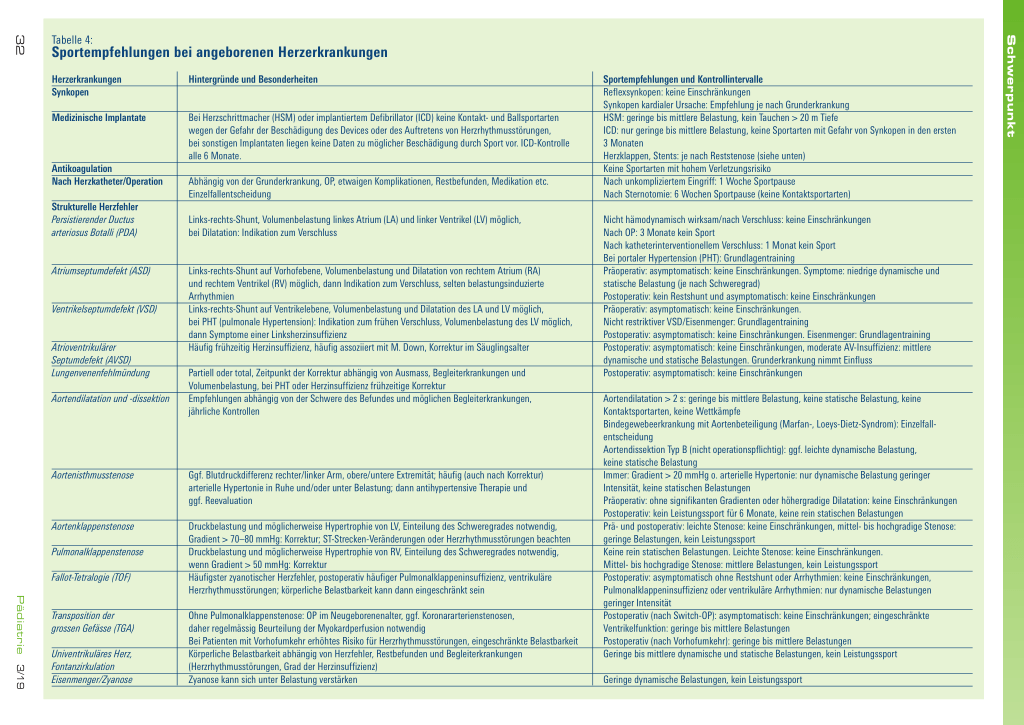
Tabelle 4:
Sportempfehlungen bei angeborenen Herzerkrankungen
Herzerkrankungen Synkopen
Hintergründe und Besonderheiten
Medizinische Implantate
Antikoagulation Nach Herzkatheter/Operation
Strukturelle Herzfehler Persistierender Ductus arteriosus Botalli (PDA)
Bei Herzschrittmacher (HSM) oder implantiertem Defibrillator (ICD) keine Kontakt- und Ballsportarten wegen der Gefahr der Beschädigung des Devices oder des Auftretens von Herzrhythmusstörungen, bei sonstigen Implantaten liegen keine Daten zu möglicher Beschädigung durch Sport vor. ICD-Kontrolle alle 6 Monate.
Abhängig von der Grunderkrankung, OP, etwaigen Komplikationen, Restbefunden, Medikation etc. Einzelfallentscheidung
Links-rechts-Shunt, Volumenbelastung linkes Atrium (LA) und linker Ventrikel (LV) möglich, bei Dilatation: Indikation zum Verschluss
Atriumseptumdefekt (ASD)
Ventrikelseptumdefekt (VSD)
Atrioventrikulärer Septumdefekt (AVSD) Lungenvenenfehlmündung Aortendilatation und -dissektion
Links-rechts-Shunt auf Vorhofebene, Volumenbelastung und Dilatation von rechtem Atrium (RA) und rechtem Ventrikel (RV) möglich, dann Indikation zum Verschluss, selten belastungsinduzierte Arrhythmien Links-rechts-Shunt auf Ventrikelebene, Volumenbelastung und Dilatation des LA und LV möglich, bei PHT (pulmonale Hypertension): Indikation zum frühen Verschluss, Volumenbelastung des LV möglich, dann Symptome einer Linksherzinsuffizienz Häufig frühzeitig Herzinsuffizienz, häufig assoziiert mit M. Down, Korrektur im Säuglingsalter
Partiell oder total, Zeitpunkt der Korrektur abhängig von Ausmass, Begleiterkrankungen und Volumenbelastung, bei PHT oder Herzinsuffizienz frühzeitige Korrektur Empfehlungen abhängig von der Schwere des Befundes und möglichen Begleiterkrankungen, jährliche Kontrollen
Aortenisthmusstenose
Aortenklappenstenose Pulmonalklappenstenose Fallot-Tetralogie (TOF)
Transposition der grossen Gefässe (TGA) Univentrikuläres Herz, Fontanzirkulation Eisenmenger/Zyanose
Ggf. Blutdruckdifferenz rechter/linker Arm, obere/untere Extremität; häufig (auch nach Korrektur) arterielle Hypertonie in Ruhe und/oder unter Belastung; dann antihypertensive Therapie und ggf. Reevaluation
Druckbelastung und möglicherweise Hypertrophie von LV, Einteilung des Schweregrades notwendig, Gradient > 70–80 mmHg: Korrektur; ST-Strecken-Veränderungen oder Herzrhythmusstörungen beachten Druckbelastung und möglicherweise Hypertrophie von RV, Einteilung des Schweregrades notwendig, wenn Gradient > 50 mmHg: Korrektur Häufigster zyanotischer Herzfehler, postoperativ häufiger Pulmonalklappeninsuffizienz, ventrikuläre Herzrhythmusstörungen; körperliche Belastbarkeit kann dann eingeschränkt sein
Ohne Pulmonalklappenstenose: OP im Neugeborenenalter, ggf. Koronararterienstenosen, daher regelmässig Beurteilung der Myokardperfusion notwendig Bei Patienten mit Vorhofumkehr erhöhtes Risiko für Herzrhythmusstörungen, eingeschränkte Belastbarkeit Körperliche Belastbarkeit abhängig von Herzfehler, Restbefunden und Begleiterkrankungen (Herzrhythmusstörungen, Grad der Herzinsuffizienz) Zyanose kann sich unter Belastung verstärken
Sportempfehlungen und Kontrollintervalle Reflexsynkopen: keine Einschränkungen Synkopen kardialer Ursache: Empfehlung je nach Grunderkrankung HSM: geringe bis mittlere Belastung, kein Tauchen > 20 m Tiefe ICD: nur geringe bis mittlere Belastung, keine Sportarten mit Gefahr von Synkopen in den ersten 3 Monaten Herzklappen, Stents: je nach Reststenose (siehe unten) Keine Sportarten mit hohem Verletzungsrisiko Nach unkompliziertem Eingriff: 1 Woche Sportpause Nach Sternotomie: 6 Wochen Sportpause (keine Kontaktsportarten)
Nicht hämodynamisch wirksam/nach Verschluss: keine Einschränkungen Nach OP: 3 Monate kein Sport Nach katheterinterventionellem Verschluss: 1 Monat kein Sport Bei portaler Hypertension (PHT): Grundlagentraining Präoperativ: asymptomatisch: keine Einschränkungen. Symptome: niedrige dynamische und statische Belastung (je nach Schweregrad) Postoperativ: kein Restshunt und asymptomatisch: keine Einschränkungen Präoperativ: asymptomatisch: keine Einschränkungen. Nicht restriktiver VSD/Eisenmenger: Grundlagentraining Postoperativ: asymptomatisch: keine Einschränkungen. Eisenmenger: Grundlagentraining Postoperativ: asymptomatisch: keine Einschränkungen, moderate AV-Insuffizienz: mittlere dynamische und statische Belastungen. Grunderkrankung nimmt Einfluss Postoperativ: asymptomatisch: keine Einschränkungen
Aortendilatation > 2 s: geringe bis mittlere Belastung, keine statische Belastung, keine Kontaktsportarten, keine Wettkämpfe Bindegewebeerkrankung mit Aortenbeteiligung (Marfan-, Loeys-Dietz-Syndrom): Einzelfallentscheidung Aortendissektion Typ B (nicht operationspflichtig): ggf. leichte dynamische Belastung, keine statische Belastung Immer: Gradient > 20 mmHg o. arterielle Hypertonie: nur dynamische Belastung geringer Intensität, keine statischen Belastungen Präoperativ: ohne signifikanten Gradienten oder höhergradige Dilatation: keine Einschränkungen Postoperativ: kein Leistungssport für 6 Monate, keine rein statischen Belastungen Prä- und postoperativ: leichte Stenose: keine Einschränkungen, mittel- bis hochgradige Stenose: geringe Belastungen, kein Leistungssport Keine rein statischen Belastungen. Leichte Stenose: keine Einschränkungen. Mittel- bis hochgradige Stenose: mittlere Belastungen, kein Leistungssport Postoperativ: asymptomatisch ohne Restshunt oder Arrhythmien: keine Einschränkungen, Pulmonalklappeninsuffizienz oder ventrikuläre Arrhythmien: nur dynamische Belastungen geringer Intensität Postoperativ (nach Switch-OP): asymptomatisch: keine Einschränkungen; eingeschränkte Ventrikelfunktion: geringe bis mittlere Belastungen Postoperativ (nach Vorhofumkehr): geringe bis mittlere Belastungen Geringe bis mittlere dynamische und statische Belastungen, kein Leistungssport
Geringe dynamische Belastungen, kein Leistungssport
Schwerpunkt
33
3/19 Pädiatrie
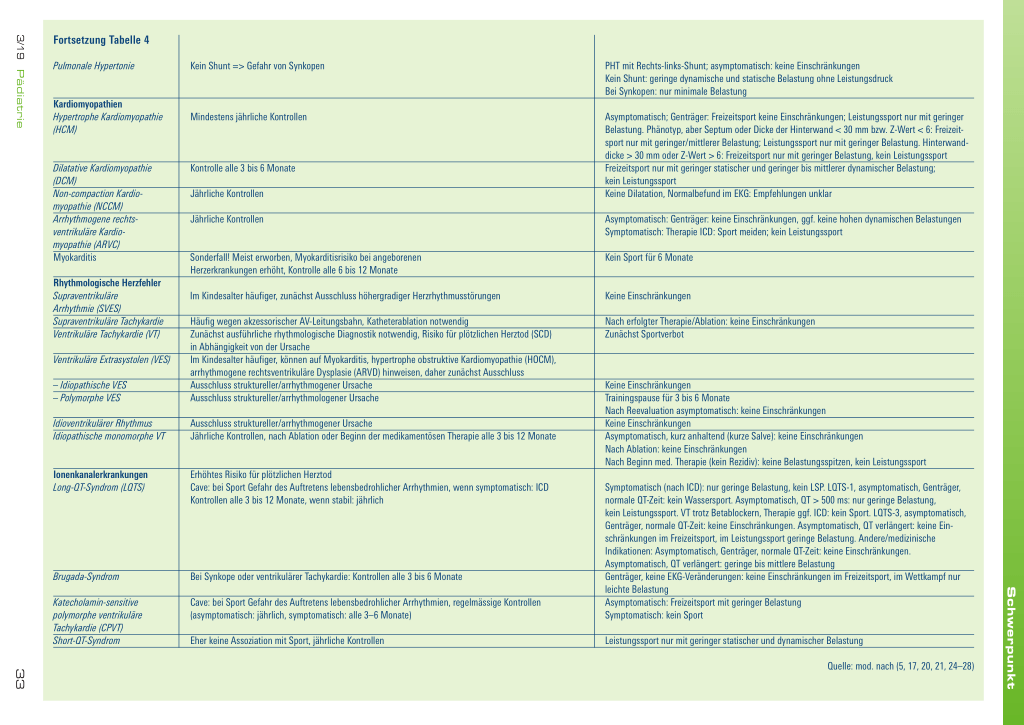
Fortsetzung Tabelle 4 Pulmonale Hypertonie
Kein Shunt => Gefahr von Synkopen
Kardiomyopathien Hypertrophe Kardiomyopathie (HCM)
Mindestens jährliche Kontrollen
Dilatative Kardiomyopathie (DCM) Non-compaction Kardiomyopathie (NCCM) Arrhythmogene rechtsventrikuläre Kardiomyopathie (ARVC) Myokarditis
Rhythmologische Herzfehler Supraventrikuläre Arrhythmie (SVES) Supraventrikuläre Tachykardie Ventrikuläre Tachykardie (VT)
Ventrikuläre Extrasystolen (VES)
– Idiopathische VES – Polymorphe VES
Idioventrikulärer Rhythmus Idiopathische monomorphe VT
Kontrolle alle 3 bis 6 Monate
Jährliche Kontrollen
Jährliche Kontrollen
Sonderfall! Meist erworben, Myokarditisrisiko bei angeborenen Herzerkrankungen erhöht, Kontrolle alle 6 bis 12 Monate
Im Kindesalter häufiger, zunächst Ausschluss höhergradiger Herzrhythmusstörungen
Häufig wegen akzessorischer AV-Leitungsbahn, Katheterablation notwendig Zunächst ausführliche rhythmologische Diagnostik notwendig, Risiko für plötzlichen Herztod (SCD) in Abhängigkeit von der Ursache Im Kindesalter häufiger, können auf Myokarditis, hypertrophe obstruktive Kardiomyopathie (HOCM), arrhythmogene rechtsventrikuläre Dysplasie (ARVD) hinweisen, daher zunächst Ausschluss Ausschluss struktureller/arrhythmogener Ursache Ausschluss struktureller/arrhythmologener Ursache
Ausschluss struktureller/arrhythmogener Ursache Jährliche Kontrollen, nach Ablation oder Beginn der medikamentösen Therapie alle 3 bis 12 Monate
Ionenkanalerkrankungen Long-QT-Syndrom (LQTS)
Erhöhtes Risiko für plötzlichen Herztod Cave: bei Sport Gefahr des Auftretens lebensbedrohlicher Arrhythmien, wenn symptomatisch: ICD Kontrollen alle 3 bis 12 Monate, wenn stabil: jährlich
Brugada-Syndrom
Katecholamin-sensitive polymorphe ventrikuläre Tachykardie (CPVT) Short-QT-Syndrom
Bei Synkope oder ventrikulärer Tachykardie: Kontrollen alle 3 bis 6 Monate
Cave: bei Sport Gefahr des Auftretens lebensbedrohlicher Arrhythmien, regelmässige Kontrollen (asymptomatisch: jährlich, symptomatisch: alle 3–6 Monate)
Eher keine Assoziation mit Sport, jährliche Kontrollen
PHT mit Rechts-links-Shunt; asymptomatisch: keine Einschränkungen Kein Shunt: geringe dynamische und statische Belastung ohne Leistungsdruck Bei Synkopen: nur minimale Belastung
Asymptomatisch; Genträger: Freizeitsport keine Einschränkungen; Leistungssport nur mit geringer Belastung. Phänotyp, aber Septum oder Dicke der Hinterwand < 30 mm bzw. Z-Wert < 6: Freizeitsport nur mit geringer/mittlerer Belastung; Leistungssport nur mit geringer Belastung. Hinterwanddicke > 30 mm oder Z-Wert > 6: Freizeitsport nur mit geringer Belastung, kein Leistungssport Freizeitsport nur mit geringer statischer und geringer bis mittlerer dynamischer Belastung; kein Leistungssport Keine Dilatation, Normalbefund im EKG: Empfehlungen unklar
Asymptomatisch: Genträger: keine Einschränkungen, ggf. keine hohen dynamischen Belastungen Symptomatisch: Therapie ICD: Sport meiden; kein Leistungssport
Kein Sport für 6 Monate
Keine Einschränkungen
Nach erfolgter Therapie/Ablation: keine Einschränkungen Zunächst Sportverbot
Keine Einschränkungen Trainingspause für 3 bis 6 Monate Nach Reevaluation asymptomatisch: keine Einschränkungen Keine Einschränkungen Asymptomatisch, kurz anhaltend (kurze Salve): keine Einschränkungen Nach Ablation: keine Einschränkungen Nach Beginn med. Therapie (kein Rezidiv): keine Belastungsspitzen, kein Leistungssport
Symptomatisch (nach ICD): nur geringe Belastung, kein LSP. LQTS-1, asymptomatisch, Genträger, normale QT-Zeit: kein Wassersport. Asymptomatisch, QT > 500 ms: nur geringe Belastung, kein Leistungssport. VT trotz Betablockern, Therapie ggf. ICD: kein Sport. LQTS-3, asymptomatisch, Genträger, normale QT-Zeit: keine Einschränkungen. Asymptomatisch, QT verlängert: keine Einschränkungen im Freizeitsport, im Leistungssport geringe Belastung. Andere/medizinische Indikationen: Asymptomatisch, Genträger, normale QT-Zeit: keine Einschränkungen. Asymptomatisch, QT verlängert: geringe bis mittlere Belastung Genträger, keine EKG-Veränderungen: keine Einschränkungen im Freizeitsport, im Wettkampf nur leichte Belastung Asymptomatisch: Freizeitsport mit geringer Belastung Symptomatisch: kein Sport
Leistungssport nur mit geringer statischer und dynamischer Belastung
Quelle: mod. nach (5, 17, 20, 21, 24–28)
Schwerpunkt