Transkript
Im Fokus: Mammakarzinom
Mikrochirurgische Therapie des Lymphödems
Lymphrekonstruktive Operationen als kausale Therapieoption
Das chronische Lymphödem nach Behandlung des Mammakarzinoms ist eine häufige Komplikation, die mittels konservativer Methoden sowie durch operative Methoden wie Liposuktion oder mikrochirurgische Therapien behandelt werden kann. Im Folgenden ein Überblick über die mikrochirurgischen Therapie optionen wie lymphovenöse Anastomosen (LVA) oder vaskularisierte Lymphknotentransfers (VLNT).
MARIO F. SCAGLIONI, CAROLINE FRITZ
SZO 2022; 4: 17–19
Mario F. Scaglioni Caroline Fritz
Fotos: zVg
Das Lymphödem ist eine chronisch fortschreitende und potenziell invalidisierende Erkrankung. Es handelt sich dabei um eine Ansammlung von proteinreicher interstitieller Flüssigkeit im Gewebe, die aufgrund einer Insuffizienz des Lymphabflusssystems zustande kommt. Für diese Störung des Lymphabflusses gibt es verschiedene Gründe. Diese kann entweder primär, also angeboren sein, oder sekundär entstehen, zum Beispiel nach Krebsbehandlungen. Da das Mammakarzinom die häufigste Krebserkrankung bei Frauen ist, handelt es sich bei dem Brustkrebs-assoziierten Lymphödem um eine häufige Komplikation, die insbesondere nach einer Lymphknotendissektion der Axilla oder einer Bestrahlung zustande kommen kann. Bei einem Drittel der Patientinnen nach operativer Therapie des Mammakarzinoms kommt es innerhalb von 2 Jahren zu einem Brustkrebs-assoziierten Lymphödem (1). Diese Inzidenz kann sogar auf bis zu 50% der Patientinnen steigen, wenn eine Lymphknotendissektion der Axilla durchgeführt wurde (2). Das Lymphödem kann zu Schwellungen, Rötungen sowie zu einem Gefühl von Schwere der Extremität führen, welches
ABSTRACT
Microsurgical Therapy of the Lymphedema in Breast Cancer
Breast lymphedema (BLE) is a common complication after surgical breast cancer treatment. Lymphedema is a chronic condition caused by the obstruction or impairment of lymphatic fluid transport resulting in irreversible skin fibrosis. Early and mild lymphedemas are primarily managed conservatively, whereas severe cases often require a surgical approach. The idea behind surgery is to try to restore a functional pathway for lymph drainage. Vascularized lymph node transfer (VLNT) and lymphovenous anastomosis (LVA) are the most credited options, leading to both objective and subjective improvements of the lymphedema.
Keywords: Lymphedema, Lymphchirurgie, LVA, Lymphknoten Transfer, lymphovenose bypass
sehr belastend für die Patientinnen ist. Zudem kann ein lang bestehendes Lymphödem eine irreversible Fibrosierung des Gewebes mit sich bringen, welche eine Bewegungseinschränkung nach sich ziehen kann (3). Daher ist es entscheidend, frühzeitig eine Therapie des Lymphödems zu initiieren. In frühen oder gering ausgeprägten Stadien kann vorerst eine konservative Therapie mit Kompressionsbandagen und manueller Lymphdrainage begonnen werden. Allerdings behandelt die konservative Therapie nicht die kausalen Ursachen für ein Lymphödem, sodass die Idee einer operativen Therapie ist, den Lymphabfluss funktionell wieder herzustellen.
Lymphovenöse Anastomose
Bei der lymphovenösen Anastomose (LVA) handelt es sich um eine Verbindung von kompromittierten Lymphbahnen mit einer Vene, wodurch der Lymphabfluss verbessert wird. Um die Areale des eingeschränkten Lymphabflusses ausmachen zu können, werden präoperativ mittels Indocyaningrün (ICG) die Lymphbahnen sichtbar gemacht. Die Areale des Lymphstaus werden markiert und ebendort erfolgt die Hautinzision für die entsprechende LVA. Bei der LVA werden häufig direkt mehrere Anastomosen von Lymphgefässen auf Venen durchgeführt. Diese können End-zu-End oder End-zu-Seit
Abb. 1: Intraoperatives Foto einer LVA mit End-zu-End Anastomose, und direkte Kontrolle des Lympfabflusses mittels ICG.
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 4/2022
17
Im Fokus: Mammakarzinom
Fallbeispiel einer Patientin mit Lymphödem nach Mastektomie
Im Folgenden berichten wir über eine Patientin, bei der im Rahmen eines Mammakarzinoms rechts eine Mastektomie mit Lymphknotendissektion der Axilla rechts durchgeführt worden ist. Im Anschluss hat die Patientin ein Lymphödem des rechten Arms entwickelt. Sie stellte sich in unserer Klinik vor mit dem Wunsch nach einer sekundären Brustrekonstruktion rechts, sowie einer Verbesserung des bestehenden Lymphödems.
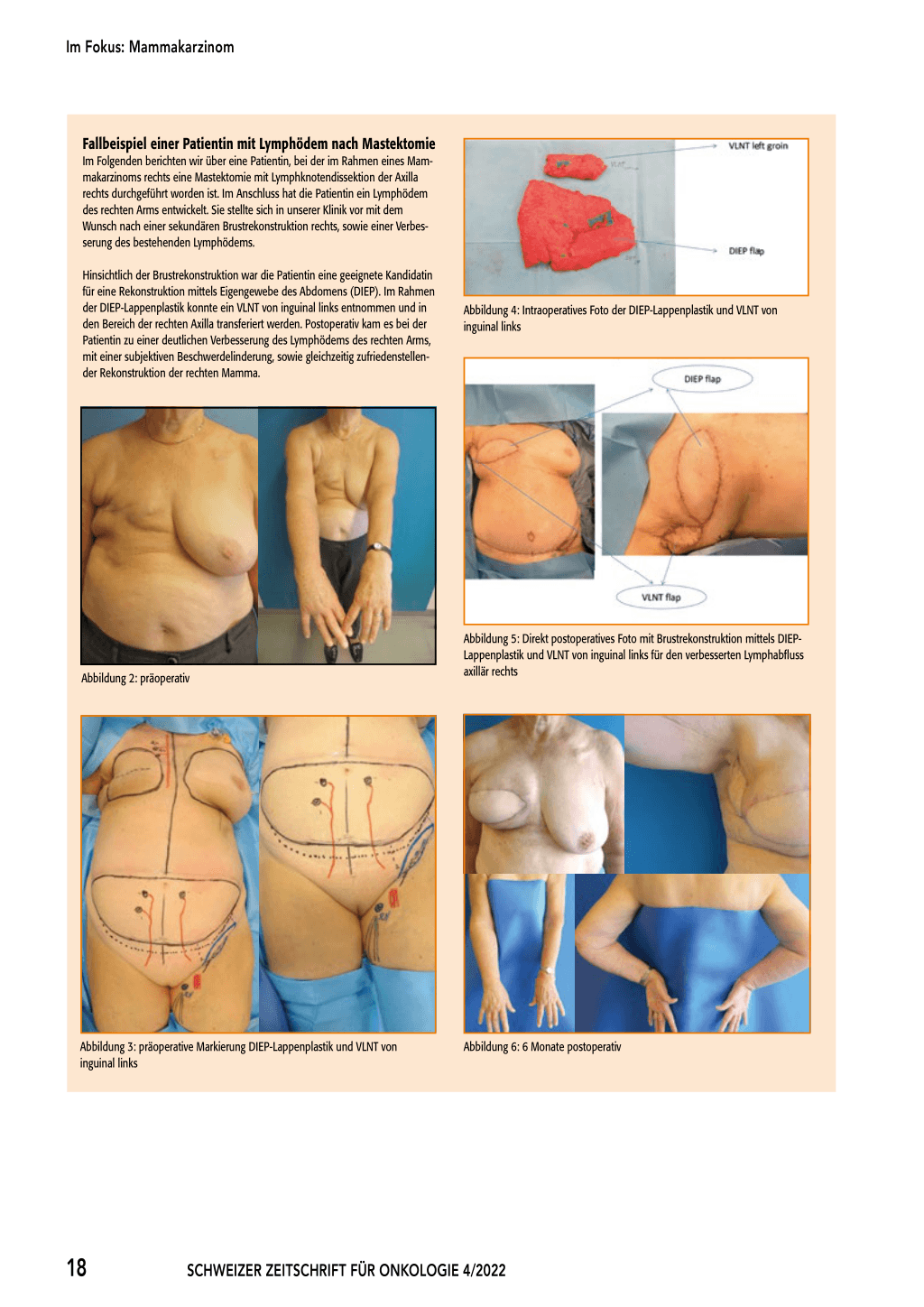
Hinsichtlich der Brustrekonstruktion war die Patientin eine geeignete Kandidatin für eine Rekonstruktion mittels Eigengewebe des Abdomens (DIEP). Im Rahmen der DIEP-Lappenplastik konnte ein VLNT von inguinal links entnommen und in den Bereich der rechten Axilla transferiert werden. Postoperativ kam es bei der Patientin zu einer deutlichen Verbesserung des Lymphödems des rechten Arms, mit einer subjektiven Beschwerdelinderung, sowie gleichzeitig zufriedenstellender Rekonstruktion der rechten Mamma.
Abbildung 4: Intraoperatives Foto der DIEP-Lappenplastik und VLNT von inguinal links
Abbildung 2: präoperativ
Abbildung 5: Direkt postoperatives Foto mit Brustrekonstruktion mittels DIEPLappenplastik und VLNT von inguinal links für den verbesserten Lymphabfluss axillär rechts
Abbildung 3: präoperative Markierung DIEP-Lappenplastik und VLNT von inguinal links
Abbildung 6: 6 Monate postoperativ
18 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 4/2022
Im Fokus: Mammakarzinom
anastomisiert werden. Eine intraoperative Kontrolle des verbesserten Lymphabflusses erfolgt ebenfalls mittels ICG (siehe Abb. 1).
Vaskularisierter Lymphknotentransfer
Bei fortgeschrittenen Fällen bzw. bei lang bestehenden Lymphödemen, bei denen bereits eine Fibrosierung des Gewebes stattgefunden hat, ist eine LVA alleine nicht mehr ausreichend. Hier bedarf es zusätzlich eines Transfers von Gewebe, welches Lymphknoten beinhaltet und mikrochirurgisch vaskulär angeschlossen wird. Für diesen vaskularisierten Lymphknotentransfer (VLNT) können verschiedene Areale des Körpers wie axilläre, inguinale, supraclaviculäre, submentale oder omentale Spenderareale verwendet werden (4). Zusätzlich werden meist LVA durchgeführt, um den Lymphabfluss zu optimieren.
Zusammenfassung
Das Lymphödem ist bei Patientinnen mit Status nach Mammakarzinomtherapie eine weit verbreitete Komplikation, welche kausal ausschliesslich durch entweder eine LVA oder einen VLNT, auch in Kombination mit einer LVA, behandelt werden kann. Diese mikrochirurgischen Operationen sind
sehr effizient und, verglichen mit anderen lymphchirurgischen Eingriffen wie «Debulking»-Operationen, wesentlich weniger invasiv. Daher sind wir der Meinung, dass LVA und VLNT eine entscheidende Rolle in der Therapie des Lymphödems spielen und als einzige kausale Therapieoptionen in Zukunft den Goldstandard darstellen werden.
Prof. Dr. med. Mario F. Scaglioni Co-Chefarzt Facharzt für Plastische, Rekonstruktive und Ästhetische Chirurgie, FMH Mikrochirurgie E-Mail: mario.scaglioni@luks.ch
Dipl. Ärztin Caroline Fritz Klinik für Hand- und Plastische Chirurgie Luzerner Kantonsspital www.luks.ch
Interessenkonflikte: Keine
Referenzen: 1. Zou L et al.: The incidence and risk factors of related lymphedema for breast
cancer survivors post-operation: a 2-year follow-up prospective cohort study. Breast Cancer. 2018; 25(3): 309-314. 2. Rönkä R et al.: Breast lymphedema after breast conserving treatment. Acta Oncol. 2004; 43(6): 551-557. 3. Warren AG et al.: Lymphedema: a comprehensive review. Ann Plast Surg. 2007; 59(4): 464-472. 4. Garza R et al.: A comprehensive overview on the surgical management of secondary lymphedema of the upper and lower extremities related to prior oncologic therapies. BMC Cancer. 2017; 17(1): 468.
Alle Abbildungen: ©Scaglioni
Prof. Dr. Walter P. Weber erhält Hologic-Wissenschaftspreis
Im Rahmen der gemeinsamen Jahrestagung der Österreichischen Gesellschaft für Senologie (ÖGS) und der Schweizerischen Gesellschaft für Senologie (SGS) in Innsbruck wurde der mit insgesamt 8000 Euro dotierte
Preisträger Prof. Walter P. Weber mit Heinz Gehrhards, Hologic (links), sowie SGS-Vorstand und Kongresspräsident PD Dr. Christoph Tausch (rechts)
Hologic-Wissenschaftspreis vergeben, der ausserordentliche Forschungserfolge würdigt, welche die Früherkennung und die Therapie von Brustkrebs verbessern. Der Preis ging in diesem Jahr nach Basel: Prof. Dr. Walter P. Weber und Team vom Universitätsspital Basel wurden ausgezeichnet für ihre Arbeit «Tailored axillary surgery in patients with clinically node-positive breast cancer: Pre-planned feasibility substudy of TAXIS», die das Tailored Axillary Surgery (TAS)-Verfahren vorstellt. Mit dessen Hilfe kann durch die Kombination zweier klassischer Methoden mit der selektiven Entfernung von geklippten Lymphknoten nach Markierung unter Bildgebungsverfahren eine deutliche Reduktion der Tumorlast in der Axilla erreicht werden (siehe auch Beitrag ab Seite 12). Das zweitplatzierte Team um
Dr. med. univ. et scient. med. Carmen Leser, AKH Wien und PG Sonnenland, wurde ausgezeichnet für die Arbeit «Altered Expression of RB and pRB in Tissue Arrays of Primary Breast Cancers and Matched Axillary Lymph Node Metastases». Sie beschäftigten sich darin mit der Proteinexpression des RB-Signalwegs in primärem Brustkrebs und passenden axillären Lymphknotenmetastasen (LM) und trugen so dazu bei, das Fortschreiten von Brustkrebs besser zu verstehen. Mü
Zu den Originalarbeiten:
Weber WP et al.: Tailored axillary surgery in patients with clinically node-positive breast cancer: Pre-planned feasibility substudy of TAXIS (OPBC-03, SAKK 23/16, IBCSG 57-18, ABCSG-53, GBG 101). Breast. 2021;60:98-110.
Leser C et al.: Altered Expression of RB and pRB in Tissue Arrays of Primary Breast Cancers and Matched Axillary Lymph Node Metastases. Breast J. 2022;2022:5221257.
Quelle: Pressemitteilung Hologic vom 27.09.22
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 4/2022
19