Transkript
STUDIE REFERIERT
Welche Hepatitis-C-Patienten sollten wann behandelt werden?
Neue Studie belegt raschere Progression zur Lebererkrankung
Eine Hepatitis-C-Virus-Infektion schreitet offenbar schneller in Richtung einer Leberfibrose oder Leberzirrhose voran als bis anhin angenommen. Mit den verfügbaren modernen Medikamenten lässt sich die Infektion inzwischen effektiver und sicherer behandeln als mit den herkömmlichen Substanzen. Die Frage, bei welchen Patienten ein frühzeitiges Eingreifen angebracht ist, muss allerdings auch unter dem Gesichtspunkt der immensen Therapiekosten betrachtet werden, welche diese neuen Wirkstoffe verursachen.
JAMA Internal Medicine
Die Beurteilung der klinischen Konsequenzen einer Hepatitis-C-Virus- (HCV-) Infektion wird häufig durch fehlende Kenntnis des jeweiligen Infektionszeitpunkts limitiert. Hepatitis C ist eine langsam fortschreitende chronische Erkrankung, und viele Patienten entwickeln selbst nach jahrelanger Infektion keine Leberschäden. Da die schwerwiegendsten Folgen einer chronischen HCV-Infektion jedoch durch die Lebererkrankung verursacht werden, ist es wichtig, die Progressionsraten von Leberfibrose und hepatischen Dekompensationen sowie deren potenzielle Vermittler zu bestimmen.
MERKSÄTZE
O Die Fibroseprogression setzt bei HCVinfizierten Individuen früh nach Infektion ein und nimmt nach Ablauf von fünf Jahren ab.
O Nach zehnjährigem Follow-up war das Risiko einer Leberzirrhose bei HCVpositiven gegenüber HCV-negativen Personen signifikant erhöht.
O Während neun Jahren nach Diagnose einer Zirrhose traten hepatische Dekompensationen insgesamt zwar sehr selten, in der HCV-positiven Gruppe jedoch mit einer höheren Rate auf.
Umfangreiche Kohortenstudie
Zu diesem Zweck haben Adeel A. Butt von der Abteilung für Infektionskrankheiten an der Universitätsklinik Pittsburgh und ihre Mitarbeiter auf der Datenbasis der Electronically Retrieved Cohort of HCV-Infected Veterans (ERCHIVES), einer grossen US-amerikanischen Kohorte von HCV-Infizierten und korrespondierenden nicht infizierten Kontrollen, eine Studie durchgeführt (1). Die Wissenschaftler zogen dabei die Daten sämtlicher im Veterans Affairs Helthcare System zwischen dem 1. Oktober 2001 und dem 30. September 2012 erfasster neu diagnostizierter HCV-infizierter Personen sowie nicht infizierter Kontrollen heran. Infizierte Personen wurden auf der Grundlage eines positiven HCV-Antikörper-Tests (HCV+) und Nichtinfizierte anhand eines im selben Jahr durchgeführten negativen HCV-Antikörper-Tests (HCV-) identifiziert. Als Infektionszeitpunkt (Baseline) wurde jeweils das Datum gewählt, das zeitlich genau zwischen dem letzten negativen und dem ersten positiven Testergebnis lag; bei Konntrollen galt das exakt zwischen den beiden negativen Tests liegende Datum als Ausgangszeitpunkt. Als Hauptergebnisse der Studie wurden ermittelt: 1. die Progression der Leberfibrose,
berechnet mittels Fibrosis-4-(FIB-4-) Score
2. die Entwicklung einer Zirrhose, definiert als FIB-4-Score > 3,5
3. die Entwicklung einer hepatischen Dekompensation.
Zusätzlich erfolgte zur Beurteilung der Fibroseprogression und der Entwicklung einer Zirrhose auch die Bestimmung des APRI (aspartat aminotransferase to platelet ratio index) mit einem Cut-off-Wert für die Zirrhose von mehr als 2,0. Innerhalb des insgesamt 610 514 Personen (zu Studienbeginn jeweils 1:1zugeordnet nach HCV-AntikörperPositivität, Alter in 5-Jahres-Blöcken, Ethnie und Geschlecht) umfassenden ERCHIVES-Datensatzes konnten 10 966 Individuen identifiziert werden, welche zunächst negativ und anschliessend positiv auf HCV-Antikörper getestet worden waren. Nicht in die Analyse einbezogen wurden HIV-infizierte (n = 536) und Hepatitis-B-Oberflächenantigen-positive Personen (n = 197), solche mit Leberzirrhose (n = 218) oder hepatozellulärem Karzinom (n = 15) sowie diejenigen Personen, für die entweder keine Laborwerte zur Berechnung des FIB-4-Scores (n = 3433) oder keine HCV-RNA-Werte (n = 2560) verfügbar waren; 517 Personen erhielten bereits eine HCV-Therapie und wurden zu Behandlungsbeginn für eine «Timeto-event»-Analyse erfasst. Mithin blieben 1840 HCV-positive Personen für die Analyse übrig, denen eine gleiche Anzahl an Kontrollpersonen gegenübergestellt werden konnte.
Leberschäden bei HCV-
Infizierten häufiger und früher
als angenommen
Bei der Auswertung der mittleren FIB4-Scores im zeitlichen Verlauf ergab sich eine früh einsetzende und hauptsächlich in den ersten fünf Jahren ausgeprägte, insgesamt jedoch über elf Jahre andauernde Fibroseprogression, welche bei HCV-positiven Personen anhaltend stärker ausfiel. Aufgrund der Tatsache, dass Alkoholkonsum ebenfalls einen akuten Einfluss auf Leberkomplikationen haben kann, wurde eine Sensitivitätsanalyse durchgeführt unter Ausschluss aller Personen mit während zwölf Monaten vor Studienbeginn sowie während des Followups diagnostiziertem Alkoholmissbrauch beziehungsweise -abhängigkeit, was
730
ARS MEDICI 14/15 I 2015
STUDIE REFERIERT
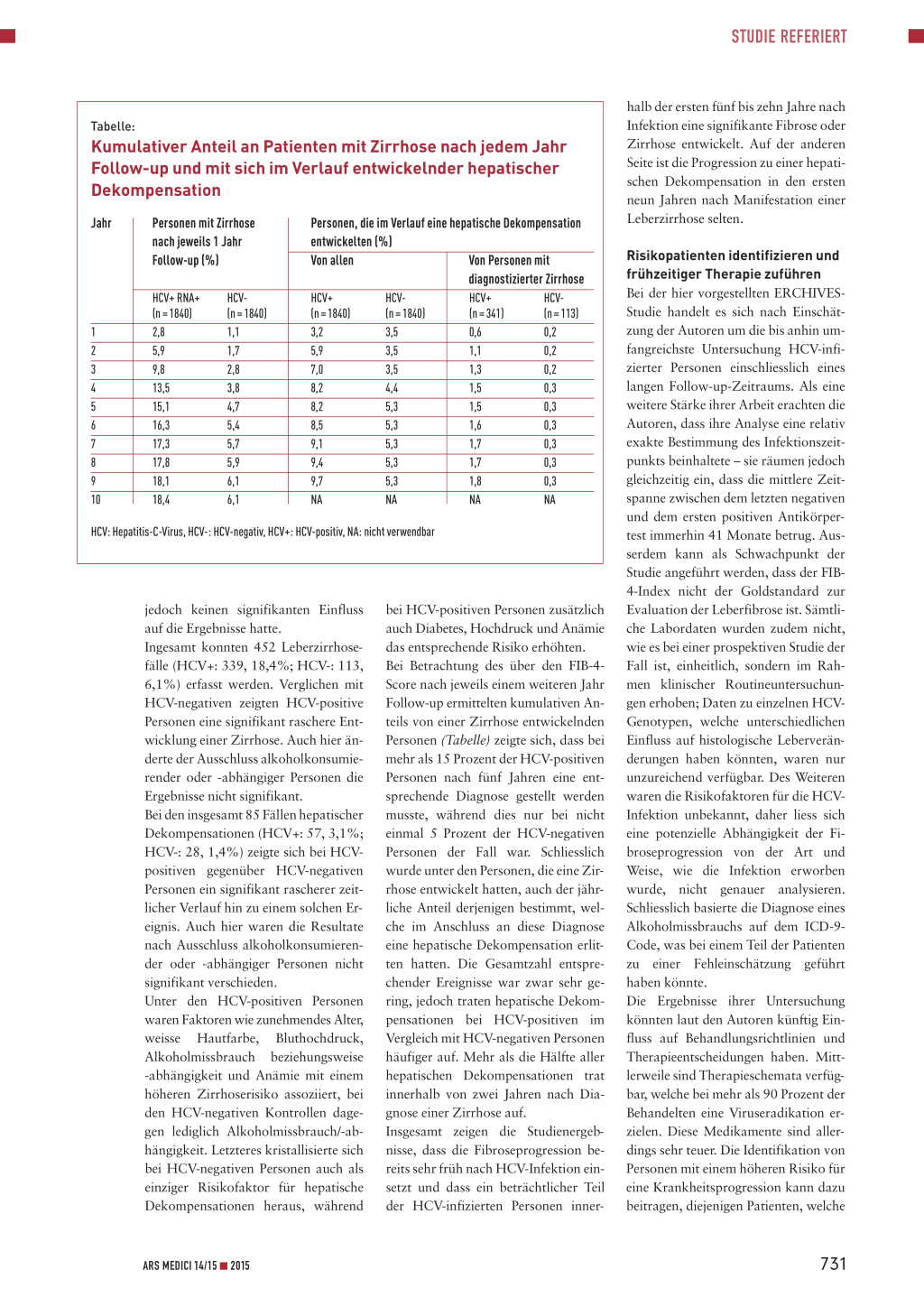
Tabelle:
Kumulativer Anteil an Patienten mit Zirrhose nach jedem Jahr Follow-up und mit sich im Verlauf entwickelnder hepatischer Dekompensation
Jahr Personen mit Zirrhose nach jeweils 1 Jahr Follow-up (%)
HCV+ RNA+ (n = 1840)
HCV(n = 1840)
1 2,8
1,1
2 5,9
1,7
3 9,8
2,8
4 13,5 3,8
5 15,1 4,7
6 16,3 5,4
7 17,3 5,7
8 17,8 5,9
9 18,1 6,1
10 18,4
6,1
Personen, die im Verlauf eine hepatische Dekompensation
entwickelten (%)
Von allen
Von Personen mit
diagnostizierter Zirrhose
HCV+ (n = 1840)
HCV(n = 1840)
HCV+ (n = 341)
HCV(n = 113)
3,2 3,5
0,6 0,2
5,9 3,5
1,1 0,2
7,0 3,5
1,3 0,2
8,2 4,4
1,5 0,3
8,2 5,3
1,5 0,3
8,5 5,3
1,6 0,3
9,1 5,3
1,7 0,3
9,4 5,3
1,7 0,3
9,7 5,3
1,8 0,3
NA NA
NA NA
HCV: Hepatitis-C-Virus, HCV-: HCV-negativ, HCV+: HCV-positiv, NA: nicht verwendbar
jedoch keinen signifikanten Einfluss auf die Ergebnisse hatte. Ingesamt konnten 452 Leberzirrhosefälle (HCV+: 339, 18,4%; HCV-: 113, 6,1%) erfasst werden. Verglichen mit HCV-negativen zeigten HCV-positive Personen eine signifikant raschere Entwicklung einer Zirrhose. Auch hier änderte der Ausschluss alkoholkonsumierender oder -abhängiger Personen die Ergebnisse nicht signifikant. Bei den insgesamt 85 Fällen hepatischer Dekompensationen (HCV+: 57, 3,1%; HCV-: 28, 1,4%) zeigte sich bei HCVpositiven gegenüber HCV-negativen Personen ein signifikant rascherer zeitlicher Verlauf hin zu einem solchen Ereignis. Auch hier waren die Resultate nach Ausschluss alkoholkonsumierender oder -abhängiger Personen nicht signifikant verschieden. Unter den HCV-positiven Personen waren Faktoren wie zunehmendes Alter, weisse Hautfarbe, Bluthochdruck, Alkoholmissbrauch beziehungsweise -abhängigkeit und Anämie mit einem höheren Zirrhoserisiko assoziiert, bei den HCV-negativen Kontrollen dagegen lediglich Alkoholmissbrauch/-abhängigkeit. Letzteres kristallisierte sich bei HCV-negativen Personen auch als einziger Risikofaktor für hepatische Dekompensationen heraus, während
bei HCV-positiven Personen zusätzlich auch Diabetes, Hochdruck und Anämie das entsprechende Risiko erhöhten. Bei Betrachtung des über den FIB-4Score nach jeweils einem weiteren Jahr Follow-up ermittelten kumulativen Anteils von einer Zirrhose entwickelnden Personen (Tabelle) zeigte sich, dass bei mehr als 15 Prozent der HCV-positiven Personen nach fünf Jahren eine entsprechende Diagnose gestellt werden musste, während dies nur bei nicht einmal 5 Prozent der HCV-negativen Personen der Fall war. Schliesslich wurde unter den Personen, die eine Zirrhose entwickelt hatten, auch der jährliche Anteil derjenigen bestimmt, welche im Anschluss an diese Diagnose eine hepatische Dekompensation erlitten hatten. Die Gesamtzahl entsprechender Ereignisse war zwar sehr gering, jedoch traten hepatische Dekompensationen bei HCV-positiven im Vergleich mit HCV-negativen Personen häufiger auf. Mehr als die Hälfte aller hepatischen Dekompensationen trat innerhalb von zwei Jahren nach Diagnose einer Zirrhose auf. Insgesamt zeigen die Studienergebnisse, dass die Fibroseprogression bereits sehr früh nach HCV-Infektion einsetzt und dass ein beträchtlicher Teil der HCV-infizierten Personen inner-
halb der ersten fünf bis zehn Jahre nach Infektion eine signifikante Fibrose oder Zirrhose entwickelt. Auf der anderen Seite ist die Progression zu einer hepatischen Dekompensation in den ersten neun Jahren nach Manifestation einer Leberzirrhose selten.
Risikopatienten identifizieren und
frühzeitiger Therapie zuführen
Bei der hier vorgestellten ERCHIVESStudie handelt es sich nach Einschätzung der Autoren um die bis anhin umfangreichste Untersuchung HCV-infizierter Personen einschliesslich eines langen Follow-up-Zeitraums. Als eine weitere Stärke ihrer Arbeit erachten die Autoren, dass ihre Analyse eine relativ exakte Bestimmung des Infektionszeitpunkts beinhaltete – sie räumen jedoch gleichzeitig ein, dass die mittlere Zeitspanne zwischen dem letzten negativen und dem ersten positiven Antikörpertest immerhin 41 Monate betrug. Ausserdem kann als Schwachpunkt der Studie angeführt werden, dass der FIB4-Index nicht der Goldstandard zur Evaluation der Leberfibrose ist. Sämtliche Labordaten wurden zudem nicht, wie es bei einer prospektiven Studie der Fall ist, einheitlich, sondern im Rahmen klinischer Routineuntersuchungen erhoben; Daten zu einzelnen HCVGenotypen, welche unterschiedlichen Einfluss auf histologische Leberveränderungen haben könnten, waren nur unzureichend verfügbar. Des Weiteren waren die Risikofaktoren für die HCVInfektion unbekannt, daher liess sich eine potenzielle Abhängigkeit der Fibroseprogression von der Art und Weise, wie die Infektion erworben wurde, nicht genauer analysieren. Schliesslich basierte die Diagnose eines Alkoholmissbrauchs auf dem ICD-9Code, was bei einem Teil der Patienten zu einer Fehleinschätzung geführt haben könnte. Die Ergebnisse ihrer Untersuchung könnten laut den Autoren künftig Einfluss auf Behandlungsrichtlinien und Therapieentscheidungen haben. Mittlerweile sind Therapieschemata verfügbar, welche bei mehr als 90 Prozent der Behandelten eine Viruseradikation erzielen. Diese Medikamente sind allerdings sehr teuer. Die Identifikation von Personen mit einem höheren Risiko für eine Krankheitsprogression kann dazu beitragen, diejenigen Patienten, welche
ARS MEDICI 14/15 I 2015
731
STUDIE REFERIERT
unverzüglich einer Therapie bedürfen, von solchen abzugrenzen, bei denen sich die Behandlung gefahrlos aufschieben lässt, bis einfachere und kostengünstigere Wirkstoffe verfügbar sind.
Therapiekosten als neuer
limitierender Faktor
Diesen Gesichtspunkt greift auch Marc G. Ghany im begleitenden Editorial (2) zur ERCHIVES-Studie auf. Trotz der Tatsache, dass HCV-Infektionen für annähernd 30 Prozent aller Leberzirrhosefälle und ein Viertel aller hepatozellulären Karzinome weltweit verantwortlich sind und in den Vereinigten Staaten die führende Indikation für Lebertransplantationen darstellen, werden derzeit lediglich 7 bis 11 Prozent aller Patienten in den USA entsprechend behandelt. Die Ursachen dafür lägen teilweise in der komplexen, langwierigen Anwendung der bis anhin verfügbaren Therapieschemata sowie in der begrenzten Effektivität der herkömmlichen Medikamente bei zudem beträchtlichen Nebenwirkungen. Auf der anderen Seite sei in der Vergangen-
heit allerdings auch die vorherrschende Meinung, dass Lebererkrankungen bei der Mehrzahl der Patienten und in Abwesenheit bestimmter Risikofaktoren, wie höheres Alter zum Zeitpunkt der Infektion, männliches Geschlecht, exzessiver Alkoholkonsum, Adipositas, Insulinresistenz und HIV- oder Hepatitis-B-Koinfektion, sehr langsam fortschreiten, dafür verantwortlich gewesen, sich aufgrund des ungünstigen Nutzen-Risiko-Verhältnisses eher gegen eine frühzeitige Therapie zu entscheiden, schreibt Ghany in seinem Kommentar. Mit den Ergebnissen der ERCHIVESStudie nun wird die Frage nach der Sinnhaftigkeit eines frühen therapeutischen Eingreifens neu aufgeworfen, zumal zwischenzeitlich einfacher anwendbare, sicherere und effektivere Medikamente verfügbar sind, die die bis anhin existierenden Barrieren überwinden. Das neue Hindernis auf dem Weg zu einer frühzeitigen Behandlung sind nun offenbar die Therapiekosten. Der kürzlich zugelassene orale HCVPolymerase-Inhibitor Sofosbuvir schlägt
für einen zwölfwöchigen Behandlungs-
gang mit Kosten von 84 000 US-Dollar,
der HCV-Protease-Inhibitor Simeprevir
mit 66 000 US-Dollar zu Buche, was die
öffentlichen Gesundheitssysteme rasch
an ihre Grenzen bringt. Selbst wenn wir
alle Patienten behandeln wollten – wir
könnten es uns schlicht nicht leisten, so
das Fazit des Editorialisten. Die fort-
laufende Debatte, welche Patienten mit
HCV-Infektion behandelt werden soll-
ten, bekomme durch den Kostenaspekt
neue Nahrung.
O
Ralf Behrens
Quellen: 1. Butt AA et al.: Liver fibrosis progression in hepatitis C
virus infection after seroconversion. JAMA Intern Med 2015; 175(2): 178–185. 2. Ghany MG: The ongoing debate of who to treat for chronic hepatitis C virus. JAMA Intern Med 2015; 175(2): 169–170.
Interessenkonflikt: Die an der Studie beteiligten Autoren geben an, Forschungsunterstützung sowie anderweitige Honorare von verschiedenen Pharmafirmen erhalten zu haben.
732
ARS MEDICI 14/15 I 2015