Transkript
Neue Melanomtherapien
Immuntherapien sind beim Melanom besonders wirksam
BERICHT
Von allen Tumoren weisen maligne Melanome am meisten Mutationen auf. ren. Ziel der Immuntherapie bei Krebs
Beim Melanom hat also UV-Licht mehr genetische Veränderungen induziert als das Rauchen beim Lungenkarzinom. Es hänge wahrscheinlich mit der
ist es, den Krebs-Immunitäts-Zyklus in Schwung zu bringen, damit die Immunität stärker und breiter wirksam wird,
hohen Mutationshäufigkeit zusammen, dass die Immuntherapie beim ohne dabei aber überschiessende in-
Melanom besonders wirksam ist, so Prof. Dr. Reinhard Dummer, Dermatologische Klinik, Universitätsspital Zürich, an den 4. Zürcher Dermatologischen
flammatorische Autoimmunreaktionen zu provozieren (1). Anders als die Therapie mit zielgerichteten Kinaseinhibi-
Fortbildungstagen.
toren wirkt die Immuntherapie unab-
hängig vom Mutationsstatus, der durch
Alfred Lienhard
Mutationstestung eruiert wird (2). Ipilimumab greift im Schritt 3 bei der
Instruktion der T-Lymphozyten in den
Zyklus ein. Das Immuncheckpointpro-
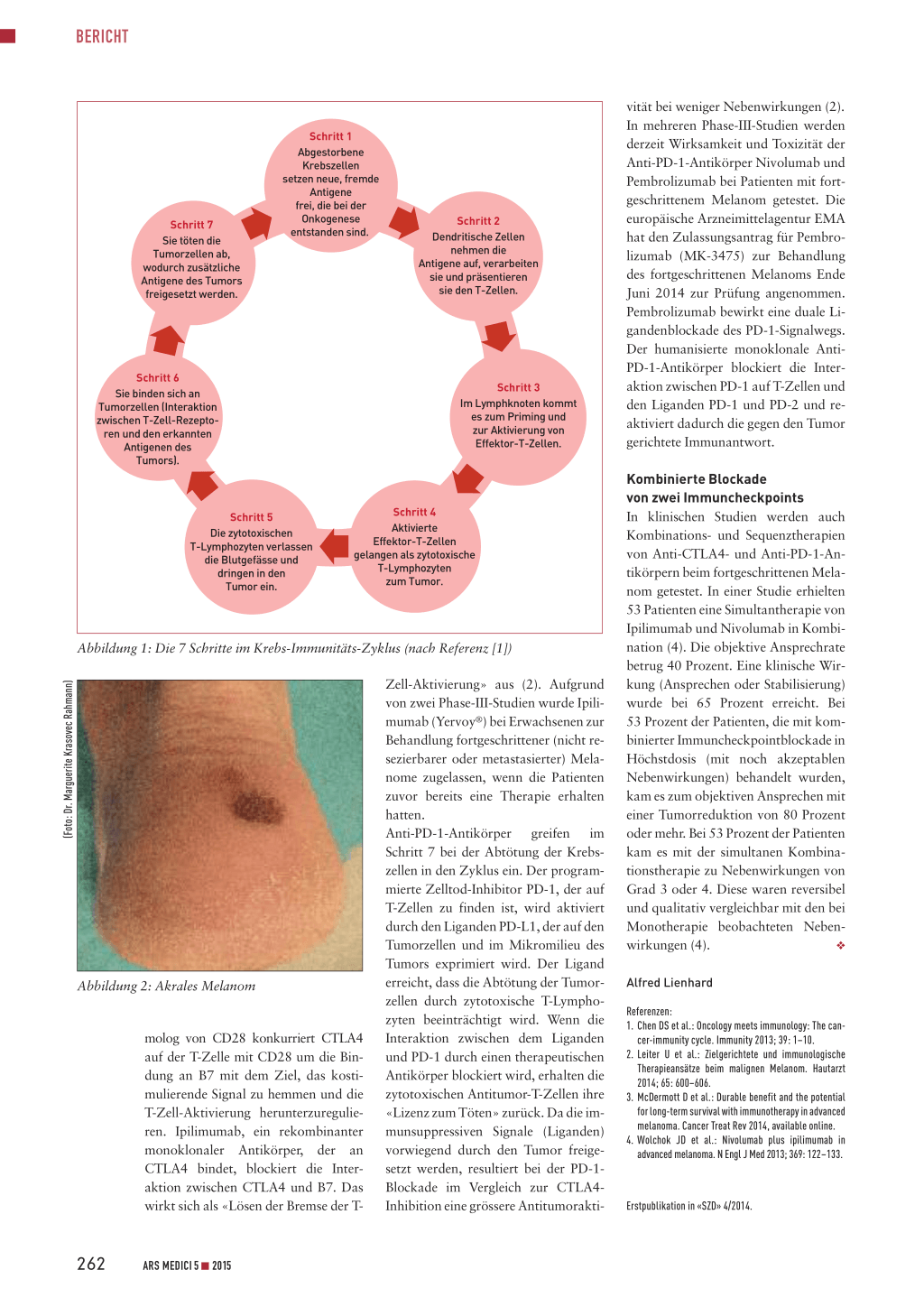
Ausgelöst durch viele fehlerhafte gene- Tumors können der Erkennung entge- tein CTLA4 (zytotoxisches T-Lympho-
tische Informationen entstehen an der hen, dendritische Zellen und T-Zellen zyten-Antigen 4), das auf der Ober-
Oberfläche der Tumorzellen neuartige können die Antigene fälschlicherweise fläche von T-Zellen exprimiert wird,
Epitope, die dem Immunsystem nicht nicht als fremd erkennen und regulato- hemmt als negativer Regulationsfaktor
bekannt sind, sodass es mit wirksamen rische T-Zell-Antworten statt Effektor- die T-Zell-Aktivierung. Zur vollen
Immunantworten darauf reagiert. Für T-Zell-Antworten in Gang setzen, T-Zel- T-Zell-Aktivierung ist neben der Stimu-
den delikaten Balanceakt zwischen len können daran gehindert werden, lierung über den T-Zell-Rezeptor ein
Reaktionen auf Epitope, die als sich in den Tumor einzuschleusen, und kostimulierendes Signal nötig (Bindung
fremdartig erkannt werden, und der Faktoren im Mikromilieu des Tumors von B7 auf der antigenpräsentierenden
Vermeidung schädlicher Autoimmun- können Effektor-T-Zellen supprimie- Zelle an CD28 auf der T-Zelle). Als Ho-
reaktionen ist der Krebs-Immunitäts-
Zyklus zuständig (1). An jedem der 7 Schritte in diesem Zyklus sind zahl-
Immuntherapie beim fortgeschrittenen Melanom
reiche stimulatorische Faktoren be-
Dauerhafter Nutzen und Langzeitüberleben?
teiligt, welche die Immunreaktion ankurbeln, und ebenso inhibitorische Faktoren, welche die Immunreaktion abschwächen und die Autoimmunität verhindern (Abbildung 1).
O Das mediane Gesamtüberleben bei Patienten mit malignem Melanom im Stadium IV betrug vor der Ära der modernen Behandlungsmöglichkeiten (Immuntherapie und molekular gezielte Therapien) bei Verwendung von Standardtherapien wie Dacarbazin lediglich 6 bis 10 Monate, und die 5-Jahres-Überlebensrate betrug nur gerade 10 Prozent (3).
Ipilimumab
und Anti-PD-1-Antikörper
Die Immunabwehr gegenüber Krebs ist ein zyklischer Prozess, der allmählich stärker wird und breitere T-Zell-Antworten umfasst. Die in den Zyklus eingreifenden inhibitorischen Faktoren können aber die Immunabwehr durch negative regulatorische Feedback-Mechanismen limitieren oder ihre Entwicklung stoppen. Bei Krebspatienten funktioniert der Krebs-ImmunitätsZyklus nicht optimal (1). Antigene des
O Neue Fortschritte in der Therapie konnten die Erwartungen an das 5-Jahres-Überleben auf 20 Prozent verdoppeln (3).
O In klinischen Studien mit Ipilimumab (Yervoy®) konnte bei einer Untergruppe von Patienten ein dauerhaftes Ansprechen erreicht werden (3).
O Eine Metaanalyse von gepoolten Daten aus Ipilimumabstudien (1861 Melanompatienten) ergab eine 3-Jahres-Gesamtüberlebensrate von 22 Prozent. 3 Jahre nach Therapiebeginn bildete sich in der Kaplan-Meier-Kurve ein Plateau, das sich über einen 10-jährigen Follow-up-Zeitraum erstreckte. Bei 20 Prozent betrug das Langzeitüberleben bis zu 10 Jahre. Einige Patienten hatten im Verlauf mit der Behandlung aufgehört. Möglicherweise kann es also nach der Ipilimumabtherapie auch zum behandlungsfreien Langzeitüberleben kommen (3).
ARS MEDICI 5 I 2015
261
BERICHT
(Foto: Dr. Marguerite Krasovec Rahmann)
Schritt 7
Sie töten die Tumorzellen ab, wodurch zusätzliche Antigene des Tumors freigesetzt werden.
Schritt 1
Abgestorbene Krebszellen setzen neue, fremde
Antigene frei, die bei der
Onkogenese entstanden sind.
Schritt 2
Dendritische Zellen nehmen die
Antigene auf, verarbeiten sie und präsentieren sie den T-Zellen.
Schritt 6
Sie binden sich an Tumorzellen (Interaktion zwischen T-Zell-Rezeptoren und den erkannten
Antigenen des Tumors).
Schritt 3
Im Lymphknoten kommt es zum Priming und zur Aktivierung von Effektor-T-Zellen.
Schritt 5
Die zytotoxischen T-Lymphozyten verlassen
die Blutgefässe und dringen in den Tumor ein.
Schritt 4
Aktivierte Effektor-T-Zellen gelangen als zytotoxische T-Lymphozyten
zum Tumor.
Abbildung 1: Die 7 Schritte im Krebs-Immunitäts-Zyklus (nach Referenz [1])
Abbildung 2: Akrales Melanom
molog von CD28 konkurriert CTLA4 auf der T-Zelle mit CD28 um die Bindung an B7 mit dem Ziel, das kostimulierende Signal zu hemmen und die T-Zell-Aktivierung herunterzuregulieren. Ipilimumab, ein rekombinanter monoklonaler Antikörper, der an CTLA4 bindet, blockiert die Interaktion zwischen CTLA4 und B7. Das wirkt sich als «Lösen der Bremse der T-
Zell-Aktivierung» aus (2). Aufgrund von zwei Phase-III-Studien wurde Ipilimumab (Yervoy®) bei Erwachsenen zur Behandlung fortgeschrittener (nicht resezierbarer oder metastasierter) Melanome zugelassen, wenn die Patienten zuvor bereits eine Therapie erhalten hatten. Anti-PD-1-Antikörper greifen im Schritt 7 bei der Abtötung der Krebszellen in den Zyklus ein. Der programmierte Zelltod-Inhibitor PD-1, der auf T-Zellen zu finden ist, wird aktiviert durch den Liganden PD-L1, der auf den Tumorzellen und im Mikromilieu des Tumors exprimiert wird. Der Ligand erreicht, dass die Abtötung der Tumorzellen durch zytotoxische T-Lymphozyten beeinträchtigt wird. Wenn die Interaktion zwischen dem Liganden und PD-1 durch einen therapeutischen Antikörper blockiert wird, erhalten die zytotoxischen Antitumor-T-Zellen ihre «Lizenz zum Töten» zurück. Da die immunsuppressiven Signale (Liganden) vorwiegend durch den Tumor freigesetzt werden, resultiert bei der PD-1Blockade im Vergleich zur CTLA4Inhibition eine grössere Antitumorakti-
vität bei weniger Nebenwirkungen (2). In mehreren Phase-III-Studien werden derzeit Wirksamkeit und Toxizität der Anti-PD-1-Antikörper Nivolumab und Pembrolizumab bei Patienten mit fortgeschrittenem Melanom getestet. Die europäische Arzneimittelagentur EMA hat den Zulassungsantrag für Pembrolizumab (MK-3475) zur Behandlung des fortgeschrittenen Melanoms Ende Juni 2014 zur Prüfung angenommen. Pembrolizumab bewirkt eine duale Ligandenblockade des PD-1-Signalwegs. Der humanisierte monoklonale AntiPD-1-Antikörper blockiert die Interaktion zwischen PD-1 auf T-Zellen und den Liganden PD-1 und PD-2 und reaktiviert dadurch die gegen den Tumor gerichtete Immunantwort.
Kombinierte Blockade
von zwei Immuncheckpoints
In klinischen Studien werden auch
Kombinations- und Sequenztherapien
von Anti-CTLA4- und Anti-PD-1-An-
tikörpern beim fortgeschrittenen Mela-
nom getestet. In einer Studie erhielten
53 Patienten eine Simultantherapie von
Ipilimumab und Nivolumab in Kombi-
nation (4). Die objektive Ansprechrate
betrug 40 Prozent. Eine klinische Wir-
kung (Ansprechen oder Stabilisierung)
wurde bei 65 Prozent erreicht. Bei
53 Prozent der Patienten, die mit kom-
binierter Immuncheckpointblockade in
Höchstdosis (mit noch akzeptablen
Nebenwirkungen) behandelt wurden,
kam es zum objektiven Ansprechen mit
einer Tumorreduktion von 80 Prozent
oder mehr. Bei 53 Prozent der Patienten
kam es mit der simultanen Kombina-
tionstherapie zu Nebenwirkungen von
Grad 3 oder 4. Diese waren reversibel
und qualitativ vergleichbar mit den bei
Monotherapie beobachteten Neben-
wirkungen (4).
O
Alfred Lienhard
Referenzen: 1. Chen DS et al.: Oncology meets immunology: The can-
cer-immunity cycle. Immunity 2013; 39: 1–10. 2. Leiter U et al.: Zielgerichtete und immunologische
Therapieansätze beim malignen Melanom. Hautarzt 2014; 65: 600–606. 3. McDermott D et al.: Durable benefit and the potential for long-term survival with immunotherapy in advanced melanoma. Cancer Treat Rev 2014, available online. 4. Wolchok JD et al.: Nivolumab plus ipilimumab in advanced melanoma. N Engl J Med 2013; 369: 122–133.
Erstpublikation in «SZD» 4/2014.
262
ARS MEDICI 5 I 2015