Transkript
FORTBILDUNG
Antikoagulation bei Vorhofflimmern
Die Qual der Wahl
Die neuen Antikoagulanzien bei Vorhofflimmern bieten eine willkommene Alternative für Patienten, die mit Vitamin-K-Antagonisten nur schlecht einzustellen sind, beziehungsweise für Patienten mit hohem Risiko für Hirnblutungen. Es kann von einer weitgehenden Gleichwertigkeit dieser neuen Präparate ausgegangen werden, wobei es Unterschiede im Detail gibt, welche individuelle Vor- und Nachteile für bestimmte Patientengruppen bedeuten.
BERNHARD MEIER
Vorhofflimmern ist die häufigste Rhythmusstörung und Apoplexie die häufigste Komplikation des Vorhofflimmerns. Etwa 25 Prozent der Bevölkerung entwickeln irgendwann Vorhofflimmern. In den industrialisierten Ländern ist es eine Alterserscheinung und wird entsprechend mit der zunehmendem Durchschnittsalter der Bevölkerung immer häufiger. Das Hirnschlagrisiko ist beim Vorhofflimmern (paroxysmal oder chronisch) etwa 5-fach erhöht. Ohne Prävention erleiden jährlich etwa 5 Prozent der Patienten mit Vorhofflimmern einen zerebralen Insult. Etwa ein Drittel aller Schlaganfälle können dem Vorhofflimmern angelastet werden. Die daraus resultierende Morbidität und Mortalität ist gegenüber anderen Schlaganfallursachen erhöht (plötzlicher embolischer Verschluss eines sonst gesunden Gefässes).
Vitamin-K-Antagonisten (VKA) Seit über 50 Jahren besteht die Möglichkeit der oralen Blutverdünnung mit VKA (Cumarinderivate). Eine Metaanalyse der Wirkung bei Vorhofflimmern zeigte eine 64-prozentige
Merksätze
❖ Viele Patienten mit Vorhofflimmern erhalten keine adäquate Antikoagulation.
❖ Die neu für diese Indikation verfügbaren oralen Antikoagulanzien sind eine Alternative für die Cumarine, besonders bei schlecht einstellbaren Patienten und solchen mit hohem Hirnblutungsrisiko.
Risikoreduktion, die derjenigen der Plättchenhemmer (22%) deutlich überlegen ist (1). Dennoch nehmen nur 40 Prozent der Vorhofflimmernpatienten, die wegen eines ersten Hirninsults hospitalisiert werden, VKA, nach dem zweiten Hirninsult sind es 60 Prozent. Die entsprechenden Anteile für Plättchenhemmer sind 30 und 25 Prozent der Hirnschlagpatienten. Gar keine gerinnungshemmende Therapie erhalten 30 beziehungsweise 20 Prozent von ihnen (2).
Neue orale Antikoagulanzien Verschiedene Präparate haben sich in der Prävention von Venenthrombosen und Lungenembolien bei chirurgischen Eingriffen klinisch bewährt. Es handelt sich im Wesentlichen um orale Faktor-Xa-Antagonisten und einen direkten Thrombininhibitor (Tabelle 1). Ein Faktor-Xa-Antagonist (Rivaroxaban [Xarelto®]) hat die Zulassung in der Schweiz für die chronische Behandlung bei Vorhofflimmern. Für einen anderen Faktor-Xa-Antagonisten (Apixaban [Eliquis®]) wird die Zulassung für diese Indikation in der Schweiz demnächst erwartet, ebenso für den Thrombinantagonisten Dabigatran. Weitere Substanzen werden in den nächsten Jahren folgen. Thrombin induziert den letzten Schritt vom flüssigen zum geronnenen Blut durch Aktivierung des Fibrinogens zum Fibrin. Der Faktor Xa wirkt eine Etage darüber (Aktivierung des Prothrombins zum Thrombin). Diese Faktoren werden durch die jeweiligen neuen Medikamente reversibel gehemmt.
Dabigatran Dabigatran hat sich in verschiedenen Kurzzeitindikationen bewährt. In einigen Ländern ist es seit über einem Jahr auch als chronische Therapie zur Embolieprophylaxe beim Vorhofflimmern zugelassen. In der RE-LY Studie (3) erwies es sich in der Dosierung 2 × 150 mg als dem VKA Warfarin bezüglich Ischämieprävention überlegen und bezüglich Blutungsrisiko als nicht unterlegen. In der Dosierung 2 × 110 mg war es bezüglich Embolierisiko nicht unterlegen und bezüglich Blutungsrisiko überlegen. Hirnblutungen waren mit beiden Dabigatrandosierungen deutlich seltener. Diese Studie hat erstmals eine vorteilhafte Alternative zu VKA aufgezeigt. Nach der Einführung in verschiedenen Ländern berichtete die Laienpresse über das mit diesem Medikament verbundene Blutungsrisiko. Aufmerksam geworden war man darauf wegen der bei Neueinführung obligatorischen Problemrückmeldungen. Die Ereignisrate lag indes weit unter der in der Zulassungsstudie rapportierten und damit auch unter der
ARS MEDICI 13 ■ 2012
659
FORTBILDUNG
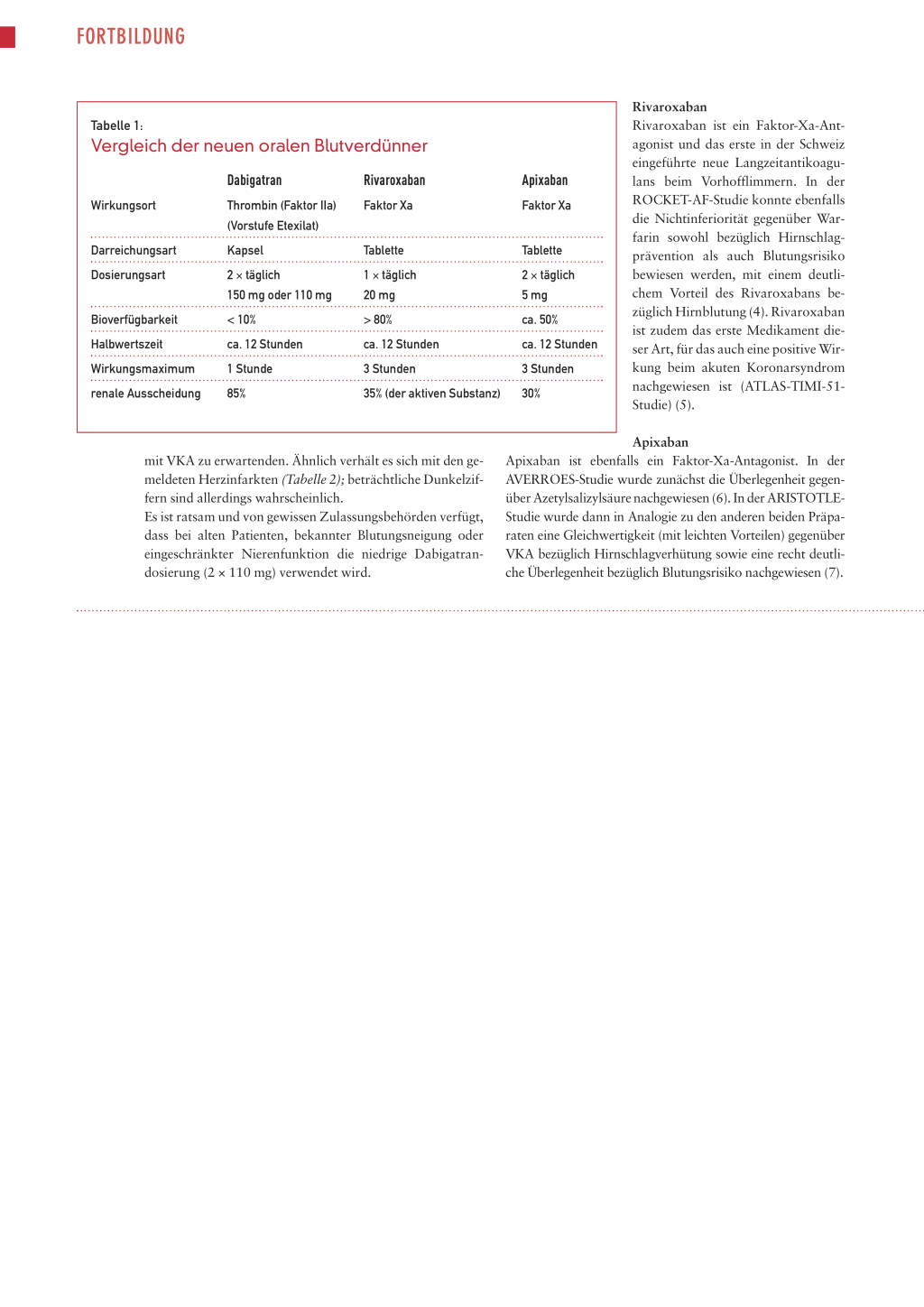
Tabelle 1:
Vergleich der neuen oralen Blutverdünner
Wirkungsort
Darreichungsart Dosierungsart
Bioverfügbarkeit Halbwertszeit Wirkungsmaximum renale Ausscheidung
Dabigatran
Thrombin (Faktor IIa) (Vorstufe Etexilat) Kapsel 2 × täglich 150 mg oder 110 mg < 10% ca. 12 Stunden 1 Stunde 85%
Rivaroxaban
Faktor Xa
Apixaban
Faktor Xa
Tablette 1 × täglich 20 mg > 80% ca. 12 Stunden 3 Stunden 35% (der aktiven Substanz)
Tablette 2 × täglich 5 mg ca. 50% ca. 12 Stunden 3 Stunden 30%
Rivaroxaban Rivaroxaban ist ein Faktor-Xa-Antagonist und das erste in der Schweiz eingeführte neue Langzeitantikoagulans beim Vorhofflimmern. In der ROCKET-AF-Studie konnte ebenfalls die Nichtinferiorität gegenüber Warfarin sowohl bezüglich Hirnschlagprävention als auch Blutungsrisiko bewiesen werden, mit einem deutlichem Vorteil des Rivaroxabans bezüglich Hirnblutung (4). Rivaroxaban ist zudem das erste Medikament dieser Art, für das auch eine positive Wirkung beim akuten Koronarsyndrom nachgewiesen ist (ATLAS-TIMI-51Studie) (5).
mit VKA zu erwartenden. Ähnlich verhält es sich mit den gemeldeten Herzinfarkten (Tabelle 2); beträchtliche Dunkelziffern sind allerdings wahrscheinlich. Es ist ratsam und von gewissen Zulassungsbehörden verfügt, dass bei alten Patienten, bekannter Blutungsneigung oder eingeschränkter Nierenfunktion die niedrige Dabigatrandosierung (2 × 110 mg) verwendet wird.
Apixaban Apixaban ist ebenfalls ein Faktor-Xa-Antagonist. In der AVERROES-Studie wurde zunächst die Überlegenheit gegenüber Azetylsalizylsäure nachgewiesen (6). In der ARISTOTLEStudie wurde dann in Analogie zu den anderen beiden Präparaten eine Gleichwertigkeit (mit leichten Vorteilen) gegenüber VKA bezüglich Hirnschlagverhütung sowie eine recht deutliche Überlegenheit bezüglich Blutungsrisiko nachgewiesen (7).
FORTBILDUNG
Tabelle 2:
Komplikationen pro 100 000 Patientenjahre
Dabigatran freier Verkauf*
Dabigatran (RE-LY-Studie)
schwere Blutungen tödliche Blutungen Herzinfarkt Gesamtmortalität
594 63 31 169
3320 230 810 3640
Vitamin-K-Antagonisten (RE-LY-Studie)
3570 330 640 4130
halb es dort nicht oder nur in niedriger Dosis indiziert ist sowie Nierenwertkontrollen allenfalls periodisch angezeigt sind. Dabigatran und Rivaroxaban führen etwas vermehrt zu gastrointestinalen Blutungen, was bei Apixaban nicht beobachtet wurde. Bei allen Medikamenten fehlen derzeit Antidot und Sofortmethode zur Aktivitätsbestimmung; Dabigatran wird hämodialysiert.
*pflichtgemässe Rückmeldungen an die Behörden, zur Verfügung gestellt von Boehringer-Ingelheim.
Vergleich der neuen Antikoagulanzien Es kann von einer weitgehenden Gleichwertigkeit dieser neuen Präparate ausgegangen werden. Die hohe Dosierung des Dabigatrans hat mutmasslich die beste Emboliepräventionswirkung. Rivaroxaban ist bewiesenermassen auch bei oft mit Vorhofflimmern gemeinsam auftretender koronarer Herzkrankheit wirksam (5). Apixaban hat sowohl in der Embolieprophylaxe wie auch bezüglich Blutungsrisiko gute Karten, was einen optimalen Nettonutzen ergibt. Dabigatran kann bei Niereninsuffizienz zu Akkumulation führen, wes-
Allgemeine Empfehlungen zur Anwendung Die neuen Präparate bieten eine willkommene Alternative bei mit VKA behandelten Patienten mit schlechter Einstellbarkeit beziehungsweise mit hohem Risiko für Hirnblutungen (z.B. Hypertoniker). Zudem stellen sie eine bequemere Alternative dar für Patienten, welche die INR-Kontrollen zu vermeiden wünschen. Es gibt weniger Interaktionen mit anderen Medikamenten und keine mit Lebensmitteln. Bei Niereninsuffizienz sind die neuen Medikamente (vorab Dabigatran) schwieriger zu handhaben, und bei Patienten mit Tendenz zu gastrointestinalen Blutungen sind sie (ausser allenfalls Apixaban) weniger geeignet.
FORTBILDUNG
Bei Patienten mit vorangegangenem Schlaganfall hat Dabigatran in der hohen Dosierung die besten Karten, bei solchen mit zusätzlich instabiler koronarer Herzkrankheit Rivaroxaban und schliesslich bei solchen mit hohem Embolie- und gleichzeitig hohem generellem Blutungsrisiko Apixaban.
Aussichten Die neuen Medikamente werden mutmasslich rasch einen mindestens 50-prozentigen Marktanteil erreichen und mittelfristig die VKA ganz ersetzen. Der diesbezügliche Einfluss auf die schweizerischen Gesundheitskosten ist schwierig abzuschätzen. Für Dabigatran wurde der geschätzte Betrag für ein gewonnenes, qualitativ gutes Lebensjahr auf 25 000 Franken geschätzt (8), was etwa im Bereich der Sekundärprävention durch Statine (vor der Generikaeinführung) liegt. Nach der etwa 20-prozentigen relativen Reduktion des Hirnschlagrisikos bei Vorhofflimmern mit Azetylsalizylsäure gegenüber keiner Behandlung, der 30-prozentigen Reduktion mit der Kombination Azetylsalizylsäure plus Clopidogrel gegenüber Azetylsalizylsäure allein und der 40-prozentigen Reduktion von VKA gegenüber dieser Kombination, erfreuen wir uns nun an einer 10- bis 40-prozentigen Reduktion der neuen Blutverdünner gegenüber den VKA. Zudem besteht die Möglichkeit, dass diese neuen Präparate genügend Schutz bieten nach koronarer Stentimplantation beziehungsweise bei hohem atherosklerotischem Risiko und damit die blutungsgefährliche Kombination mit Plättchenhemmern weniger häufig oder eventuell gar nicht mehr notwendig sein wird.
Allenfalls bieten umgekehrt moderne Plättchenhemmer wie
Prasugrel oder Ticagrelor möglicherweise genügend Schutz
bei Vorhofflimmern, und eine Kombination kann so umgan-
gen werden. Zukünftige Studien und klinische Erfahrungen
werden diese Möglichkeiten ausleuchten (9).
❖
Korrespondenzadresse: Prof. Dr. med. Bernhard Meier Direktor Kardiologie Universitätsspital Inselspital Bern, 3010 Bern E-Mail: bernhard.meier@insel.ch
Interessenkonflikte: keine
Referenzen: 1. Hart RG, Pearce LA, Aguilar MI: Meta-analysis: antithrombotic therapy to prevent
stroke in patients who have nonvalvular atrial fibrillation. Ann Intern Med 2007; 146: 857–867. 2. Gladstone DJ et al.: Potentially preventable strokes in high-risk patients with atrial fibrillation who are not adequately anticoagulated. Stroke 2009; 40: 235–240. 3. Connolly SJ et al.: Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009. 361: 1139–1151. 4. Patel MR et al.: Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 2011. 365: 883–891. 5. Mega JL et al.: Rivaroxaban in patients with a recent acute coronary syndrome. N Engl J Med 2012. 366: 9–19. 6. Connolly SJ et al.: Apixaban in patients with atrial fibrillation. N Engl J Med 364: 806–817. 7. Granger CB et al.: Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2011. 365: 981–992. 8. Kamel H et al.: Cost-effectiveness of dabigatran compared with warfarin for stroke prevention in patients with atrial fibrillation and prior stroke or transient ischemic attack. Stroke 2012. 43: 881–883. 9. De Caterina R et al.: New oral anticoagulants in atrial fibrillation and acute coronary syndromes. ESC working group on thrombosis – task force on anticoagulants in heart disease position paper. J Am Coll Cardiol 2012. 59: 1413–1425.
662
ARS MEDICI 13 ■ 2012