Transkript
FORTBILDUNG
Primär- und Sekundärprävention nach Schlaganfall
Überragende Bedeutung hat die Behandlung des arteriellen Hypertonus
Christof Klötzsch
Während bei der Primärprävention des Schlaganfalls eine Um- ihren Nikotinkonsum völlig einstellen. Per-
stellung des Lebensstils mit regelmässiger körperlicher Aktivität, sonen ohne koronare Herzerkrankung soll-
ten mit einem Statin behandelt werden,
Gewichtsnormalisierung und medikamentöser Beeinflussung
wenn höchstens ein vaskulärer Risikofaktor
der Gefässrisikofaktoren ganz im Vordergrund steht, hat sich bei und LDL-Werte > 190 mg/dl vorliegen. Bei
mittlerem Risiko sollte der Statineinsatz ab
der Sekundärprävention des Schlaganfalls in den letzten Jahren einem LDL-Cholesterin > 160 mg/dl erfol-
eine ganze Reihe weiterer therapeutischer Möglichkeiten ergeben. gen. Wenn mehrere vaskuläre Risikofakto-
ren vorliegen beziehungsweise bei bekann-
Neben der Karotisdesobliteration hat nun auch die stentgestützte ter koronarer Herzerkrankung oder Zustand
Angioplastie von Karotisstenosen einen Stellenwert erlangt.
nach Herzinfarkt werden Statine bei LDLWerten von mehr als 100 mg/dl empfohlen.
Darüber hinaus ist der frühzeitige sekundärprophylaktische Ein- Die Wahl des jeweiligen Statins ist von se-
satz von Thrombozytenaggregationshemmern bei arterioarteriell-embolischen Hirninfarkten sowie die Antikoagulation
kundärer Bedeutung, entscheidend ist die effektive Senkung des LDL-Cholesterins. Bei Diabetikern sollten normoglykämische
bei Schlaganfallpatienten mit Vorhofflimmern gut belegt.
Werte durch Sport, Antidiabetika und gegebenenfalls Insulin angestrebt werden. Bei
der Schlaganfallprimärprävention bei Dia-
Primärprävention von Schlaganfällen
den. Der präventive Effekt dieser Substan- betikern ist der Einsatz von ACE-Hemmern
Das Ziel der Primärprävention ist die Vermeidung von Schlaganfällen bei bis anhin völlig gesunden Patienten mit
zen korreliert unmittelbar mit dem Ausmass der Blutdrucksenkung. Abgesehen von Alphablockern sind alle Antihypertensiva in
oder Sartanen sowie die Gabe von Statinen von besonderer Bedeutung (Tabelle 1). Der Einsatz von Thrombozytenaggrega-
und ohne vaskuläre Risikofaktoren sowie ihrer schlaganfallpräventiven Wirkung nahezu tionshemmern zur Primärprävention bleibt
bei Patienten mit asymptomatischen Steno- gleichwertig, sodass die Auswahl der Sub- weiterhin umstritten. Während Acetylsali-
sen der hirnversorgenden Arterien oder vas- stanzen sich an Begleiterkrankungen und cylsäure in der Primärprävention des Schlag-
kulären Erkrankungen in anderen Strom- Verträglichkeit orientieren kann. Aufgrund anfalls bei Männern unwirksam ist, kann bei
gebieten. Im deutschsprachigen Raum muss der fünffachen Erhöhung des Schlaganfall- Frauen mit vaskulären Risikofaktoren und
mit einer Inzidenz von etwa 200 bis 300 risikos sollten selbstverständlich Raucher einem Alter über 45 Jahre wohl die Zahl der
Schlaganfällen pro 100 000 Einwohner pro
Jahr ausgegangen werden. Für eine sinnvolle Primärprävention sollten die vaskulären Risikofaktoren anhand von
Tabelle 1:
Wirksamkeit von Massnahmen zur Primärprävention des Schlaganfalls
Blutdruck, Blutzucker, Cholesterin einschliess-
Art der
Prävalenz
Relative Risiko- Absolute Risiko-
lich LDL und HDL beurteilt werden. Dar-
Therapiemassnahme
reduktion/Jahr
reduktion/Jahr
über hinaus sollten ein aktuelles EKG und im Einzelfall eine Ultraschalluntersuchung der extra- und intrakraniellen Arterien, eine
antihypertensive Therapie
20–40%
30–40%
0,5%
Echokardiografie und eine zerebrale Bild-
Antikoagulation
1% 59%
2,7%
gebung (CT/MRT) vorliegen. Zur Primär-
bei Vorhofflimmern
prävention des Schlaganfalls gehört auch
Statintherapie bei
5–10%
20%
1%
regelmässige Bewegung, idealerweise in Form von mindestens 3 × 30 Minuten Ausdauersport pro Woche. Die Ernährung sollte sich an der mediterranen Kost orientieren. Bei Patienten mit arterieller Hypertonie (BD systolisch > 140, dia-
Hypercholesterinämie Operation asymptomatischer Karotisstenosen Nikotinabstinenz Gewichtsnormalisierung
5%
20% 20%
30–40%
50% ?
0,5–1%
? ?
stolisch > 90 mmHg, Diabetiker > 130/80)
regelmässiger
? 25–48%
?
sollten neben kochsalzarmer Ernährung und
Ausdauersport
Sport auch Antihypertensiva eingesetzt wer-
5
P S Y C H I AT R I E & N E U R O L O G I E 1 + 2 ⎮2 0 1 0
FORTBILDUNG
Schlaganfälle, nicht aber die Zahl der Myo-
kardinfarkte reduziert werden. Bei geringer
Tabelle 3:
Risikoreduktion sind die Komplikationen im Sinne von Blutungen und gastrointestinalen Nebenwirkungen gegeneinander ab-
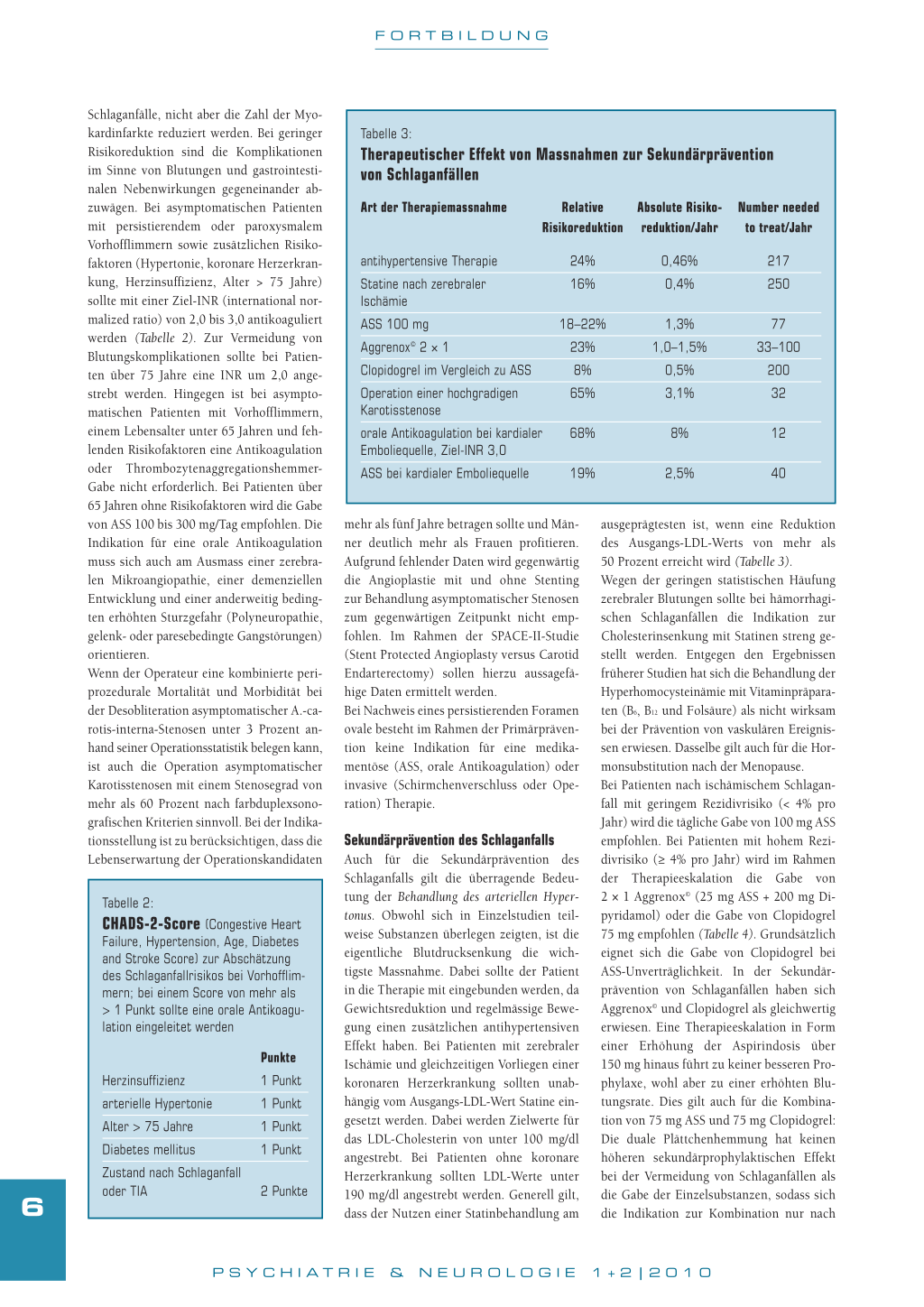
Therapeutischer Effekt von Massnahmen zur Sekundärprävention von Schlaganfällen
zuwägen. Bei asymptomatischen Patienten
Art der Therapiemassnahme
Relative Absolute Risiko- Number needed
mit persistierendem oder paroxysmalem
Risikoreduktion reduktion/Jahr to treat/Jahr
Vorhofflimmern sowie zusätzlichen Risiko-
faktoren (Hypertonie, koronare Herzerkran-
antihypertensive Therapie
24% 0,46%
217
kung, Herzinsuffizienz, Alter > 75 Jahre)
Statine nach zerebraler
16% 0,4%
250
sollte mit einer Ziel-INR (international nor-
Ischämie
malized ratio) von 2,0 bis 3,0 antikoaguliert werden (Tabelle 2). Zur Vermeidung von Blutungskomplikationen sollte bei Patienten über 75 Jahre eine INR um 2,0 ange-
ASS 100 mg Aggrenox© 2 × 1 Clopidogrel im Vergleich zu ASS
18–22% 23% 8%
1,3% 1,0–1,5%
0,5%
77 33–100
200
strebt werden. Hingegen ist bei asympto-
Operation einer hochgradigen
65%
3,1%
32
matischen Patienten mit Vorhofflimmern,
Karotisstenose
einem Lebensalter unter 65 Jahren und feh-
orale Antikoagulation bei kardialer 68%
8%
12
lenden Risikofaktoren eine Antikoagulation
Emboliequelle, Ziel-INR 3,0
oder ThrombozytenaggregationshemmerGabe nicht erforderlich. Bei Patienten über
ASS bei kardialer Emboliequelle
19%
2,5%
40
65 Jahren ohne Risikofaktoren wird die Gabe
von ASS 100 bis 300 mg/Tag empfohlen. Die mehr als fünf Jahre betragen sollte und Män- ausgeprägtesten ist, wenn eine Reduktion
Indikation für eine orale Antikoagulation ner deutlich mehr als Frauen profitieren. des Ausgangs-LDL-Werts von mehr als
muss sich auch am Ausmass einer zerebra- Aufgrund fehlender Daten wird gegenwärtig 50 Prozent erreicht wird (Tabelle 3).
len Mikroangiopathie, einer demenziellen die Angioplastie mit und ohne Stenting Wegen der geringen statistischen Häufung
Entwicklung und einer anderweitig beding- zur Behandlung asymptomatischer Stenosen zerebraler Blutungen sollte bei hämorrhagi-
ten erhöhten Sturzgefahr (Polyneuropathie, zum gegenwärtigen Zeitpunkt nicht emp- schen Schlaganfällen die Indikation zur
gelenk- oder paresebedingte Gangstörungen) fohlen. Im Rahmen der SPACE-II-Studie Cholesterinsenkung mit Statinen streng ge-
orientieren.
(Stent Protected Angioplasty versus Carotid stellt werden. Entgegen den Ergebnissen
Wenn der Operateur eine kombinierte peri- Endarterectomy) sollen hierzu aussagefä- früherer Studien hat sich die Behandlung der
prozedurale Mortalität und Morbidität bei hige Daten ermittelt werden.
Hyperhomocysteinämie mit Vitaminpräpara-
der Desobliteration asymptomatischer A.-ca- Bei Nachweis eines persistierenden Foramen ten (B6, B12 und Folsäure) als nicht wirksam
rotis-interna-Stenosen unter 3 Prozent an- ovale besteht im Rahmen der Primärpräven- bei der Prävention von vaskulären Ereignis-
hand seiner Operationsstatistik belegen kann, tion keine Indikation für eine medika- sen erwiesen. Dasselbe gilt auch für die Hor-
ist auch die Operation asymptomatischer mentöse (ASS, orale Antikoagulation) oder monsubstitution nach der Menopause.
Karotisstenosen mit einem Stenosegrad von invasive (Schirmchenverschluss oder Ope- Bei Patienten nach ischämischem Schlagan-
mehr als 60 Prozent nach farbduplexsono- ration) Therapie.
fall mit geringem Rezidivrisiko (< 4% pro grafischen Kriterien sinnvoll. Bei der Indika- Jahr) wird die tägliche Gabe von 100 mg ASS tionsstellung ist zu berücksichtigen, dass die Sekundärprävention des Schlaganfalls empfohlen. Bei Patienten mit hohem Rezi- Lebenserwartung der Operationskandidaten Auch für die Sekundärprävention des divrisiko (≥ 4% pro Jahr) wird im Rahmen Schlaganfalls gilt die überragende Bedeu- der Therapieeskalation die Gabe von Tabelle 2: CHADS-2-Score (Congestive Heart Failure, Hypertension, Age, Diabetes and Stroke Score) zur Abschätzung des Schlaganfallrisikos bei Vorhofflimmern; bei einem Score von mehr als tung der Behandlung des arteriellen Hypertonus. Obwohl sich in Einzelstudien teilweise Substanzen überlegen zeigten, ist die eigentliche Blutdrucksenkung die wichtigste Massnahme. Dabei sollte der Patient in die Therapie mit eingebunden werden, da 2 × 1 Aggrenox© (25 mg ASS + 200 mg Dipyridamol) oder die Gabe von Clopidogrel 75 mg empfohlen (Tabelle 4). Grundsätzlich eignet sich die Gabe von Clopidogrel bei ASS-Unverträglichkeit. In der Sekundärprävention von Schlaganfällen haben sich > 1 Punkt sollte eine orale Antikoagu-
Gewichtsreduktion und regelmässige Bewe- Aggrenox© und Clopidogrel als gleichwertig
lation eingeleitet werden
gung einen zusätzlichen antihypertensiven erwiesen. Eine Therapieeskalation in Form
Punkte
Effekt haben. Bei Patienten mit zerebraler einer Erhöhung der Aspirindosis über Ischämie und gleichzeitigen Vorliegen einer 150 mg hinaus führt zu keiner besseren Pro-
Herzinsuffizienz
1 Punkt
koronaren Herzerkrankung sollten unab- phylaxe, wohl aber zu einer erhöhten Blu-
arterielle Hypertonie
1 Punkt
hängig vom Ausgangs-LDL-Wert Statine ein- tungsrate. Dies gilt auch für die Kombina-
Alter > 75 Jahre
1 Punkt
gesetzt werden. Dabei werden Zielwerte für tion von 75 mg ASS und 75 mg Clopidogrel:
Diabetes mellitus
1 Punkt
das LDL-Cholesterin von unter 100 mg/dl Die duale Plättchenhemmung hat keinen angestrebt. Bei Patienten ohne koronare höheren sekundärprophylaktischen Effekt
Zustand nach Schlaganfall
Herzerkrankung sollten LDL-Werte unter bei der Vermeidung von Schlaganfällen als
oder TIA
6
2 Punkte
190 mg/dl angestrebt werden. Generell gilt, die Gabe der Einzelsubstanzen, sodass sich dass der Nutzen einer Statinbehandlung am die Indikation zur Kombination nur nach
P S Y C H I AT R I E & N E U R O L O G I E 1 + 2 ⎮2 0 1 0
FORTBILDUNG
Anlage von Stents der hirnversorgenden Arterien für einen begrenzten Zeitraum ergibt. Wenn Patienten unter Aspirin ein weiteres zerebrales ischämisches Ereignis erleiden, sollte eine erneute Ursachenabklärung erfolgen. Sofern erneut eine kardiale Emboliequelle ausgeschlossen werden kann, sollte mit Aggregationshemmern weiterbehandelt werden. Nur wenn sich das Rezidivrisiko durch Auftreten zusätzlicher Faktoren erhöht hat, ist eine Therapieeskalation via Aggrenox© oder Clopidogrel erforderlich. Nach TIA oder leichtem Schlaganfall und Vorhofflimmern kann schon nach drei bis fünf Tagen eine orale Antikoagulation eingeleitet werden. Dabei sollten INR-Werte von 2,0 bis 3,0 angestrebt werden. Lediglich bei Patienten mit mechanischen Herzklappen sind INR-Werte von 2,5 bis 3,5 erforderlich. Bei Bioprothesen und eingetretener zerebraler Ischämie ist eine vorübergehende Antikoagulation für drei Monate sinnvoll. Inzwischen ist die Diagnosesicherung einer Karotisstenose durch die Kombination von Farbduplexsonografie und MR/CT-Angiografie als ausreichend zuverlässig anerkannt. Dabei ergibt sich eine grundsätzliche Operationsindikation beim Nachweis hochgradiger symptomatischer A.-carotis-interna-Stenosen. Um einen Nutzen für den Patienten zu erzielen, sollte die Rate perioperativer Komplikationsen des Gefässchirurgen unter
Tabelle 4:
Risikoabschätzung eines Rezidivinsults nach erstem ischämischem Ereignis basierend
auf dem Essener Risikoscore (ab einem Wert von ≥ 3 Punkten besteht ein Rezidivrisiko von ≥ 4% pro Jahr)
Risikofaktor < 65 Jahre 65–75 Jahre > 75 Jahre arterielle Hypertonie Diabetes mellitus Myokardinfarkt andere kardiovaskuläre Ereignisse ausser Myokardinfarkt und Vorhofflimmern periphere arterielle Verschlusserkrankung Raucher zusätzliche TIA oder Insult in der Vorgeschichte
Punkte 0 1 2 1 1 1
1
1 1
1
6 Prozent liegen. Je höher der Stenosegrad ist, um so mehr profitieren die Patienten von einer Desobliteration. Dabei sollte diese, sofern der Schweregrad der zerebralen Ischämie dies zulässt, wenige Tage später durchgeführt werden, da nach Ablauf der zwölften Woche nach dem Schlaganfall/TIA ein sekundärpräventiver Effekt für den Patienten nicht mehr zu erwarten ist. Bis zur Durchführung der Karotisdesobliteration sollte zur Sekundärprävention ASS eingesetzt werden. Die Karotisangioplastie hat im Vergleich zur Karotis-TEA (Karotisthrombendarteriektomie) ein leicht erhöhtes periprozidurales Risiko innerhalb der ersten 30 Tage und eine höhere Restenoserate, während die Langzeitergebnisse über 2 bis 4 Jahre hinsichtlich des Wiederauftretens von Schlaganfällen etwa vergleichbar sind. Die Indikation zur Karotisangioplastie muss sich somit an den lokalen Gegebenheiten (periprozedurale Komplikationsrate der interventionellen Radiologen im Vergleich zu den Gefässchirurgen) orientieren, eine allgemeine Empfehlung kann nicht gegeben werden. Besondere Indikationen für die Karotis-angioplastie ergeben sich bei Patienten mit Rezidivstenosen nach gefässchirurgischem Eingriff sowie langstreckigen Stenosen der hirnversorgenden Arterien als Folge einer Strahlentherapie im Halsbereich. Prä- und postinterventionell ergibt sich für die Dauer von drei Monaten eine Indikation für eine duale Plättchenhemmung mit Clopidogrel 75 mg und ASS 100 mg. Danach sollte mit einem Aggregationshemmer weitertherapiert werden. Entgegen der früheren Ansicht hat sich die Gabe von oralen Antikoagulanzien zur Sekundärprävention von Schlaganfällen bei intrakraniellen Stenosen nicht bewährt. Wie bei extrakraniellen Stenosen wird ASS in einer Dosis von 100 bis 300 mg empfohlen. In spezialisierten neuroradiologischen Zentren kann bei Rezidivereignissen auch eine Stentimplantation durchgeführt werden. Dabei sind die Komplikationsraten jedoch höher als bei Angioplastien im extrakraniellen Bereich. Indikationen ergeben sich insbesondere bei intrakraniellen Gefässprozessen mit ungenügender Kollateralisation. Obwohl in Studien die Überlegenheit einer oralen Antikoagulation gegenüber Thrombozytenaggregationshemmern nicht bewiesen wurde, wird weiterhin bei Dissektionen der A. carotis interna oder der A. vertebralis die orale Antikoagulation für sechs Monate empfohlen. Anschliessend sollten die Patienten bei Nachweis von residuellen Gefässveränderungen mit einem Aggregationshemmer weiterbehandelt werden.
Bei homozygoter Faktor-V- beziehungsweise Faktor-II-Mutation oder auch bei ausgeprägtem Protein-C-, Protein-S- oder Antithrombin-III-Mangel sollte nach kryptogenem Schlaganfall eine lebenslange orale Antikoagulation angestrebt werden. Dies gilt nicht für heterozygote Merkmalsträger und mässig ausgeprägte Mangelzustände der oben genannten Gerinnungsfaktoren. Weiterhin ist die Studienlage zur Sekundärprävention von Schlaganfällen bei persistierendem Foramen ovale (PFO) und paradoxer Hirnembolie relativ schlecht. Bei isoliertem PFO sollte unabhängig von der Grösse des Rechts-/Linksshunts nach einem Erstereignis eine Sekundärprophylaxe mit ASS 100 mg erfolgen. Bei einem Rezidiv unter Aspirin oder der Kombination eines PFO mit einem Vorhofseptum-Aneurysma wird eine zeitlich befristete orale Antikoagulation von sechs Monaten bis zwei Jahren mit einem Ziel-INR von 2,0 bis 3,0 empfohlen. Da eine Langzeitantikoagulation auch bei jungen Patienten mit Komplikationsraten von etwa 2 Prozent pro Jahr verbunden ist, sollte bei Patienten mit mindestens zwei zerebralen Ischämien und PFO +/- Vorhofseptum-Aneurysma auch ein interventioneller PFO-Verschluss erwogen werden. Dieser Eingriff sollte in spezialisierten kardiologischen Zentren mit ausreichend hohen jährlichen Fallzahlen erfolgen. ◆
Prof. Dr. med. Christof Klötzsch Abteilung Akutneurologie
Kliniken Schmieder Allensbach und Neurologische Abteilung im Hegau-Bodensee-
Hochrhein-Klinikum in Singen Zum Tafelholz 8, D-78476 Allensbach
Interessenkonflikte: keine
Literatur: 1. Leitlinie Primär- und Sekundärprävention der zerebralen Ischämie, herausgegeben von der Leitlinienkommission der Deutschen Gesellschaft für Neurologie und der Deutschen Schlaganfallgesellschaft, Thieme-Verlag 2008. www.dgn.org 2. Leitlinien der Europäischen Schlaganfallgesellschaft: European Stroke Organisation www.esostroke.org 3. Leitlinien der Amerikanischen Gesellschaft für Neurologie www.aan.com/gho/baut/sections/ stroke
7
P S Y C H I AT R I E & N E U R O L O G I E 1 + 2 ⎮2 0 1 0