Transkript
BERICHT
Basistherapie bei rheumatoider Arthritis
Welche Konsequenzen hat eine Dosisreduktion bei Patienten in Remission?
Patienten mit rheumatoider Arthritis in Remission stellen sich oft die Frage, ob sie ihre Medikamente wirklich weiter einnehmen müssen. Doch selbst bei «ausgebrannter» rheumatoider Arthritis ist dies ein Risiko. Prof. Diego Kyburz erläuterte an einer Fortbildungsveranstaltung die Fakten zur Dosisreduktion der Basistherapie bei rheumatoider Arthritis sowie zum häufig unterschätzten Problem der Compliance.
Renate Bonifer
Auch bei einer ausgebrannten rheumatoiden Arthritis kann das Absetzen der Basistherapie böse Folgen haben, wie Prof. Diego Kyburz, Universitätsspital Basel, an der Fortbildungsveranstaltung «Rheuma Highlights 2015» in Zürich anhand eines Fallbeispiels erläuterte. Eine 86-jährige Patientin, die ihr Methotrexat (MTX) nicht mehr einnahm, entwickelte innert zweier
diesem Stadium könne man die Basistherapie nicht einfach absetzen: «Man kann durchaus auch bei alten Patienten einen fulminanten Verlauf haben.»
Was geschieht bei Reduktion der Basistherapie? In einer Studie wurde untersucht, welche Konsequenzen die Reduktion oder das Absetzen einer Basistherapie bei
Eine Dosisreduktion ist möglich, das Absetzen der Basistherapie führt aber bei den meisten Patienten zum Verlust der Remission.
Monate eine fulminante Motoneuritis multiplex im Rahmen einer Vaskulitis, einer Erkrankung, die bei 1 bis 10 Prozent der Patienten mit rheumatoider Arthritis vor allem bei einem schweren Krankheitsverlauf in späten Stadien vorkommt. Die Patientin war seit 25 Jahren an rheumatoider Arthritis mit einem schweren erosiv-destruktiven Verlauf erkrankt. Es fanden sich bei ihr keine aktiven Gelenkentzündungen mehr, sie befand sich im letzten Stadium ihrer Rheumaerkrankung, der ausgebrannten rheumatoiden Arthritis. Eine trügerische Bezeichnung, denn sie mag den Eindruck erwecken, dass man nun auch keine Basistherapie gegen rheumatoide Arthritis mehr benötige. Kyburz riet zur Vorsicht, denn auch in
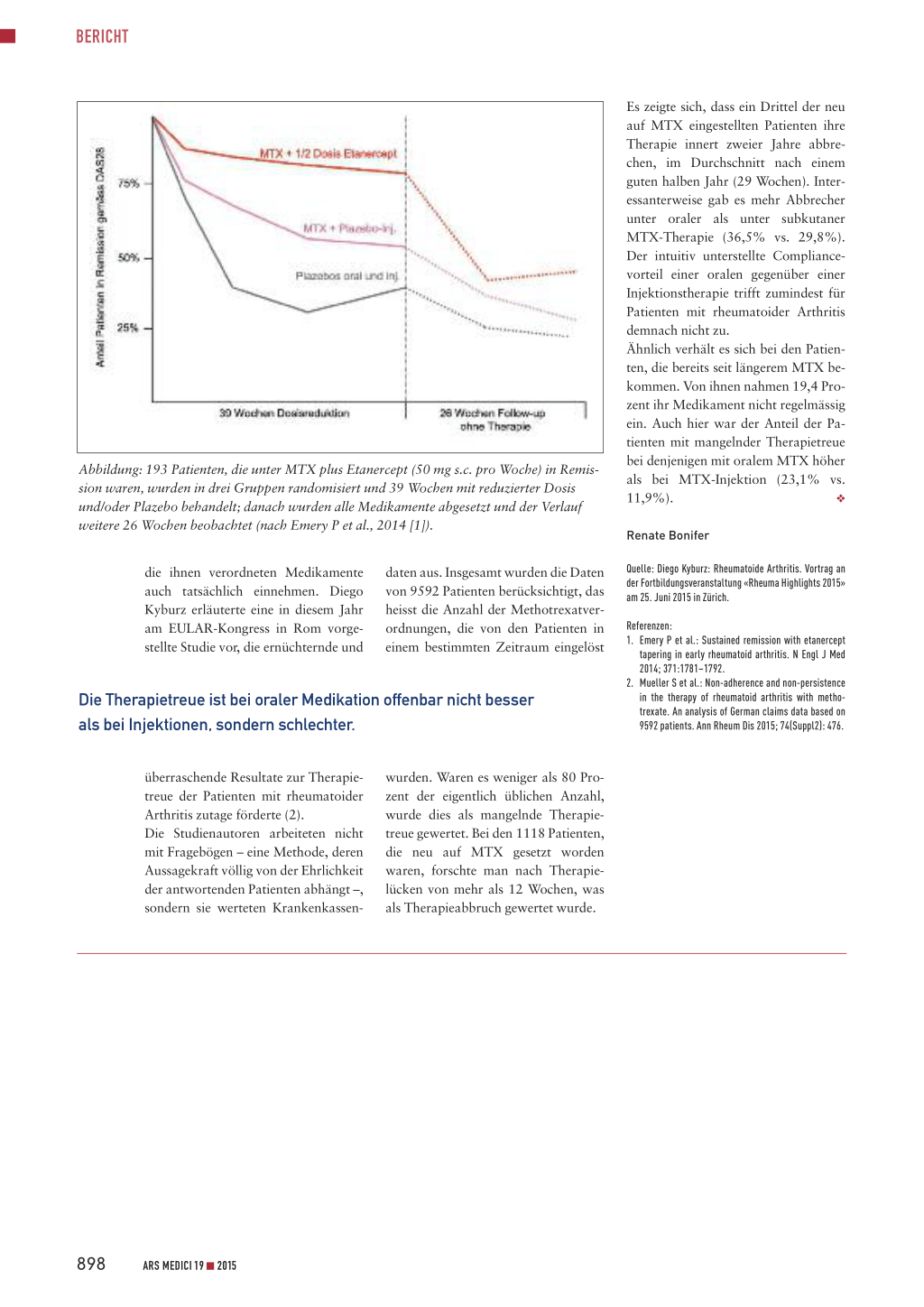
Patienten in Remission hat (1). In der ersten Studienphase erhielten 306 Patienten mit mittlerer bis schwerer Krankheitsaktivität, die zuvor nicht mit MTX oder Biologika behandelt worden waren, ein Jahr lang eine Kombinationstherapie mit oralem MTX (10–25 mg) plus Etanercept (Enbrel®; s.c. 50 mg 1× pro Woche). In der zweiten Phase wurden die 193 Patienten, die mit dieser Kombinationstherapie in Remission waren (DAS28 > 2,6), in drei Gruppen randomisiert und 39 Wochen wie folgt weiterbehandelt: MTX plus halbe Dosis Etanercept (s.c. 25 mg), nur MTX plus s.c. Plazebo oder nur Plazebos (oral und s.c.). In der dritten Phase der Studie wurden bei allen Patienten, die nach den 39 Wochen immer
noch eine niedrige Krankheitsaktivität beziehungsweise Remission aufwiesen (DAS28 ≥ 3,2) die Medikamente abgesetzt, mit einem Follow-up von weiteren 26 Wochen. Es zeigte sich, dass der Anteil der Patienten in Remission bei Dosisreduktion beziehungsweise unter Plazebo in allen drei Gruppen sank, am langsamsten in der Gruppe, die noch die halbe Dosis Etanercept erhalten hatte. Schneller sank der Anteil bei denjenigen, die nur noch MTX erhielten, und am schnellsten fiel er unter Plazebo (s. Abbildung). Nach dem kompletten Absetzen der Medikamente sackte auch in der ehemaligen Kombinationstherapiegruppe der Anteil der Patienten in Remission stark ab. Am Ende der Studie, 65 Wochen nach der Randomisierung in die drei Gruppen, waren noch 44 Prozent (n = 28) der ehemals mit der Kombination behandelten Patienten, 29 Prozent (n = 19) derjenigen mit MTX alleine und 23 Prozent (n = 15) der ehemaligen Plazebopatienten in Remission. «Eine Dosisreduktion bei Patienten in Remission ist möglich, aber das Absetzen der Basistherapie führt bei der Mehrheit der Patienten zu einem Verlust der Remission», fasste Diego Kyburz das Studienresultat zusammen. Zwar bleiben trotz Dosisreduktion oder völligem Absetzen der Basistherapie einige Patienten in Remission, es sind jedoch keine Parameter bekannt, die eine Vorhersage erlauben, bei welchem Patienten dies der Fall sein wird und bei welchem nicht.
Complianceproblem
wird unterschätzt
Auch bei einer so schmerzhaften Erkrankung wie der rheumatoiden Arthritis darf man offenbar nicht davon ausgehen, dass so gut wie alle Patienten
896
ARS MEDICI 19 I 2015
BERICHT
Abbildung: 193 Patienten, die unter MTX plus Etanercept (50 mg s.c. pro Woche) in Remission waren, wurden in drei Gruppen randomisiert und 39 Wochen mit reduzierter Dosis und/oder Plazebo behandelt; danach wurden alle Medikamente abgesetzt und der Verlauf weitere 26 Wochen beobachtet (nach Emery P et al., 2014 [1]).
Es zeigte sich, dass ein Drittel der neu
auf MTX eingestellten Patienten ihre
Therapie innert zweier Jahre abbre-
chen, im Durchschnitt nach einem
guten halben Jahr (29 Wochen). Inter-
essanterweise gab es mehr Abbrecher
unter oraler als unter subkutaner
MTX-Therapie (36,5% vs. 29,8%).
Der intuitiv unterstellte Compliance-
vorteil einer oralen gegenüber einer
Injektionstherapie trifft zumindest für
Patienten mit rheumatoider Arthritis
demnach nicht zu.
Ähnlich verhält es sich bei den Patien-
ten, die bereits seit längerem MTX be-
kommen. Von ihnen nahmen 19,4 Pro-
zent ihr Medikament nicht regelmässig
ein. Auch hier war der Anteil der Pa-
tienten mit mangelnder Therapietreue
bei denjenigen mit oralem MTX höher
als bei MTX-Injektion (23,1% vs.
11,9%).
O
Renate Bonifer
die ihnen verordneten Medikamente auch tatsächlich einnehmen. Diego Kyburz erläuterte eine in diesem Jahr am EULAR-Kongress in Rom vorgestellte Studie vor, die ernüchternde und
daten aus. Insgesamt wurden die Daten von 9592 Patienten berücksichtigt, das heisst die Anzahl der Methotrexatverordnungen, die von den Patienten in einem bestimmten Zeitraum eingelöst
Die Therapietreue ist bei oraler Medikation offenbar nicht besser als bei Injektionen, sondern schlechter.
Quelle: Diego Kyburz: Rheumatoide Arthritis. Vortrag an der Fortbildungsveranstaltung «Rheuma Highlights 2015» am 25. Juni 2015 in Zürich.
Referenzen: 1. Emery P et al.: Sustained remission with etanercept
tapering in early rheumatoid arthritis. N Engl J Med 2014; 371:1781–1792. 2. Mueller S et al.: Non-adherence and non-persistence in the therapy of rheumatoid arthritis with methotrexate. An analysis of German claims data based on 9592 patients. Ann Rheum Dis 2015; 74(Suppl2): 476.
überraschende Resultate zur Therapietreue der Patienten mit rheumatoider Arthritis zutage förderte (2). Die Studienautoren arbeiteten nicht mit Fragebögen – eine Methode, deren Aussagekraft völlig von der Ehrlichkeit der antwortenden Patienten abhängt –, sondern sie werteten Krankenkassen-
wurden. Waren es weniger als 80 Prozent der eigentlich üblichen Anzahl, wurde dies als mangelnde Therapietreue gewertet. Bei den 1118 Patienten, die neu auf MTX gesetzt worden waren, forschte man nach Therapielücken von mehr als 12 Wochen, was als Therapieabbruch gewertet wurde.
898
ARS MEDICI 19 I 2015