Transkript
Mann-zu-Frau-Angleichung
FORTBILDUNG
Bis heute sind einige chirurgische Techniken für die genitale Geschlechtsangleichung in der Literatur beschrieben worden. Weltweit werden aber noch wesentlich mehr chirurgische Vorgehen vermutet, welche bis anhin noch nicht veröffentlicht wurden. Tatsache ist, dass es bis dato keine standardisierte Technik für die genitale Geschlechtsangleichung gibt sowie auch keine Lehrbücher diesbezüglich. Die Datenlage ist bislang intransparent.
Richard Fakin
von Richard Fakin*
D ie von Dr. Preecha definierte Mann-zu-Frau-Angleichung, die am Preecha Aesthetic Institute sowie an der King-Chulalongkorn-Universitätsklinik in Bangkok, Thailand, vorgenommen und seit 2015 auch am Universitätsspital in Zürich (USZ) praktiziert wird, wurde vor drei Jahren von der Arbeitsgruppe von Dr. Preecha mässig detailliert verfasst (1). Die Hauptziele der Operation sind eine Neovagina mit ausreichender Penetrationstiefe und Breite für uneingeschränkten Geschlechtsverkehr, eine intakte Klitoris zur Orgasmusfähigkeit und Sensibilität, eine intakte Harnröhre und Harnröhrenöffnung für unauffälliges Wasserlösen sowie eine ästhetische und optisch authentische Vagina mit sämtlichen anatomischen Merkmalen. Die Indikationskriterien für die chirurgische Geschlechtsangleichung bleiben grundsätzlich diejenigen, die von der World Professional Association for Transgender Health (WPATH) verfasst und veröffentlicht worden sind. Insbesondere ist eine psychiatrische Begutachtung der Diagnose beziehungsweise ein Ausschluss der relevanten Nebendiagnosen wichtig, ebenso wie auch eine zuvor erfolgte hormonelle Geschlechtsangleichung.
Neovaginale Rekonstruktion Derzeit werden am USZ zwei chirurgische Techniken für die neovaginale Rekonstruktion angeboten. Bei beiden bleibt das funktionelle sowie ästhetische Ergebnis der Vulva identisch, es handelt sich einzig um ein unterschiedliches Vorgehen zur Wiederherstellung des neovaginalen Raumes.
*Dr. med. Richard Fakin war während vier Monaten am Preecha Aesthetic Institute (PAI) sowie an der King-Chulalongkorn-Universitätsklinik in Bangkok, Thailand, tätig.
Einerseits kann die neovaginale Rekonstruktion mit Inversion der Penisschlauchhaut erreicht werden, dies mit der sogenannten Penile-Skin-Inversion-Methode (PSI). Das Ziel ist eine Penetrationstiefe von mindestens 10 bis 12 cm. Falls diese nicht allein mit der Penishaut erreicht werden kann, kann zusätzlich eine dicke Spalthaut für die distale Neovagina, den tiefsten Teil des neovaginalen Raumes, transplantiert werden. Dies erlaubt eine neovaginale Tiefe, unabhängig von der ursprünglichen Penislänge. Für die Spalthaut wird die obere Hautschicht vom Hodensack gewonnen. Eine Alternative stellt die Rekonstruktion mit einem Sigmakolon-Interponat dar. Viszeralchirurgisch wird in derselben Sitzung laparoskopisch (kamerageführt) ein etwa 12 bis 14 cm langes Dickdarmsegment am rektosigmoidalen Übergang gehoben. Der Vorteil der Dickdarmmethode liegt im gut durchbluteten Gewebe, welches sich im Vergleich zur Spalthaut im Verlauf weniger beziehungsweise kaum zusammenzieht. Des Weiteren haben die Patientinnen eine Art der natürlicheren Sekretion, da der Dickdarmschleim dem vaginalen Schleim relativ ähnlich ist. Jedoch ist die Sekretion beziehungsweise die Funktion sehr individuell. Es gibt Patient_innen, die über zu viel, zu wenig oder eine subjektiv perfekte Lubrikation der Scheide berichten. Einige empfinden den Geruch als störend. Im Verlauf der Zeit (etwa ab dem 4. Monat) beginnt sich die Schleimproduktion aufgrund des sogenannten Metaplasieprozesses zu reduzieren – sie passt sich der neuen Umgebung und der neuen Funktion an. Nachteil dieser Methode ist das zusätzliche operative Gebiet, das mit potenziellen zusätzlichen Risiken verbunden ist. Beide Varianten werden als gleichzeitige Operation durchgeführt, das heisst, es braucht keine zweite Operation im Sinne einer Kommissurenplastik. Grundsätzlich ist bei kurzer oder sehr kurzer Penislänge die
20 1/2018
PSYCHIATRIE + NEUROLOGIE
FORTBILDUNG
Dickdarmvariante empfehlenswert, da eine ausgedehnte Spalthauttransplantation grundsätzlich einem wenig qualitativen neovaginalen Gewebe entspricht. Des Weiteren ist eine gründliche familiäre Anamnese wichtig, die insbesondere Fragen betreffend Dickdarmkrebs und entzündliche Erkrankungen wie M. Crohn oder Colitis ulcerosa beantwortet. Der erste Verbandswechsel erfolgt am fünften postoperativen Tag. Falls Spalthaut verwendet wurde, wird die Erfolgsrate der Transplantation am sechsten postoperativen Tag beurteilt. Die erste Dehnübung erfolgt am siebten Tag nach der Operation, und bei unauffälligem Verlauf kann die Patientin eine Woche nach der Operation nach Hause entlassen werden. Sämtliche Verbandsmaterialien, der Sitzring sowie die Dilatatoren in vier verschiedenen Grössen werden der Patientin mitgegeben. Die Nachkontrollen erfolgen wöchentlich während der ersten sechs Wochen, in der Regel durch die spezialisierte Pflege (Advanced Practical Nurse), da die korrekte Wundpflege und das Dehnen insbesondere in der frühen postoperativen Phase sehr wichtig sind. Anschliessend verlängern sich die Intervalle bis zur Abschlusskontrolle, die ein Jahr postoperativ erfolgt. Die Komplikationsrate liegt laut Literaturangaben bei über 30 Prozent (2). Eine der gefürchtetsten Komplikationen ist die Bildung von Fisteln zwischen der Neovagina und in der Regel dem Enddarm, wobei auch urethrale Fisteln beschrieben worden sind. Solche Fisteln können interoperativ entstehen, wenn der Chirurg die Enddarmwand verletzt, aber gemäss Literatur auch sekundär postoperativ nach ein paar Monaten dazu kommen. Da der Enddarm nicht besonders gut durchblutet ist, handelt es sich dabei um eine verzögerte Wundheilung, die Monate dauern kann und gegebenenfalls mehrere chirurgische Revisionen benötigt. Die urethralen Fisteln heilen in der Regel noch schlechter. Die Evaluation und die statistische Ausrechnung der letzten 50 geschlechtsangleichenden Operationen nach der Preecha-Technik am USZ durch den Autor haben eine bisherige Komplikationsrate von knapp 5 Prozent ergeben. Es muss beachtet werden, dass meistens drei bis sechs Monate vergehen, bis sich das ästhetische Endresultat zeigt. Falls sich die Patient_innen einen haarfreien Intimbereich und insbesondere Introitus wünschen, ist eine präoperative Haarepilation zu empfehlen. Diese braucht in der Regel bis zu einem Jahr, um das gewünschte Ergebnis zu erzielen. Die genitale Geschlechtsangleichung dauert etwa vier Stunden, eine Brustvergrösserung verlängert die Operationszeit um 45 Minuten (Bilder 1 und 2). Unsere Erfahrung hat die bereits beschriebene hohe Zufriedenheitsrate mit der Preecha-Technik bestätigt (1). Jedoch fehlt es an einem standardisierten und weltweit anerkannten Datenerhebungsprotokoll. Bisher wurde insbesondere die Lebensqualität erfasst, die eine deutliche postoperative Verbesserung aufweist (3). Es bedarf weiterer wissenschaftlicher Studien, um die Langzeitergebnisse verschiedener Operationstechniken zu erfassen und idealerweise einen Konsensus bezüglich eines standardisierten Evaluationsprotokolls vorzugeben.
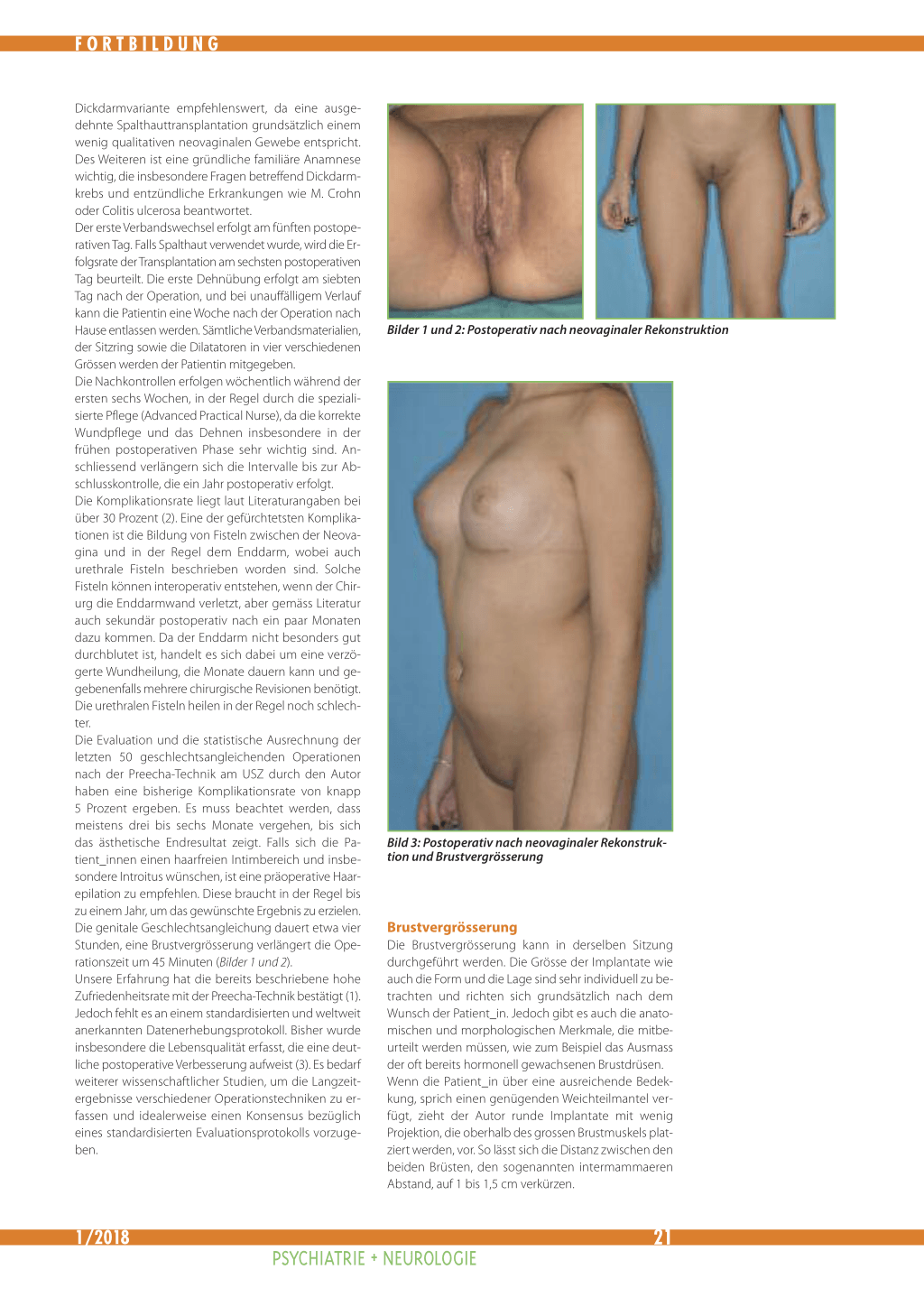
Bilder 1 und 2: Postoperativ nach neovaginaler Rekonstruktion
Bild 3: Postoperativ nach neovaginaler Rekonstruktion und Brustvergrösserung
Brustvergrösserung Die Brustvergrösserung kann in derselben Sitzung durchgeführt werden. Die Grösse der Implantate wie auch die Form und die Lage sind sehr individuell zu betrachten und richten sich grundsätzlich nach dem Wunsch der Patient_in. Jedoch gibt es auch die anatomischen und morphologischen Merkmale, die mitbeurteilt werden müssen, wie zum Beispiel das Ausmass der oft bereits hormonell gewachsenen Brustdrüsen. Wenn die Patient_in über eine ausreichende Bedekkung, sprich einen genügenden Weichteilmantel verfügt, zieht der Autor runde Implantate mit wenig Projektion, die oberhalb des grossen Brustmuskels platziert werden, vor. So lässt sich die Distanz zwischen den beiden Brüsten, den sogenannten intermammaeren Abstand, auf 1 bis 1,5 cm verkürzen.
1/2018
PSYCHIATRIE + NEUROLOGIE
21
FORTBILDUNG
Silikonimplantate sind der schnellste und effizienteste Weg zu einer Brustvergrösserung, die aber auch gewisse Risiken mit sich bringt. Insbesondere kann sich häufig eine Kapselfibrose im Verlauf zeigen. Falls eine eher grössere Oberweite gewünscht ist, sind entsprechend mehr Sitzungen notwendig (Bild 3).
Feminisierung des Gesichts Die dritte Säule der chirurgischen Geschlechtsangleichung ist die Feminisierung des Gesichtes (FFS). Einer der männlichen Hauptmerkmale ist die supraorbitale Wulst oder die knöcherne Prominenz oberhalb der Augenbrauen. Diese wirkt insbesondere aus der seitlichen Perspektive sehr männlich und ist auch eines der entscheidenden Kriterien bei der Geschlechtsidentifikation von Skeletten. Diese kann sich unterschiedlich stark ausgeprägt zeigen und stellt bei Wunsch der Patient_in eine Operationsindikation dar. Hingegen hat sich eine kürzere Stirn beziehungsweise ein kürzerer Haaransatz als weniger relevant erwiesen. (4) Eine Kinnverschmälerung lässt sich durch den enoralen Zugang durchführen, sodass keine Narben sichtbar sind. Eine feminisierende Nasenoperation (Septorhinoplastik) kann ein ebenso dankbarer Eingriff sein, insbesondere bei prominenten und breiten Nasen. Bei ausgeprägten Falten im Gesicht sowie am Hals kann eine Gesichtsstraffung mit oder ohne Halsstraffung den gewünschten Effekt erzielen. Die Grundlage der chirurgischen Technik unterscheidet sich dabei nicht im Wesentlichen von standardisierten Faceliftings. Jedoch definiert der Vektor, die Richtung der Straffung, die fe-
Merkpunkte:
G Es gibt bis dato keine standardisierte Technik für die genitale Geschlechtsangleichung sowie auch keine Lehrbücher. Die Datenlage ist bislang intransparent.
G Die chirurgische Geschlechtsangleichung benötigt klare Konzepte und muss immer auf individueller Basis und gemäss den Bedürfnissen der Patient_innen bestimmt werden.
G Zu den chirurgischen Säulen zählen die neovaginale Rekonstruktion, die Brustvergrösserung und die Feminisierung des Gesichts.
minisierende Komponente, die durch eine zusätzliche Fetttransplantation betont werden kann. Bis zu einem gewissen Grad der Faltenbildung lässt sich dieser Effekt auch mit verschiedenen Fillerpräparaten (Hyaluronsäure) und ohne Chirurgie simulieren. Ebenso können diese sehr gut für die Vergrösserung des Lippenvolumens verwendet werden. Zunehmend gefragt ist die Feminisierung des Körpers. Hier bleiben die Hauptanwendungsmethoden die Fettabsaugung sowie der Fetttransfer. Dabei lässt sich praktisch jede Körperzone modellieren. Allenfalls kommt bei gewissen Partien, wie beispielsweise dem Gesäss, auch die zusätzliche Einlage von Silikonimplantaten zur Anwendung.
Fazit
Die chirurgische Geschlechtsangleichung benötigt
klare Konzepte und muss immer auf individueller Basis
und gemäss den Bedürfnissen der Patient_in bestimmt
werden. Um mehr Transparenz und Erfolge in dieser
komplexen und effizienten Chirurgie einbringen zu
können, braucht es Publikationen, Erfahrungsberichte,
Tagungen sowie einen internationalen Austausch. Ein
zweites internationales Symposium über die zeitge-
mässe Geschlechtsangleichung wird am 8. Juni 2018
mit zahlreichen aus dem Ausland eingeladenen Gästen
am Universitätsspital Zürich stattfinden.
G
Korrespondenzadresse:
Dr. Richard Fakin
Oberarzt
Universitätsspital Zürich
Klinik für Plastische Chirurgie und Handchirurgie
Rämistrasse 100
8091 Zürich
E-Mail: richard.fakin@usz.ch
Literatur:
1. Wangjiraniran B, Selvaggi G, Chokrungvaranont P, Jindarak S, Khobunsongserm S, Tiewtranon P: Male-to-female vaginoplasty: Preecha’s surgical technique. J Plast Surg Hand Surg. 2015; 49: 153–159. doi: 10.3109/2000656X.2014.967253.
2. Dreher PC, Edwards D, Hager S, Dennis M, Belkoff A, Mora J, Tarry S, Rumer KL: Complications of the neovagina in male-to-female transgender surgery: A systematic review and meta-analysis with discussion of management. Clin Anat. 2017. doi: 10.1002/ca.23001.
3. Barone M, Cogliandro A, Di Stefano N, Tambone V, Persichetti P: A Systematic Review of Patient-Reported Outcome Measures Following Transsexual Surgery. Aesthetic Plast Surg. 2017; 41: 700–713. doi: 10.1007/s00266-017-0812-4. Epub 2017 Feb 15.
4. Capitán L, Simon D, Meyer T, Alcaide A, Wells A, Bailón C, Bellinga RJ, Tenório T, Capitán-Cañadas F: Facial Feminization Surgery: Simultaneous Hair Transplant during Forehead Reconstruction. Plast Reconstr Surg. 2017; 139: 573–584. doi: 10.1097/PRS.0000000000003149.
22 1/2018
PSYCHIATRIE + NEUROLOGIE