Transkript
Fortbildung
Mechanismenbezogene statt schulenspezifische psychosomatische
Schmerztherapie
Ulrich T. Egle und Burkhard Zentgraf
18
Der Psychotherapie, Psychosomatik und Psychiatrie
neuen Metaanalyse für die psycholo-
gische Schmerztherapie in Form des
kommen in der Behandlung chronischer nicht tumor- Schmerzbewältigungstrainings aus,
das jetzt fast zwei Jahrzehnte als we-
bedingter Schmerzzustände eine grosse Bedeutung zu. sentliche Ergänzung medikamentöser
Bei der Breite der zur Verfügung stehenden Therapie-
Massnahmen in der Behandlung chronischer Schmerzzustände empfohlen
wurde. Eine jüngst erschienene Meta-
ansätze ist eine sorgfältige differenzielle Indikations- analyse (Eccleston et al. 2009) er-
stellung wichtig. Diese setzt bei Psychotherapeuten
brachte neben einer methodisch unzureichenden Qualität vieler Studien
eine Überwindung schulenspezifischer Konzepte vor-
im Hinblick auf Schmerzreduktion eine Effektstärke von 0,1 bis 0,2. Ähn-
lich schlecht war die Effektstärke
aus. Bei Nutzung der vorhandenen und in ihrer Wirk- auch hinsichtlich einer Verbesserung
samkeit belegten Methoden kann die Psychotherapie
der Beeinträchtigung im Alltag (disability).
eine zentrale Rolle in einer künftigen evidenzbasier-
Aus den Ergebnissen dieser Metaanalysen abzuleiten, dass weder Medika-
ten Schmerztherapie übernehmen.
mente noch psychologische Schmerztherapie bei chronischen Schmerzzu-
ständen grundsätzlich wirksam sind,
wäre sicherlich voreilig. Betrachtet
man jedoch das weite Spektrum an
Die Ergebnisse neuer Metaanalysen zur Wirksamkeit von Analgetika sowie psychologischer
bis vier Monate anhält. Allerdings steigt bei längerer Applikation das Risiko für zentrale Sensitivierungspro-
Störungsbildern und Lokalisationen, das über die verschiedenen Studien in diese Metaanalysen eingeht, so wird
Schmerztherapie in Form von Schmerz- zesse, wodurch es zu einer erhöhten sehr schnell deutlich, was diese Er-
bewältigungstraining haben bei der Be-
handlung chronischer Schmerzzustände jüngst einen Paradigmenwechsel
Das WHO-Stufenschema ist bei nicht tumorbedingten chronischen
eingeleitet. Bei nicht tumorbedingten Schmerzzuständen bedingen Opiate
Schmerzzuständen wissenschaftlich nicht mehr haltbar.
ebenso wie Nichtopiate eine 10- bis
15-prozentige Schmerzreduktion. Da zentralen Schmerzempfindlichkeit gebnisse nahelegen: eine ausschliess-
es zwischen den beiden Substanz- kommt (vgl. www.igps-schmerz.de). lich auf eine Symptomlinderung aus-
gruppen auch keine signifikanten Die Ergebnisse zeigen, dass bei nicht gerichtete Behandlung ist nicht
Wirkunterschiede gibt, ist das WHO- tumorbedingten chronischen Schmerz- pauschal bei allen chronischen
Stufenschema bei nicht tumorbeding- zuständen die von Pharmafirmen und Schmerzzuständen wirksam. Genau
ten chronischen Schmerzzuständen einflussreichen Vertretern von Fach- dies wurde jedoch in den letzten
wissenschaftlich nicht mehr haltbar. gesellschaften propagierte Form der zehn Jahren von vielen schmerzthera-
Bei Opiaten gibt es hinsichtlich Wir- Verordnung von Analgetika wissen- peutisch tätigen Ärzten und Psycho-
kung keinen wissenschaftlichen Be- schaftlich nicht haltbar ist. Ähnlich logen vernachlässigt. Unter dem
leg, dass eine solche länger als drei sieht es nach den Ergebnissen einer Schlagwort «multimodale Therapie»
Neurologie 3•2009
Fortbildung
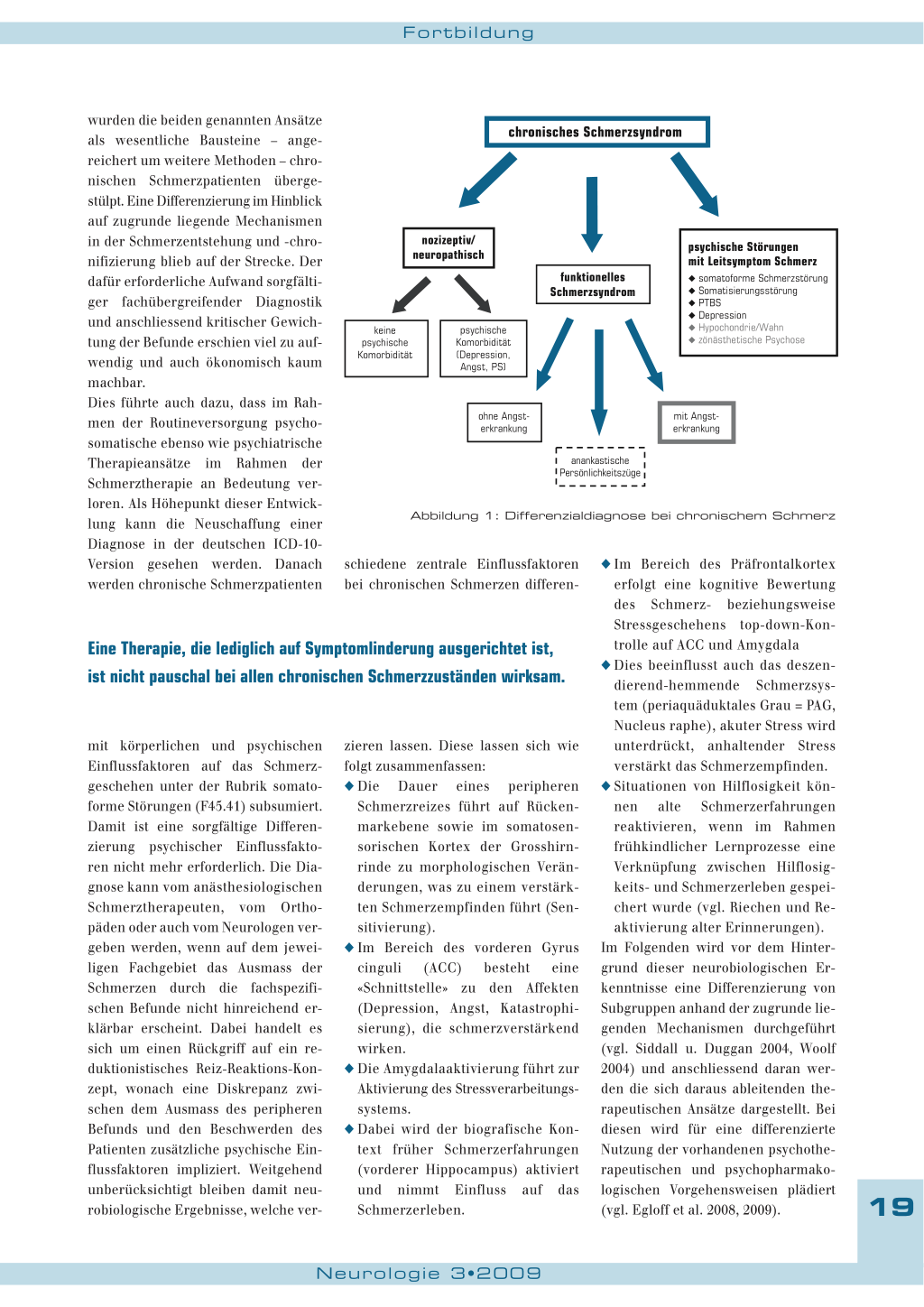
wurden die beiden genannten Ansätze als wesentliche Bausteine – ange-
chronisches Schmerzsyndrom
reichert um weitere Methoden – chro-
nischen Schmerzpatienten überge-
stülpt. Eine Differenzierung im Hinblick
auf zugrunde liegende Mechanismen
in der Schmerzentstehung und -chronifizierung blieb auf der Strecke. Der dafür erforderliche Aufwand sorgfältiger fachübergreifender Diagnostik und anschliessend kritischer Gewichtung der Befunde erschien viel zu aufwendig und auch ökonomisch kaum machbar.
nozizeptiv/ neuropathisch
keine psychische Komorbidität
psychische Komorbidität (Depression, Angst, PS)
funktionelles Schmerzsyndrom
psychische Störungen mit Leitsymptom Schmerz
◆ somatoforme Schmerzstörung ◆ Somatisierungsstörung ◆ PTBS ◆ Depression ◆ Hypochondrie/Wahn ◆ zönästhetische Psychose
Dies führte auch dazu, dass im Rahmen der Routineversorgung psychosomatische ebenso wie psychiatrische
ohne Angsterkrankung
mit Angsterkrankung
Therapieansätze im Rahmen der Schmerztherapie an Bedeutung ver-
anankastische Persönlichkeitszüge
loren. Als Höhepunkt dieser Entwicklung kann die Neuschaffung einer
Abbildung 1: Differenzialdiagnose bei chronischem Schmerz
Diagnose in der deutschen ICD-10-
Version gesehen werden. Danach schiedene zentrale Einflussfaktoren ◆ Im Bereich des Präfrontalkortex
werden chronische Schmerzpatienten bei chronischen Schmerzen differen- erfolgt eine kognitive Bewertung
des Schmerz- beziehungsweise
Stressgeschehens top-down-Kon-
Eine Therapie, die lediglich auf Symptomlinderung ausgerichtet ist, ist nicht pauschal bei allen chronischen Schmerzzuständen wirksam.
trolle auf ACC und Amygdala ◆ Dies beeinflusst auch das deszen-
dierend-hemmende Schmerzsys-
tem (periaquäduktales Grau = PAG,
Nucleus raphe), akuter Stress wird
mit körperlichen und psychischen zieren lassen. Diese lassen sich wie unterdrückt, anhaltender Stress
Einflussfaktoren auf das Schmerz- folgt zusammenfassen:
verstärkt das Schmerzempfinden.
geschehen unter der Rubrik somato- ◆ Die Dauer eines peripheren ◆ Situationen von Hilflosigkeit kön-
forme Störungen (F45.41) subsumiert. Schmerzreizes führt auf Rücken- nen alte Schmerzerfahrungen
Damit ist eine sorgfältige Differen- markebene sowie im somatosen- reaktivieren, wenn im Rahmen
zierung psychischer Einflussfakto- sorischen Kortex der Grosshirn- frühkindlicher Lernprozesse eine
ren nicht mehr erforderlich. Die Dia- rinde zu morphologischen Verän- Verknüpfung zwischen Hilflosig-
gnose kann vom anästhesiologischen derungen, was zu einem verstärk- keits- und Schmerzerleben gespei-
Schmerztherapeuten, vom Ortho- ten Schmerzempfinden führt (Sen- chert wurde (vgl. Riechen und Re-
päden oder auch vom Neurologen ver- sitivierung).
aktivierung alter Erinnerungen).
geben werden, wenn auf dem jewei- ◆ Im Bereich des vorderen Gyrus Im Folgenden wird vor dem Hinter-
ligen Fachgebiet das Ausmass der cinguli (ACC) besteht eine grund dieser neurobiologischen Er-
Schmerzen durch die fachspezifi- «Schnittstelle» zu den Affekten kenntnisse eine Differenzierung von
schen Befunde nicht hinreichend er- (Depression, Angst, Katastrophi- Subgruppen anhand der zugrunde lie-
klärbar erscheint. Dabei handelt es sierung), die schmerzverstärkend genden Mechanismen durchgeführt
sich um einen Rückgriff auf ein re- wirken.
(vgl. Siddall u. Duggan 2004, Woolf
duktionistisches Reiz-Reaktions-Kon- ◆ Die Amygdalaaktivierung führt zur 2004) und anschliessend daran wer-
zept, wonach eine Diskrepanz zwi- Aktivierung des Stressverarbeitungs- den die sich daraus ableitenden the-
schen dem Ausmass des peripheren systems.
rapeutischen Ansätze dargestellt. Bei
Befunds und den Beschwerden des ◆ Dabei wird der biografische Kon- diesen wird für eine differenzierte
Patienten zusätzliche psychische Ein- text früher Schmerzerfahrungen Nutzung der vorhandenen psychothe-
flussfaktoren impliziert. Weitgehend (vorderer Hippocampus) aktiviert rapeutischen und psychopharmako-
unberücksichtigt bleiben damit neu- und nimmt Einfluss auf das logischen Vorgehensweisen plädiert
robiologische Ergebnisse, welche ver- Schmerzerleben.
(vgl. Egloff et al. 2008, 2009).
19
Neurologie 3•2009
Fortbildung
20
Klinische Differenzialdiagnostik chronischer Schmerzen (vgl. Abb. 1)
Somatisch begründete Schmerzen (nozizeptiv, neuropathisch) mit dysfunktionaler Krankheitsbearbeitung beziehungsweise psychischer Komorbidität Hierunter fallen sowohl die psychologischen Faktoren und Verhaltensfaktoren wie inadäquates Schmerzbewältigungsverhalten, ausgeprägter sekundärer Krankheitsgewinn, Katastrophisierung oder emotionale Konflikte, welche den Verlauf somatisch begründeter Schmerzen ungünstig beeinflussen. Nach ICD-10 wird diese Subgruppe seit Kurzem unter «Chronische Schmerzstörung mit somatischen und psychischen Faktoren» (F45.41) plus der entsprechenden somatischen Diagnose codiert. Differenzialdiagnostisch zu berücksichtigen ist, dass die psychologischen Faktoren nicht die Schwere und Ausprägung einer psychiatrischen Krankheit erreichen. Aufgrund einer Zwölf-Monats-Prävalenz psychischer Störungen von 25 bis 32 Prozent weist jeder dritte bis vierte Patient mit einer körperlichen Erkrankung eine psychische Komorbidität auf, die entsprechend gesondert zu codieren ist. Bei chronischen Schmerzzuständen sind dies vor allem Depression, Angst und Suchterkrankung sowie Persönlichkeitsstörung (Cluster B und C). Eine Kausalität ist daraus nicht abzuleiten.
Funktionelle Schmerzsyndrome Darunter werden schmerzinduzierende reversible Funktionsstörungen eines Organs/Organsystems ohne Vorliegen einer strukturellen Läsion verstanden. Hierunter werden zum Beispiel Herzund Abdomenschmerzen subsumiert («Magenkrämpfe, Unterleibsschmerzen»), die nach ICD-10 unter somatoformen autonomen Funktionsstörungen F45.30 bis F45.34 je nach Organsystem zu codieren sind. Auslöser sind meist psychosozialer Stress beziehungsweise chronische Überforderung («Stresserkrankung»), die auch oft zu hartnäckigen chronischen Schmerzen des muskuloskeletalen Systems führen.
Chronischer Stress und ungünstige Disposition führen über eine erhöhte CRH-Ausschüttung zu dauerhaft erhöhter Aktivierung des vegetativen Nervensystems (Sympatikusaktivierung), welche unter anderem eine anhaltende Erhöhung des Muskeltonus mit der Folge schmerzhafter Verspannungen nach sich zieht (funktionelles Schmerzsyndrom des muskuloskeletalen Systems, F45.38). Berücksichtigt man diesen Pathomechanismus der Muskelspannungsschmerzen, ist es nicht verwunderlich, dass bei einem grossen Teil der betroffenen Patienten bei sorgfältiger Abklärung Angst- beziehungsweise phobische Störungen, aber auch anankastische Persönlichkeitszüge beziehungsweise -störungen nachweisbar sind, was vor allem hinsichtlich der therapeutischen Konsequenzen von wesentlicher Bedeutung ist.
Psychische Störungen mit Leitsymptom Schmerz Anhaltende somatoforme Schmerzstörung (F45.4): Monosymptomatisch wird ausschliesslich Schmerz, das heisst ohne adäquaten körperlichen Befund präsentiert, als Dauerschmerz wechselnder Intensität ohne freie Intervalle über mindestens sechs Monate mit einer hohen Schmerzstärke (VAS über 6). Anamnestisch ist fast immer eine biografische Belastung mit frühkindlichen Stressoren zu erleben, wie zum Beispiel erhebliche emotionale Vernachlässigung oder Misshandlung (Linton et al. 2002, Imbierowicz und Egle 2003, McEwen 2003, Walsh et al. 2007). Typischerweise tendieren diese Schmerzpatienten früh zu Anpassung, Unterordnung, Pflichterfüllung, überzogener Leistungsorientierung und Altruismus. Sie versuchen im späteren Leben im Dienste der Selbstwertstabilisierung stets zu funktionieren. Nach oft jahrzehntelanger Kompensation steht dann der Beginn der Schmerzsymptomatik in enger Beziehung zu einem belastenden, das Auslieferungserleben reaktivierende Lebensereignis in Form einer äusseren psychosozialen Stress-
situation oder eines inneren psychischen Konflikts. Der Beginn ist typischerweise vor dem 40. Lebensjahr, Frauen sind davon viermal häufiger betroffen als Männer. Typisch ist auch eine emotional unbeteiligte Symptombeschreibung bei gleichzeitiger Verwendung affektiv gefärbter Adjektive. Die Schmerzlokalisation ist oft multilokulär (fliessender Übergang zum Fibromyalgiesyndrom!). Bei umschriebener Lokalisation sind in erster Linie Arme, Beine, Gesicht und Becken betroffen. Zu 60 Prozent findet sich eine Komorbidität mit Depression und/ oder Angsterkrankung; 14 Prozent leiden zusätzlich unter einer Persönlichkeitsstörung, vor allem Cluster C (Nickel et al. 2009). Die Erkrankung führt meist zu schwerer Beeinträchtigung des familiären und sozialen Funktionsniveaus. Oft finden sich zwei und mehr Begleitsymptome wie Müdigkeit, Erschöpfung, vegetative Symptome wie Taubheit oder Schwindel, Gehbeschwerden und Herzrasen (Übergang zur Somatisierungsstörung). Somatisierungsstörung mit Leitsymptom Schmerz (F45.0/1): Es bestehen multiple, wiederholt auftretende und nicht selten auch fluktuierende körperliche Symptome oft wechselnder Lokalisation ohne adäquaten Organbefund. Typisch ist die hartnäckige Weigerung, die unzureichenden somatischen Befunde zu akzeptieren. Bei 70 Prozent ist Schmerz das Leitsymptom. Weitere psychische Komorbiditäten in Form von Depression oder Angst sind häufig. Die grosse Mehrheit dieser Patienten weisen biografisch frühe Stresserfahrungen auf. Typischerweise betroffen sind Frauen, bei denen die Symptomatik vor dem 35. Lebensjahr begann. Fibromyalgiesyndrom: Darunter werden chronische Schmerzen oder Steifigkeitsgefühle verstanden, die in mehreren, jedoch mindestens drei Körperregionen des Muskel-Skelett-Systems auftreten und länger als drei Monate bestehen, wobei fünf oder mehr charakteristische Schmerzpunkte angegeben werden. 11 von 18 Tenderpoints
Neurologie 3•2009
Fortbildung
gelten seit 2003 nicht mehr als diagnostisch verwertbar (Wolfe 2003). Dazu kommen Klagen über Steifigkeits- und Schwellungsgefühl der Hände, Füsse oder des Gesichts, meist morgens und länger als 15 Minuten andauernd. Verstärkt wird die Symptomatik durch Angst und Stress, Modulation durch körperliche Aktivitäten und durch Wetteränderung. Als Begleitsymptom angegeben werden körperliche und/oder geistige Müdigkeit beziehungsweise rasche Erschöpfung (Übergänge zum chronischen Erschöpfungssyndrom = CFS), Schlafstörung, Ängstlichkeit und Depressivität. Häufig finden sich auch begleitend Migräne, Spannungskopfschmerz oder Reizdarmsyndrom. 40 bis 80 Prozent der Patienten mit Fibromyalgiesyndrom erfüllen auch die Kriterien einer Angst beziehungsweise Depression. Unter der Diagnose Fibromyalgie kann sich differenzialdiagnostisch eine Vielzahl von Schmerzstörungsbildern verbergen: ◆ 60 bis 70 Prozent leiden unter
einer anhaltenden somatoformen Schmerzstörung (F45.40) oder Somatisierungsstörung (F45.0/1) ◆ 15 bis 25 Prozent leiden unter einer funktionellen Schmerzstörung als Folge chronischer muskulärer Verspannung bei Angststörung (F45.38/ F40/F41) ◆ bei zirka 5 bis 10 Prozent besteht eine posttraumatische Belastungsstörung. Posttraumatische Belastungsstörung: Vorausgegangen ist eine subjektive Extrembelastung (Opfer oder Zeuge), die verbunden war mit einem Gefühl der intensiven Furcht, Hilflosigkeit und des Entsetzens im Sinne eines Auslieferungserlebens (DSM-IV-TR) mit anschliessend persistierendem Wiedererleben auf mindestens eine der folgenden Weisen: ◆ aufdringendes Erinnern (wiederkehrende Bilder, Gedanken, Wahrnehmungen) ◆ wiederkehrende belastende Träume, Albträume ◆ Handeln oder Fühlen, als ob das traumatische Ereignis wiederkehrt
(Wiedererleben, Illusionen, Halluzinationen, dissoziative FlashbackEpisoden) ◆ intensive psychische Belastung (Angst, Panik, Aggression) bei Konfrontation mit internen oder externalen Reizen (Triggern, Jahrestage) ◆ körperliche Reaktion auf oben genannte Reize.
volle bizarre Beschwerdeschilderung, ansonsten sind die Patienten bei Monosymptomatik weitgehend unauffällig. Differenzialdiagnostisch ist diese Störung wichtig, weil psychotherapeutische Ansätze kontraindiziert sind (statt dessen Neuroleptikagabe!). Die Symptomatik tritt auch im Rahmen schizophrener Psychosen auf, dann
Schmerzedukation sowie eine kritische Überprüfung der Einnahme von Analgetika sind bei allen Patienten mit chronischem Schmerz-
syndrom erforderlich!
Hypochondrie (F45.2): Hier handelt es sich um die anhaltende Überzeugung, an einer oder mehreren schwerwiegenden körperlichen Krankheiten zu leiden und die beharrliche Beschäftigung damit. Begründet wird dies mit Fehlinterpretationen von körperlichen Zeichen und Empfindungen (verzerrte Wahrnehmung). Die Betroffenen fallen ferner durch die ständige Weigerung auf, Rat und Versicherung bezüglich der Harmlosigkeit oder des Nichtvorliegens der Erkrankung zu akzeptieren. Zönästhetische Psychose (F28.0): Bei diesem sehr seltenen Krankheitsbild sind Störungen des Leibempfindens im Sinne von Körperhalluzinationen sowie sehr häufig Schmerzen typisch. Hinweisgebend ist oft eine eindrucks-
zeigen sich meist auch weitere typische Symptome wie akustische Halluzinationen und Depersonalisation.
Mechanismenbezogene psychosomatisch-psychotherapeutische Behandlung (vgl. Abb. 2)
Auf dem Hintergrund der dargestellten differenzialdiagnostischen Subgruppeneinteilung nach zugrunde liegenden schmerzverursachenden Mechanismen lassen sich die im Folgenden dargestellten therapeutischen Massnahmen unter stationären Rahmenbedingungen unterscheiden. Hinsichtlich ihrer Wirksamkeit belegen erste Ergebnisse mit Effektstärken von 0,6 bis 0,9 zwischen Beginn und Ende der Behandlung, dass diese mechanismenbezogene Differenzierung
körperliche und psychische Komorbidität
Einzel-PT interaktive Gruppe Schmerzbewälti-
gungstraining Krankengymnastik
PMR/QiGong SSRI/SNRI
Indikationskonferenz
funktionelles Schmerzsyndrom mit/ohne Angst
Einzel-PT Angstbewältigung
Biofeedback Krankengymnastik
Sporttherapie (Sertralin)
somatoforme Schmerzstörung
spezifische Einzel-PT spezifische
Gruppentherapie KBT
Sporttherapie Massage/Bäder
(Sertralin)
PTSD
traumaspezifische Einzel-PT (Sertralin, Paroxetin)
Schmerzedukation
Überprüfung der Analgetikaapplikation/Opiatentzug
Abbildung 2: Mechanismenbezogene psychosomatische Schmerztherapie (Egle et al. 2009)
21
Neurologie 3•2009
Fortbildung
22
sinnvoll ist (Egle et al. 2009). Bei allen Patienten mit chronischem Schmerzsyndrom ist Schmerzedukation erforderlich. Eine dadurch induzierte kognitive Neubewertung des Schmerzgeschehens wirkt über eine Aktivierung des Präfrontalkortex schmerzlindernder als jedes Analgetikum. Eine kritische Überprüfung der Analgetikaeinnahme ist auf dem Hintergrund der oben genannten neuen Erkenntnisse ebenfalls bei jedem Schmerzpatienten vor Einleitung einer differenzierten Therapie eine Conditio sine qua non.
Körperliche und psychische Komorbidität in der Entstehung und Unterhaltung chronischer Schmerzen
Hier geht es um eine gut koordinierte Therapie sowohl der nozizeptiven beziehungsweise neuropathischen Schmerzgenese einerseits und der – infolge der anhaltenden Schmerzsymptomatik oder unabhängig von dieser bestehenden – psychischen Komorbidität andererseits. Meist handelt es sich dabei um eine depressive Störung oder um eine Persönlichkeitsstörung. Ziel der Psychotherapie beziehungsweise Psychopharmakotherapie ist dabei also nicht in erster Linie die Behandlung des Schmerzproblems, sondern eine Anhebung der Schmerzschwelle durch eine möglichst suffiziente Behandlung der parallel bestehenden psychischen Erkrankung. Gerade die Behandlung einer komorbiden Depression führt nicht selten zu einer ganz erstaunlichen Schmerzreduktion. Häufig ist zu beobachten, dass zuvor nicht mehr wirksame Analgetika wieder einen schmerzreduzierenden Effekt entfalten können. Hinsichtlich der neben der Psychotherapie dafür eingesetzten Antidepressiva wird oft der Fehler begangen, nur solche zu verwenden, die «auch eine analgetische Wirkung» haben (z.B. Duloxetin). Dies führt jedoch häufig dazu, dass aufgrund erheblicher Nebenwirkungen die Compliance des Patienten beeinträchtigt wird (z.B. Gewichtszunahme, kognitive Einschränkungen, erhöhte Müdigkeit). Günstiger ist es, sich von sol-
chen Überlegungen eines doppelten Effekts frei zu machen und die bestmögliche antidepressive Behandlung bezogen auf die vorliegende Art der Depression einzuleiten. Aufgrund geringer Nebenwirkungen erscheinen hier reine SSRI-Präparate wie Sertralin und Citalopram günstiger. Dies lässt auch die Option einer zusätzlichen Psychotherapie uneingeschränkt offen. Diese ist besonders dann bedeutsam, wenn die depressive Störung weniger Folge des chronischen Schmerzgeschehens als vielmehr Langzeitfolge ungünstiger früher Entwicklungsbedingungen oder einer anhaltend belastenden Lebenssituation (z.B. alkoholabhängiger Partner, drogenabhängiges Kind, anhaltender Arbeitsplatzkonflikt) ist. Indiziert ist hier auch die Durchführung eines Schmerzbewältigungstrainings, welches über Aufklärung und Aufmerksamkeitsverschiebung zu einem anderen Umgang mit dem chronischen Schmerzgeschehen beitragen kann. Zusätzlich können auch Entspannungsverfahren, vor allem progressive Muskelrelaxation, sowie physio- und sporttherapeutische Massnahmen zu einer Verbesserung der Lebensqualität dieser Patientengruppe beitragen. Besonders wichtig ist dies, wenn es aufgrund von Schonverhalten zu einer erheblichen Beeinträchtigung in Aktivität und Partizipation gekommen ist. Sehr viel schwieriger gestaltet sich die Behandlung eines durch Gewebeoder Nervenschädigung bedingten Schmerzgeschehens, das sekundär durch eine Cluster-B-Persönlichkeitsstörung in Form und Ausgestaltung verändert wird. Solange hier juristische Auseinandersetzungen ablaufen, was nicht selten der Fall ist, hat jedwede Therapie wenig Aussicht auf Erfolg. Etwas günstiger ist die Kombination mit einer Cluster-C-Persönlichkeitsstörung (ängstlich-vermeidend, dependent, anankastisch). Doch auch hier ist die Prognose oft eingeschränkt, vor allem wenn Angehörige durch ihr Verhalten eine Verstärkerfunktion übernommen haben. Ohne
die Möglichkeit einer Einbeziehung dieser Angehörigen ist die Behandlung meist wenig aussichtsreich.
Funktionelle Schmerzstörung
Bei der Behandlung funktioneller Schmerzsyndrome spielen Entspannungsverfahren eine wesentliche Rolle. Besonders geeignet ist dabei Biofeedback, mit dessen Hilfe der Patient eine direkte Rückmeldung hinsichtlich muskulärer und psychovegetativer Stressreagibilität bekommt. Steht ein solches (relativ teures) Gerät nicht zur Verfügung, ist auch progressive Muskelrelaxation geeignet. Das Erlernen des autogenen Trainings fällt hingegen vielen Schmerzpatienten schwer und beinhaltet das Risiko von Misserfolgserlebnissen. Neben Entspannungsverfahren kommt bei dieser Subgruppe chronischer Schmerzerkrankungen der Physiotherapie eine besonders grosse Bedeutung zu. Dabei ist es wichtig, dass der Physiotherapeut den Patienten nicht von sich abhängig macht, sondern ihm Übungen zeigt, die dieser dann täglich selbst durchführen kann. Bäder und Massagen sollten hingegen vermieden werden, da bei diesen Patienten das Risiko der Induktion beziehungsweise Verstärkung passiv-regressiver Haltungen gegeben ist. Besteht eine Angsterkrankung, welche ein erhöhtes psychovegetatives Arousal bedingt oder unterhält, so ist die Durchführung eines Angstbewältigungstrainings eine wichtige Voraussetzung dafür, dass Entspannungsverfahren und Physiotherapie überhaupt greifen können. Analgetika und Muskelrelaxanzien sind meist wenig hilfreich und fördern am ehesten ein passives Verhalten seitens des Patienten und sollten deshalb vermieden werden.
Therapie psychischer Störungen mit Leitsymptom Schmerz
Bei der Behandlung somatoformer Störungen mit Leitsymptom Schmerz steht eine spezifische Form von Psychotherapie mit hoher Wirksamkeit (Effektstärke d = 0,8 bis 1,1) zur Verfügung (Nickel und Egle 2001, 2002;
Neurologie 3•2009
Fortbildung
Egle et al. 2007). Neben Psychoedukation steht die Bearbeitung von Beziehungsmustern im Mittelpunkt, welche zeitlich parallel zu ungünstigen Entwicklungsbedingungen in der Primärfamilie geprägt wurden und ursprünglich als Anpassungsversuche und Schutzmechanismen an diese gedacht waren. Diese beziehen sich ganz wesentlich auf den Umgang mit den psychischen Grundbedürfnissen, wie sie von Grawe (2004) definiert wurden: Orientierung und Kontrolle, Bindung, Selbstwert sowie Spass und Freude. Bei der Umsetzung dieser Grundbedürfnisse kommt es zu einem «Annäherungs-Vermeidungs-Konflikt», welcher mit einem ganz erheblichen inneren Spannungszustand («Inkonsistenz») und der damit verbundenen neurobiologischen Aktivierung von Bereichen des Stressverarbeitungssystems (Gyrus cinguli) einhergeht. Aufgrund der engen Wechselwirkungen zwischen Stress- und Schmerzverarbeitungssystem führt dies zu einer Reaktivierung von in der Kindheit erfahrenen Schmerzempfindungen. Es handelt sich also nicht um eine durch periphere Schmerzimpulse bedingte zentrale Verstärkung aktueller Schmerzerfahrungen, sondern um die Reaktivierung biografisch verankerter, vor allem wenn diese mit Gefühlen von Hilflosigkeit und Ausgeliefertsein einhergingen. Hinzu kommt das Vorherrschen unreifer Konfliktbewältigungsstrategien (v.a. Wendung gegen das Selbst, Projektion) als Folge ungünstiger Umweltbedingungen in der Kindheit (vgl. Nickel und Egle 2006). Die Bearbeitung dieser Zusammenhänge und die Veränderung der für die aktuelle Lebenssituation häufig wenig sinnvollen Bewältigungs- beziehungsweise Vermeidungsstrategien bei der Umsetzung der psychischen Grundbedürfnisse führt zu einer signifikanten und katamnestisch stabilen Veränderung des Schmerzgeschehens. Diese spezifische Form der Psychotherapie kann diese Patienten anhaltend schmerzfrei machen! Bei der Behandlung der posttraumatischen Belastungsstörung sollte auf
traumazentrierte Therapieansätze, wie
zum Beispiel EMDR (Eye-Movement
Desensitization and Reprocessing),
imaginative Traumatherapie oder dia-
lektisch behaviorale Therapie (DBT),
zurückgegriffen werden. Die Schmerz-
symptomatik ist hier häufig Teil von
Intrusionen.
Bei der Hypochondrie und dem hypo-
chondrischen Wahn ist die Prognose
aufgrund fehlender Motivation für eine
psychotherapeutische beziehungs-
weise psychopharmakologische Be-
handlung schlecht. Hier sollte alles
getan werden, um die Patienten zu-
mindest vor iatrogenen Schädigungen
zu schützen (z.B. Zahnextraktionen,
Hysterektomie).
Körperhalluzinationen im Rahmen
einer zönästhetischen Psychose sind
nicht psychotherapeutisch (Abgren-
zung von einer somatoformen Schmerz-
störung!), sondern nur neuroleptisch
behandelbar!
◆
Prof. Dr. Ulrich T. Egle Ärztlicher Direktor
Psychosomatische Fachklinik Gengenbach
Wolfsweg 12, D-77723 Gengenbach
Dr. med. Burkhard Zentgraf Chefarzt
Psychosomatische Fachklinik Gengenbach
Wolfsweg 12, D-77723 Gengenbach
Interessenskonflikte: keine
Literatur: 1. Eccleston C, Williams ACDC, Morley S: Psy-
chological therapies for the management of chronic pain (excluding headache) in adults (Review). Cochrane Database of Systematic Reviews 2009, Issue 2. Art. No.: CD007407. DOI:10.1002/14651858. CD007407.pub2 2. Egle UT, Nickel R, Petrak F: Somatoforme Störungen. In: B. Strauss, F. Hohagen, F. Caspar (Hrsg.), Lehrbuch Psychotherapie, 55–580, Hogrefe Göttingen, 2007. 3. Egloff N, Egle UT, von Känel R: Weder Descartes noch Freud? Aktuelle Schmerzmodelle in der Psychosomatik. Praxis 2008; 97: 549–557. 4. Egloff N, Egle UT, von Känel R: Therapie zentralisierter Schmerzstörungen. Praxis 2009; 98: 271–283. 5. Egle UT, Schirmer L, Zentgraf B, Dobersch J, Löschmann C: Mechanismenbezogene statt störungsspezifische psychosomatische Schmerzbehandlung. Vortrag 2. Werkstatt «Stationäre Psychotherapie», Freiburg 3./ 4.07.2009. 6. Grawe K: Neuropsychotherapie. Hogrefe Göttingen 2004. 7. Imbierowicz K, Egle UT: Childhood adversities in patients with fibromyalgia and somatoform pain disorder. European Journal of Pain 2003; 7: 113–119. 8. Linton SJ: A prospective study on the effects of sexual and physical abuse on back pain. Pain 2002; 96: 347–351. 9. McEwen BS: Early life influences on life-long patterns of behavior and health. Mental Retardation and Developmental Disabilities Research Reviews 2003; 21:149–154. 10. Nickel R, Egle UT: Manualisierte psychodynamisch-interaktionelle Gruppentherapie. Therapiemanual zur Behandlung somatoformer Schmerzstörungen. Psychotherapeut 2001; 46:11–19. 11. Nickel R, Egle UT: Störungsspezifische Gruppenpsychotherapie bei Patienten mit somatoformen Schmerzen. Zeitschrift für Gruppendynamik und Gruppenpsychotherapie 2002; 38: 212–230. 12. Nickel R, Egle UT: Psychological defense styles, childhood adversities and psychopathology in adulthood. Child Abuse & Neglect 2006; 30: 157–170. 13. Siddall PJ, Duggan AW: Towards a mechanism-based approach to pain medicine. Anesth Analg 2004; 99: 455–56. 14. Walsh C, Jamieson E, MacMillan H, Boyle M: Child abuse and chronic pain in a community survey of women. J Interpers Violence 2007; 22: 1536–1554. 15. Wolfe F: Stop using the American College of Rheumatology criteria in the clinic. J Rheumatol 2003; 30 (8):1671–1672. 16. Woolf CJ: Pain: moving from symptom control toward mechanism-specific pharmacologic management. Ann Intern Med. 2004; 140: 441–451.
23
Neurologie 3•2009