Transkript
Gut beraten bei Nahrungsmittelallergien
Schwerpunkt
Ernährungsberaterinnen und -berater helfen bei der Diagnostik der Nahrungsmittelallergie und begleiten die Kinder und deren Eltern bei der herausfordernden Umsetzung der Allergenkarenz im Alltag. Neben der Sicherung einer adäquaten Nährstoffzufuhr beraten sie die Betroffenen zu lebensmittelrechtlichen Aspekten, versteckten Allergenen und konkreten Fragen des Alltags. Eine enge Zusammenarbeit mit der Pädiaterin oder dem Pädiater ist für die optimale Versorgung der Kinder und ihrer Familien essenziell.
Von Julia Eisenblätter
Die Allergenkarenz im Alltag umzusetzen, ist für Eltern von Kindern mit Nahrungsmittelallergien eine grosse Herausforderung (1). Das Meiden der betroffenen Lebensmittel bedeutet nicht nur, täglich Zutatenlisten zu überprüfen, extra Kuchen für den Kindergeburtstag zu backen und Speziallebensmittel zu kaufen, sondern es ist auch oft mit der Angst vor versehentlich verursachten allergischen Reaktionen verbunden (2). Besonders in der ersten Zeit nach der Diagnose sind die Eltern verunsichert, welche Lebensmittel ihr Kind essen darf und welche sie meiden müssen, sodass oft zu viele Lebensmittel weggelassen werden. Dies kann zu einer geringeren Lebensmittelvielfalt führen (3). Auf der anderen Seite erhöht die Unkenntnis bezüglich versteckter Allergene in Lebensmitteln das Risiko unbeabsichtigter Reaktionen. All dies kann die Lebensqualität von Kindern mit Nahrungsmittelallergien und ihren Eltern negativ beeinflussen (4). Eine auf die individuellen Bedürfnisse abgestimmte Beratung unterstützt die Eltern bei der Umsetzung der Allergenkarenz ihres Kindes. Im pädiatrischen Praxisalltag bleibt dafür wenig Zeit, weshalb spezialisierte Ernährungsberaterinnen und -berater hier eine wichtige Rolle einnehmen können. Aber schon bei der Diagnostik profitieren Betroffene von einer engen Zusammenarbeit der beiden Berufsgruppen. Die Ernährungsfachleute bereichern das interprofessionelle Team mit ihren vertieften Lebensmittelkenntnissen. Zum Beispiel können sie versteckte Allergene in Lebensmitteln identifizieren. Dadurch liefern sie einerseits wertvolle Hinweise für die Anamnese, und sie können andererseits die Eltern bestmöglich hinsichtlich der Allergenkarenz beraten. Durch ihre Ausbildung in Gesprächsführung sind sie ausserdem optimal darauf vorbereitet, die Ängste der Eltern abzufangen sowie die Ressourcen der Familie zu stärken und zu nutzen. Eine Studie aus Italien konnte zeigen, dass sich der Anteil von untergewichtigen Kindern mit Nah-
rungsmittelallergie nach der Ernährungsberatung signifikant verringerte (5). Trotzdem wird nur ein kleiner Teil der betroffenen Kinder zur Ernährungsberatung überwiesen (6). Ein Grund dafür könnte sein, dass der Nutzen der Ernährungsberatung noch zu wenig bekannt ist, wie auch die Inhalte, die in der Beratung vermittelt werden. Oft wird irrtümlicherweise angenommen, dass es in der Ernährungsberatung lediglich um die Sicherung einer adäquaten Nährstoffzufuhr geht. Deshalb werden im Folgenden die zentralen Themen der Ernährungsberatung von Kindern mit Nahrungsmittelallergien aufgeführt und mit Zitaten von Eltern untermauert. Sie stammen aus einer Bachelorarbeit, in der fünf Eltern von Kindern mit Nahrungsmittelallergien zum Nutzen der Ernährungsberatung befragt wurden (7).
Besonders in der ersten Zeit nach der Diagnose sind die Eltern verunsichert, sodass oft zu viele Lebensmittel weggelassen werden.
Ernährungsberatung hilft bei der Diagnostik
Jede Allergenkarenz sollte auf einer gesicherten Diagnose beruhen. Sowohl in den deutschen (8) als auch in den britischen Richtlinien (9) wird empfohlen, Ernährungsberaterinnen und -berater in die Diagnostik einzubeziehen. Ihre Aufgaben reichen von der Aufnahme einer ernährungsspezifischen allergiefokussierten Anamnese (10) bis hin zur Beratung zur diagnostischen Diät. Von Reese und Schäfer (11) wurde die Zusammenarbeit zwischen Ärztinnen, Ärzten und Ernährungsberatenden bei IgE-vermittelter Nahrungsmittelallergie in einem Algorithmus dargestellt (Abbildung). Bei der Anamnese leisten Ernährungsberaterinnen und -berater mit den bereits erwähnten Kenntnissen der Le-
2/19 Pädiatrie
33
Schwerpunkt
Abbildung: Aufgabenteilung zwischen Allergologie (rot) und Ernährungsberatung (grün) im Diagnoseprozess bei IgE-vermittelten Nahrungsmittelallergien. Die mit grauen Feldern hinterlegten Aufgaben werden gemeinsam bewältigt.
(© Reese/Schäfer, Allergologie 2012 [11]; Abdruck mit freundlicher Genehmigung des Dustri-Verlags)
Wer übernimmt die Kosten der Ernährungsberatung?
Gesetzlich anerkannte Ernährungsberaterinnen und -berater können ihre Leistungen im Bereich Nahrungsmittelallergien gemäss Krankenpflege-Leistungsverordnung (Art. 9b KLV) über die obligatorische Krankenversicherung abrechnen. Dafür muss die Ernährungsberatung ärztlich verordnet sein. Die Krankenversicherung übernimmt pro Verordnung 6 Sitzungen. Sollten weitere Konsultationen bei der Ernährungsberatung nötig sein, kann eine weitere Verordnung ausgestellt werden. Verordnungsformulare befinden sich auf der Homepage des Berufsverbands SVDE: www.svde-asdd.ch/verordnungsformular/
Tabelle 1:
Mögliche Beratungsschwerpunkte bei unterschiedlichen Nahrungsmittelallergien
Allergieauslöser Kuhmilch
Hühnerei
Soja Weizen Erdnuss
Mögliche Beratungsschwerpunkte Alternativen zur Kuhmilch, Kalzium in Lebensmitteln, Bioverfügbarkeit von Kalzium, gegebenenfalls Supplemente in Absprache mit dem behandelnden Arzt. Wenn verbackene Kuhmilch vertragen wird: Lebensmittelauswahl besprechen (21), zum Beispiel, dass eine gewisse Menge Zopf möglich ist, Gratin jedoch nicht. Befähigung der Eltern und anderer Personen, wie Freunde und Bekannte, über die Allergie zu informieren. Küchentechnische Alternativen zum Hühnerei, zum Beispiel Eiersatzpulver und Rezepte ohne Ei, besprechen und vorschlagen. Wenn verbackenes Hühnerei vertragen wird: Lebensmittelauswahl besprechen (21), zum Beispiel, dass eine gewisse Menge Kuchen vertragen wird, Omelett aber nicht. Soja als verstecktes Allergen in Lebensmitteln, Lebensmittelrecht, Zutatenlisten auf Verpackungen lesen. Weizen als verstecktes Allergen in Gewürzen, Saucenpulvern, Sojasauce; Alternativen zum Weizen, Kochen und Backen mit gluten- und weizenfreiem Mehl. Erdnuss als verstecktes Allergen, Lebensmittelrecht, Zutatenlisten auf Verpackungen lesen, Umgang mit dem Ausser-Haus-Verzehr.
bensmittel einen wichtigen Beitrag zur Identifikation möglicher Auslöser der Nahrungsmittelallergie; ein Ernährungs- und Symptomprotokoll kann dabei zusätzlich helfen. Vor einer Provokation beraten sie die Eltern zur diagnostischen Diät, um Fehler in dieser Phase zu vermeiden. Sie kennen die Rezepturen zur Standardisierung und Verblindung der Provokationstests und können dadurch die Durchführung der oralen Provokationen unterstützen.
Beratung zur Allergenkarenz
Nach der Diagnosestellung geht es in der Ernährungsberatung darum, die Familien bei der praktischen Umsetzung der Allergenkarenz zu unterstützen. Dazu gehören die Überprüfung und Sicherung der Nährstoffzufuhr, die Beratung zu verträglichen und unverträglichen Lebensmitteln, die Unterstützung bei der Auswahl geeigneter Säuglingsnahrungen, die Einführung neuer Lebensmittel in die Beikost und eine Instruktion zum Lebensmittelrecht. Tabelle 1 fasst mögliche Beratungsschwerpunkte für ausgewählte Nahrungsmittelallergien zusammen. Um die Ernährungsberatung auf die Bedürfnisse der Betroffenen abstimmen zu können, führen die Fachpersonen zu Beginn der Beratung, falls nicht bereits im Rahmen der Diagnosestellung geschehen, ein Assessment durch. Dabei erfragen sie, welche Lebensmittel das Kind in welcher Form und Menge bereits gegessen und wie es diese vertragen hat. Es ist den Eltern nicht immer bewusst, in welchen Lebensmitteln das Allergen enthalten ist und wie sich deren Verarbeitung auf die Verträglichkeit auswirkt. Im Rahmen des Assessments erkennt man beispielsweise, dass ein Kind schon unbemerkt kleine Mengen verarbeiteter Milch als Zutat von Guetzli gut vertragen hat. Ausserdem wird klar, welche Lebensmittel aus welchen Gründen gemieden werden. So können Ernährungsberatende sicherstellen, dass nur Lebensmittel ausgeschlossen werden, gegen die das Kind nachweislich allergisch ist. Ausserdem führen sie eine Sozialanamnese durch, um zu erfahren, wie das Kind betreut wird und welche Ressourcen in der Familie vorhanden sind. Dies ermöglicht es, die Beratung auf die Bedürfnisse der Familie abzustimmen, indem beispielweise neben den Eltern auch die Grosseltern eingeladen oder Hinweise zu Schulungen für das Kitapersonal gegeben werden.
Nährstoffzufuhr sichern
Ein zentraler Bestandteil des Assessments ist die Überprüfung der Nährstoffzufuhr. Insbesondere Kinder mit Kuhmilchallergie sowie solche mit multiplen Nahrungsmittelallergien tragen ein erhöhtes Risiko für einen Nährstoffmangel (12). Für die Erhebung der Nährstoffzufuhr stehen verschiedene Methoden zur Verfügung (13). Eine grobe Schätzung der Zufuhr kann auf der Basis der im Assessment erfragten gegessenen und gemiedenen Lebensmittel erfolgen. Beim «24-Stunden-Recall» wird die Erhebungsperiode auf die letzten 24 Stunden begrenzt. Der Vorteil dieser Methode ist, dass sich die Befragten besser an die verzehrten Lebensmittel und deren Mengen erinnern. Allerdings wird so nur eine kurze Erhebungsperiode abgedeckt. Da Kinder von Tag zu Tag eine grössere Variabilität in der Nährstoffaufnahme aufweisen als Jugendliche, beeinträchtigt dies die Aussagekraft (14).
34
Pädiatrie 2/19
Schwerpunkt
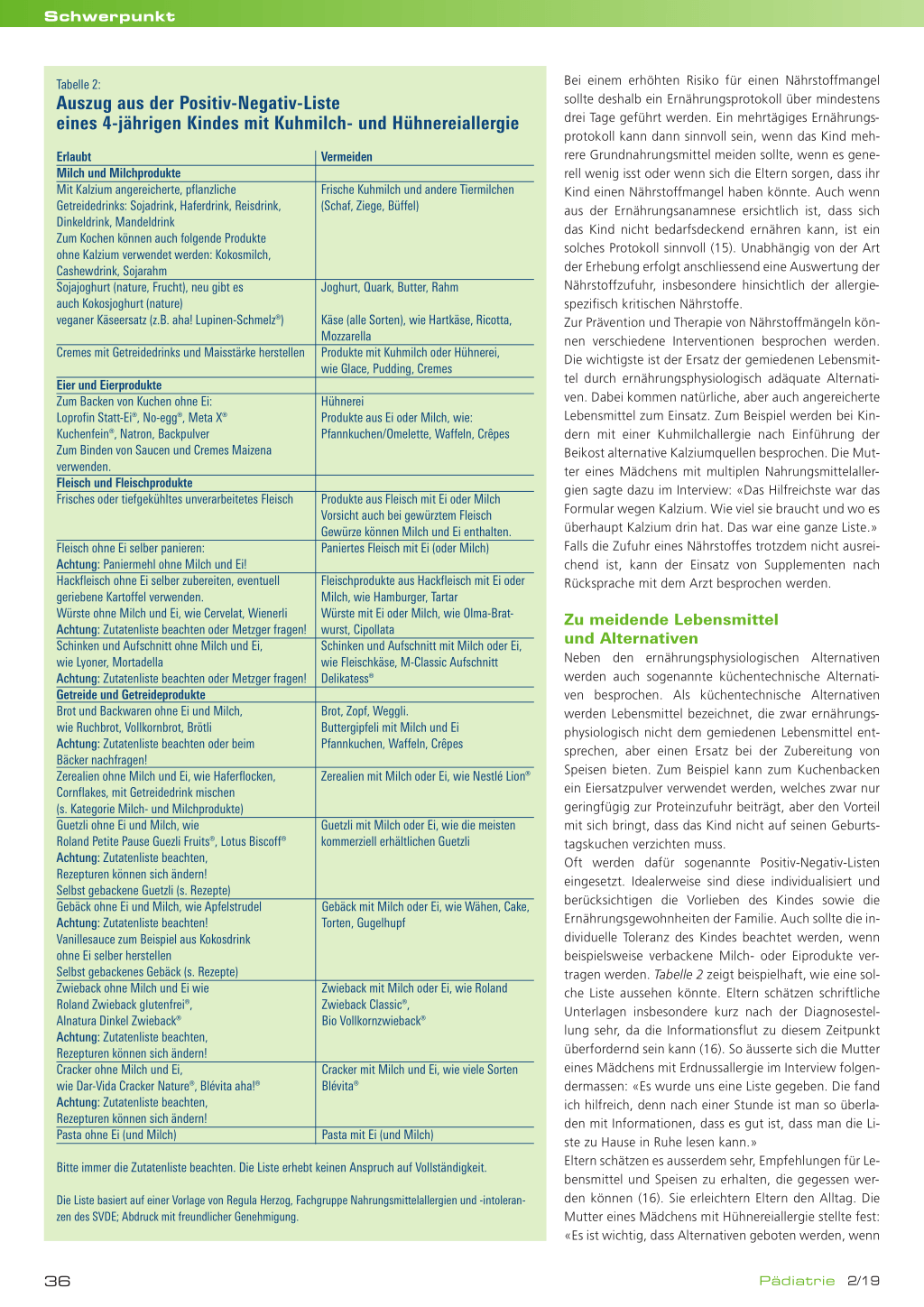
Tabelle 2:
Auszug aus der Positiv-Negativ-Liste eines 4-jährigen Kindes mit Kuhmilch- und Hühnereiallergie
Erlaubt Milch und Milchprodukte Mit Kalzium angereicherte, pflanzliche Getreidedrinks: Sojadrink, Haferdrink, Reisdrink, Dinkeldrink, Mandeldrink Zum Kochen können auch folgende Produkte ohne Kalzium verwendet werden: Kokosmilch, Cashewdrink, Sojarahm Sojajoghurt (nature, Frucht), neu gibt es auch Kokosjoghurt (nature) veganer Käseersatz (z.B. aha! Lupinen-Schmelz®)
Cremes mit Getreidedrinks und Maisstärke herstellen
Eier und Eierprodukte Zum Backen von Kuchen ohne Ei: Loprofin Statt-Ei®, No-egg®, Meta X® Kuchenfein®, Natron, Backpulver Zum Binden von Saucen und Cremes Maizena verwenden. Fleisch und Fleischprodukte Frisches oder tiefgekühltes unverarbeitetes Fleisch
Fleisch ohne Ei selber panieren: Achtung: Paniermehl ohne Milch und Ei! Hackfleisch ohne Ei selber zubereiten, eventuell geriebene Kartoffel verwenden. Würste ohne Milch und Ei, wie Cervelat, Wienerli Achtung: Zutatenliste beachten oder Metzger fragen! Schinken und Aufschnitt ohne Milch und Ei, wie Lyoner, Mortadella Achtung: Zutatenliste beachten oder Metzger fragen! Getreide und Getreideprodukte Brot und Backwaren ohne Ei und Milch, wie Ruchbrot, Vollkornbrot, Brötli Achtung: Zutatenliste beachten oder beim Bäcker nachfragen! Zerealien ohne Milch und Ei, wie Haferflocken, Cornflakes, mit Getreidedrink mischen (s. Kategorie Milch- und Milchprodukte) Guetzli ohne Ei und Milch, wie Roland Petite Pause Guezli Fruits®, Lotus Biscoff® Achtung: Zutatenliste beachten, Rezepturen können sich ändern! Selbst gebackene Guetzli (s. Rezepte) Gebäck ohne Ei und Milch, wie Apfelstrudel Achtung: Zutatenliste beachten! Vanillesauce zum Beispiel aus Kokosdrink ohne Ei selber herstellen Selbst gebackenes Gebäck (s. Rezepte) Zwieback ohne Milch und Ei wie Roland Zwieback glutenfrei®, Alnatura Dinkel Zwieback® Achtung: Zutatenliste beachten, Rezepturen können sich ändern! Cracker ohne Milch und Ei, wie Dar-Vida Cracker Nature®, Blévita aha!® Achtung: Zutatenliste beachten, Rezepturen können sich ändern! Pasta ohne Ei (und Milch)
Vermeiden
Frische Kuhmilch und andere Tiermilchen (Schaf, Ziege, Büffel)
Joghurt, Quark, Butter, Rahm
Käse (alle Sorten), wie Hartkäse, Ricotta, Mozzarella Produkte mit Kuhmilch oder Hühnerei, wie Glace, Pudding, Cremes
Hühnerei Produkte aus Ei oder Milch, wie: Pfannkuchen/Omelette, Waffeln, Crêpes
Produkte aus Fleisch mit Ei oder Milch Vorsicht auch bei gewürztem Fleisch Gewürze können Milch und Ei enthalten. Paniertes Fleisch mit Ei (oder Milch)
Fleischprodukte aus Hackfleisch mit Ei oder Milch, wie Hamburger, Tartar Würste mit Ei oder Milch, wie Olma-Bratwurst, Cipollata Schinken und Aufschnitt mit Milch oder Ei, wie Fleischkäse, M-Classic Aufschnitt Delikatess®
Brot, Zopf, Weggli. Buttergipfeli mit Milch und Ei Pfannkuchen, Waffeln, Crêpes
Zerealien mit Milch oder Ei, wie Nestlé Lion®
Guetzli mit Milch oder Ei, wie die meisten kommerziell erhältlichen Guetzli
Gebäck mit Milch oder Ei, wie Wähen, Cake, Torten, Gugelhupf
Zwieback mit Milch oder Ei, wie Roland Zwieback Classic®, Bio Vollkornzwieback®
Cracker mit Milch und Ei, wie viele Sorten Blévita®
Pasta mit Ei (und Milch)
Bitte immer die Zutatenliste beachten. Die Liste erhebt keinen Anspruch auf Vollständigkeit.
Die Liste basiert auf einer Vorlage von Regula Herzog, Fachgruppe Nahrungsmittelallergien und -intoleranzen des SVDE; Abdruck mit freundlicher Genehmigung.
Bei einem erhöhten Risiko für einen Nährstoffmangel sollte deshalb ein Ernährungsprotokoll über mindestens drei Tage geführt werden. Ein mehrtägiges Ernährungsprotokoll kann dann sinnvoll sein, wenn das Kind mehrere Grundnahrungsmittel meiden sollte, wenn es generell wenig isst oder wenn sich die Eltern sorgen, dass ihr Kind einen Nährstoffmangel haben könnte. Auch wenn aus der Ernährungsanamnese ersichtlich ist, dass sich das Kind nicht bedarfsdeckend ernähren kann, ist ein solches Protokoll sinnvoll (15). Unabhängig von der Art der Erhebung erfolgt anschliessend eine Auswertung der Nährstoffzufuhr, insbesondere hinsichtlich der allergiespezifisch kritischen Nährstoffe. Zur Prävention und Therapie von Nährstoffmängeln können verschiedene Interventionen besprochen werden. Die wichtigste ist der Ersatz der gemiedenen Lebensmittel durch ernährungsphysiologisch adäquate Alternativen. Dabei kommen natürliche, aber auch angereicherte Lebensmittel zum Einsatz. Zum Beispiel werden bei Kindern mit einer Kuhmilchallergie nach Einführung der Beikost alternative Kalziumquellen besprochen. Die Mutter eines Mädchens mit multiplen Nahrungsmittelallergien sagte dazu im Interview: «Das Hilfreichste war das Formular wegen Kalzium. Wie viel sie braucht und wo es überhaupt Kalzium drin hat. Das war eine ganze Liste.» Falls die Zufuhr eines Nährstoffes trotzdem nicht ausreichend ist, kann der Einsatz von Supplementen nach Rücksprache mit dem Arzt besprochen werden.
Zu meidende Lebensmittel und Alternativen
Neben den ernährungsphysiologischen Alternativen werden auch sogenannte küchentechnische Alternativen besprochen. Als küchentechnische Alternativen werden Lebensmittel bezeichnet, die zwar ernährungsphysiologisch nicht dem gemiedenen Lebensmittel entsprechen, aber einen Ersatz bei der Zubereitung von Speisen bieten. Zum Beispiel kann zum Kuchenbacken ein Eiersatzpulver verwendet werden, welches zwar nur geringfügig zur Proteinzufuhr beiträgt, aber den Vorteil mit sich bringt, dass das Kind nicht auf seinen Geburtstagskuchen verzichten muss. Oft werden dafür sogenannte Positiv-Negativ-Listen eingesetzt. Idealerweise sind diese individualisiert und berücksichtigen die Vorlieben des Kindes sowie die Ernährungsgewohnheiten der Familie. Auch sollte die individuelle Toleranz des Kindes beachtet werden, wenn beispielsweise verbackene Milch- oder Eiprodukte vertragen werden. Tabelle 2 zeigt beispielhaft, wie eine solche Liste aussehen könnte. Eltern schätzen schriftliche Unterlagen insbesondere kurz nach der Diagnosestellung sehr, da die Informationsflut zu diesem Zeitpunkt überfordernd sein kann (16). So äusserte sich die Mutter eines Mädchens mit Erdnussallergie im Interview folgendermassen: «Es wurde uns eine Liste gegeben. Die fand ich hilfreich, denn nach einer Stunde ist man so überladen mit Informationen, dass es gut ist, dass man die Liste zu Hause in Ruhe lesen kann.» Eltern schätzen es ausserdem sehr, Empfehlungen für Lebensmittel und Speisen zu erhalten, die gegessen werden können (16). Sie erleichtern Eltern den Alltag. Die Mutter eines Mädchens mit Hühnereiallergie stellte fest: «Es ist wichtig, dass Alternativen geboten werden, wenn
36
Pädiatrie 2/19
Schwerpunkt
zum Beispiel auf ein bestimmtes Lebensmittel im Alltag verzichtet werden muss.» Bei Kindern mit Kuhmilchallergie ist es den behandelnden Ärztinnen und Ärzten vorbehalten, eine extensiv hydrolysierte Säuglingsnahrung oder eine Säuglingsnahrung auf Aminosäurebasis zu verordnen. Ernährungsberaterinnen und -berater können die Eltern jedoch bei der Auswahl eines geeigneten Produkts unterstützen. Sie kennen die Produkte mit ihren Vor- und Nachteilen gut und wissen, wie die Akzeptanz der oft bitter schmeckenden Produkte erhöht werden kann (17). Ausserdem können sie den Eltern erklären, wie die Beikost mit der Ersatzsäuglingsnahrung zubereitet werden kann.
Instruktionen zum Lebensmittelrecht
Um die Lebensmittelkennzeichnung richtig interpretieren zu können, müssen die Eltern die rechtlichen Grundlagen der Allergenkennzeichnung kennen. Dazu gehört das Wissen, ob das vom Kind zu meidende Lebensmittel gekennzeichnet werden muss (Anhang 6 LIV) und hinter welchen Zutaten sich das Allergen verstecken kann. Ausserdem werden in der Ernährungsberatung die lebensmittelrechtliche Bedeutung und der Umgang mit dem Hinweis «kann Spuren von … enthalten» besprochen (Art. 11 Abs. 5 LIV). Wichtig ist dabei hervorzuheben, dass dieser Hinweis in der Schweiz eine andere Bedeutung hat als im Ausland. Für die Vermittlung der rechtlichen Grundlagen arbeitet man in der Ernährungsberatung oft mit praktischen Beispielen, um den Eltern das eher schwierige Thema des Lebensmittelrechts verständlich zu machen. Es werden gemeinsam Verpackungen angeschaut oder in Internetshops Produkte gesucht, die die Familie häufig verzehrt. Eine Untersuchung in den USA zeigte, dass die richtige Interpretation der Lebensmittelkennzeichnung mit der vorgängigen Instruktion durch Ernährungsberatende assoziiert ist (18). Auch im Interview sagte eine Mutter: «Wir wurden aufgeklärt, dass Ei deklariert sein muss, also dass es auf Lebensmitteln fett gedruckt ist, sodass man es recht schnell sieht.» Bei unverpackten Lebensmitteln, wie sie im Restaurant, in der Bäckerei oder Metzgerei angeboten werden, gelten andere Regeln (LIV, Art. 5, Abs. 1d). Beispielsweise gibt es Ausnahmen für die schriftliche Kennzeichnung, und Kontaminationen müssen gemäss Mitteilung des Bundesamtes für Lebensmittelsicherheit und Veterinärwesen nicht gekennzeichnet werden. All dies müssen die Eltern wissen, um entsprechend mit unverpackten Lebensmitteln umgehen zu können. In der Beratung können die Eltern ermutigt werden, das Gespräch mit den Servicekräften oder dem Verkaufspersonal zu suchen. So haben sie die Möglichkeit, auf die möglichen Folgen einer Allergenaufnahme hinzuweisen, die den Mitarbeitenden solcher Betriebe nicht immer bewusst sind.
Beikosteinführung
Die Empfehlungen zur Beikosteinführung haben sich in den letzten zehn Jahren stark verändert. Obwohl heute nicht mehr empfohlen wird, bestimmte Lebensmittel aus Präventionsgründen zu meiden (19), sind Eltern von Kindern mit Nahrungsmittelallergien oft zurückhaltend, wenn es darum geht, neue Lebensmittel in die Ernährung ihres Kindes einzuführen. Viele von ihnen erinnern sich an die alten Empfehlungen und glauben, dass das
Meiden potenziell allergieauslösender Lebensmittel einen präventiven Effekt hat. Andere befürchten, dass das neue Lebensmittel eine allergische Reaktion auslösen könnte. Eine intensive Begleitung in dieser Phase kann Ängste abbauen und falsche Annahmen beseitigen.
Tipps und Tricks für den Alltag
Oft benötigen die Eltern Unterstützung bei den vielen praktischen Fragen, die im Alltag der Familie auftreten (16): Was muss ich beachten, wenn ich in die Ferien fahre? Wie sollen wir mit Esssituationen am Kindergeburtstag umgehen? Wie erkläre ich anderen Betreuungspersonen, welche Nahrungsmittel mein Kind meiden muss? Wie können wir fördern, dass die Allergie meines Kindes ernst genommen wird? Die Mutter eines Jungen mit einer Allergie auf Haselnuss, Mandeln und Hühnerei erläuterte: «Es war die Empfehlung der Ernährungsberatung, die Situation mit der Krippe genau zu besprechen. Sie haben auch eine Kopie der Unterlagen bekommen, worauf er allergisch ist und worauf man schauen sollte.» Auch die Abgabe von Rezepten oder das Anpassen von Familienrezepten kann hilfreich für die Eltern sein, um einen möglichst normalen Alltag zu gewährleisten. Einige Ernährungsberaterinnen und -berater bieten für Elterngruppen gemeinsame Koch- und Backtrainings an – mit dem angenehmen Nebeneffekt des Austauschs unter Betroffenen. Die Mutter eines Mädchens mit Erdnussallergie fasste dies folgendermassen zusammen: «Die guten kleinen Tipps für den Alltag, auf was man ein bisschen achten sollte. Das ist das Wichtige.» Da sich Kinder stetig entwickeln und sich auch der Alltag der Familien mit der Zeit verändert, kann es sinnvoll sein – falls die Allergie weiterhin besteht –, die Ernährungsberatung in regelmässigen Abständen zu wiederholen. Dies gewährleistet eine langfristige Begleitung der Familien. Dabei gilt: Je älter das Kind ist, umso mehr wird es in die Beratung miteinbezogen, sodass es später selbstverantwortlich mit der Nahrungsmittelallergie umgehen kann.
Ausblick
Die enge Zusammenarbeit zwischen Ernährungsfachleuten und behandelnden Pädiaterinnen und Pädiatern ist die Voraussetzung für eine optimale Versorgung der Kinder mit Nahrungsmittelallergien. Da das BachelorStudium Ernährung und Diätetik generalistisch ausgerichtet ist, ist es von Vorteil, wenn Ernährungsberaterinnen und -berater über spezifische Weiterbildungen und Spezialisierungen auf dem Gebiet der Nahrungsmittelallergien verfügen. Die Berner Fachhochschule BFH bietet in Kooperation mit aha! Allergiezentrum Schweiz ein Certificate of Advanced Studies (CAS) in Nahrungsmittelallergien und -intoleranzen an. Ausserdem gibt es in der Schweiz diverse ein- und zweitägige Fachkurse, so zum Beispiel von aha! Allergiezentrum Schweiz. Weiter sind die auf Nahrungsmittelallergien und -intoleranzen spezialisierten Ernährungsberatenden in einer Fachgruppe des Schweizerischen Verbands für Ernährungsberater/innen (SVDE) organisiert, in der sie sich regelmässig über aktuelle Fachthemen austauschen. 2018 wurde im Rahmen einer Expertenkooperation mit zehn Ernährungsberatenden, einer Mitarbeiterin von
Jede Allergenkarenz sollte auf einer gesicherten Diagnose beruhen.
2/19 Pädiatrie
37
Schwerpunkt
aha! Allergiezentrum Schweiz und einer pädiatrischen Allergologin unter der Leitung der Autorin dieses Artikels eine Praxisleitlinie mit Empfehlungen zur Ernährungsberatung bei Kindern mit IgE-vermittelten Nahrungsmittelallergien erstellt. Diese Praxisleitlinie kann demnächst auf der Homepage der Berner Fachhochschule abgerufen werden: www.bfh.ch. Die Leitlinie wurde weitgehend im Rahmen einer Bachelorarbeit verfasst (20), die wiederum als Teil eines grösseren Forschungsprojekts der Berner Fachhochschule (BFH) durchgeführt wurde. Das Projekt beschäftigt sich mit der Wirksamkeit der Ernährungsberatung bei Kindern mit Nahrungsmittelallergien. Dieses Jahr startete dazu eine multizentrische Kohortenstudie an verschiedenen Spitälern in der deutschsprachigen Schweiz.
Korrespondenzadresse: Prof. Julia Eisenblätter Berner Fachhochschule Abteilung Ernährung und Diätetik Murtenstrasse 10 3008 Bern E-Mail: julia.eisenblaetter@bfh.ch
Danksagung An dieser Stelle möchte ich mich herzlich bei Karin Stalder und Regula Herzog, Fachgruppe Nahrungsmittelallergien und -intoleranzen des SVDE, für das inhaltliche Gegenlesen und die guten Anregungen für den Artikel bedanken. Regula Herzog hat zudem die Positiv-Negativ-Liste für den Artikel bereitgestellt.
Interessenlage: Die Autorin erklärt, dass keine Interessenkonflikte im Zusammenhang mit diesem Artikel bestehen.
Literatur: 1. Bollinger ME et al.: The impact of food allergy on the daily activities of children and their families. Ann Allergy Asthma Immunol 2006; 96(3): 415–421. 2. Patel N et al.: The emotional, social, and financial burden of food allergies on children and their families. Allergy Asthma Proc 2017; 38(2): 88–91. 3. Maslin K et al.: Dietary variety and food group consumption in children consuming a cows' milk exclusion diet. Pediatr Allergy Immunol 2016; 27(5): 471–477.
4. Morou Z et al.: Health-related quality of life in children with food allergy and their parents: a systematic review of the literature. J Investig Allergol Clin Immunol; 6(24): 382–395. 5. Berni Canani R et al.: The effects of dietary counseling on children with food allergy: a prospective, multicenter intervention study. J Acad Nutr Diet 2014; 114(9): 1432–1439. 6. Beck J, Stadelmann N: Überweisungen von Kindern mit Nahrungsmittelallergie an die Ernährungsberatung: Eine qualitative Erhebung [Bachelor-Arbeit]. Berner Fachhochschule; Bern 2017. 7. Mandak E: Was finden Eltern von Kindern mit Nahrungsmittelallergien in einer Ernährungsberatung hilfreich? [Bachelor-Arbeit]. Berner Fachhochschule; Bern 2018. 8. Worm M et al.: Guidelines on the management of IgE-mediated food allergies. Allergo J Int 2015; 24(6): 256–293. 9. NICE: Food allergy in children and young people: Diagnosis and assessment of foodallergy in children and young people in primary care and community settings. London, 2011. https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0033575/pdf/PubMedHealth_PMH 0033575.pdf, abgerufen am 15. Februar 2019. 10. Skypala IJ et al.: The development of a standardised diet history tool to support the diagnosis of food allergy. Clin Transl Allergy 2015; 5: 7. 11. Reese I, Schäfer C: Algorithmen zum diagnostischen und therapeutischen Vorgehen bei Verdacht auf Nahrungsmittelunverträglichkeit. Allergologie 2012; 35(7): 351–358. 12. Sova C et al.: Systematic review of nutrient intake and growth in children with multiple IgE-mediated food allergies. Nutr Clin Pract 2013; 28(6): 669–675. 13. Biro G et al.: Selection of methodology to assess food intake. Eur J Clin Nutr 2002; 56(Suppl 2): S25–32. 14. Ollberding NJ et al.: Within- and between-individual variation in nutrient intake in children and adolescents. J Acad Nutr Diet 2014; 114(11): 1749–1758. 15. Ruch L: Allergenfrei und bedarfsgerecht – Wie können Kinder mit Nahrungsmittelallergie(n) und deren Eltern bestmöglich beraten werden? [Bachelor-Arbeit]. Berner Fachhochschule; Bern 2017. 16. Hu W et al.: Parental food allergy information needs: a qualitative study. Arch Dis Child 2007; 92(9): 771–775. 17. Australian Society of Clinical Immunology and Allergy (ASCIA): Food Allergy Clinical Update for Dietitians 2017. https://www.allergy.org.au/images/stories/pospapers/ASCIA_HP_Clinical_Update_Food_Allergy_2017_dietitian_version.pdf, , abgerufen am 15. Februar 2019. 18. Joshi P et al.: Interpretation of commercial food ingredient labels by parents of foodallergic children. J Allergy Clin Immunol 2002; 109(6): 1019–1021. 19. Braegger CP, Ernährungskommission der Schweizerischen Gesellschaft für Pädiatrie: Empfehlungen für die Säuglingsernährung 2017. Paediatrica 2017; 28(4): 11–15. 20. Bürklin: Gut beraten bei einer Nahrungsmittelallergie: Entwurf einer Praxisleitlinie. Bachelor-Arbeit an der Berner Fachhochschule; Bern 2018. 21. Leonard SA et al.: Baked milk- and egg-containing diet in the management of milk and egg allergy. J Allergy Clin Immunol Pract 2015; 3(1): 13–23.
38
Pädiatrie 2/19