Transkript
Neue GINA-Guidelines
Was ändert sich bei der Asthmakontrolltherapie für Kinder?
ASTHMA
Das wissenschaftliche Komitee der Global Initiative for Asthma (GINA) aktualisiert alle zwei Jahre seine Empfehlungen zum Management und zur Prävention von Asthma. Die wichtigsten Neuerungen der Asthmakontrolltherapie* für die Pädiatrie werden im Folgenden zusammengefasst.
I n den pädiatrischen Abschnitten der GINA-Guidelines liegt ein besonderes Augenmerk auf dem Wachstum. Ausdrücklich wird empfohlen, bei Kindern mit Asthma die Körpergrösse mindestens einmal jährlich zu messen, da ein schlecht kontrolliertes Asthma das Wachstum beeinträchtigt und die Wachstumsgeschwindigkeit in den ersten ein, zwei Jahren unter Behandlung mit inhalierten Kortikosteroiden (ICS) vermindert sein kann. Wird eine zu geringe Wachstumsgeschwindigkeit beobachtet, ist immer nach möglichen Ursachen wie schlechter Asthmakontrolle, (zu) häufigem Einsatz oraler Kortikosteroide oder falscher Ernährung zu suchen. Der tägliche Gebrauch von 100 bis 200 µg ICS gilt als unbedenklich in Bezug auf das Wachstum. Kortikosteroidinduzierte Beeinträchtigungen der Wachtumsrate im ersten Behandlungsjahr setzen sich nicht fort und kumulieren nicht. In mehreren Studien zeigte sich, dass Asthmakinder mit mehrjähriger ICS-Therapie eine normale Erwachsenengrösse erreichten. In einer Studie mit 400 µg Budesonid täglich wurde die initiale Wachstumsverminderung von 1,2 cm jedoch nicht wieder aufgeholt (Erwachsenengrösse um weniger als 1% vermindert), insbesondere bei Kindern, die in einem Alter von unter 10 Jahren mit dieser Therapie begonnen hatten. Dies spricht für möglichst niedrige ICS-Dosierungen, wann immer möglich (s. Tabellen 1 und 2). In Bezug auf die Knochenphysiologie wird in den GINA-Guidelines auch daran erinnert, dass ICS im Gegensatz zu oralen Kortikosteroiden das Frakturrisiko nicht erhöhen. In Bezug auf Kortikosteroide ebenfalls neu aufgenommen wurde der Hinweis, dass nasale topische Kortikosteroide die Nasen- und Sinussymptome zwar lindern, aber keinen Einfluss auf den Verlauf des Asthmas haben.
Stufentherapie
In einem ersten Schritt besteht die medikamentöse Asthmakontrolle für Kinder ab 6 Jahren in einem niedrig dosierten ICS, ergänzt durch kurz wirksame Beta-
agonisten (SABA) bei Bedarf. In einem zweiten Schritt kann zusätzlich ein Leukotrienrezeptorantagonist (LTRA) hinzugefügt werden. Schritt 3 umfasst zusätzlich zum ICS einen lang wirksamen Betaagonisten (LABA), beide in niedriger Dosierung. Bei Schritt 4 wird die Dosierung dieser beiden Wirkstoffe erhöht. In Schritt 5 erfolgt die Überweisung zum Spezialisten für weitere Abklärungen und Therapieoptionen (Tabelle 3). Bei jüngeren Kindern sieht die Stufentherapie anders aus. Hier sind SABA die erste Massnahme, niedrig dosierte ICS kommen erst ab der zweiten Stufe zum Einsatz (Tabelle 4).
Husten als Risikofaktor
Bei Säuglingen sind länger andauernder Husten und Husten mit Erkältungssymptomen assoziiert mit später von den Eltern berichtetem und ärztlich diagnostiziertem Asthma – unabhängig von Wheezing beim Säugling. Chronischer Husten und Husten ohne Erkältungssymptome scheint demnach gehäuft mit späterem Asthma zu korrelieren, auch wenn kein Wheezing vorliegt.
* Der Schweizer Konsensus zur Behandlung bei einem akuten Asthmaanfall wurde in der PÄDIATRIE 2/2017 zusammengefasst (Seite 37 ff.).
Bei Kindern mit Asthma sollte das Wachstum mindestens einmal jährlich überprüft werden.
Neues zur Prävention
Basierend auf randomisierten, kontrollierten Studien und epidemiologischen Untersuchungen hält das GINA-Strategiepapier fest, dass für eine Nahrungser-
Tabelle 1: Niedrige tägliche ICS-Dosierungen für Kinder bis 5 Jahre
ICS Beclometason dipropionat (Aerosol) Budesonid (Inhaler) Budesonid (Vernebler) Fluticason propionat (Aerosol) Ciclesonid (Aerosol)
niedrige Tagesdosis 100 µg 200 µg 500 µg 100 µg 160 µg
Zulassung Schweiz ab 5 Jahre ab 4 Jahre ab 4 Jahre ab 1 Jahr ab 6 Jahre
Quelle: GINA 2017, Appendix Chapter 5, page 48; www.ginasthma.org Zulassungsdaten gem. Schweizer Arzneimittelkompendium, Stand: 15. Mai 2017
3/17 29
ASTHMA
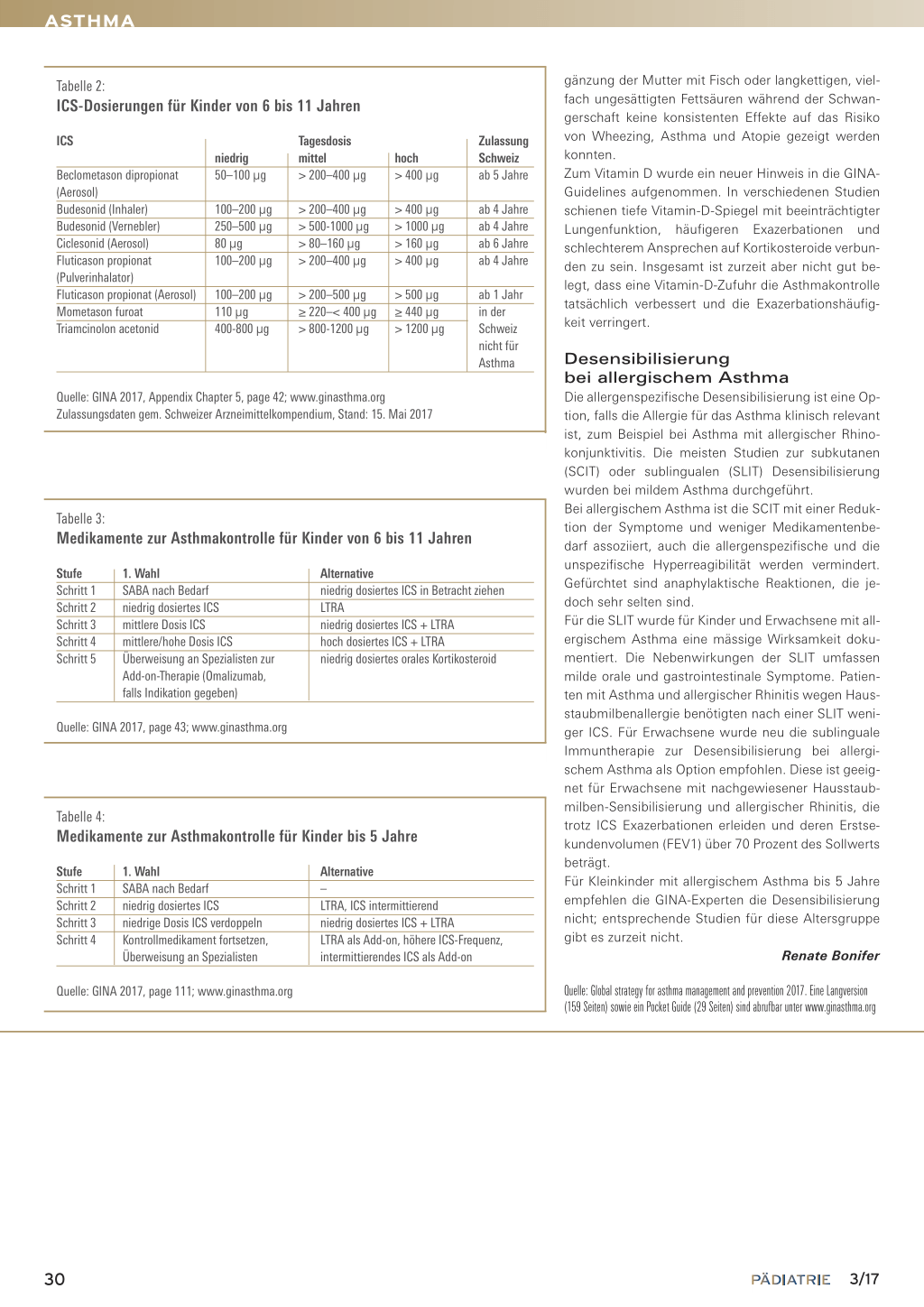
Tabelle 2: ICS-Dosierungen für Kinder von 6 bis 11 Jahren
ICS
Beclometason dipropionat (Aerosol) Budesonid (Inhaler) Budesonid (Vernebler) Ciclesonid (Aerosol) Fluticason propionat (Pulverinhalator) Fluticason propionat (Aerosol) Mometason furoat Triamcinolon acetonid
niedrig 50–100 µg
100–200 µg 250–500 µg 80 µg 100–200 µg
100–200 µg 110 µg 400-800 µg
Tagesdosis mittel > 200–400 µg
hoch > 400 µg
> 200–400 µg > 500-1000 µg > 80–160 µg > 200–400 µg
> 400 µg > 1000 µg > 160 µg > 400 µg
> 200–500 µg ≥ 220–< 400 µg > 800-1200 µg
> 500 µg ≥ 440 µg > 1200 µg
Quelle: GINA 2017, Appendix Chapter 5, page 42; www.ginasthma.org Zulassungsdaten gem. Schweizer Arzneimittelkompendium, Stand: 15. Mai 2017
Zulassung Schweiz ab 5 Jahre
ab 4 Jahre ab 4 Jahre ab 6 Jahre ab 4 Jahre
ab 1 Jahr in der Schweiz nicht für Asthma
Tabelle 3: Medikamente zur Asthmakontrolle für Kinder von 6 bis 11 Jahren
Stufe Schritt 1 Schritt 2 Schritt 3 Schritt 4 Schritt 5
1. Wahl SABA nach Bedarf niedrig dosiertes ICS mittlere Dosis ICS mittlere/hohe Dosis ICS Überweisung an Spezialisten zur Add-on-Therapie (Omalizumab, falls Indikation gegeben)
Alternative niedrig dosiertes ICS in Betracht ziehen LTRA niedrig dosiertes ICS + LTRA hoch dosiertes ICS + LTRA niedrig dosiertes orales Kortikosteroid
Quelle: GINA 2017, page 43; www.ginasthma.org
Tabelle 4: Medikamente zur Asthmakontrolle für Kinder bis 5 Jahre
Stufe Schritt 1 Schritt 2 Schritt 3 Schritt 4
1. Wahl SABA nach Bedarf niedrig dosiertes ICS niedrige Dosis ICS verdoppeln Kontrollmedikament fortsetzen, Überweisung an Spezialisten
Alternative – LTRA, ICS intermittierend niedrig dosiertes ICS + LTRA LTRA als Add-on, höhere ICS-Frequenz, intermittierendes ICS als Add-on
Quelle: GINA 2017, page 111; www.ginasthma.org
gänzung der Mutter mit Fisch oder langkettigen, vielfach ungesättigten Fettsäuren während der Schwangerschaft keine konsistenten Effekte auf das Risiko von Wheezing, Asthma und Atopie gezeigt werden konnten. Zum Vitamin D wurde ein neuer Hinweis in die GINAGuidelines aufgenommen. In verschiedenen Studien schienen tiefe Vitamin-D-Spiegel mit beeinträchtigter Lungenfunktion, häufigeren Exazerbationen und schlechterem Ansprechen auf Kortikosteroide verbunden zu sein. Insgesamt ist zurzeit aber nicht gut belegt, dass eine Vitamin-D-Zufuhr die Asthmakontrolle tatsächlich verbessert und die Exazerbationshäufigkeit verringert.
Desensibilisierung bei allergischem Asthma
Die allergenspezifische Desensibilisierung ist eine Option, falls die Allergie für das Asthma klinisch relevant ist, zum Beispiel bei Asthma mit allergischer Rhinokonjunktivitis. Die meisten Studien zur subkutanen (SCIT) oder sublingualen (SLIT) Desensibilisierung wurden bei mildem Asthma durchgeführt. Bei allergischem Asthma ist die SCIT mit einer Reduktion der Symptome und weniger Medikamentenbedarf assoziiert, auch die allergenspezifische und die unspezifische Hyperreagibilität werden vermindert. Gefürchtet sind anaphylaktische Reaktionen, die jedoch sehr selten sind. Für die SLIT wurde für Kinder und Erwachsene mit allergischem Asthma eine mässige Wirksamkeit dokumentiert. Die Nebenwirkungen der SLIT umfassen milde orale und gastrointestinale Symptome. Patienten mit Asthma und allergischer Rhinitis wegen Hausstaubmilbenallergie benötigten nach einer SLIT weniger ICS. Für Erwachsene wurde neu die sublinguale Immuntherapie zur Desensibilisierung bei allergischem Asthma als Option empfohlen. Diese ist geeignet für Erwachsene mit nachgewiesener Hausstaubmilben-Sensibilisierung und allergischer Rhinitis, die trotz ICS Exazerbationen erleiden und deren Erstsekundenvolumen (FEV1) über 70 Prozent des Sollwerts beträgt. Für Kleinkinder mit allergischem Asthma bis 5 Jahre empfehlen die GINA-Experten die Desensibilisierung nicht; entsprechende Studien für diese Altersgruppe gibt es zurzeit nicht.
Renate Bonifer
Quelle: Global strategy for asthma management and prevention 2017. Eine Langversion (159 Seiten) sowie ein Pocket Guide (29 Seiten) sind abrufbar unter www.ginasthma.org
30 3/17