Transkript
SCHWERPUNKT
Tendenzen und Zukunftsperspektiven der pädiatrischen Laboranalytik
Die Besonderheiten und Veränderungen des wachsenden Organismus, die Anforderungen an Ernährung und Betreuung, aber auch die hier anzutreffenden spezifischen Krankheitsbilder stellen hohe Anforderungen an Untersuchungstechniken und Fachpersonal in der pädiatrischen Labormedizin. Im Folgenden geht es um aktuelle Entwicklungen sowohl bei den niedergelassenen Pädiatern in der Praxis als auch im Bereich der hoch spezialisierten Medizin.
Von Oliver Speer, Monica Ceresetti, Martina Temperli und Markus Schmugge
In der Praxis erfolgen in erster Linie Routineanalysen zur Infektabklärung sowie einfaches Allergiescreening.
26
Grundsätzlich sind in der pädiatrischen Labormedizin besondere technische Aspekte (z.B. Blutmenge, kapilläre versus venöse Blutentnahme) bei der Durchführung und Planung von Untersuchungen sowie das Vorhandensein alters- und entwicklungskorrelierter Normalwerte eminent wichtig. Zum anderen ist bei der Anwendung und Interpretation der meist in der Erwachsenenmedizin entwickelten Laboruntersuchungen eine besondere Sorgfalt, eventuell sogar Vorsicht notwendig (1). Kenntnisse der Artefaktmöglichkeiten im gesamten Analyseprozess (Präananalytik, technischer Analyseprozess und Postanalytik) sowie eine korrekte Beurteilung der Spezifität eines Laborresultats im Hinblick auf eine klinische Fragestellung sind besonders wichtig. Beispiele hierzu sind Artefakte durch Blutentnahmetechniken, Heparinkontamination durch unkorrekt durchgeführte serielle Untersuchungen mit verschiedenen Röhrchen mit verschiedenen Antikoagulanzien und sich stark verändernde Normalwerte (Hämoglobin, Ferritin, alkalische Phosphatase etc.) im ersten Lebensjahr.
Pädiatrische Labormedizin in Klinik und Praxis
Wie viele Bereiche im schweizerischen Gesundheitssystem lebt besonders die Pädiatrie von der intensiven und gepflegten Interaktion zwischen Praxis und Klinik; bei der Labormedizin zeigen sich hier aber auch typische Unterschiede zwischen den beiden Bereichen. Während sich die Palette der zur Verfügung stehenden Laboruntersuchungen und damit die technischen Einrichtungen in Laboratorien grosser Kinderspitäler kaum von derjenigen der akademischen Erwachsenenspitäler unterscheidet, führen niedergelassene Pädiater nur eine kleine Anzahl von Laboruntersuchungen selbst in der Praxis durch (meist kleines Blut-
bild, CRP, Urinstatus, Rachenabstrich). Ausschlaggebend für die Auswahl scheinen unter anderem Kosteneffektivität und die notwendige «turnaround time» bis zum Befund zu sein. Dagegen ist das Analysespektrum grosser Kinderspitäler auf die diagnostischen Bedürfnisse bei schweren Erkrankungen (z.B. Onkologie, Kardiologie und Intensivmedizin/Neonatologie) sowie bei seltenen und spezifisch pädiatrischen Erkrankungen wie zystischer Fibrose, Stoffwechselerkrankungen oder angeborenen Gerinnungsstörungen ausgerichtet. Gemeinsam ist beiden Bereichen die oftmals aufwendige Erstellung und Berücksichtigung alters- und entwicklungskorrelierter Normalwerte sowie die Adaptierung der meist für die Erwachsenenmedizin entwickelten Labormethoden auf die Anforderungen der Pädiatrie.
Eine aktuelle Umfrage unter niedergelassenen Kollegen
Mittels eines standardisierten Fragebogens haben wir 20 niedergelassene Kinderärzte im Kanton Zürich zur Durchführung von Laboruntersuchungen im Praxisalltag befragt. Die meisten, nämlich 15 der 16 antwortenden Kollegen, führen Laboranalysen im eigenen Praxislabor durch, vor allem Routineuntersuchungen zur Infektabklärung (Blutbild mit einfacher maschineller Leukozytendifferenzierung, CRP, Rachenabstrich, Urinstatus und -kultur) und einfaches Allergiescreening. Alle Kollegen führen sowohl kapilläre wie auch venöse Blutentnahmen durch. Im Hinblick auf die Gesamtzahl der Praxiskonsultationen werden Blutentnahmen und Laboruntersuchungen aber deutlich seltener als bei Hausärzten und Internisten durchgeführt: im Schnitt nur bei 5 bis 10 Prozent aller Konsultationen, häufiger aber bei Notfallkonsultationen und sicherlich auch in Abhängigkeit von saisonalen Schwankungen.
2/17
SCHWERPUNKT
Weitere Laboranalysen (insbesondere zusätzliche Parameter zur Infektabklärung, Schilddrüsenhormone, Zöliakie und Allergiescreening) werden extern in kommerzielle Auftragslabors verschickt, wobei hier das Abholen der Proben in der Praxis, eine schnelle Befundung und eine gute direkte Kommunikation (wenn möglich elektronisch direkt ins Praxisinformationssystem) geschätzt werden. Während die Kollegen im eigenen Praxisalltag fast immer pädiatrische Normwerte verwenden, scheinen kommerzielle Auftragslaboratorien nur teilweise pädiatrische Normwerte anzuwenden (gemäss antwortenden Kollegen nur bei zirka der Hälfte der Laboruntersuchungen). Analysen werden nur in Ausnahmen bei spezialisierten Laboratorien der Kinderspitäler angefordert. Obwohl sich die niedergelassenen Kollegen zufrieden über die Laboruntersuchungen im eigenen Praxislabor wie auch die angeschlossenen Auftragslaboratorien äussern, wünschen sie sich doch für die Zukunft eine bessere finanzielle Taxpunktabgeltung der Laboranalysen bei Kindern und eine technische Entwicklung, welche die notwendigen Untersuchungen mit kleineren Probenvolumina und/oder kapillären Blutproben zulässt. Insbesondere Assays zur Ferritinbestimmung, endokrinologische und immunologische Untersuchungen sollten in dieser Richtung weiterentwickelt werden.
Kapilläre oder venöse Blutentnahme?
Im Interesse unserer Patienten sollten die Probenvolumina für Laboranalysen bei Kindern möglichst gering sein. Eine kapilläre Blutentnahme ist bei einigen Untersuchungen möglich (z.B. Blutbild, Chemie). Bei anderen können die Analyseverfahren weiterentwickelt werden. So kann beispielsweise die Messung der Eosin-Maleimid-Bindung von Erythrozyten (EMATest) im Fluoreszenz-Durchflusszytometer (FACS) zur Diagnose einer Kugelzellanämie bei uns auch mit einer kapillären Blutprobe durchgeführt werden. Bei der Weiterentwicklung von Routine-Laborgeräten wäre es wünschenswert, die Grösse des Probevolumens weiter zu reduzieren oder Analysen für kapilläre Blutentnahmen zu validieren oder weiterzuentwickeln. Allerdings kann nicht jede Analyse mit kapillären Blutentnahmen durchgeführt werden. Die korrekte Entnahmetechnik ist immer wichtig. Wie kürzlich gezeigt werden konnte, ist diese Entnahmetechnik auch bei etablierten Routineuntersuchungen (z.B. Blutbild) mit einer grösseren Resultatvariabilität assoziiert (2). Unsere Umfrage unter niedergelassenen Kollegen und die Erfahrungen im Klinikalltag verdeutlichen aber auch, dass die Fähigkeit zu einer venösen Blutentnahme bei Kindern bei Schweizer Pädiatern gut verbreitet ist und eventuell auch durch die Anwendungsmöglichkeit der perkutanen Lokalanästhesie (EMLA-Pflaster) die venöse Blutentnahme heute öfter durchgeführt werden kann.
Erschwerte Automatisierung
Obwohl viele Hersteller von Analysegeräten im vergangenen Jahrzehnt erfreuliche Anstrengungen zur Reduktion des Probe- und Totraumvolumens unternom-
men haben, ist hier eine weitere Reduktion aus unserer Sicht vordringlich. In diesem Zusammenhang müsste auch die Palette der kleinen Entnahmeröhrchen, mit denen standardisiert kleine Volumina venös entnommen werden können, erweitert werden. Es wäre bedauernswert, wenn rein finanzielle und kommerzielle Überlegungen einer Weiterentwicklung von Geräten oder deren Betriebseinführung bei Privatlaboratorien im Wege stehen würden. Sicher werden wir in den kommenden Jahren weitere Schritte der Miniaturisierung bei der Entwicklung von Geräten für Klinik und Praxis erleben. Aktuelle Publikationen zeigen aber auch, welche komplexen technischen Entwicklungen hier nötig sind und welche Rückschläge drohen (3). In diesem Zusammenhang sei auch auf die erschwerte Automatisierung der Probenverarbeitung bei pädiatrischen Laboranalysen hingewiesen. In grossen Laboratorien, in denen Proben von Erwachsenen analysiert werden, sind vollautomatisierte «Strassen» verbreitet. Bisherige Systeme sind für einen Einsatz in der Pädiatrie ungeeignet. Nicht nur das beschränkte Blutvolumen bei Kindern, sondern auch die verwendeten kleinen Röhrchen stellen besondere Anforderungen an Logistik und Gerätepark der pädiatrischen Laboratorien. Um mit möglichst geringem Probenvolumen die wichtigsten Parameter bestimmen zu können, muss mit speziellen Probengefässen gearbeitet werden, die in einem vollautomatischen System zurzeit nicht verarbeitet werden können. Bei über 50 Prozent der Proben ist in unserem hämatologischen Routinelabor im Kinderspital Zürich weniger als 1 ml Blut vorhanden (was für die Pädiatrie bereits eine grosse Blutmenge darstellt). Auch wird die Prozesssteuerung bei Nachverordnungen, bei der Probenaliquotierung und Probenasservation kaum vollständig automatisierbar sein. Es wäre wünschenswert, wenn sich die Industrie in Zukunft dieser pädiatrischen Aspekte besonders annehmen würde.
Normalwerte
Alterspezifische Referenzwerte sind essenziell für eine korrekte Diagnose und medizinische Validierung in der pädiatrischen Labormedizin. Allerdings ist und war die Erstellung solcher Normalwerte bei Kindern immer schon besonders schwierig. Gesunde Säuglinge und Kinder werden nicht in grösseren Spitälern betreut, und nur unter Schwierigkeiten können solche Populationen rekrutiert werden, nicht zu reden vom ethischen Dilemma der Blutuntersuchung bei jungen, unmündigen, gesunden Probanden. Oft wurden Normalwerte nur für spezifische technische Verfahren erstellt, und nicht nur in der Pädiatrie ist das Transferieren von Normalwerten zwischen verschiedenen technischen Plattformen ein immer wieder auftretendes Problem. Auch wären kontinuierliche Referenzbereiche und nicht Referenzintervalle wünschenswert, stellen aber sowohl an die EDV-Verarbeitung als auch die zu untersuchende Grösse einer Population hohe Anforderungen. Die indirekte Bestimmung von Normalwerten mittels statistischer Methoden (parametrische Funktion) aus
25 bis 50 µl genügen für ein kleines Blutbild.
Pädiatrische Proben können häufig nicht automatisiert analysiert werden.
2/17 27
SCHWERPUNKT
der Gesamtmenge vorhandener Laboranalysen von ausgewählten Referenzlaboratorien ist eine neue, vielversprechende Methodik, welche die Erstellung kontinuierlicher Normalwerte für die Pädiatrie erlaubt (4, 5). Die Erstellung von Normwerten ist aufwendig, aber unerlässlich. So wurden in der zitierten Arbeit von Zierk et al. (4) die Datensätze von 60 000 Patienten verarbeitet. Bei der Erstellung der Normwerte für seltene Analyseparameter stehen wir weiterhin vor dem Problem der altersentsprechenden und damit oft sehr kleinen Patientenpopulationen und aus Kostengründen ebenfalls kleinen Kontrollpopulationen. Mögliche Lösungsansätze sind internationale Patientenregister zusammen mit international standardisierten Analysemethoden, die es uns ermöglichen könnten, auch innerhalb der Spezialanalytik verlässliche und standardisierte Normwerte zu ermitteln.
Blutbildanalytik
Die vergangenen 30 Jahre brachten uns wichtige Entwicklungen bei der automatisierten Blutbilduntersuchung. Durch den Einsatz hoch entwickelter Laser, von Fluorochromen und immunologischen Reaktionsmethoden und durch die optimierte Abstimmung dieser Methoden und Reagenzien konnten Variabilität, Reagenzienausnutzung sowie die notwendige Analysezeit deutlich verbessert werden. Bei der Anschaffung neuer Blutbildanalysegeräte in Praxis und Spital sind die ausschlaggebenden Entscheidungskriterien der Preis (Anschaffung und Unterhalt), das notwendige Probenvolumen, die Breite des Analysenspektrums sowie der zu bewältigende Probendurchsatz. Der Entscheid zur Anschaffung eines Geräts für die pädiatrische Praxis ist sicher auch stark durch die derzeit geltenden Taxpunktverrechnungsgrundlagen bestimmt. Im pädiatrischen Praxislaboratorium werden meist Geräte mit einer 3-part-Differenzierung der
Leukozyten durch eine Impedanzmethode eingesetzt. Mit 25 bis 50 µl Blut können heutzutage ein kleiner Blutstatus und eine Differenzierung der Leukozyten in Neutrophile, Lymphozyten und «mixed cells» (Monozyten/Eosinophile/Basophile) durchgeführt werden. Der Anschaffungspreis für ein solches Gerät liegt mit zirka 10 000 Franken heute deutlich unter den noch vor 10 bis 15 Jahren üblichen Kosten. Auch weiterentwickelte Geräte, die mit demselben Probenvolumen eine grössere Analysenpalette bieten (z.B. 5-part-Differenzierung, Retikulozyten, Körperflüssigkeiten etc.), sind auf dem Markt erhältlich. Diese Geräte werden in kleinen Kliniklaboratorien oder als Reservegeräte in Kinderkliniken eingesetzt. Diese Geräte wären auch durchaus für den Praxisbetrieb geeignet. Die zweifelsfrei höhere Qualität hat aber ihren Preis. Bei der Anschaffung muss mit Kosten um 30 000 Franken gerechnet werden, und auch Reagenzienbedarf und -kosten sind höher (z.B. Fluoreszenzreagenzien). Die höheren Kosten sind für niedergelassene Kollegen schwer zu rechtfertigen, da viele der Parameter, wie zum Beispiel die 5-part-Differnzierung, durch Praxispädiater nicht abgerechnet werden können. In grossen Kinderkliniken und universitären pädiatrischen Zentren sieht die Situation anders aus. Aufgrund der vielfältigen Anforderungen durch onkologische, hämatologische, neonatologische und intensivmedizinische Fälle muss ein technisch hoch entwickeltes Gerät (Anschaffungspreis ab Fr. 100 000.–) eingesetzt werden, bei welchem alle in der Analyseliste aufgeführten Parameter durch den im pädiatrischen Referenzzentrum tätigen Spezialisten abgerechnet werden können. Neben dem höheren Probendurchsatz ist bei diesen Geräten auch das Analysenspektrum breiter. Gerade Parameter wie Erythroblasten, Retikulozyten, unreife Thrombozyten und abnormale Lymphozyten sind für Abklärungen und Behandlungen in der Neonatologie, Onkologie, Hämatologie, Intensivmedizin oder bei
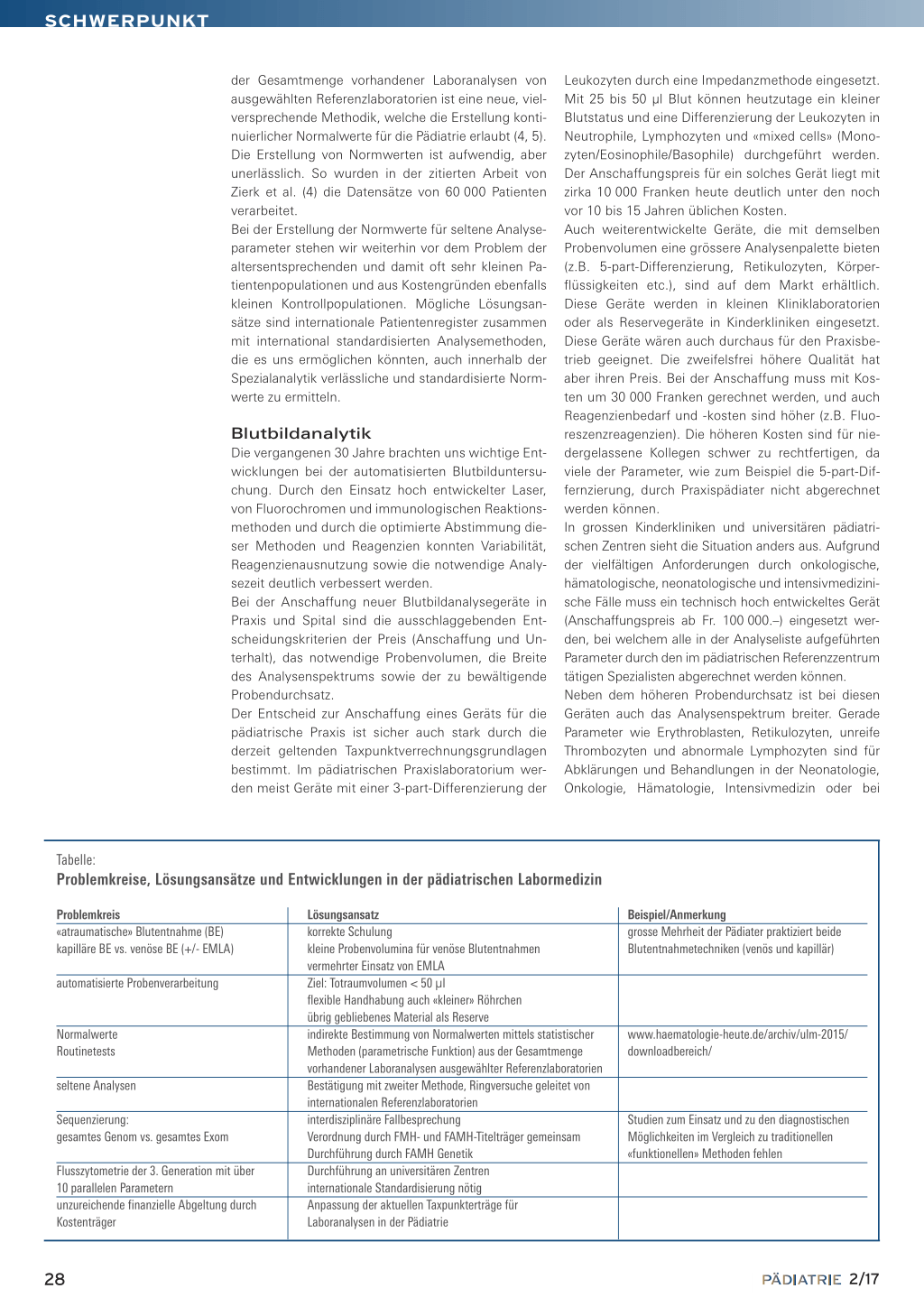
Tabelle: Problemkreise, Lösungsansätze und Entwicklungen in der pädiatrischen Labormedizin
Problemkreis «atraumatische» Blutentnahme (BE) kapilläre BE vs. venöse BE (+/- EMLA)
automatisierte Probenverarbeitung
Normalwerte Routinetests
seltene Analysen
Sequenzierung: gesamtes Genom vs. gesamtes Exom
Flusszytometrie der 3. Generation mit über 10 parallelen Parametern unzureichende finanzielle Abgeltung durch Kostenträger
Lösungsansatz korrekte Schulung kleine Probenvolumina für venöse Blutentnahmen vermehrter Einsatz von EMLA Ziel: Totraumvolumen < 50 µl flexible Handhabung auch «kleiner» Röhrchen übrig gebliebenes Material als Reserve indirekte Bestimmung von Normalwerten mittels statistischer Methoden (parametrische Funktion) aus der Gesamtmenge vorhandener Laboranalysen ausgewählter Referenzlaboratorien Bestätigung mit zweiter Methode, Ringversuche geleitet von internationalen Referenzlaboratorien interdisziplinäre Fallbesprechung Verordnung durch FMH- und FAMH-Titelträger gemeinsam Durchführung durch FAMH Genetik Durchführung an universitären Zentren internationale Standardisierung nötig Anpassung der aktuellen Taxpunkterträge für Laboranalysen in der Pädiatrie Beispiel/Anmerkung grosse Mehrheit der Pädiater praktiziert beide Blutentnahmetechniken (venös und kapillär) www.haematologie-heute.de/archiv/ulm-2015/ downloadbereich/ Studien zum Einsatz und zu den diagnostischen Möglichkeiten im Vergleich zu traditionellen «funktionellen» Methoden fehlen 28 2/17 SCHWERPUNKT Stammzelltransplantation in pädiatrischen Zentren unverzichtbar (6–8). Hier bieten neue Geräte die Möglichkeit, durch eine Adaption der bekannten Methodik und den gezielten Einsatz kostenintensiver (Parallel-)Messungen auch in tiefen oder pathologischen Bereichen genaue Resultate zu liefern. Wichtige Parameter wie Erythrozyten, Thrombozyten und Leukozyten werden dabei mit mehreren Methoden gemessen (z.B. Messung mittels Impedanz und Fluoreszenz bei schwerer Thrombopenie). Neue für den Kliniker wichtige Parameter wie Ret-He (Hämoglobingehalt der Retikulozyten) oder IPF (immature platelet fraction) können auch im spezialisierten Kliniklabor nicht abgerechnet werden. Da die Bestimmung im Klinikalltag jedoch notwendig ist; müssen zusätzliche Kosten für Reagenzien in Kauf genommen werden; der grosse Mehrwert, den diese Analysen unseren Patienten bringen, rechtfertigt die Kosten bei weitem. Anzumerken bleibt, dass bei Einführung neuer Parameter Normwerte für Kinder oft noch nicht zur Verfügung stehen und in der Folge dann in Zentrumslaboratorien erstellt werden müssen. Für die Interpretation der Resultate und Scattergramme sind erfahrene biomedizinische Analytiker (BMA) gefordert, auch weil die von Herstellern angebotenen elektronischen Diagnosealgorithmen oft zu wenig auf die Anforderungen in der Pädiatrie ausgerichtet sind. Auch gibt die Resultatkonstellation oft wichtige Hinweise auf klinische Prozesse, wie Hämolyse, Kälteagglutinine, Immunzytopenien, Eisenmangel, aber auch auf spezifische Messinterferenzen (Bilirubin, parenterale Ernährung). Die Beurteilung der Zellgerätergebnisse durch BMA kann die Anzahl der mikroskopisch zu überprüfenden Leukozytendifferenzierungen reduzieren. Trotz des Einsatzes der modernen Durchflusszytometer müssen aber weiterhin mehr als ein Viertel der hämatologischen Routineanalysen (im Kinderspital Zürich ca. 7000 von 27 000 Aufträgen jährlich) im nach May-Grünwald-Giemsa gefärbten Präparat mikroskopisch überprüft werden. Das Hämatologielabor des Kinderspitals Zürich führt morphologische Untersuchungen an Liquorproben (ca. 400 jährlich), Punktaten (230 jährlich) und Knochenmarkpräparaten (900 jährlich) sowie FACS-Analysen durch. Es fungiert hierbei als schweizerisches Referenzlabor im Rahmen europäischer Multizenterstudien (z.B. BFM, EWOG und andere). Alle oben aufgeführten Faktoren erklären auch den im Vergleich zu anderen Klinik- und Privatlaboratorien höheren Personalbedarf eines pädiatrischen Speziallaboratoriums. Genetische Untersuchungen Eine markante Weiterentwicklung hat die molekulare Genetik in den letzten 10 bis 15 Jahren erfahren. Auch in der Pädiatrie haben viele Bereiche von den hier entwickelten Technologien profitiert. So können psychomotorische Entwicklungsstörungen durch genetische Untersuchungen besser charakterisiert werden, Infektiologen stützen sich in ihren diagnostischen Schritten heute häufiger auf die Untersuchung viraler oder bakterieller DNA, und in der Onkologie hat die Cha- rakterisierung aberranter Gene bei soliden und hämatologischen Malignomen zur Verbesserung der Heilungschancen beigetragen. Die erste Sequenzierung des menschlichen Genoms (3,27 x 109 Basenpaare), die 2001 fertiggestellt wurde, dauerte über 10 Jahre und kostete zirka 3 Milliarden Dollar (10); beteiligt waren zeitweise über tausend Wissenschaftler. Ab 2006 mussten immer noch mehrere Monate und 10 Millionen Euro aufgewendet werden, ab 2009 dauerte die Sequenzierung des menschlichen Genoms rund 1 Woche bei Kosten von 50 000 Euro (11, 12). 2012 stellten Illumina und Life Technologies neue Verfahren vor, die es heute erlauben, das menschliche Genom in wenigen Stunden für zirka 1000 Euro zu sequenzieren (13). Bei dieser Entwicklung wurde die klassische, zielgerichtete Sequenzierung einzelner Gene, das «Sanger-Sequencing», durch verschiedene Hochdurchsatzsequenzierungstechnologien ergänzt, die unter dem Begriff «nextgeneration sequencing» (NGS) zusammengefasst werden. Und der nächste, auf Nanotechnologie basierende Entwicklungsschritt zeichnet sich bereits ab: Die Nano-poren-Technologie verspricht die Sequenzierungsgeschwindigkeit mehr als zu verdoppeln, und dies mit Geräten in der Grösse eines Smartphones (14). Die einfache und schnelle Generierung genomischer Daten stellt uns im diagnostischen Labor vor neue Herausforderungen. So wird hoch spezialisiertes Personal mit Kenntnissen der Bioinformatik und der Interpretation der genomischen Daten benötigt, das von der Industrie oder den akademischen Institutionen angeworben oder selbstständig ausgebildet werden muss. Die sichere Speicherung dieser heiklen Datenmengen muss gewährleistet sein. Und es stellen sich ethische Fragen: Die Daten können unerwartete Informationen und Befunde enthalten, nach denen primär nicht gesucht wurde. Sollen die Patienten diese Daten erfahren? Dürfen diese Daten in einigen Jahren bei zunehmendem Kenntnisstand erneut analysiert werden? Insbesondere in der Pädiatrie stellt sich die Frage, inwieweit solche Analysen bei einem Kind, das erst als Erwachsener medizinische Entscheidungen treffen kann, durchgeführt werden sollten (15). Schliesslich verlangen auch Kostenträger mehr Belege dafür, dass die nun neu auf den Markt drängende Technologie nicht nur umfangreichere, sondern auch klinisch verwendbare Informationen liefern kann, und fragen, ob damit der im Vergleich zu funktionellen (traditionellen) Tests höhere Preis gerechtfertigt ist. Bei den zum Grossteil noch nicht vollständig beantworteten ethischen Fragestellungen gibt in der Schweiz der Gesetzgeber einen gewissen Rahmen vor. Insbesondere das Gesetz über genetische Untersuchungen am Menschen (GUMG) und die entsprechende Verordnung (GUMV) enthalten Richtlinien zum Schutz der Patienten. Hier werden die Bedingungen definiert, unter denen in der Schweiz genetische Untersuchungen am Menschen durchgeführt werden dürfen. Dieses Gesetz aus dem Jahr 2007 wird dem heutigen Entwicklungsstand (insbesondere wegen der Entwicklung des NGS) nicht mehr gerecht und befindet sich derzeit in Revision (16). Die einfache und schnelle Generierung genomischer Daten stellt neue Herausforderungen. 2/17 29 SCHWERPUNKT Im klinischen Alltag nicht nur der Kinderspitäler sind die neuen Technologien bereits angekommen (17). Immer mehr Diagnosen und zunehmend auch die Erstellung therapeutischer Indikationen und Prognosen sind nur aufgrund der neuen Sequenzierungstechnologien möglich. Dabei ist zu beachten, dass nicht von jedem Patienten das gesamte Genom sequenziert werden muss. Durch bestimmte Anreicherungsverfahren können zum Beispiel «nur» die exprimierten Gene (Exom) sequenziert werden. Hier sei auf die kürzlich in der Zeitschrift «Paediatrica» publizierte Übersicht der technischen Zusammenhänge und der möglichen Fallstricke der Exomsequenzierung durch Strom et al. hingewiesen (18). Seit der Revision der Eidgenössischen Analysenliste zum 1. Januar 2016 wird die Analyse mehrerer Gene mittels Hochdurchsatz gemäss eigenen Analysenlistepositionen vergütet. Dabei wurde festgelegt, dass die Verordnung bei Auswertung von 1 bis 10 Genen nur durch Ärzte mit eidgenössischem Weiterbildungstitel «Medizinische Genetik» oder einem eidgenössisch anerkannten Weiterbildungstitel in engstem fachlichem Zusammenhang (z.B. FMH-Fachtitel) erfolgen kann. Die Verordnung zur Auswertung von mehr als 10 Genen kann nur durch einen Fachspezialisten mit FMH Genetik veranlasst werden, und generell müssen genetische Hochdurchsatzanalysen unter Leitung oder Supervision eines Laborleiters mit FAMH Genetik durchgeführt werden (16). Es wird sich erst in den kommenden Jahren zeigen, ob die neuen genomischen Sequenziertechniken Krankheiten tatsächlich besser und genauer erklären können und wirksamere Behandlungen ermöglichen werden. Fortschritte in der Flusszytometrie Der Weiterentwicklung anderer Technologien (z.B. next generation flowcytometry), die primär darauf abzielen, den Phänotyp auf zellulärer Ebene zu analysieren, wird in Zukunft zumindest in der Hämatologie und der Immunologie ebenfalls eine hohe Bedeutung zukommen. Dank der kleinen Probenvolumina und der heute möglichen schnelleren Analysen auf funktioneller, zellulärer Ebene hat sich die Flusszytometrie zu einer wichtigen Untersuchungsmethode entwickelt, besonders auch in der pädiatrischen Hämatologie und Immunologie. Die ersten Flusszytometriegeräte ermöglichten es vor gut 50 Jahren, mittels Fluoreszenz die verschiedenen normalen und pathologischen Leukozytensubpopulationen zu charakterisieren (19–21). Heute werden in spezialisierten Laboratorien Flusszytometer eingesetzt, die zwischen 8 und 18 Parameter auf zellulärer Ebene parallel messen können, bei einem Durchsatz von bis zu 40 000 Ereignissen pro Sekunde. Doch auch hier stehen zusammen mit der Informationstechnologie die nächsten Entwicklungsschritte an: Bereits mit 8 Parametern, die parallel gemessen werden, können mit geeigneter Software mehrdimensionale Datenräume berechnet, verständlich dargestellt, analysiert und interpretiert werden (22, 23). Dieser Ansatz wird bereits im internationalen Standardisierungsnetzwerk EuroFlow bei den Analysen zu häma- tologischen malignen Erkrankungen und dem Therapiemonitoring (minimal residual disease) und auch bei primären Immundefekten angewendet (24, 25). Die kommende Generation der Flusszytometer wird uns eine Analyse von 35 oder sogar bis 50 Parametern gleichzeitig ermöglichen (23). Zweifellos werden die jetzt viel diskutierten neuen Ansätze der Immuntherapie und auch der Gentherapie von diesen Entwicklungen profitieren. Sie werden für die weitere Entwicklung der «personalisierten Medizin» unersetzlich sein. Ausblick und Zusammenfassung Die praktische Durchführung der oben beschriebenen speziellen Labortechnologien bleibt sicherlich auf universitäre Spitäler und grössere Laborzentren beschränkt. Grund hierfür dürfte primär das notwendige hoch spezialisierte Personal sein. Zwar ist anzunehmen, dass in Zukunft die Material- und Gerätekosten weiter sinken, die Komplexität der generierten grossen Datenmengen wird jedoch zunehmen, und die gesetzgeberischen Grundlagen werden entsprechend ausgebildetes Personal fordern. Laboruntersuchungen bei Kindern stellen besondere Anforderungen an das Fachpersonal in Praxis und Klinik. Die in der pädiatrischen Labormedizin verwendeten Untersuchungstechniken müssen die Besonderheiten des wachsenden, sich verändernden Organismus berücksichtigen. Da Analysetechniken für eine Anwendung bei Kindern oft aus Technologien der Erwachsenenmedizin weiterentwickelt werden, bleibt zu hoffen, dass die Industrie trotz des nur kleinen Marktsegments weiterhin bei der Optimierung der Technologien für unsere kleinen Patienten Einsatz und Kreativität zeigt. Eine verstärkte Zusammenarbeit mit pädiatrischen Kliniklaboratorien könnte hierbei von Nutzen sein. Mit dem gezielten Einsatz neuster Labortechnologien, dem Fachwissen von dipl. BMA, BMA-HF und FAMH-Laborleitern und durch eine enge Zusammenarbeit mit Praxispädiatern könnte so die pädiatrische Labormedizin von kontinuierlichen Weiterentwicklungen zum Nutzen unserer Patienten profitieren. Korrespondenzadresse: Prof. Dr. med. Markus Schmugge Liner Pädiatrische Hämatologie und Onkologie FMH Hämatologische Spezialanalytik FAMH Leitender Arzt Hämatologie Universitätskinderspital Zürich – Eleonorenstiftung Steinwiesstrasse 75 8032 Zürich E-Mail: markus.schmugge@kispi.uzh.ch Danksagung: Die Autoren bedanken sich herzlich bei den Kollegen und Kolleginnen Drs. Moser, Berger, Holtz, German, von der Heiden, Kropf, Beltzer, Cardea, Peyer, Bischof, Ceppi, Geiser, Cahlik, Hany, Bürki, Schenker, Dimitropoulus, Gartenmann, Thomann, Eberle und Bircher (niedergelassene Kinderärzte FMH in Zürich und Umgebung) für die Mitarbeit bei unserer kleinen, nicht repräsentativen Umfrage. 30 2/17 Literatur: 1. Coffin CM et al.: Pediatric laboratory medicine: current challenges and future opportunities. Am J Clin Pathol 2002; 117: 683–690. 2. Meaghan M et al.: Drop-to-drop variation in the cellular components of fingerprick blood. Am J Clin Pathol 2015; 144: 885–894. 3. George TI, Gullapalli R: The saga of Theranos: crucial lessons for clinicians and pathologists. The Hematologist 2016; 13: 5. 4. Zierk J et al.: Age- and sex-specific dynamics in 22 hematologic and biochemical analytes from birth to adolescence. Clin Chem 2015; 61: 964–973. 5. Metzler M: http://www.haematologie-heute.de/archiv/ulm-2015/downloadbereich 6. Monteiro Juior JG et al.: Nucleated red blood cells as predictors of all-cause mortality in cardiac intensive care unit patients: a prospective cohort Ssudy. PLoS One 2015; 29: e0144259. 7. Cremer M et al.: Nucleated red blood cells as marker for an increased risk of unfavorable outcome and mortality in very low birth weight infants. Early Hum Dev 2015; 91: 559–563. 8. Strauss G et al.: Immature platelet count: a simple parameter for distinguishing thrombocytopenia in pediatric acute lymphocytic leukemia from immune thrombocytopenia. Pediatr Blood Cancer 2011; 57: 641–647. 9. Urrechaga E et al.: Erythrocyte and reticulocyte indices in the assesment of erythropoiesis activity and iron availability. Int J Lab Hematol 2013; 35: 144–149. 10. Roberts L et al.: History of the Human Genome Project. Science 2001; 291: 1195–1195. 11. Kidd JM et al.: Mapping and sequencing of structural variation from eight human genomes. Nature 2008; 453: 56–64. 12. Wade N.: Cost of decoding a genome is lowered. The New York Times, 11 Aug 2009. 13. DeFrancesco L: Life technologies promises $1,000 genome. Nat Biotechnol 2012; 30: 126. 14. Magierowski S et al.: Nanopore-CMOS interfaces for DNA sequencing. Biosensors 2016; 6: 42. 15. Abdul-Karim R et al.: Disclosure of incidental findings from next-generation sequencing in pediatric genomic research. Pediatrics 2013; 131: 565–571. 16. www.bag.admin.ch 17. Lim EC et al.: Next-generation sequencing using a pre-designed gene panel for the molecular diagnosis of congenital disorders in pediatric patients. Hum Genomics 2015; 9: 33. 18. Strom A, Superti A.: Exomsequencierung in der Paediatrie. Paediatrica 2016; 27: 18–22. 19. Kamentsky LA, Melamed MR, Derman H.: Spectrophotometer: new instrument for ultrarapid cell analysis. Science 1965; 150: 630–631. 20. Wilder ME, Cram LS: Differential fluorochromasia of human lymphocytes as measured by flow cytometry. J Histochem Cytochem 1977; 25: 888–891. 21. Göhde W: Automatisches Mess-und Zahlgerät für die Teilchen einer Dispersion. Patent DE1815352; 1968. 22. Pedreira CE et al.: Overview of clinical flow cytometry data analysis: recent advances and future challenges. EuroFlow Consortium 2013. Trends Biotechnol 2013; 31: 415–425. 23. Mair F et al.: The end of gating? An introduction to automated analysis of high dimensional cytometry data. Eur J Immunol 2016; 46: 34–43. 24. Kalina T et al.: EuroFlow standardization of flow cytometer instrument settings and immunophenotyping protocols. Leukemia 2012; 26: 1986–2010. 25. Flores-Montero J et al.: Immunophenotype of normal vs. myeloma plasma cells: toward antibody panel specifications for MRD detection in multiple myeloma. Cytometry B Clin Cytom 2016; 90: 61–72. 2/17 SCHWERPUNKT 31