Transkript
SCHWERPUNKT
Pubertät und Leistungssport
Wechselwirkungen und die Rolle des Kinderarztes
Sport beeinflusst die biologische Reifung, und die biologische Reifung beeinflusst den Sport. Das Ziel dieses Artikels ist es, die Pubertät und ihre Wechselwirkungen mit dem Sport zu beschreiben, und die Grundversorger zu motivieren, bei der Betreuung von Leistungssport treibenden Kindern und Jugendlichen eine aktive Rolle einzunehmen.
Von Udo Meinhardt
Die Pubertät ist ein zentraler Prozess, das heisst, die Pubertät wird im Gehirn ausgelöst und gesteuert: Der Hypothalamus beginnt, GhRh (growth hormone releasing hormone) pulsatil auszuschütten. Daraufhin beginnt die Hirnanhangsdrüse, LH (luteinisierendes Hormon) und FSH (follikelstimulierendes Hormon) zu produzieren, was beim Knaben die Hoden- und beim Mädchen die Ovarialentwicklung induziert und das Testosteron beziehungsweise das Östrogen ansteigen lässt. Der Zeitpunkt des Pubertätsbeginns ist zum wesentlichsten Teil genetisch bedingt; so ist es wichtig zu erfragen, wie die Pubertätsentwicklung der Eltern und engen Verwandtschaft war (Wann hatte die Mutter die erste Menstruationsblutung? Ist der Vater in der Rekrutenschule noch gewachsen?). Epigenetische und exogene Faktoren spielen aber ebenfalls eine Rolle. Die intrauterine Wachstumsverzögerung und Übergewicht beim Kind können zu einer früher einsetzenden Pubertät führen. Bei Mädchen ist der Pubertätsbeginn mit der Brustentwicklung (B2) als Folge der ovariellen Östrogenproduktion definiert. In der Regel ist dies einfach, zum Beispiel im Rahmen der Auskultation, erkennbar und erfordert keine Genitaluntersuchung! Normalerweise beginnt bei Mädchen in der Schweiz die Brustentwicklung im Alter von 8 bis 13 Jahren, im Durchschnitt mit 10 bis 11 Jahren. Nur etwa 5 Prozent der Mädchen zeigen eine Brustentwicklung vor dem Alter von 8 Jahren. In den vergangenen Jahrzehnten ist der Beginn der Brustentwicklung etwas früher eingetreten. In der Regel folgt die Menarche etwa 2 Jahre nach Beginn der Brustentwicklung, das heisst durchschnittlich mit knapp 13 Jahren. Bei Knaben ist der Pubertätsbeginn nicht so offensichtlich wie bei Mädchen. Die Pubertät beginnt beim Knaben, wenn das Hodenvolumen 4 ml oder mehr beträgt. Eine Untersuchung der Hodengrösse ist also
unumgänglich. Mit dem Orchidometer wird die Grösse des Hodens bei straff gespannter Skrotalhaut ohne seine «Umhüllung» gemessen. Die Hodengrösse wird also oft eher etwas überschätzt. Schweizer Knaben erreichen durchschnittlich mit 12 bis 13 Jahren ein Hodenvolumen von 4 ml oder mehr. Im Alter von 10 Jahren sind noch etwa 95 Prozent der Knaben präpuberal.
Klinische Beurteilung der Pubertätsentwicklung
Bei Mädchen wird zur Beurteilung des Pubertätsbeginns und des Pubertätsfortschritts die Brustentwicklung mittels der Tanner-Stadien B1 bis B5 beurteilt. Zudem ist die Uterusgrösse ein sehr gutes Mass für die systemische Östrogenexposition, viel besser als die Brustentwicklung, bei der es vor allem am Anfang der Pubertät oft schwierig ist, eine Adipomastie von einer Brustentwicklung abzugrenzen. Mit einer Ultraschalluntersuchung kann die Uterusgrösse schnell und einfach beurteilt werden. Beim Knaben ist es das Voranschreiten der Hodengrösse. Die Einteilung G1 bis G5, insbesondere die Laxität des Skrotums und das Peniswachstum, sind beim Knaben Zeichen der Androgenexposition, die den Pubertätsfortschritt definieren. Axillarbehaarung, Pubesbehaarung, Schweissgeruch und Akne sind kein Mass für die Pubertät; sie zeigen einzig die Wirkung der Androgene, die meist aus den Nebennierenrinden stammen.
Pubertätswachstumsspurt
Der Pubertätswachstumsspurt beginnt bei Mädchen mit der Brustentwicklung (Östrogenwirkung), die maximale Geschwindigkeit wird in der Regel etwa im Alter von gut 12 Jahren erreicht. Wenn die Menarche eintritt, ist die Wachstumsgeschwindigkeit in der Regel schon wieder abfallend. Nach der ersten Regel-
Der Zeitpunkt des Pubertätsbeginns ist im Wesentlichen genetisch determiniert.
Schweissgeruch und Akne sind kein Mass für die Pubertät.
5/16
21
SCHWERPUNKT
blutung wachsen Mädchen noch
etwa 6 bis 8 cm.
Beim durchschnittlichen Schweizer
Knaben beginnt der Pubertätswachs-
tumsspurt (Testosteronwirkung), mit ei-
nem Hodenvolumen von etwa 10 bis
12 ml, also oft erst im Alter von gut 14
Jahren. Anders als bei Mädchen be-
ginnt die Wachstumsbeschleunigung
beim Knaben also nicht am Anfang der
Pubertät, sondern erst 1 gutes Jahr
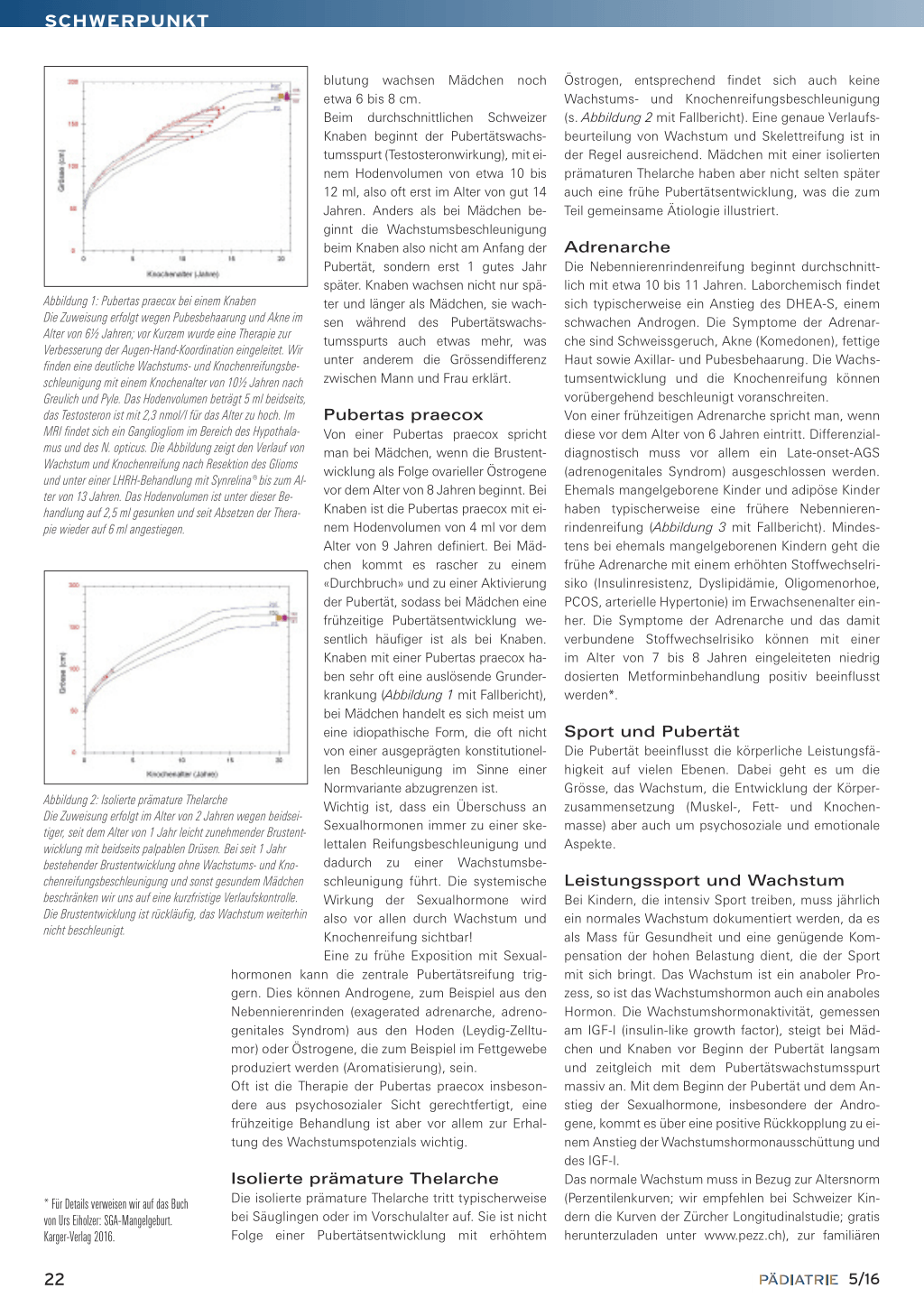
Abbildung 1: Pubertas praecox bei einem Knaben Die Zuweisung erfolgt wegen Pubesbehaarung und Akne im Alter von 6½ Jahren; vor Kurzem wurde eine Therapie zur Verbesserung der Augen-Hand-Koordination eingeleitet. Wir finden eine deutliche Wachstums- und Knochenreifungsbeschleunigung mit einem Knochenalter von 10½ Jahren nach
später. Knaben wachsen nicht nur später und länger als Mädchen, sie wachsen während des Pubertätswachstumsspurts auch etwas mehr, was unter anderem die Grössendifferenz zwischen Mann und Frau erklärt.
Greulich und Pyle. Das Hodenvolumen beträgt 5 ml beidseits,
das Testosteron ist mit 2,3 nmol/l für das Alter zu hoch. Im Pubertas praecox
MRI findet sich ein Gangliogliom im Bereich des Hypothalamus und des N. opticus. Die Abbildung zeigt den Verlauf von Wachstum und Knochenreifung nach Resektion des Glioms und unter einer LHRH-Behandlung mit Synrelina® bis zum Alter von 13 Jahren. Das Hodenvolumen ist unter dieser Behandlung auf 2,5 ml gesunken und seit Absetzen der Therapie wieder auf 6 ml angestiegen.
Von einer Pubertas praecox spricht man bei Mädchen, wenn die Brustentwicklung als Folge ovarieller Östrogene vor dem Alter von 8 Jahren beginnt. Bei Knaben ist die Pubertas praecox mit einem Hodenvolumen von 4 ml vor dem
Alter von 9 Jahren definiert. Bei Mäd-
chen kommt es rascher zu einem
«Durchbruch» und zu einer Aktivierung
der Pubertät, sodass bei Mädchen eine
frühzeitige Pubertätsentwicklung we-
sentlich häufiger ist als bei Knaben.
Knaben mit einer Pubertas praecox ha-
ben sehr oft eine auslösende Grunder-
krankung (Abbildung 1 mit Fallbericht),
bei Mädchen handelt es sich meist um
eine idiopathische Form, die oft nicht
von einer ausgeprägten konstitutionel-
len Beschleunigung im Sinne einer
Abbildung 2: Isolierte prämature Thelarche Die Zuweisung erfolgt im Alter von 2 Jahren wegen beidseitiger, seit dem Alter von 1 Jahr leicht zunehmender Brustentwicklung mit beidseits palpablen Drüsen. Bei seit 1 Jahr bestehender Brustentwicklung ohne Wachstums- und Knochenreifungsbeschleunigung und sonst gesundem Mädchen
Normvariante abzugrenzen ist. Wichtig ist, dass ein Überschuss an Sexualhormonen immer zu einer skelettalen Reifungsbeschleunigung und dadurch zu einer Wachstumsbeschleunigung führt. Die systemische
beschränken wir uns auf eine kurzfristige Verlaufskontrolle. Die Brustentwicklung ist rückläufig, das Wachstum weiterhin nicht beschleunigt.
Wirkung der Sexualhormone wird also vor allen durch Wachstum und Knochenreifung sichtbar!
Eine zu frühe Exposition mit Sexual-
hormonen kann die zentrale Pubertätsreifung trig-
gern. Dies können Androgene, zum Beispiel aus den
Nebennierenrinden (exagerated adrenarche, adreno-
genitales Syndrom) aus den Hoden (Leydig-Zelltu-
mor) oder Östrogene, die zum Beispiel im Fettgewebe
produziert werden (Aromatisierung), sein.
Oft ist die Therapie der Pubertas praecox insbeson-
dere aus psychosozialer Sicht gerechtfertigt, eine
frühzeitige Behandlung ist aber vor allem zur Erhal-
tung des Wachstumspotenzials wichtig.
* Für Details verweisen wir auf das Buch von Urs Eiholzer: SGA-Mangelgeburt. Karger-Verlag 2016.
Isolierte prämature Thelarche
Die isolierte prämature Thelarche tritt typischerweise bei Säuglingen oder im Vorschulalter auf. Sie ist nicht Folge einer Pubertätsentwicklung mit erhöhtem
Östrogen, entsprechend findet sich auch keine Wachstums- und Knochenreifungsbeschleunigung (s. Abbildung 2 mit Fallbericht). Eine genaue Verlaufsbeurteilung von Wachstum und Skelettreifung ist in der Regel ausreichend. Mädchen mit einer isolierten prämaturen Thelarche haben aber nicht selten später auch eine frühe Pubertätsentwicklung, was die zum Teil gemeinsame Ätiologie illustriert.
Adrenarche
Die Nebennierenrindenreifung beginnt durchschnittlich mit etwa 10 bis 11 Jahren. Laborchemisch findet sich typischerweise ein Anstieg des DHEA-S, einem schwachen Androgen. Die Symptome der Adrenarche sind Schweissgeruch, Akne (Komedonen), fettige Haut sowie Axillar- und Pubesbehaarung. Die Wachstumsentwicklung und die Knochenreifung können vorübergehend beschleunigt voranschreiten. Von einer frühzeitigen Adrenarche spricht man, wenn diese vor dem Alter von 6 Jahren eintritt. Differenzialdiagnostisch muss vor allem ein Late-onset-AGS (adrenogenitales Syndrom) ausgeschlossen werden. Ehemals mangelgeborene Kinder und adipöse Kinder haben typischerweise eine frühere Nebennierenrindenreifung (Abbildung 3 mit Fallbericht). Mindestens bei ehemals mangelgeborenen Kindern geht die frühe Adrenarche mit einem erhöhten Stoffwechselrisiko (Insulinresistenz, Dyslipidämie, Oligomenorhoe, PCOS, arterielle Hypertonie) im Erwachsenenalter einher. Die Symptome der Adrenarche und das damit verbundene Stoffwechselrisiko können mit einer im Alter von 7 bis 8 Jahren eingeleiteten niedrig dosierten Metforminbehandlung positiv beeinflusst werden*.
Sport und Pubertät
Die Pubertät beeinflusst die körperliche Leistungsfähigkeit auf vielen Ebenen. Dabei geht es um die Grösse, das Wachstum, die Entwicklung der Körperzusammensetzung (Muskel-, Fett- und Knochenmasse) aber auch um psychosoziale und emotionale Aspekte.
Leistungssport und Wachstum
Bei Kindern, die intensiv Sport treiben, muss jährlich ein normales Wachstum dokumentiert werden, da es als Mass für Gesundheit und eine genügende Kompensation der hohen Belastung dient, die der Sport mit sich bringt. Das Wachstum ist ein anaboler Prozess, so ist das Wachstumshormon auch ein anaboles Hormon. Die Wachstumshormonaktivität, gemessen am IGF-I (insulin-like growth factor), steigt bei Mädchen und Knaben vor Beginn der Pubertät langsam und zeitgleich mit dem Pubertätswachstumsspurt massiv an. Mit dem Beginn der Pubertät und dem Anstieg der Sexualhormone, insbesondere der Androgene, kommt es über eine positive Rückkopplung zu einem Anstieg der Wachstumshormonausschüttung und des IGF-I. Das normale Wachstum muss in Bezug zur Altersnorm (Perzentilenkurven; wir empfehlen bei Schweizer Kindern die Kurven der Zürcher Longitudinalstudie; gratis herunterzuladen unter www.pezz.ch), zur familiären
22 5/16
SCHWERPUNKT
Abbildung 3: Adrenarche bei Mangelgeburtlichkeit und Adipositas Das Mädchen wird im Alter von knapp 4 Jahren wegen starken Schweissgeruchs und zuletzt zunehmenden Übergewichts zugewiesen. Bis auf die Mangelgeburtlichkeit ist die Anamnese unauffällig. Es findet sich eine Adipomastie, das Wachstum ist zuletzt leicht beschleunigt, die Knochenreifung um gut 1 Jahr voraus (A: Grösse/Knochenalter). Die Familie kann die Gewichtszunahme in Bezug zum Wachstum etwa normal halten (B: Gewicht/Grösse), trotzdem sind der Knochenreifungsvorsprung und das DHEA-S im Verlauf zunehmend, sodass zuletzt eine Behandlung mit Metformin begonnen wurde.
Abbildung 4: Lean-Body-Mass (Muskelmasse) versus Knochenalter bei Sport treibenden Knaben (eigene Daten aus dem PEZZ)
Grösse (elterliche Zielgrösse) und in Bezug zur biologischen Reifung (Knochenalter) beurteilt werden. Nebst der exakten Wachstumskontrolle gilt es also auch, das normale Voranschreiten der biologischen Reifung zu beurteilen, das heisst, dass insbesondere bei Leistungssport treibenden Kindern regelmässig (alle 1–2 Jahre) ein Handröntgenbild zur Beurteilung des Knochenalters und damit der biologischen Reifung gemacht werden muss. Es ist offensichtlich, dass die körperliche Leistungsfähigkeit stark von der Grösse des Kindes abhängt: Grosse Kinder haben deutliche Vorteile zum Beispiel bei Laufsportarten, beim Schwimmen, aber auch bei vielen Ballsportarten sowohl im Mannschafts- wie auch im Einzelsport. Es ist irritierend, dass dies beim Quervergleich der Kinder, zum Beispiel bei der Talentselektion, auch heute noch praktisch nicht berücksichtigt wird.
Muskelmasse und körperliche Leistungsfähigkeit
Die biologische Reifung, die verzögert, durchschnittlich oder beschleunigt sein kann, beeinflusst nicht nur die Grösse des Kindes, sondern insbesondere auch die Entwicklung der Muskelmasse. Die Muskelmasse nimmt vor Beginn der Pubertät konstant zu (bei Knaben um ca. 2 kg pro Jahr). Kinder mit einer beschleunigten biologischen Reifung haben auch einen Vorsprung bezüglich ihrer muskulären Entwicklung, nicht nur in Bezug auf das Wachstum. Sehr eindrücklich ist die Zunahme der Muskelmasse mit Beginn der Pubertät (Abbildung 4): Bei Knaben, die regelmässig trainieren, nimmt in dieser Zeit die Muskelmasse um mehr als 10 kg jährlich zu. Bei Mädchen kommt es während der Pubertät zu einem wesentlich geringeren Anstieg der Muskelmasse. Mit etwa 11½ Jahren, vor Beginn der Pubertät, beträgt die Muskelmasse beim Mädchen durchschnittlich 30 kg, beim Knaben 35 kg. Nach Abschluss der Pubertät haben Frauen eine Muskelmasse von durchschnittlich gut 40 kg, während Männer durchschnittlich eine Muskelmasse von etwa 60 kg erreichen (Abbildung 5). Dieser Unterschied erklärt sich in erster Linie mit dem bei Männern höheren Testosteron. Es ist auch diese
Differenz, welche die ab der Pubertät unterschiedliche körperliche Leistungsfähigkeit zwischen Knaben und Mädchen erklärt (Abbildung 6). Während die Kategorisierung zwischen Mädchen und Knaben selbstverständlich ist, wird die unterschiedliche biologische Reifung, die nicht nur konstitutionell, sondern auch herkunftsbedingt ganz unterschiedlich sein kann, beim Quervergleich der sportlichen Leistung im Leistungssport viel zu wenig berücksichtigt. Dies führt zu einer oft wohl unbewussten Selektion zugunsten von Knaben und Mädchen mit einer frühen biologischen Reifung.
Leistungssport und die Rolle des Kinderarztes
Insbesondere während der Pubertät verändert sich in kürzester Zeit praktisch alles, der Körper, die Psyche und das soziale Umfeld. Aus diesem Grund ist es in dieser Zeit besonders wichtig, dass der Kinderarzt bei der Betreuung von Leistungssport treibenden Kindern mithilft. Es ist seine Aufgabe, Fehlentwicklungen zu erkennen und anzusprechen oder, wenn möglich, ihnen vorzubeugen. Allzu häufig werden die Kinder wie kleine Erwachsene betreut, was in der Regel mit ungenügenden Kenntnissen der kinderspezifischen Bedürfnisse erklären lässt. Der Kinderarzt soll also das Netzwerk des Kindes, das Leistungssport betreibt, ergänzen und darin eine aktive Rolle spielen. Hierfür braucht es wenig sportmedizinische Kenntnisse. Wichtig ist vor allem die gut funktionierende Kommunikation.
Was ist Leistungssport?
Leistungssport bedeutet das intensive Ausüben einer Sportart mit dem Ziel, an Wettkämpfen teilzunehmen und diese zu gewinnen. Leistungssport bringt die Bereitschaft mit sich, um jeden Preis erfolgreich zu sein, das heisst auch potenziell gesundheitsschädigende Effekte des Sports in Kauf zu nehmen. Auch die Familie wird in aller Regel durch den Leistungssport dominiert (sog. Leistungssportfamilien). Das Kind ist völlig abhängig und seinem Erwachsenenumfeld im Leistungssport (Eltern und Trainer) ausgeliefert. Kinder bewegen sich in einer andauernden Veränderung, körperlich, psychisch und auch sozial. Das bedeutet
Die biologische Reife wird bei der Leistungseinschätzung Gleichaltriger zu wenig berücksichtigt.
5/16
23
SCHWERPUNKT
Abbildung 5: Muskel-, Fett- und Knochenmasse bei Knaben und Mädchen (nach van der Sluis IM et al., Arch Dis Child 2002; 87(4): 341–347).
Abbildung 6: Peak Power nach Geschlecht (*** signifikante Differenz; nach Praagh E: Anaerobic Fitness Tests: What Are We Measuring? In Tomkinson GR, Olds TS [Eds.]: Pediatric Fitness. Karger 2007).
Kinder, die Leistungssport treiben, sollten einmal pro Jahr durch ihren Kinderarzt untersucht werden.
auch, dass die Ziele und das Training den wechselnden Gegebenheiten individuell angepasst werden müssen, weil die Voraussetzung für mittel- und langfristigen Erfolg eine normale körperliche, aber auch psychosoziale Entwicklung ist.
Wen und was soll der Kinderarzt untersuchen?
Kinder, die früh mit einem einseitigen und intensiven Training beginnen oder mehr als 10 Stunden pro Woche trainieren, sollten einmal pro Jahr durch ihren Kinderarzt untersucht werden. Dabei sollen eine detaillierte Anthropometrie, die körperliche Reifung und auch die Belastungs- und Erholungsmomente erfasst werden. Es ist sinnvoll, auch die Motivation einzuschätzen (wer will was und warum?). Das Ziel ist es, Fehlentwicklungen und Überlastungssituationen zu erkennen und anzusprechen. Im gesamten Umfeld des Leistungssport treibenden Kindes müssen dann Lösungen gesucht werden. Zur Untersuchung gehört die Anamnese: Trainingsumfang, -intensität, Ruhephasen, Schlaf, psychosoziale Belastung, psychosomatische Beschwerden, Verletzungen, Ziele und Erwartungen, Erfolge, Leistungsentwicklung, Appetit, Ess- und Trinkverhalten, Medikamente, Drogen, kardiovaskuläre Risikofaktoren in der Familie. Beim Status sollen folgende Punkte untersucht werden: Wachstum, Gewicht, Gewicht pro Grösse, Hautfalten, biologisches Alter, Pubertät, orthopädischer Status (Haltungsinsuffizienz, Fehlstellungen), HerzKreislauf, Lunge. Eventuell braucht es nach Rücksprache mit dem Sportmediziner auch Zusatzuntersuchungen oder eine Überweisung an einen Spezialisten: zum Beispiel ein Handröntgenbild, ein 12-Kanal-EKG, Laboruntersuchung (Blutbild, Ferritin, Blutfette) oder eine Lungenfunktionsprüfung.
• Eine Abflachung der Wachstumskurve ist immer ein ernst zu nehmendes Warnzeichen. Voraussetzung für das Erkennen einer Wachstumsabflachung ist die genaue jährliche Messung und die Beurteilung des Wachstums anhand der Wachstumskurven. Das ist einfach und geht ganz schnell.
• Dasselbe gilt auch für das Erkennen einer abgeflachten Gewichtsentwicklung. Es ist aber wichtig, dass das Gewicht immer in Bezug zum Wachstum beurteilt wird, das heisst, dass die Gewichts-Längen-Kurve benutzt wird. Eine Abflachung der Kurve von Gewicht pro Grösse ist immer ein Hinweis für ein Energiedefizit! Der Grund dafür kann ein Missverhältnis zwischen Energieverbrauch (Training, Wachstum) und Energiezufuhr, eine gastrointestinale Störung oder eine Essstörung sein. Ein relatives Energiedefizit im Sport führt zwingend zu multiplen gesundheitlichen Einschränkungen und reduziert zweifelsfrei auch die sportliche Leistung und damit den Erfolg.
• Für Essstörungen prädestinieren besonders ästhetische Sportarten (Eiskunstlaufen, Tanzen, Rhythmische Sportgymnastik, Turnen), Ausdauersportarten, bei denen das Körpergewicht getragen werden muss (Triathlon, Langstreckenlauf, Orientierungslauf), und Gewichtsklassensportarten (Ringen, Judo, Rudern und Boxen).
• Bei Mädchen muss immer auch die Zyklusanamnese genau erhoben werden. Zyklusstörungen weisen auf ein relatives Energiedefizit, eine psychosoziale Überlastung oder auf eine somatische Erkrankung hin. Eine Weiterabklärung und eine Überweisung an den Kinderendokrinologen sind sinnvoll bei fehlender Brustentwicklung bis zum vollendeten 13. Lebensjahr, bei primärer Amenorrhöe (keine Menarche bis 16. Lebensjahr) und sekundärer Amenorrhö (mehr als 1 Jahr Ausbleiben der Menstruation).
Worauf muss speziell geachtet werden? Red flags!
• «Burn-out» gibt es auch im Leistungssport. In Anbetracht der hohen Belastung und der ausserordentlichen Leistung, die verlangt und erbracht wird, ist es entscheidend, neben der Belastung (Training, Wettkampf) auch die Erholung und Regeneration genügend zu gewichten. Nebst dem Trainingsplan sollen auch der Regenerationsplan erfasst und Hinweise auf Überforderung gesucht werden.
Korrespondenzadresse: PD Dr. med. Udo Meinhardt Pädiatrisch-Endokrinologisches Zentrum Zürich (PEZZ) Möhrlistrasse 69 8006 Zürich E-Mail: udo.meinhardt@pezz.ch
Aus Gründen der besseren Lesbarkeit wurden an einigen Stellen im Artikel nur die männliche Form benutzt, es ist aber immer auch die weibliche Form eingeschlossen.
24 5/16