Transkript
Verdacht auf Kindesmisshandlung! Was tun?
KINDERSCHUTZ
Kindesmisshandlungen kommen im klinischen Alltag häufig vor, jedoch werden sie oftmals nicht als solche erkannt. Dabei sind Kindesmisshandlungen häufiger als einige pädiatrische Krankheiten, wie zum Beispiel angeborene Herzfehler, onkologische Erkrankungen oder Stoffwechselstörungen. Institutionen und Fachpersonen, die beruflich mit Kindern und deren Familien zu tun haben, begegnen regelmässig Kindern, die Opfer einer Misshandlung geworden sind.
Von Daniel Beutler
K indesmisshandlung ist eine bewusste oder unbewusste körperliche und/oder seelische Schädigung eines Kindes, welche zu Verletzungen, Beeinträchtigung der Entwicklung oder sogar zum Tode führen kann. Man spricht in diesem Zusammenhang von der «nicht akzidentellen Verletzung», einem Begriff, der alle nicht unfallbedingten Verletzungen umschreibt, wie physische Misshandlung, Schütteltrauma oder Verbrennungen und Verbrühungen. Meist sind es körperliche Befunde, welche an eine Kindesmisshandlung denken lassen. Nach wie vor gibt es wahrscheinlich eine grosse Dunkelziffer bezüglich Kindesmisshandlung. 80 Prozent der Kindesmisshandlungen erfolgen durch Eltern oder Sorgeberechtigte. Die grösste Risikogruppe für Misshandlungen stellen die Kinder im Vorschulalter dar, insbesondere Säuglinge und Kleinkinder, welche sich noch nicht äussern können. Nach einer Kindesmisshandlung finden sich vielfältige, aber meist keine spezifischen Auffälligkeiten. Es gibt nur wenige Befunde, die eine Kindesmisshandlung beweisen können. Das heisst: Viele Auffälligkeiten können auf eine Kindesmisshandlung hindeuten, aber nicht hinter allen Auffälligkeiten steckt eine Kindesmisshandlung (Tabelle 1). Die häufig unspezifische Symptomatik, die phänomenologische Vielfalt und die in der Regel diffusen Angaben zum angeblichen Unfallhergang erschweren es, überhaupt an eine Misshandlung zu denken. Weil die Wiederholungsgefahr gross ist und das Risiko einer im Laufe der Zeit eskalierenden Gewaltanwendung besteht, ist das frühzeitige Erfassen für die Prognose entscheidend. In der Tabelle 2 sind die Risikofaktoren zusammengestellt, welche zu einer Kindesmisshandlung führen können. Es gibt sowohl von kindlicher als auch von elterlicher Seite Risikofaktoren.
Die Kindesmisshandlung umfasst 5 Formen: 1. körperliche Misshandlung 2. sexuelle Misshandlung 3. Vernachlässigung 4. psychische Misshandlung 5. Münchausen-Stellvertreter-Syndrom (Münchhau-
sen by proxy). Die verschiedenen Formen sind natürlich oft überlappend: körperlich misshandelte Kinder werden auch psychisch misshandelt, vernachlässigte Kinder werden oft auch körperlich misshandelt.
Körperliche Misshandlung
Die körperliche Misshandlung wird als körperliche Gewaltanwendung definiert, welche dem Kind ernsthafte, vorübergehende oder gar bleibende Verletzungen, eventuell sogar mit Todesfolge, zufügt. In den USA sind 3 bis 10 Millionen Kinder pro Jahr häuslicher Gewalt ausgesetzt. Von diesen Kindern sind 43 Prozent jünger als 1 Jahr, 86 Prozent sind jünger als 6 Jahre. Je jünger das Kind, desto grösser das Risiko für schwere, manchmal sogar tödlich verlaufende Komplikationen.
Viele Auffälligkeiten sind verdächtig, aber nicht hinter allen Auffälligkeiten steckt eine Misshandlung.
WICHTIGE MERKPUNKTE
Entscheidend ist: • daran zu denken • ein gesundes Mass an Misstrauen • das Erkennen typischer Muster • das Ernstnehmen und Zulassen des Verdachts • das Handeln und Einleiten der nötigen Schritte
3/12 49
KINDERSCHUTZ
Abbildung 1: Lokalisation akzidenteller Hämatome (blau) üblicherweise über Knochenvorsprüngen und prominenten Abbildung 2: Misshandlungsverdächtige Lokalisationen von Verbrühun-
Stellen, misshandlungsverdächtige Hämatome (rot) (nach [1]).
gen (nach [1]).
Tabelle 1: Hinweise auf eine Misshandlung
• Verletzungen ohne plausible Erklärung • Vorhandensein von Mehrfachverletzungen, v.a. unterschiedlichen Alters • nicht nachvollziehbarer Unfallhergang • häufiger Arztwechsel bei Verletzungen • zusätzlich entdeckte Befunde neben den präsentierten • verspätetes Aufsuchen des Arztes bei Verletzungen • Aussagen über Gewaltanwendung von Dritten oder vom Kind selber • häufige Konsultationen mit wiederholten Verletzungen
Tabelle 2: Risikofaktoren für Kindesmisshandlung
Kindliche Risikofaktoren • unerwünschtes Kind • Frühgeburt • Schlaf- oder Fütterungsprobleme, Schreikind • trotzendes, hyperaktives Kind • chronisch krankes oder behindertes Kind • Adoptiv-, Stief- oder Pflegekind
Elterliche Risikofaktoren • Partnerschaftsprobleme, Trennung, Scheidung • Suchtproblematik (Drogen, Alkohol) • unangemessene Erwartungen an das Kind • erlebte Misshandlung in der Vorgeschichte • soziale/ökonomische Probleme (Arbeitslosigkeit, finanzielle Not, soziale Isolation) • psychische Erkrankungen/Persönlichkeitsstörungen • Mangel an erzieherischer Kompetenz
50
Haut und Weichteile Im Bereich der Haut und der Weichteile finden sich in allen Altersgruppen am häufigsten Befunde bei Misshandlung. In über 90 Prozent der Fälle zeigen sich hier Verletzungen, meistens in Form von Hämatomen. Besonders zu beachten ist die Lokalisation der Hämatome (Abbildung 1), welche ein Hinweis auf eine Misshandlung sein kann. Weiter gilt: Je älter und mobiler das Kind, desto häufiger kommt es zu akzidentellen Hämatomen. Hämatome bei einem Säugling sind deshalb hochverdächtig auf eine Misshandlung. Akzidentelle Hämatome sind in der Regel klein (kleiner als 10–15 mm). Die Farbe des Hämatoms lässt jedoch keine exakten Rückschlüsse über dessen Alter zu.
Verbrennungen und Verbrühungen Zirka 10 Prozent der Verbrennungen und Verbrühungen sind misshandlungsbedingt. 65 Prozent der davon betroffenen Kinder sind unter 3-jährig. Abbildung 2 zeigt die Lokalisationen, welche verdächtig sind für eine Misshandlung. Nicht akzidentelle Verbrühungen und Verbrennungen sind typischerweise scharf begrenzt oder finden sich an atypischen Stellen. Oft finden sich auch solche unterschiedlichen Alters.
Frakturen Frakturen treten bei zirka 25 Prozent der misshandelten Kinder auf und weisen auf eine besonders grosse Gewalteinwirkung hin. 80 Prozent der nicht akzidentellen Frakturen treten bei Kindern unter 18 Monaten auf. Misshandelte Kinder haben oft multiple Frakturen, diese können unterschiedlichen Alters sein. Tabelle 3 zeigt, welche Frakturen besonders misshandlungsverdächtig sind. In der Regel gilt: Je jünger das Kind, desto verdächtiger ist die Fraktur für eine Misshandlung, sofern nicht eine gesicherte Unfallanamnese bekannt ist.
Psychische Misshandlung
Unter psychischer Misshandlung versteht man Handlungen oder Unterlassungen von Eltern oder Betreuungspersonen, welche die Kinder ängstigen oder überfordern und ihnen das Gefühl der eigenen Wehr-
3/12
KINDERSCHUTZ
losigkeit vermitteln. Dies ist zum Beispiel der Fall, wenn Eltern oder andere Bezugspersonen ein Kind ablehnen, ignorieren, demütigen, terrorisieren oder isolieren. Die Symptome psychisch misshandelter Kinder sind sehr vielschichtig und abhängig vom Alter. Primär sind diese Kinder in ihrer körperlichen und psychischen Entwicklung beeinträchtigt.
Sexuelle Misshandlung
Unter sexueller Misshandlung versteht man sexuelle Handlungen von Erwachsenen oder Jugendlichen mit, an oder vor einem Kind, welches diese Handlungen aufgrund seiner körperlichen und geistigen Entwicklung weder angemessen verstehen und einordnen noch dazu kein wissentliches Einverständnis geben kann. Eine zentrale Rolle spielen dabei die unterschiedlichen Machtverhältnisse und der Altersunterschied. Strafbar macht sich gemäss Art. 187 des Schweizer Strafgesetzbuches, «wer an einem Kind unter 16 Jahren eine sexuelle Handlung vornimmt, es zu einer solchen Handlung verleitet oder es in eine sexuelle Handlung einbezieht». Dabei sind 70 bis 90 Prozent der Täter dem Opfer bekannt (Familienmitglieder, Verwandte, Hausbewohner, Freunde der Familie etc.). Zahlen aus den USA lassen vermuten, dass 30 Prozent der Mädchen und 20 Prozent der Knaben im Alter von 18 Jahren mindestens einmal sexuell missbraucht worden sind. Die mögliche Symptomatik sexueller Misshandlung ist sehr vielfältig, die Zeichen sind oft unspezifisch (Tabelle 4). Psychosomatische Störungen und Verhaltensauffälligkeiten stehen im Vordergrund (Tabelle 5). Fehlende körperliche Befunde schliessen eine sexuelle Misshandlung nicht aus. Aus diesem Grund ist es entscheidend, zum Schutz des Kindes möglichst früh eine multidisziplinäre Fachgruppe (Kinderschutzgruppe) beizuziehen.
Vernachlässigung
Die Vernachlässigung ist die häufigste Form der Kindesmisshandlung. Sie wird definiert durch das Nichtwahrnehmen und Nichterfüllen normaler kindlicher Bedürfnisse. Man kann unterscheiden zwischen physischer Vernachlässigung durch unzureichende Ernährung, fehlende Gesundheitsfürsorge oder fehlende/schlechte Hygiene und psychischer Vernachlässigung durch fehlende emotionale Zuwendung. Vernachlässigte Kinder zeigen Symptome einer Gedeihstörung und Deprivation. Betroffene Familien befinden sich oft in einer Krisensituation (finanzielle Probleme, Paarkonflikte oder Suchtprobleme).
Vorgehen bei Misshandlungsverdacht
Wichtig ist es, verdächtige Konstellationen und Befunde bei Kindesmisshandlungen zu erfassen. Dies erfordert Kenntnisse über das richtige Verhalten, denn sowohl anamnestische Hinweise wie auch klinische Befunde können den Verdacht einer Kindesmisshandlung aufkommen lassen. Bei Misshandlungsverdacht sollten Entscheide immer von mehreren Fachpersonen verschiedener Disziplinen getroffen werden. Spontane Einzelaktionen sind unbedingt zu vermeiden.
Abbildung 3: Abdruck eines Gegenstandes mit typischen randständigen Hauteinblutungen (Institut für Rechtsmedizin, Basel)
Tabelle 3: Misshandlungsverdächtige Befunde
• Multiple Hämatome verschiedenen Alters • Untypische Lokalisation von Hämatomen (Abbildung 1) • Verdächtige Aspekte bei Hautläsionen:
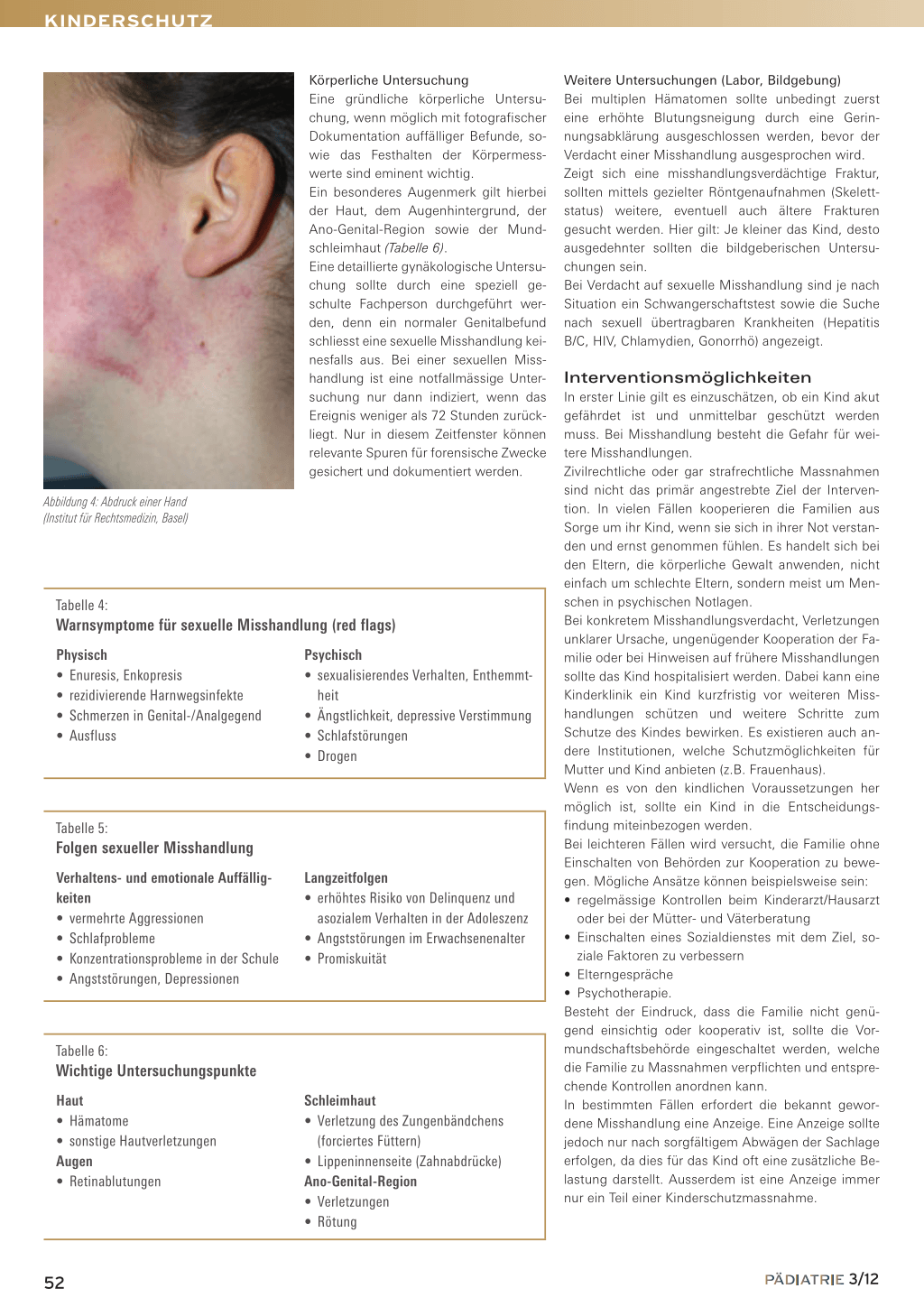
– Hinweise auf verwendete Gegenstände (Gürtel, Lineal, Stock) (Abbildung 3) – Greifspuren – Handabdruck (Abbildung 4) – Würgemale • Verbrühungen – unübliche Lokalisationen (Abbildung 2) – scharfe Grenzen • Verbrennungen – scharfe Konturen – Rückschluss auf den benützten Gegenstand (Zigarette) • Frakturen – Spiralfrakturen des Femurs und Humerus bei Kindern – metaphysäre Frakturen bei Kleinkindern unter 15 bis 18 Monaten (corner-/bucket-
handle fractures) – Rippenserienfrakturen, insbesondere dorsale Rippenfrakturen – Frakturen der Scapula und des Sternums
Anamnese Damit keine Beobachtungen, Aussagen und subjektiven Eindrücke verloren gehen, müssen sie genauestens dokumentiert werden. Aussagen sollten so wortgetreu wie nur möglich notiert werden. Beobachtungen und subjektive Eindrücke sind als solche klar zu kennzeichnen, dennoch aber wichtig für die Gesamtbeurteilung. Auf detektivische Ermittlungen und Suggestivfragen sollte unbedingt verzichtet werden. Bei Verdacht auf einen sexuellen Übergriff sollten das weitere Vorgehen unbedingt mit anderen Fachpersonen (Gynäkologie, Pädiatrie, Kinderpsychiatrie, Rechtsmedizin etc.) besprochen und Befragungen möglichst auf eine Person beschränkt werden.
3/12 51
KINDERSCHUTZ
Abbildung 4: Abdruck einer Hand (Institut für Rechtsmedizin, Basel)
Körperliche Untersuchung Eine gründliche körperliche Untersuchung, wenn möglich mit fotografischer Dokumentation auffälliger Befunde, sowie das Festhalten der Körpermesswerte sind eminent wichtig. Ein besonderes Augenmerk gilt hierbei der Haut, dem Augenhintergrund, der Ano-Genital-Region sowie der Mundschleimhaut (Tabelle 6). Eine detaillierte gynäkologische Untersuchung sollte durch eine speziell geschulte Fachperson durchgeführt werden, denn ein normaler Genitalbefund schliesst eine sexuelle Misshandlung keinesfalls aus. Bei einer sexuellen Misshandlung ist eine notfallmässige Untersuchung nur dann indiziert, wenn das Ereignis weniger als 72 Stunden zurückliegt. Nur in diesem Zeitfenster können relevante Spuren für forensische Zwecke gesichert und dokumentiert werden.
Tabelle 4: Warnsymptome für sexuelle Misshandlung (red flags)
Physisch • Enuresis, Enkopresis • rezidivierende Harnwegsinfekte • Schmerzen in Genital-/Analgegend • Ausfluss
Psychisch • sexualisierendes Verhalten, Enthemmt-
heit • Ängstlichkeit, depressive Verstimmung • Schlafstörungen • Drogen
Tabelle 5: Folgen sexueller Misshandlung
Verhaltens- und emotionale Auffälligkeiten • vermehrte Aggressionen • Schlafprobleme • Konzentrationsprobleme in der Schule • Angststörungen, Depressionen
Langzeitfolgen • erhöhtes Risiko von Delinquenz und
asozialem Verhalten in der Adoleszenz • Angststörungen im Erwachsenenalter • Promiskuität
Tabelle 6: Wichtige Untersuchungspunkte
Haut • Hämatome • sonstige Hautverletzungen Augen • Retinablutungen
Schleimhaut • Verletzung des Zungenbändchens
(forciertes Füttern) • Lippeninnenseite (Zahnabdrücke) Ano-Genital-Region • Verletzungen • Rötung
Weitere Untersuchungen (Labor, Bildgebung) Bei multiplen Hämatomen sollte unbedingt zuerst eine erhöhte Blutungsneigung durch eine Gerinnungsabklärung ausgeschlossen werden, bevor der Verdacht einer Misshandlung ausgesprochen wird. Zeigt sich eine misshandlungsverdächtige Fraktur, sollten mittels gezielter Röntgenaufnahmen (Skelettstatus) weitere, eventuell auch ältere Frakturen gesucht werden. Hier gilt: Je kleiner das Kind, desto ausgedehnter sollten die bildgeberischen Untersuchungen sein. Bei Verdacht auf sexuelle Misshandlung sind je nach Situation ein Schwangerschaftstest sowie die Suche nach sexuell übertragbaren Krankheiten (Hepatitis B/C, HIV, Chlamydien, Gonorrhö) angezeigt.
Interventionsmöglichkeiten
In erster Linie gilt es einzuschätzen, ob ein Kind akut gefährdet ist und unmittelbar geschützt werden muss. Bei Misshandlung besteht die Gefahr für weitere Misshandlungen. Zivilrechtliche oder gar strafrechtliche Massnahmen sind nicht das primär angestrebte Ziel der Intervention. In vielen Fällen kooperieren die Familien aus Sorge um ihr Kind, wenn sie sich in ihrer Not verstanden und ernst genommen fühlen. Es handelt sich bei den Eltern, die körperliche Gewalt anwenden, nicht einfach um schlechte Eltern, sondern meist um Menschen in psychischen Notlagen. Bei konkretem Misshandlungsverdacht, Verletzungen unklarer Ursache, ungenügender Kooperation der Familie oder bei Hinweisen auf frühere Misshandlungen sollte das Kind hospitalisiert werden. Dabei kann eine Kinderklinik ein Kind kurzfristig vor weiteren Misshandlungen schützen und weitere Schritte zum Schutze des Kindes bewirken. Es existieren auch andere Institutionen, welche Schutzmöglichkeiten für Mutter und Kind anbieten (z.B. Frauenhaus). Wenn es von den kindlichen Voraussetzungen her möglich ist, sollte ein Kind in die Entscheidungsfindung miteinbezogen werden. Bei leichteren Fällen wird versucht, die Familie ohne Einschalten von Behörden zur Kooperation zu bewegen. Mögliche Ansätze können beispielsweise sein: • regelmässige Kontrollen beim Kinderarzt/Hausarzt
oder bei der Mütter- und Väterberatung • Einschalten eines Sozialdienstes mit dem Ziel, so-
ziale Faktoren zu verbessern • Elterngespräche • Psychotherapie. Besteht der Eindruck, dass die Familie nicht genügend einsichtig oder kooperativ ist, sollte die Vormundschaftsbehörde eingeschaltet werden, welche die Familie zu Massnahmen verpflichten und entsprechende Kontrollen anordnen kann. In bestimmten Fällen erfordert die bekannt gewordene Misshandlung eine Anzeige. Eine Anzeige sollte jedoch nur nach sorgfältigem Abwägen der Sachlage erfolgen, da dies für das Kind oft eine zusätzliche Belastung darstellt. Ausserdem ist eine Anzeige immer nur ein Teil einer Kinderschutzmassnahme.
52 3/12
KINDERSCHUTZ
Juristische Grundlagen
Für die Anwendung und Einhaltung des zivilrechtlichen Kinderschutzes sind die Vormundschaftsbehörden zuständig. Es stehen verschiedene vormundschaftliche Massnahmen zur Verfügung: Beistandschaft (ZGB Art. 308): «Der Beistand unterstützt die Eltern in ihrer Sorge um das Kind mit Rat und Tat. Je nachdem kann die elterliche Sorge beschränkt werden, indem dem Beistand besondere Befugnisse übertragen werden.» Aufhebung der elterlichen Obhut (ZGB Art. 310): «Kann der Gefährdung eines Kindes nicht anders begegnet werden, so wird es den Eltern weggenommen und anderweitig untergebracht.» Dies bedeutet meistens eine Platzierung in einer Pflegefamilie oder in einem Heim. Entziehung der elterlichen Sorge (ZGB Art. 311 und 312): «Sind andere Kinderschutzmassnahmen erfolglos geblieben, so wird den Eltern die elterliche Sorge entzogen.» Die oben genannten Massnahmen können nur die Vormundschaftsbehörden verfügen. Kinderschutzgruppe oder Opferhilfestellen haben keine gesetzliche Kompetenz. Im Fall einer Kindesmisshandlung können sie jedoch eine Gefährdungsmeldung an die zuständige Vormundschaftsbehörde verfassen. Die Behörde ist dann verpflichtet, eine vormundschaftliche Abklärung durchzuführen und geeignete Massnahmen einzuleiten. Nach Artikel 358ter StGB dürfen «die zur Wahrung des Berufsgeheimnisses verpflichteten Fachpersonen den vormundschaftlichen Behörden ohne Befreiung von der Schweigepflicht eine Meldung machen, wenn an einer unmündigen Person eine strafbare Handlung begangen wurde». Kindesmisshandlung gilt versicherungsrechtlich als Unfall. Die Krankenkassen sind gemäss KVG (Art. 1, Abs. 2, Bst. B) verpflichtet, das Unfallrisiko zu übernehmen, soweit keine Unfallversicherung dafür aufkommt. Die Behandlung bei Kindesmisshandlung ist also eine Pflichtleistung der Krankenkasse. Die Kasse darf die Kostenübernahme nicht verweigern, auch wenn sie ein schuldhaftes Verhalten der Eltern geltend macht. Sie hat allerdings nach Art. 79, Abs. 2 das Recht, Regress auf Verwandte des Versicherten zu
nehmen, wenn der Versicherungsfall absichtlich oder grobfahrlässig herbeigeführt wurde.
Zusammenfassung
Das Erkennen von Verletzungsfolgen durch Misshandlung ist wichtig, um die Kinder frühzeitig zu schützen. Die physischen Wunden heilen meistens relativ gut ab, was aber zurückbleibt, sind die seelischen Wunden. Misshandelte Kinder brauchen deshalb Hilfe zur Bewältigung der erlittenen Traumen. Die Dunkelziffer bei Kindesmisshandlungen ist wahrscheinlich nach wie vor hoch. Kinderschutz gehört deshalb in den Verantwortungsbereich aller Fachpersonen, die Kinder behandeln.
Korrespondenzadresse: Dr. med. Daniel Beutler FMH Kinder- und Jugendmedizin, Leiter Kinderschutzgruppe Universitäts-Kinderspital beider Basel Postfach, Spitalstrasse 33, 4056 Basel E-Mail: daniel.beutler@ukbb.ch
Weiterführende Literatur: 1. Doutaz M, Spalinger J. Kindsmisshandlung – verpasse ich etwas? Schweiz Med Forum 2003; 20: 469–474. 2. Fachgruppe Kinderschutz der Schweizerischen Gesellschaft für Pädiatrie 2005: Empfehlungen für die Kinderschutzarbeit an Kinderkliniken 2005. 3. Zollinger U, Hartmann K. Ärztliche Melderechte und Meldepflichten gegenüber Justiz und Polizei. Schweiz Ärztezeitung 2001; 82: 1384–1392. 4. Johnson Ch F. Child sexual abuse. Lancet 2004; 364: 462–470. 5. Jud A et al. Characteristics associated with maltreatment types in children referred to a hospital team. Eur J Pediatr 2010 (169): 173–180. 6. Kemp AM et al. Which radiological investigations should be performed to identify fractures in suspected child abuse? Clinical Radiology 2006 (61): 723–736. 7. Maguire S, Mann MK, Sibert J, Kemp A. Are there patterns of bruising in childhood which are diagnostic or suggestive of abuse? A systematic review. Arch Dis Child 2005; 90 (2): 182–186. 8. Lonergan GJ, Baker AM, Morey MK, Boos SC. From the Archives of the AFIP. Child abuse: radologic-pathologic correlation. Radiographics 2003; 23 (4): 811–845. 9. Welsh Child Protection Systematic Review Group: www-core-info.cardif.ac.uk 10. Gilbert R et al. Recognising and responding to child maltreatment. Lancet 2009; 373 (9658): 167–180. 10. Gilbert R et al. Burden and consequences of child maltreatment in high-income countries. Lancet 2009; 373 (9657): 68–81.
Die Vernachlässigung ist die häufigste Form der Kindesmisshandlung.
3/12 53