Transkript
SCHWERPUNKT
Hüftdysplasie und Hüftluxation
Die Hüftdysplasie (mangelhafte Form des Acetabulums) ist die häufigste Anomalie des Bewegungsapparates nach der Geburt (1-3%). Sie führt entweder zur Ausheilung, zur Luxation oder im Spätverlauf zur Entwicklung einer etablierten Restdysplasie. Fälle mit bleibenden Schäden wie schmerzhafte Früharthrosen, bleibendes Hinken, beträchtliche Bewegungseinschränkungen oder Beinverkürzungen gehörten noch vor etwa 15 Jahren zu unserem kinderorthopädischen Alltag. Heute jedoch können und sollen bleibende Schäden durch Früherkennung und Frühbehandlung verhindert werden.
Von Rafael Velasco
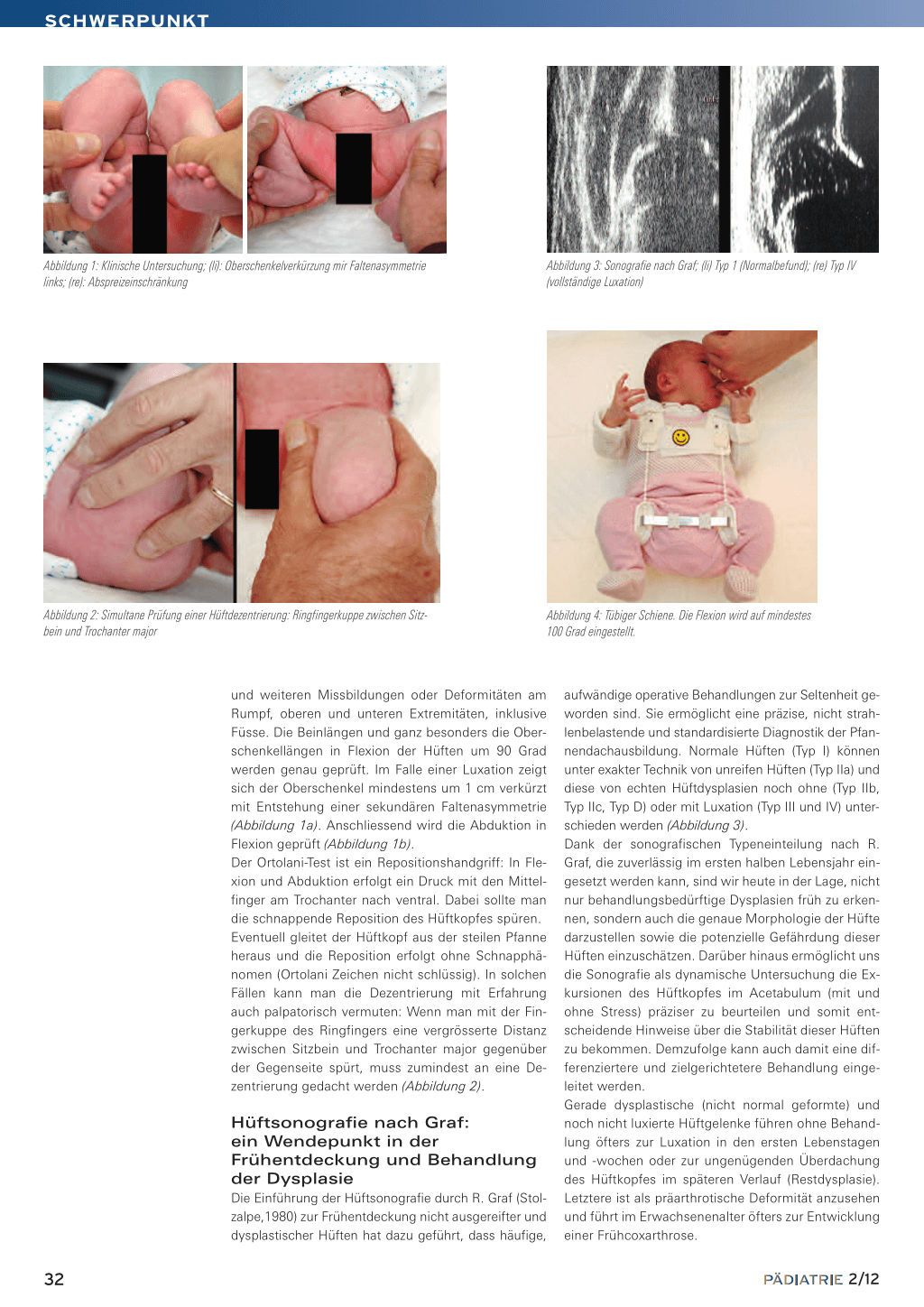
Die Hüftluxation ist nur selten echt kongenital und entwickelt sich als Folge der Dysplasie. Sie präsentiert sich in der Regel unmittelbar bis einige Wochen nach der Geburt. Wenn sie schon unmittelbar nach Geburt entsteht, ist sie meistens leicht reponierbar. Der Begriff «kongenitale Hüftluxation» (CDH, congenital dislocation of the hip) impliziert immer eine bereits bei der Geburt vorhandene Luxation und ist deshalb in den meisten Fällen inkorrekt. Die eigentliche «kongenitale Luxation» entspricht einer seltenen und schwereren Luxationsform, die als teratologische Hüftluxation bekannt ist. Sie entsteht meistens schon früh in der Schwangerschaft und präsentiert sich nach Geburt hoch gelegen, äusserst steif und mit massiver Abspreizeinschränkung. Sie ist manuell irreponibel. Anfangs der Achtzigerjahren entstand erstmals der Begriff DDH (developmental dysplasia of the hip). Er beschreibt wie kein anderer zuvor die dynamische Eigenschaft der Hüftdysplasie. Diese «Entwicklungsdysplasie» der Hüfte umfasst auch das breite Spektrum von Hüftanomalien, die dadurch entstehen können, von der einfachsten «unreifen Hüfte» bis zur hohen Hüftluxation.
Risikofaktoren und assoziierte Zustände
Mädchen sind wesentlich häufiger (80% aller Hüftdysplasien) betroffen als Knaben. Bei der ersten Geburt ist die Häufigkeit der Dysplasie infolge intrauterinem Platzmangel höher. Die intrauterine Beckenendlage, die positive Familienanamnese und der intrauterine Grosswuchs (Geburtsgewicht mehr als 4000 Gramm) erhöhen das Risiko der Hüftdysplasie erheblich und gehören somit zu den Hauptrisikofaktoren. Der Zusammenhang mit anderen Erscheinungsbildern wie Metatarsus adductus, Klumpfuss, kongeni-
tale Knieluxation, Torticollis congenita oder SchädelGesichtsmissbildungen erhöht mehr oder weniger das Risiko einer Hüftdysplasie.
Klinische Untersuchung
Die Tatsache, dass postnatal eine beträchtliche Anzahl von luxierten Hüften (bis zu 30%) verpasst oder verspätet entdeckt werden, deutet darauf hin, dass die klinische Untersuchung der Hüften bei Neugeborenen in der Regel nicht mehr denselben Stellenwert wie in früheren Zeiten hat und entsprechend leider nicht mehr adäquat durchgeführt wird. Da das Hüftsonografiescreening in der Schweiz in der Regel erst in der 4. bis 5. Lebenswoche durchgeführt wird, besteht eine entscheidende Behandlungslücke, die (realistisch gesehen) neben der Anamneseerhebung zum Ausschluss eines Risikofaktors nur durch eine exakte klinische Untersuchung durch den Neonatologen zu gerechtfertigen ist. Bei dem geringsten Verdacht auf das Vorhandensein einer Dysplasie oder Luxation sollte die sofortige Zuweisung zum Pädiater zur Hüftsonografie erfolgen und nicht erst im Alter von 4 bis 5 Wochen. Auch Pädiater, die sonografisch tätig sind, sollten die klinische Hüftuntersuchung beherrschen, die neben einer guten Vorstellung der funktionellen Anatomie des Gelenks auch entscheidende Hinweise über die Zentrierung und Stabilität des Hüftgelenks geben kann. Besonders riskant wird das Hüftscreening, wenn dieses in die Hände von Untersuchern gerät, die die Methode nach Graf nicht präzis durchführen und auch nicht in der Lage sind, die Hüften zu untersuchen. Aus diesem Kollektiv bekommen wir Kinderorthopäden die meisten Fälle von zu spät entdeckten Hüftluxationen zu sehen.
Untersuchungsvorgang
Der erste Schritt ist immer die Inspektion des Kindes. Wir suchen nach Schädelasymmetrien, Schiefhals
2/12
31
SCHWERPUNKT
Abbildung 1: Klinische Untersuchung; (li): Oberschenkelverkürzung mir Faltenasymmetrie links; (re): Abspreizeinschränkung
Abbildung 3: Sonografie nach Graf; (li) Typ 1 (Normalbefund); (re) Typ IV (vollständige Luxation)
Abbildung 2: Simultane Prüfung einer Hüftdezentrierung: Ringfingerkuppe zwischen Sitzbein und Trochanter major
Abbildung 4: Tübiger Schiene. Die Flexion wird auf mindestes 100 Grad eingestellt.
und weiteren Missbildungen oder Deformitäten am Rumpf, oberen und unteren Extremitäten, inklusive Füsse. Die Beinlängen und ganz besonders die Oberschenkellängen in Flexion der Hüften um 90 Grad werden genau geprüft. Im Falle einer Luxation zeigt sich der Oberschenkel mindestens um 1 cm verkürzt mit Entstehung einer sekundären Faltenasymmetrie (Abbildung 1a). Anschliessend wird die Abduktion in Flexion geprüft (Abbildung 1b). Der Ortolani-Test ist ein Repositionshandgriff: In Flexion und Abduktion erfolgt ein Druck mit den Mittelfinger am Trochanter nach ventral. Dabei sollte man die schnappende Reposition des Hüftkopfes spüren. Eventuell gleitet der Hüftkopf aus der steilen Pfanne heraus und die Reposition erfolgt ohne Schnapphänomen (Ortolani Zeichen nicht schlüssig). In solchen Fällen kann man die Dezentrierung mit Erfahrung auch palpatorisch vermuten: Wenn man mit der Fingerkuppe des Ringfingers eine vergrösserte Distanz zwischen Sitzbein und Trochanter major gegenüber der Gegenseite spürt, muss zumindest an eine Dezentrierung gedacht werden (Abbildung 2).
Hüftsonografie nach Graf: ein Wendepunkt in der Frühentdeckung und Behandlung der Dysplasie
Die Einführung der Hüftsonografie durch R. Graf (Stolzalpe,1980) zur Frühentdeckung nicht ausgereifter und dysplastischer Hüften hat dazu geführt, dass häufige,
aufwändige operative Behandlungen zur Seltenheit geworden sind. Sie ermöglicht eine präzise, nicht strahlenbelastende und standardisierte Diagnostik der Pfannendachausbildung. Normale Hüften (Typ I) können unter exakter Technik von unreifen Hüften (Typ IIa) und diese von echten Hüftdysplasien noch ohne (Typ IIb, Typ IIc, Typ D) oder mit Luxation (Typ III und IV) unterschieden werden (Abbildung 3). Dank der sonografischen Typeneinteilung nach R. Graf, die zuverlässig im ersten halben Lebensjahr eingesetzt werden kann, sind wir heute in der Lage, nicht nur behandlungsbedürftige Dysplasien früh zu erkennen, sondern auch die genaue Morphologie der Hüfte darzustellen sowie die potenzielle Gefährdung dieser Hüften einzuschätzen. Darüber hinaus ermöglicht uns die Sonografie als dynamische Untersuchung die Exkursionen des Hüftkopfes im Acetabulum (mit und ohne Stress) präziser zu beurteilen und somit entscheidende Hinweise über die Stabilität dieser Hüften zu bekommen. Demzufolge kann auch damit eine differenziertere und zielgerichtetere Behandlung eingeleitet werden. Gerade dysplastische (nicht normal geformte) und noch nicht luxierte Hüftgelenke führen ohne Behandlung öfters zur Luxation in den ersten Lebenstagen und -wochen oder zur ungenügenden Überdachung des Hüftkopfes im späteren Verlauf (Restdysplasie). Letztere ist als präarthrotische Deformität anzusehen und führt im Erwachsenenalter öfters zur Entwicklung einer Frühcoxarthrose.
32 2/12
SCHWERPUNKT
Abbildung 5: Pavlik-Bandage nach Mass
Abbildung 6: Der Becken-Bein-Gips wurde hier nur 3 Wochen angelegt. Bei zentrierten und stabilen Hüftverhältnissen ist eine Nachbehandlung mit der Pavlik-Bandage möglich.
Abbildung 7: Arthrografie in Narkose. In diesen Fall war eine einwandfreie Reposition möglich (keine Kontrastmittelansammlung zwischen Kopf und Acetabulum).
Verlauf der «Entwicklungsdysplasie»
Vom sonografischen Normalbefund bis zur Entstehung einer Luxation oder Spätdysplasie sind mehrere Zwischenstadien zu unterscheiden: 1. Die (initial) normale Hüfte (Typ I nach Graf). 2. Die «unreife Hüfte» (Typ IIa+ nach Graf) ist bis zum 3. Lebensmonat als normal anzusehen. 3. Die Hüftdysplasie: 3a: Die Dysplasie ohne Instabilitätszeichen bei der Stressuntersuchung entspricht den Typen IIa, IIb und IIc «stabil» nach Graf. Diese (alleinige) Dysplasie ist dementsprechend nur sonografisch festzustellen. Gerade die Entdeckung dieser Dysplasiegruppe, dank der sonografischen Typisierung nach Graf, mit der Einleitung einer sofortigen Abspreizbehandlung hat die Morbidität, die Spätfolgen und sogar die Invaliditätsrate im Vergleich zu früheren Zeiten drastisch reduzieren können. 3b: Die Dysplasie mit Instabilitätszeichen: Eine Hüfte ist als «instabil» zu bezeichnen, wenn sie (in den ersten Wochen meistens in einer gewissen Position) die Tendenz zeigt, spontan aus dem Acetabulum heraus zu wandern. Solche Hüften müssen unbedingt frühzeitig erfasst werden, da sie raschmöglichst und zielgerecht behandelt werden müssen. Die Tendenz der Neugeborenenhüfte zu dezentrieren ist nicht nur durch die Pfannendysplasie per se, sondern auch durch die Laxität und den Muskeltonus zu erklären. Sie kann aber öfters nur sonografisch festgestellt werden. Eine instabile Hüfte kann unter Um-
ständen auch bei sehr laxen Mädchen bereits beim Typ IIa in leicht forcierter Adduktionsstellung ausgelöst werden. Sie entspricht aber meistens dem Typ IIc «instabil» oder Typ D (Hüfte am Dezentrieren). 4. Dezentrierte Hüften sind definitionsgemäss diejenigen, die ihr ursprüngliches Drehzentrum verlassen haben. Sie entsprechen den Typen IIIa, IIIb und IV nach Graf. 4a: Wenn die Dezentrierung des Hüftkopfes aus ihrem Ursprungsort nur partiell ist und dieser das Acetabulum noch nicht vollständig verlassen hat, sprechen wir von einer Subluxation. Die Subluxation entspricht bei der Sonografie nach Graf immer einer dezentrierten Hüfte (Typ III). 4b: Definitionsgemäss spricht man von einer Hüftluxation, wenn kein Kontakt mehr besteht zwischen dem Knorpel des Femurkopfes und demjenigen des Acetabulums. Luxierte Hüften lassen sich klinisch einfach feststellen.
Spätverlauf
Bei der residuellen Hüftdsyplasie, auch Restdysplasie genannt, besteht eine persistierende Pfannendysplasie nach konservativer oder operativer Behandlung. Je später die Dysplasie postnatal behandelt wird, desto grösser ist das Risiko der Entstehung einer Restdysplasie. Unter Spätdysplasie versteht man eine spät entdeckte, mangelhafte Überdachung des Hüftkopfes meistens nach Ende des Skelettwachstums. Diese (meistens im Säuglingsalter verpasste Dysplasie) wird
2/12
33
SCHWERPUNKT
Abbildung 8: Beispiel für eine Overhead-Extension, zuerst im Längszug bei spät entdeckter Hüftluxation (22 Monate alt). Eine offene Reposition war im Anschluss notwendig.
Abbildung 9: Beckenosteotomie nach Pemberton bei 3-jährigen Mädchen mir Restdysplasie beidseits; die zweite Seite wurde 3 Wochen später durchgefürt. Auf dem 12 Wochen später aufgenommenen Bild sind die Späne und die Entnahmestelle noch gut erkennbar.
immer wieder in der Praxis hauptsächlich bei sportlichen Jugendlichen mit Hüftschmerzen entdeckt. Typische Beispiele sind Kunstturnerinnen, Eiskunstläuferinnen, Balletttänzerinnen oder Fussballer. Die chronische Überlastung auf den dysplastischen Pfannenrand führt initial zum schmerzhaften Reizzustand des Labrumbereichs, zuerst ohne etablierte Labrumverletzung und später zur Entstehung einer dauerhaften Schädigung des Labrum acetabulare. Im späteren Spontanverlauf (ohne Behandlung) führt sie zur sekundären Coxarthrose.
Therapie – die Frühbehandlung als entscheidender Erfolgsfaktor
Für eine effiziente Ausheilung der Dysplasie ist die Einleitung einer möglichst frühen Behandlung von grösster Bedeutung. Diese gezielte Frühbehandlung ist dank der präzisen Ultraschalldignostik nach Graf möglich. Damit können auch schwerst dysplastische und luxierte Hüften mit einer Pavlik-Bandage zu einem anatomisch und funktionell normalen Hüftgelenk umgewandelt werden. Sie ermöglicht auch eine kürzere Behandlungsdauer mit einer vollständigen Normalisierung innert 6 bis 12 Wochen. Bei uns beträgt die Ausheilungsrate im Falle einer Frühbehandlung (vor der 4. Lebenswoche) 100 Prozent bei Dysplasien ohne Luxation und 95 Prozent bei luxierten Hüften.
Die Tübinger Schiene
Die Hüftbeugeschiene nach Bernau (Tübinger Schiene; Abbildung 4) basiert hauptsächlich auf dem Prinzip der Flexion der Hüften. Sie hat sich als ideales Behandlungsgerät bei Hüftdysplasien ohne Dezentrierungszeichen und sonstige «stabile» Hüftdysplasien erwiesen. Anders als bei der Pavlik-Bandage wird die Tübinger Schiene über der Kleidung des Kindes angelegt und die Hüften werden durch eine Fassung am Oberschenkel in 100 bis 110 Grad Beugung und zirka 40 Grad Abduktion gehalten. Durch die verstärkte Beugung der Hüftgelenke ist nach unserer Erfahrung die Behandlungsdauer mit der Tübinger
Schiene kürzer als mit der Graf-Mittelmeier-Spreizhose. Auch ihre Bedienungsfreundlichkeit macht die Tübinger Schiene beliebter als andere Modelle.
Die Pavlik-Bandage
Die Pavlik-Bandage ist eine dynamische Flexions-/Abduktionsorthese (Abbildung 5). Sie ist besonders bei der Erstbehandlung instabiler und dezentrierter Hüften geeignet. Sie erlaubt eine schonende Retention des Hüftkopfes im Acetabulum und ermöglicht eine limitierte Bewegung im erlaubten Umfang. Sie gilt als sicheres und schonendes Repositionsgerät bei bereits luxierten Hüften und ist besonders effizient in den ersten Lebenswochen. In den Händen einer erfahrenen Person bestehen auch bei initial deutlich dezentrierten und instabilen Hüften die besten Aussichten, dass sich diese innert weniger Tage zuerst zentrieren und auch nach 2 bis 3 Wochen stabilisieren. Diese erste «kritische Zeit» erfordert vonseiten des behandelnden Orthopäden grosse Erfahrung und engmaschige Kontrollen zur Feineinstellung der Bandage. Die Behandlungsdauer bis zur vollständigen Ausheilung beträgt 8 bis 14 Wochen. Nach der 6. Lebenswoche sinken die Erfolgsaussichten der Bandage zunehmend. Sollte nach zwei Wochen Behandlung keine nachweisbare Reposition erzielt worden sein, sollte man dieses Verfahren aufgeben, da sonst bleibende sekundäre Schäden am Acetabulum erzeugt werden können. Die Bandage erlaubt, mit Ausnahme der Streckung und des Zusammenbringens der Beine, freie Bewegung. Die Stellung in Beugung von etwa 110 Grad und nur leichter Abspreizung der Hüftgelenke (ähnlich wie die Lage in der Gebärmutter) ermöglicht unter Drehbewegungen die sanfte Reposition des Hüftkopfes in die Pfanne. Auch mechanische Hindernisse können dabei überwunden werden. Die sonst wegen zwanghafter beziehungsweise zu starker Abspreizung befürchtete Komplikation der Hüftkopfnekrose tritt bei korrekter Anwendung der Pavlik-Bandage nicht ein, da die Abspreizung dabei nicht forciert wird. Die Behandlung wird ausserdem
34 2/12
SCHWERPUNKT
Abbildung 10: Beckenosteotomie nach Salter bei einem 6-jährigen Mädchen mit klarer Restdysplasie rechts. Präoperativ (li) kongruentes Gelenk mit kurzen Acetabulum; postoperative Korrektur nach Gipsentfernung.
Abbildung 11: Femurkopfnekrose nach spät anbehandelter Luxation; (li): partielle Nekrose mit frühzeitigem Verschluss der lateralen Epiphysenfuge und Entstehung einer «Kopf-inNakken»-Stellung; (re): vollständiger Luxations-Perthes (Nekrose). links mit Entstehung einer Coxa magna et vara.
von Säuglingen und Müttern problemlos toleriert. Diese Methode eignet sich besonders für die ersten Lebenswochen und kann etwa bis zum 6. bis 7. Lebensmonat in Betracht gezogen werden. Leider hat sich die Pavlik-Bandage nicht überall durchsetzen können und sie wird auch heute noch von vielen behandelnden Orthopäden nicht richtig verstanden. Es werden deshalb noch zu viele Kinder mit einem Becken-Bein-Gips fixiert, die zum grössten Teil sicherlich mit der Pavlik-Bandage und damit mit deutlich geringerem Aufwand behandelt werden könnten. Unserer Meinung nach erfordert die Pavlik-Bandage neben Kenntnis der korrekten Anlage lediglich etwas mehr Zeitaufwand und engmaschigere Kontrollen zur optimalen Einstellung und zur Instruktion der Mutter.
Behandlungsschema für die Frühbehandlung
Typ I (a +b) Normalbefund; keine weiteren Kontrollen erforderlich.
Unreife Hüften (Typ IIa) Die Empfehlung, breit zu wickeln, abgespreizt zu tragen und die Seitenlage des Kindes beim Schlafen zu vermeiden, kann die Ausreifung einer unreifen Hüfte nach eigener Erfahrung positiv beeinflussen. Besonders risikoreiche Hüften müssen spätestens nach 6 Wochen nachkontrolliert werden (subluxierbare Hüften, Hüften nach intrauteriner Steisslage, mit niedrigem Alpha-Winkel (50–53°) oder einem Beta-Winkel von über 75°).
Weitere Massnahmen
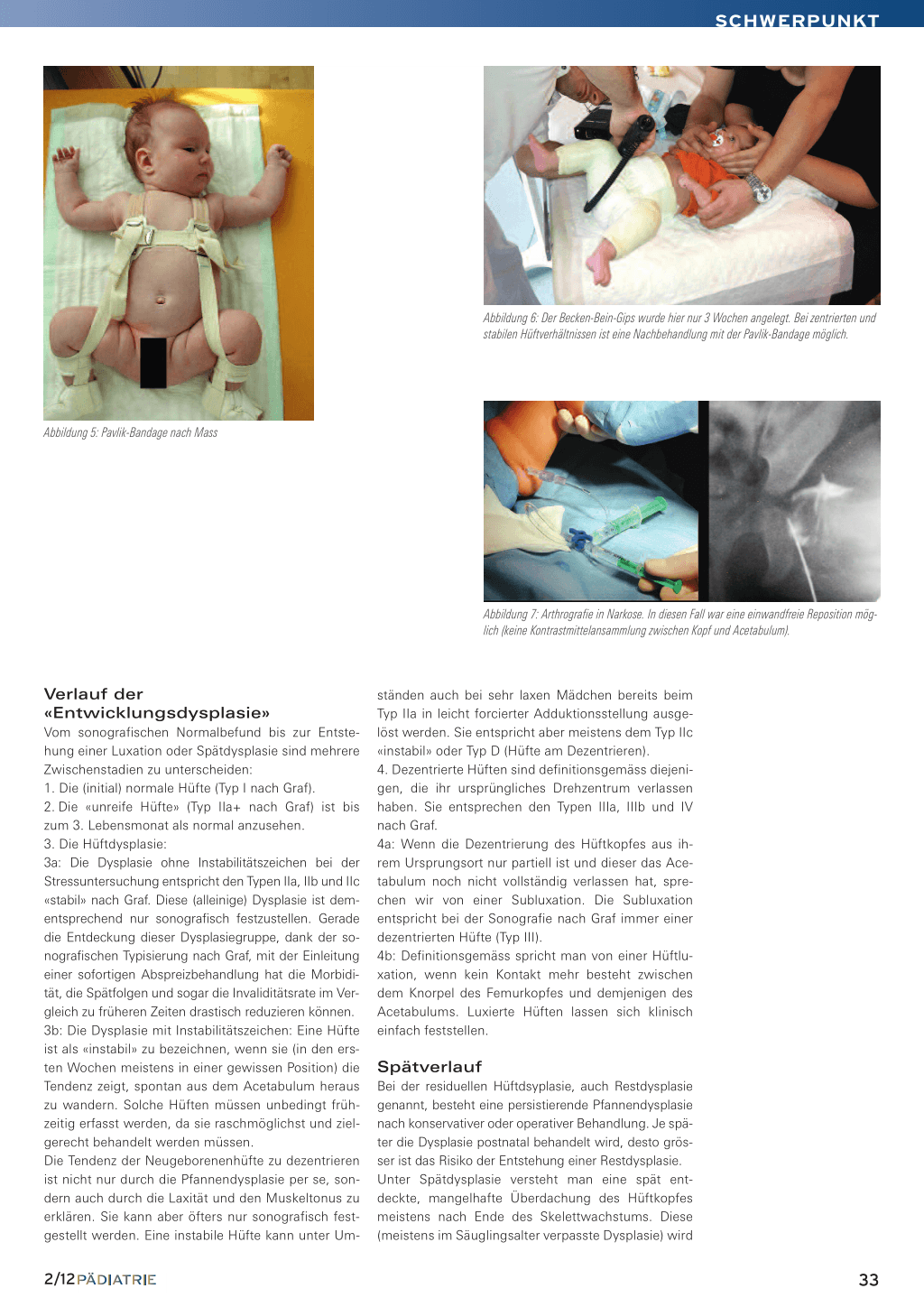
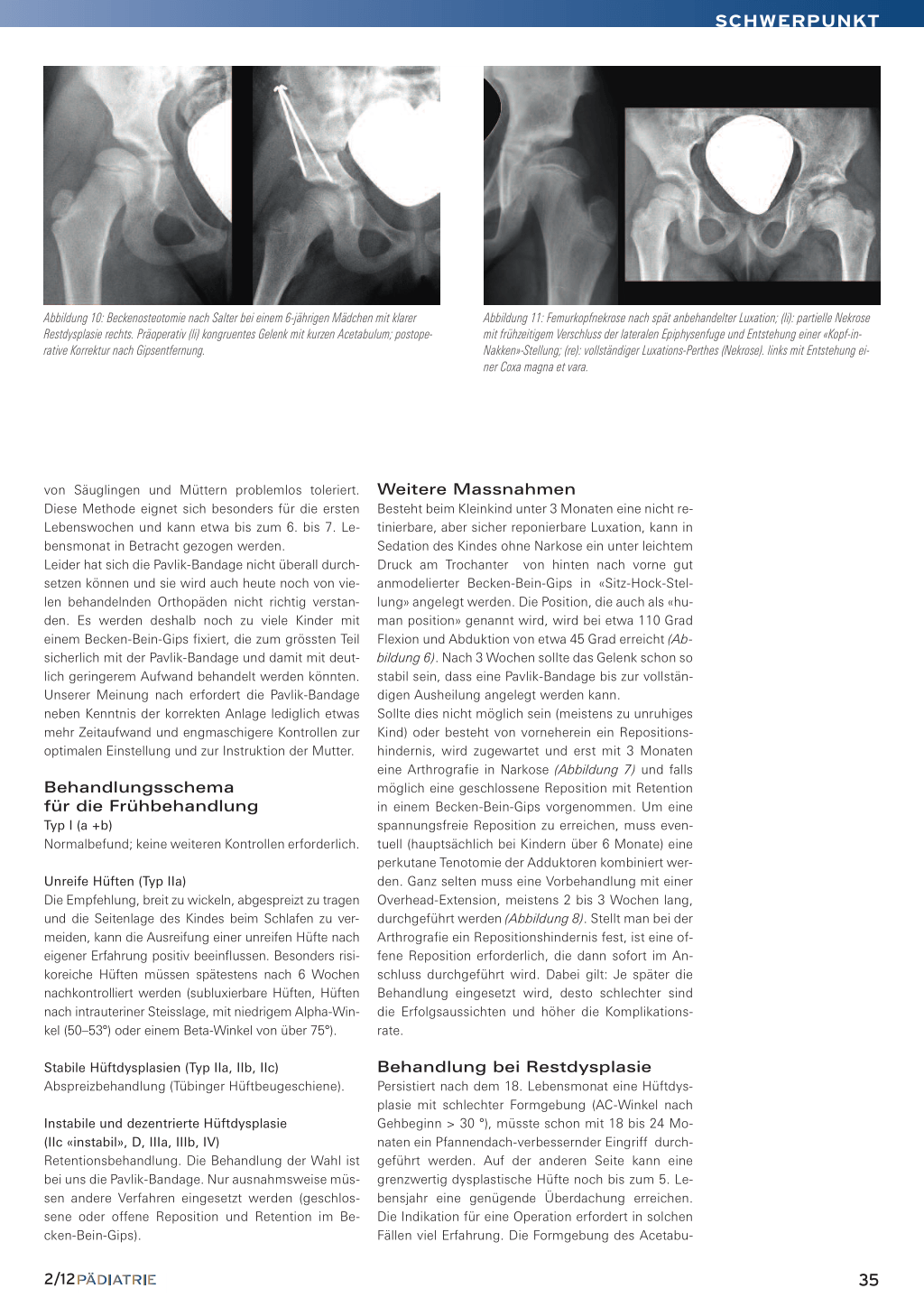
Besteht beim Kleinkind unter 3 Monaten eine nicht retinierbare, aber sicher reponierbare Luxation, kann in Sedation des Kindes ohne Narkose ein unter leichtem Druck am Trochanter von hinten nach vorne gut anmodelierter Becken-Bein-Gips in «Sitz-Hock-Stellung» angelegt werden. Die Position, die auch als «human position» genannt wird, wird bei etwa 110 Grad Flexion und Abduktion von etwa 45 Grad erreicht (Abbildung 6). Nach 3 Wochen sollte das Gelenk schon so stabil sein, dass eine Pavlik-Bandage bis zur vollständigen Ausheilung angelegt werden kann. Sollte dies nicht möglich sein (meistens zu unruhiges Kind) oder besteht von vorneherein ein Repositionshindernis, wird zugewartet und erst mit 3 Monaten eine Arthrografie in Narkose (Abbildung 7) und falls möglich eine geschlossene Reposition mit Retention in einem Becken-Bein-Gips vorgenommen. Um eine spannungsfreie Reposition zu erreichen, muss eventuell (hauptsächlich bei Kindern über 6 Monate) eine perkutane Tenotomie der Adduktoren kombiniert werden. Ganz selten muss eine Vorbehandlung mit einer Overhead-Extension, meistens 2 bis 3 Wochen lang, durchgeführt werden (Abbildung 8). Stellt man bei der Arthrografie ein Repositionshindernis fest, ist eine offene Reposition erforderlich, die dann sofort im Anschluss durchgeführt wird. Dabei gilt: Je später die Behandlung eingesetzt wird, desto schlechter sind die Erfolgsaussichten und höher die Komplikationsrate.
Stabile Hüftdysplasien (Typ IIa, IIb, IIc) Abspreizbehandlung (Tübinger Hüftbeugeschiene).
Instabile und dezentrierte Hüftdysplasie (IIc «instabil», D, IIIa, IIIb, IV) Retentionsbehandlung. Die Behandlung der Wahl ist bei uns die Pavlik-Bandage. Nur ausnahmsweise müssen andere Verfahren eingesetzt werden (geschlossene oder offene Reposition und Retention im Becken-Bein-Gips).
Behandlung bei Restdysplasie
Persistiert nach dem 18. Lebensmonat eine Hüftdysplasie mit schlechter Formgebung (AC-Winkel nach Gehbeginn > 30 °), müsste schon mit 18 bis 24 Monaten ein Pfannendach-verbessernder Eingriff durchgeführt werden. Auf der anderen Seite kann eine grenzwertig dysplastische Hüfte noch bis zum 5. Lebensjahr eine genügende Überdachung erreichen. Die Indikation für eine Operation erfordert in solchen Fällen viel Erfahrung. Die Formgebung des Acetabu-
2/12
35
SCHWERPUNKT
lums und der Köhlerschen Tränenfigur sind neben der genauen Messung des Pfannendachwinkels (AC-Winkel) mit zu berücksichtigen. Im Zweifelsfall sollte bei unauffälligem Gang und einwandfreier Hüftfunktion möglichst zugewartet werden. Die am häufigsten verwendete Technik zur Verbesserung der Überdachung ist die Pfannendach-Osteotomie nach Pemberton. Dabei wird oberhalb des Acetabulums bis knapp zum hintersten Teil der Y-Fuge osteotomiert und dabei das Pfannendach nach lateral und leicht nach ventral herabgebogen. Ein eigenstabiler bikortikaler Beckenspan vom Os ilium wird im Osteotomiespalt und ohne Drahtfixation eingebolzt (Abbildung 9). Die Innominatum-Osteotomie nach Salter (Abbildung 10) hat einen weit entfernten Drehpunkt (Symphyse) und erlaubt nur begrenzte Korrekturen. Dazu besteht bei der Salter-Osteotomie ein erhöhtes Risiko für eine ungünstige Verstärkung der ventralen Überdachung. Sie wird heutzutage nur bei ausgewählten, milderen und kongruenten Dysplasien angewendet.
Komplikationen der Luxationsbehandlung
Die avaskuläre Hüftkopfnekrose (AVN), auch «Luxations-Perthes» genannt, ist die am meisten gefürchtete Komplikation im Verlauf der Dysplasiebehandlung. Sie kann die Epiphyse des Femurkopfes partiell oder vollständig schädigen und hinterlässt im Endstadium immer eine mehr oder weniger schwere Deformität im Gelenk und kann dabei das Endergebnis signifikant negativ beeinflussen (Abbildung 11). Die häufigste Ursache für Komplikationen bei der Frühbehandlung ist eine zu starke, forcierte Abduktion von mehr als 60 Grad bei der Ruhigstellung im Becken-Bein-Gips oder in einer sonstigen Abspreizorthese. Auch die Ruhigstellung in luxierter Position im Gips oder in einer zu lang und falsch angelegten Pavlik-Bandage sind weitere Ursachen für die Entstehung einer AVN. Ein zu starker Gelenksdruck, der nach einer offenen Reposition entstehen kann, ist ebenfalls
eine häufige Ursache. Je älter das Kind, desto häufiger tritt die Komplikation auf. Die beste Behandlung ist immer die Prävention, und diese ist nur durch Erfahrung, grosse Sorgfalt und gelegentlich auch mit einem gewissen Glück zu erreichen. Sollte eine offene Reposition bei einem Kind von über 2 Jahren durchgeführt werden, muss präventiv eine gewisse Femurverkürzung miteinbezogen werden. Besonders instabile und massiv dysplastische Hüften können wieder reluxieren. Geschieht dies nach einer geschlossenen Reposition, muss auch an ein Hindernis gedacht werden. Eine offene Reposition müsste dementsprechend erfolgen. Das Risiko einer AVN ist dabei beträchtlich höher.
Schlussfolgerungen
Zu spät diagnostizierte und demzufolge spät anbehandelte Hüftdysplasien und -luxationen benötigen meistens aufwändigere und lästigere Behandlungsverfahren inklusive Reposition in Narkose mit Re-tention im Becken-Bein-Gips oder sogar operative Behandlungen. Die Notwendigkeit von weiteren Operationen ist dabei auch nicht ausgeschlossen. Fälle mit bleibenden Schäden wie schmerzhafte Früh-arthrosen, bleibendes Hinken, beträchtliche Bewegungseinschränkungen oder Beinverkürzungen gehörten noch vor etwa 15 Jahren zu unserem kinderorthopädischen Alltag und sollten heute durch die Früherkennung und Frühbehandlung höchstens zum Ausnahmefall werden und bleiben. Dabei sind eine gute Ausbildung und Erfahrung in der klinischen und sonografischen Diagnostik sowie die rasche Einleitung der entsprechenden Behandlung entscheidend.
Korrespondenzadresse: Dr. med. Rafael Velasco Chefarzt Kinderorthopädie Schulthess Klinik Lengghalde 2, 8008 Zürich E-Mail: rafael.velasco@kws.ch
36 2/12