Transkript
Schwerpunkt
Diabetes und Sport
Sport spielt heutzutage im Leben Von Dr. med. Sara Bachmann*, Prof. Dr. med. Urs Zumsteg*
aller Kinder und Jugendlichen eine grosse Rolle und stellt einen wichtigen Ausgleich zum Schulalltag dar. Ausserdem hat regelmässige körperliche Aktivität multiple gesundheitliche Vorteile wie eine Senkung von Ruhepuls und systolischem Blutdruck, eine Erhöhung der Muskel- im Vergleich zur Fettmasse und eine Erleichterung der Gewichtskontrolle. Diese positiven Effekte gelten auch für sportlich aktive Kinder mit Diabetes und sind dort im Hinblick auf makrovaskuläre Komplikationen besonders günstig. So wurde Sport schon vor Einführung der Insulintherapie zur Behandlung von Kindern mit Diabetes empfohlen. Heute stellt Bewegung neben Insulintherapie und Kohlenhydratbilanzierung eine der drei Säulen des Diabetesmanagements dar.
*Pädiatrische Endokrinologie, Universitätskinderklinik beider Basel
K inder und Jugendliche mit Typ-IDiabetes sind bei guter Stoffwechselkontrolle körperlich ebenso leistungsfähig wie ihre gesunden Altersgenossen. Im Prinzip können praktisch alle Sportarten auf jedem Niveau trainiert werden; dies zeigen zahlreiche Beispiele von diabetischen Spitzensportlern wie zum Beispiel der Olympia-Goldmedaillen-Gewinner im Rudern Steve Redgrave oder Extrembergsteiger, die es bis zum Himalaya-Gipfel gebracht haben. Es gibt sogar Hinweise, dass diabetische Kinder sportlich aktiver sind als gesunde Gleichaltrige (8). Dies mag auf den ersten Blick erstaunen, da die Hauptsorge von diabetischen Kindern und ihren Eltern in der Angst vor Hypoglykämien liegt (6) und körperliche Aktivität die wichtigste Ursache schwerer Hypoglykämien darstellt. Im Folgenden sollen Benefits und Risiken von Sport bei diabetischen Kindern erörtert sowie Empfehlungen zur Vermeidung von Komplikationen abgegeben werden.
Benefits
Neben den eingangs erwähnten positiven kardiovaskulären und metabolischen Auswirkungen von Sport kommen beim Diabetiker noch spezifische Effekte dazu, wie eine Erhöhung der Insulinsensitivität, eine Senkung des Blutzuckers während und nach Sport sowie eine Abnahme der postprandialen Blutzuckeranstiege und des täglichen Insulinbedarfs. Daher scheint ein Zusammenhang zwischen regelmässiger körperlicher Aktivität und HbA1c auf der Hand zu liegen. Zudem gibt es auch Studien, die bei Kindern, die häufig trainieren, eine bessere
Stoffwechselkontrolle zeigen (4). Aber die Datenlage ist kontrovers: Einige Untersuchungen zeigen eine Verbesserung der Blutzuckerkontrolle durch Sport (2, 12), während andere keinen Effekt zeigen (8, 9). Möglicherweise werden – teilweise aus Angst vor Hypoglykämien – exzessiv Kohlenhydrate konsumiert, was dem positiven Einfluss von Sport auf den Bluzucker entgegenwirkt. Ebenso gibt es keine Langzeitstudien, die eine klare Reduktion von Spätkomplikationen durch körperliche Aktivität zeigen. Unbestritten sind die positiven Effekte von Sport auf das allgemeine Wohlbefinden und die psychosoziale Gesundheit. Sportlich aktive diabetische Kinder zeigen ein geringeres Krankheitsgefühl und weniger negative Gefühle wie Depression und Angst. Zudem führt das bessere Gesundheitsbewusstsein zu einem geringeren Alkohol- und Tabakkonsum (7).
Risiken
Bei körperlicher Aktivität besteht ein höherer Energiebedarf der Muskulatur, dennoch wird beim Gesunden der Blutzucker nahezu konstant gehalten. Neben Insulin und Glukagon sind an der hormonellen Regulation bei Sport Katecholamine, Wachstumshormon und Cortisol beteiligt (1). Da der arbeitende Muskel mehr Glukose verbraucht, sinkt der Blutzucker zu Beginn einer Aktivität diskret ab, was beim Nichtdiabetiker zu einer Drosselung der Insulinsekretion führt. Dies zusammen mit einem höheren Adrenalinspiegel erlaubt eine verstärkte Glykogenolyse und Glukoneogenese; damit steht dem Muskel mehr Glukose zur
15 • Pädiatrie 1/09
Schwerpunkt
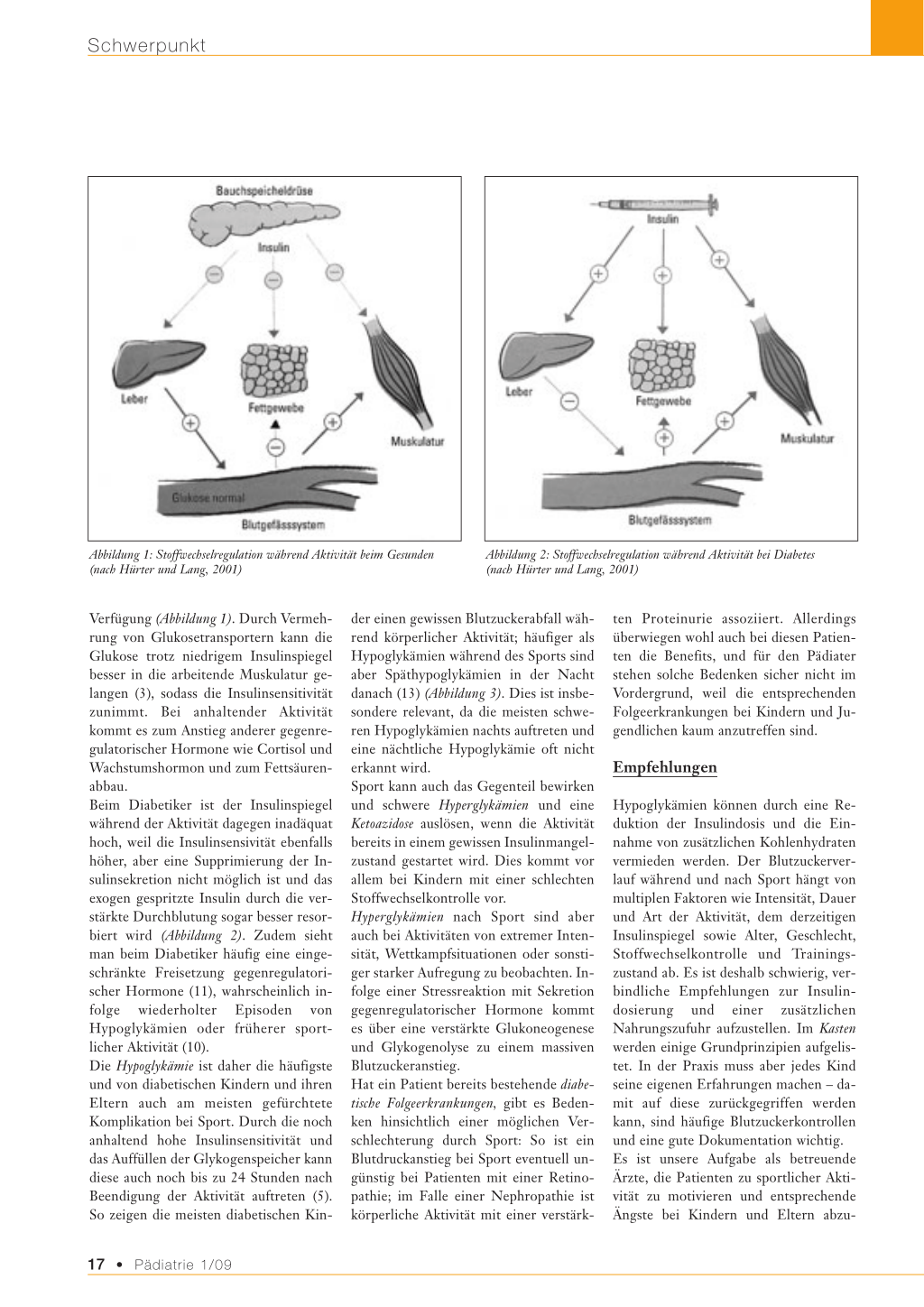
Abbildung 1: Stoffwechselregulation während Aktivität beim Gesunden (nach Hürter und Lang, 2001)
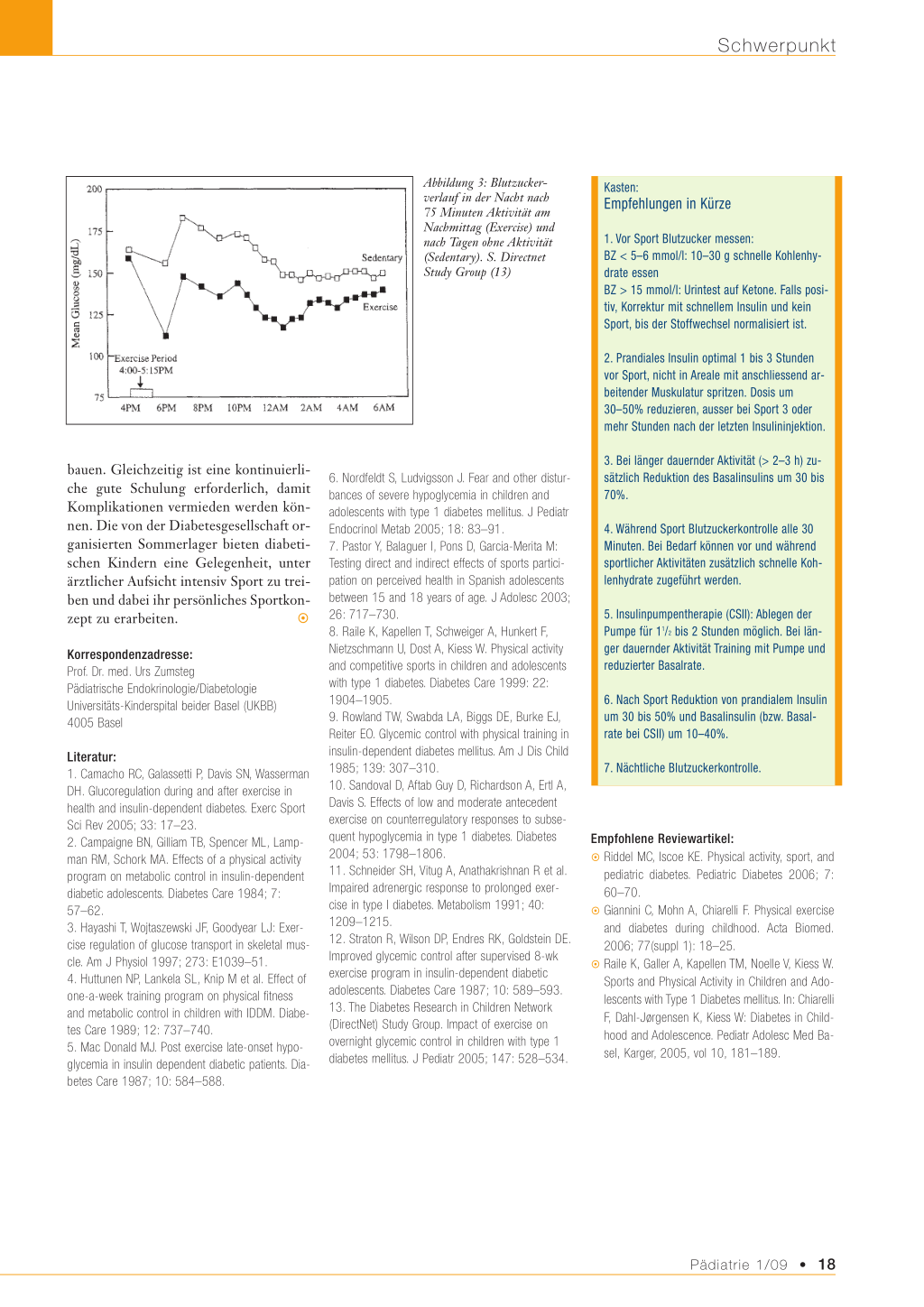
Abbildung 2: Stoffwechselregulation während Aktivität bei Diabetes (nach Hürter und Lang, 2001)
Verfügung (Abbildung 1). Durch Vermehrung von Glukosetransportern kann die Glukose trotz niedrigem Insulinspiegel besser in die arbeitende Muskulatur gelangen (3), sodass die Insulinsensitivität zunimmt. Bei anhaltender Aktivität kommt es zum Anstieg anderer gegenregulatorischer Hormone wie Cortisol und Wachstumshormon und zum Fettsäurenabbau. Beim Diabetiker ist der Insulinspiegel während der Aktivität dagegen inadäquat hoch, weil die Insulinsensivität ebenfalls höher, aber eine Supprimierung der Insulinsekretion nicht möglich ist und das exogen gespritzte Insulin durch die verstärkte Durchblutung sogar besser resorbiert wird (Abbildung 2). Zudem sieht man beim Diabetiker häufig eine eingeschränkte Freisetzung gegenregulatorischer Hormone (11), wahrscheinlich infolge wiederholter Episoden von Hypoglykämien oder früherer sportlicher Aktivität (10). Die Hypoglykämie ist daher die häufigste und von diabetischen Kindern und ihren Eltern auch am meisten gefürchtete Komplikation bei Sport. Durch die noch anhaltend hohe Insulinsensitivität und das Auffüllen der Glykogenspeicher kann diese auch noch bis zu 24 Stunden nach Beendigung der Aktivität auftreten (5). So zeigen die meisten diabetischen Kin-
der einen gewissen Blutzuckerabfall während körperlicher Aktivität; häufiger als Hypoglykämien während des Sports sind aber Späthypoglykämien in der Nacht danach (13) (Abbildung 3). Dies ist insbesondere relevant, da die meisten schweren Hypoglykämien nachts auftreten und eine nächtliche Hypoglykämie oft nicht erkannt wird. Sport kann auch das Gegenteil bewirken und schwere Hyperglykämien und eine Ketoazidose auslösen, wenn die Aktivität bereits in einem gewissen Insulinmangelzustand gestartet wird. Dies kommt vor allem bei Kindern mit einer schlechten Stoffwechselkontrolle vor. Hyperglykämien nach Sport sind aber auch bei Aktivitäten von extremer Intensität, Wettkampfsituationen oder sonstiger starker Aufregung zu beobachten. Infolge einer Stressreaktion mit Sekretion gegenregulatorischer Hormone kommt es über eine verstärkte Glukoneogenese und Glykogenolyse zu einem massiven Blutzuckeranstieg. Hat ein Patient bereits bestehende diabetische Folgeerkrankungen, gibt es Bedenken hinsichtlich einer möglichen Verschlechterung durch Sport: So ist ein Blutdruckanstieg bei Sport eventuell ungünstig bei Patienten mit einer Retinopathie; im Falle einer Nephropathie ist körperliche Aktivität mit einer verstärk-
ten Proteinurie assoziiert. Allerdings überwiegen wohl auch bei diesen Patienten die Benefits, und für den Pädiater stehen solche Bedenken sicher nicht im Vordergrund, weil die entsprechenden Folgeerkrankungen bei Kindern und Jugendlichen kaum anzutreffen sind.
Empfehlungen
Hypoglykämien können durch eine Reduktion der Insulindosis und die Einnahme von zusätzlichen Kohlenhydraten vermieden werden. Der Blutzuckerverlauf während und nach Sport hängt von multiplen Faktoren wie Intensität, Dauer und Art der Aktivität, dem derzeitigen Insulinspiegel sowie Alter, Geschlecht, Stoffwechselkontrolle und Trainingszustand ab. Es ist deshalb schwierig, verbindliche Empfehlungen zur Insulindosierung und einer zusätzlichen Nahrungszufuhr aufzustellen. Im Kasten werden einige Grundprinzipien aufgelistet. In der Praxis muss aber jedes Kind seine eigenen Erfahrungen machen – damit auf diese zurückgegriffen werden kann, sind häufige Blutzuckerkontrollen und eine gute Dokumentation wichtig. Es ist unsere Aufgabe als betreuende Ärzte, die Patienten zu sportlicher Aktivität zu motivieren und entsprechende Ängste bei Kindern und Eltern abzu-
17 • Pädiatrie 1/09
Schwerpunkt
Abbildung 3: Blutzuckerverlauf in der Nacht nach 75 Minuten Aktivität am Nachmittag (Exercise) und nach Tagen ohne Aktivität (Sedentary). S. Directnet Study Group (13)
Kasten:
Empfehlungen in Kürze
1. Vor Sport Blutzucker messen: BZ < 5–6 mmol/l: 10–30 g schnelle Kohlenhydrate essen BZ > 15 mmol/l: Urintest auf Ketone. Falls positiv, Korrektur mit schnellem Insulin und kein Sport, bis der Stoffwechsel normalisiert ist.
2. Prandiales Insulin optimal 1 bis 3 Stunden vor Sport, nicht in Areale mit anschliessend arbeitender Muskulatur spritzen. Dosis um 30–50% reduzieren, ausser bei Sport 3 oder mehr Stunden nach der letzten Insulininjektion.
bauen. Gleichzeitig ist eine kontinuierliche gute Schulung erforderlich, damit Komplikationen vermieden werden können. Die von der Diabetesgesellschaft organisierten Sommerlager bieten diabetischen Kindern eine Gelegenheit, unter ärztlicher Aufsicht intensiv Sport zu treiben und dabei ihr persönliches Sportkonzept zu erarbeiten.
Korrespondenzadresse: Prof. Dr. med. Urs Zumsteg Pädiatrische Endokrinologie/Diabetologie Universitäts-Kinderspital beider Basel (UKBB) 4005 Basel
Literatur: 1. Camacho RC, Galassetti P, Davis SN, Wasserman DH. Glucoregulation during and after exercise in health and insulin-dependent diabetes. Exerc Sport Sci Rev 2005; 33: 17–23. 2. Campaigne BN, Gilliam TB, Spencer ML, Lampman RM, Schork MA. Effects of a physical activity program on metabolic control in insulin-dependent diabetic adolescents. Diabetes Care 1984; 7: 57–62. 3. Hayashi T, Wojtaszewski JF, Goodyear LJ: Exercise regulation of glucose transport in skeletal muscle. Am J Physiol 1997; 273: E1039–51. 4. Huttunen NP, Lankela SL, Knip M et al. Effect of one-a-week training program on physical fitness and metabolic control in children with IDDM. Diabetes Care 1989; 12: 737–740. 5. Mac Donald MJ. Post exercise late-onset hypoglycemia in insulin dependent diabetic patients. Diabetes Care 1987; 10: 584–588.
6. Nordfeldt S, Ludvigsson J. Fear and other disturbances of severe hypoglycemia in children and adolescents with type 1 diabetes mellitus. J Pediatr Endocrinol Metab 2005; 18: 83–91. 7. Pastor Y, Balaguer I, Pons D, Garcia-Merita M: Testing direct and indirect effects of sports participation on perceived health in Spanish adolescents between 15 and 18 years of age. J Adolesc 2003; 26: 717–730. 8. Raile K, Kapellen T, Schweiger A, Hunkert F, Nietzschmann U, Dost A, Kiess W. Physical activity and competitive sports in children and adolescents with type 1 diabetes. Diabetes Care 1999: 22: 1904–1905. 9. Rowland TW, Swabda LA, Biggs DE, Burke EJ, Reiter EO. Glycemic control with physical training in insulin-dependent diabetes mellitus. Am J Dis Child 1985; 139: 307–310. 10. Sandoval D, Aftab Guy D, Richardson A, Ertl A, Davis S. Effects of low and moderate antecedent exercise on counterregulatory responses to subsequent hypoglycemia in type 1 diabetes. Diabetes 2004; 53: 1798–1806. 11. Schneider SH, Vitug A, Anathakrishnan R et al. Impaired adrenergic response to prolonged exercise in type I diabetes. Metabolism 1991; 40: 1209–1215. 12. Straton R, Wilson DP, Endres RK, Goldstein DE. Improved glycemic control after supervised 8-wk exercise program in insulin-dependent diabetic adolescents. Diabetes Care 1987; 10: 589–593. 13. The Diabetes Research in Children Network (DirectNet) Study Group. Impact of exercise on overnight glycemic control in children with type 1 diabetes mellitus. J Pediatr 2005; 147: 528–534.
3. Bei länger dauernder Aktivität (> 2–3 h) zusätzlich Reduktion des Basalinsulins um 30 bis 70%.
4. Während Sport Blutzuckerkontrolle alle 30 Minuten. Bei Bedarf können vor und während sportlicher Aktivitäten zusätzlich schnelle Kohlenhydrate zugeführt werden.
5. Insulinpumpentherapie (CSII): Ablegen der Pumpe für 11/2 bis 2 Stunden möglich. Bei länger dauernder Aktivität Training mit Pumpe und reduzierter Basalrate.
6. Nach Sport Reduktion von prandialem Insulin um 30 bis 50% und Basalinsulin (bzw. Basalrate bei CSII) um 10–40%.
7. Nächtliche Blutzuckerkontrolle.
Empfohlene Reviewartikel: Riddel MC, Iscoe KE. Physical activity, sport, and pediatric diabetes. Pediatric Diabetes 2006; 7: 60–70. Giannini C, Mohn A, Chiarelli F. Physical exercise and diabetes during childhood. Acta Biomed. 2006; 77(suppl 1): 18–25. Raile K, Galler A, Kapellen TM, Noelle V, Kiess W. Sports and Physical Activity in Children and Adolescents with Type 1 Diabetes mellitus. In: Chiarelli F, Dahl-Jørgensen K, Kiess W: Diabetes in Childhood and Adolescence. Pediatr Adolesc Med Basel, Karger, 2005, vol 10, 181–189.
Pädiatrie 1/09 • 18