Transkript
Schwerpunkt
Epidemiologie als Voraussetzung für sinnvolle Impfempfehlungen am Beispiel der Pneumokokkeninfektionen
Für die Entscheidung, ob die Einführung einer generellen Imp-
Simon Rückinger1, Mark van der Linden2, Ralf René Reinert3, Rüdiger von Kries1
fung für die Gesamtbevölkerung von Nutzen ist, ist die Epidemiologie der entsprechenden Erkrankung von essenzieller Bedeutung. Dies soll am Beispiel invasiver Pneumokokkeninfektionen erläutert werden.
1Ludwig-Maximilians-Universität München, Institut für Soziale Pädiatrie und Jugendmedizin, Abteilung für Epidemiologie, Deutschland 2Nationales Referenzzentrum für Streptokokken, Aachen, Deutschland 3Wyeth Vaccines Research, Paris, Frankreich
Der seit Längerem verfügbare Polysaccharidimpfstoff gegen Pneumokokken wirkt gegen 23 der über 90 bekannten sogenannten Serotypen von Streptococcus pneumoniae und ist vor allem für ältere Kinder und Erwachsene bestimmt. Seit 2000 existiert auch ein sogenannter Konjugatimpfstoff, der gegen 7 Serotypen wirkt und der für Kleinkinder zugelassen ist (engl.: 7-valent pneumococcal conjugate vaccine = PCV7). Bei der Bewertung des potenziellen Nutzens einer Impfung aller Neugeborenen mit PCV7 stehen folgende epidemiologische Fragestellungen im Mittelpunkt:
Wie häufig sind invasive Pneumokokkenerkrankungen bei Kindern? Wie häufig sind Resistenzen gegen Antibiotika? Mit welchen Folgen ist eine Erkrankung verbunden? Wie viele Erkrankungsfälle können durch eine Impfung potenziell verhindert werden? Um diese Fragen fundiert zu beantworten, ist eine funktionierende Surveillance von invasiven Pneumokokkenerkrankungen notwendig. Wie so ein System in der Praxis aussieht und wie die Ergebnisse interpretiert werden können, soll am Beispiel Deutschland erklärt werden, wo zwei unabhängige Quellen Erkrankungsfälle melden.
Falldefinition Betrachtet wurden nur systemische Erkrankungen. Pneumokokken besiedeln bekanntlich auch die Schleimhäute Gesunder. Schleimhautinfektionen wie beispielsweise Otitis media sind häufig und eher harmlos, systemische Erkrankungen
dagegen selten. Diese sind definiert durch den Nachweis von Streptococcus pneumoniae in Körperregionen beziehungsweise -flüssigkeiten, die physiologischerweise steril sind, wie beispielsweise Liquor oder Blut. Systemische Erkrankungen sind in der Regel mit einem schweren Krankheitsbild wie Meningitis, Sepsis oder Pneumonie assoziiert (1).
Fallerfassung Die Fallerfassung erfolgt über die Erhebungseinheit für seltene pädiatrische Erkrankungen in Deutschland (ESPED) (2). Monatlich erhalten alle deutschen Kinderkliniken eine Meldekarte und werden gebeten anzugeben, ob sie Fälle von bis zu zwölf unterschiedlichen pädiatrischen Erkrankungen im vorangegangenen Monat beobachtet haben. Bei systemischen Pneumokokkenerkrankungen wird nach Erkrankungen bei Kindern vor dem 16. Geburtstag gefragt. Wenn die Kollegen einen Fall melden, erhalten sie einen Fragebogen, in dem Details zu der Erkrankung erfragt werden. Neben dem Alter des Patienten und dem Substrat, aus dem der Erreger isoliert wurde, werden auch Angaben zum Krankheitsverlauf sowie zu Grunderkrankungen und Krankheitsfolgen erhoben. Das ESPED-System geniesst in den Kliniken eine gute Akzeptanz: Fast alle Kliniken schicken die monatliche Meldekarte zurück, wobei in den meisten Fällen jedoch «kein Fall beobachtet» angegeben wird – wohl meist zu Recht, weil tatsächlich keine der zwölf Erkrankungen beobachtet wurde. Teilweise aber
Pädiatrie 3/08 • 6
Schwerpunkt
Klinikfälle
Schnittmenge
n = 1334 (41%)
Laborfälle
n = 2269 (70%)
404 930
1339
3255
Geschätzte Fallzahl (Capture-Recapture) n = (1334*2269)/930 = 3255
Erfasste Fälle insgesamt: n = 1334 + 2269 - 930 = 2673 (82%)
Abbildung 1: Fallmeldungen aller invasiven Pneumokokkeninfektionen zwischen Januar 1997 und Juni 2003
Klinikfälle n = 724 (61%)
Schnittmenge
Laborfälle n = 884 (74%)
185 539
345
1187
Geschätzte Fallzahl (Capture-Recapture) n = (724*884)/539 = 1187
Erfasste Fälle insgesamt: n = 724 + 884 - 539 = 1069 (90%)
Abbildung 2: Fallmeldungen der Meningitisfälle zwischen Januar 1997 und Juni 2003
auch zu Unrecht, weil davon auszugehen ist, dass der eine oder andere Fall vergessen wird. Erfreulicherweise betreibt das Robert-Koch-Institut seit 1995 ein paralleles Erfassungssystem. Das RobertKoch-Institut schreibt monatlich alle Laboratorien an, in die die Kinderkliniken ihre Proben schicken, um zusätzlich über eine solche unabhängige Datenquelle systemische Pneumokokkenerkrankungen bei Kindern zu erfasssen. Aufgrund der identischen Falldefinition, «Erreger-
nachweis von Pneumokokken in einem physiologischerweise sterilen Substrat», würde man erwarten, dass in beiden Systemen exakt die gleichen Fälle gemeldet werden. Tatsächlich werden aber in beiden Systemen Fälle vergessen.
Zusammenführung der Fälle aus zwei unabhängigen Datenquellen Es ist davon auszugehen, dass einige Fälle in beiden Systemen erfasst werden, manche jedoch nur in dem einen (im Klinikmeldesystem), andere dagegen nur in dem anderen (im Labormeldesystem). Wichtig ist, dass diese beiden Gruppen sauber getrennt werden. Um eindeutig feststellen zu können, welche Fälle in beiden Systemen erfasst worden sind und welche nicht, ist ihre Identifikation erforderlich. Dies geschieht anhand anonymisierter personenbezogener Daten, wie dem Geschlecht, Geburtsmonat und Geburtsjahr, Zweitinitialen (jeweils zweiter Buchstabe des Vor- und Nachnamens) sowie den ersten drei Stellen der fünfstelligen Postleitzahl. Ein einfacher Weg, von diesen Daten aus zwei Erfassungssystemen Gebrauch machen zu können, besteht darin, die in beiden Systemen erfassten Fälle zusammenzuzählen und die Schnittmenge abzuziehen, damit die Fälle in der Schnittmenge nicht doppelt gezählt werden. Mit diesem Zugang lässt sich beurteilen, wie viele Fälle im einen oder anderen System erfasst wurden. Beide Systeme zusammen könnten aber immer noch unvollständig sein. Um dies zu beurteilen, bietet der Capture-Recapture-Ansatz eine Möglichkeit. Mit dieser Methode ist man in der Lage, die Anzahl aller systemischen Pneumokokkenerkrankungen bei Kindern recht gut zu schätzen und so die bekannte Vergesslichkeit von allen Meldern auszugleichen. Anzumerken ist, dass hierbei wirklich nur die fehlenden Meldungen in den beiden Meldesystemen ausgeglichen werden. Nicht diagnostizierte Erkrankungen oder beispielsweise durch den Hausarzt behandelte leichtere Erkrankungsverläufe tauchen in beiden Systemen nicht auf, und ihre Häufigkeit kann somit auch nicht mit dem Capture-Recapture-Ansatz geschätzt werden.
Häufigkeit systemischer Pneumokokkenerkrankungen bei Kindern im Zeitraum von 1. Januar 1997 bis 30. Juni 2003
Die Meldungen, bezogen auf alle invasiven Erkrankungen, sind in Abbildung 1 dargestellt. Mit dem Klinikmeldesystem wurden 41 Prozent aller Fälle erfasst, mit dem Labormeldesystem etwa 70 Prozent. Beide Quellen erfassen gemeinsam schätzungsweise 82 Prozent. In Abbildung 2 ist der gleiche Sachverhalt am Beispiel der Meningitisfälle dargestellt. Die Meldung der Meningitisfälle in den Kliniken war wesentlich besser: 61 Prozent der tatsächlichen Fallzahl wurde erfasst, während die Labore 74 Prozent der tatsächlichen Fälle meldeten.
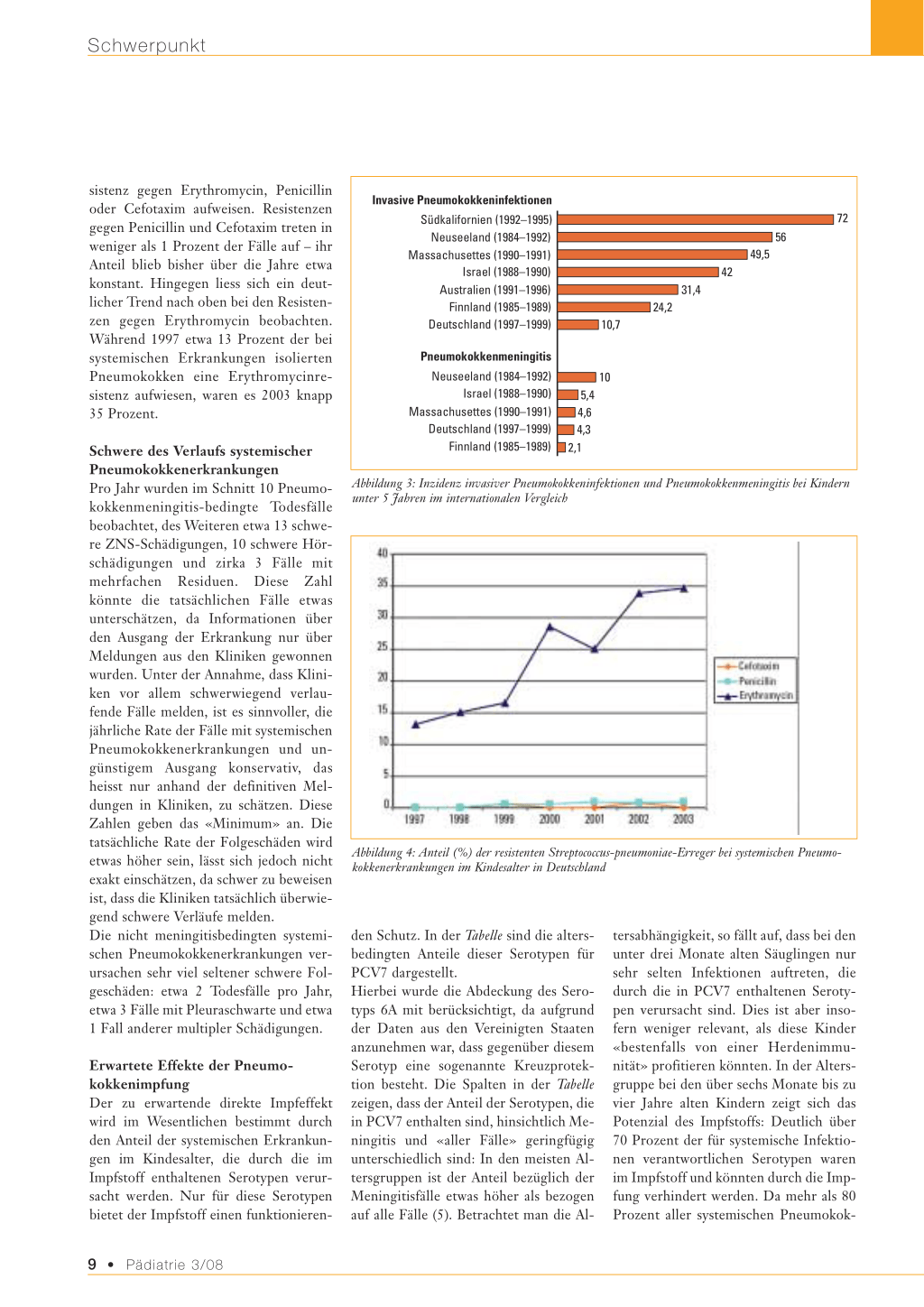
Häufigkeit nicht diagnostizierter systemischer Pneumokokkenerkrankungen In Abbildung 3 sind historische Daten (vor der Einführung der Pneumokokkenkonjugatimpfung) für die Inzidenzen systemischer Pneumokokkenerkrankungen und Meningitiden in verschiedenen Ländern dargestellt. Es ist erkennbar, dass die Rate der Pneumokokkenmeningitis in Deutschland etwa so hoch ist wie in anderen Ländern. Die Rate aller systemischen bakteriellen Pneumokokkenerkrankungen ist in Deutschland jedoch deutlich niedriger als in anderen Ländern. Die Ursache hierfür dürfte in der Diagnosestellung liegen. Die Diagnoseraten für Meningitis sind offenbar in allen Ländern etwa gleich. Die Diagnoseraten für Nichtmeningitiden sind jedoch verschieden, was durch unterschiedliche Häufigkeiten der Abnahme von Blutkulturen bei Kindern mit septischen Erkrankungen bedingt sein könnte. In Deutschland wird offenbar nicht bei jedem Säugling und Kleinkind mit Fieber unbekannter Ursache oder einer gesicherten Pneumonie im Krankenhaus eine Blutkultur abgenommen (3). Eine Untererfassung systemischer Pneumokokkenerkrankungen in Abhängigkeit von der Häufigkeit der Abnahme von Blutkulturen ist auch aus anderen Ländern bekannt (4).
Antibiotikaresistenzen In Abbildung 4 sind die Anteile der isolierten Erreger dargestellt, die eine Re-
7 • Pädiatrie 3/08
Schwerpunkt
sistenz gegen Erythromycin, Penicillin oder Cefotaxim aufweisen. Resistenzen gegen Penicillin und Cefotaxim treten in weniger als 1 Prozent der Fälle auf – ihr Anteil blieb bisher über die Jahre etwa konstant. Hingegen liess sich ein deutlicher Trend nach oben bei den Resistenzen gegen Erythromycin beobachten. Während 1997 etwa 13 Prozent der bei systemischen Erkrankungen isolierten Pneumokokken eine Erythromycinresistenz aufwiesen, waren es 2003 knapp 35 Prozent.
Schwere des Verlaufs systemischer Pneumokokkenerkrankungen Pro Jahr wurden im Schnitt 10 Pneumokokkenmeningitis-bedingte Todesfälle beobachtet, des Weiteren etwa 13 schwere ZNS-Schädigungen, 10 schwere Hörschädigungen und zirka 3 Fälle mit mehrfachen Residuen. Diese Zahl könnte die tatsächlichen Fälle etwas unterschätzen, da Informationen über den Ausgang der Erkrankung nur über Meldungen aus den Kliniken gewonnen wurden. Unter der Annahme, dass Kliniken vor allem schwerwiegend verlaufende Fälle melden, ist es sinnvoller, die jährliche Rate der Fälle mit systemischen Pneumokokkenerkrankungen und ungünstigem Ausgang konservativ, das heisst nur anhand der definitiven Meldungen in Kliniken, zu schätzen. Diese Zahlen geben das «Minimum» an. Die tatsächliche Rate der Folgeschäden wird etwas höher sein, lässt sich jedoch nicht exakt einschätzen, da schwer zu beweisen ist, dass die Kliniken tatsächlich überwiegend schwere Verläufe melden. Die nicht meningitisbedingten systemischen Pneumokokkenerkrankungen verursachen sehr viel seltener schwere Folgeschäden: etwa 2 Todesfälle pro Jahr, etwa 3 Fälle mit Pleuraschwarte und etwa 1 Fall anderer multipler Schädigungen.
Erwartete Effekte der Pneumokokkenimpfung Der zu erwartende direkte Impfeffekt wird im Wesentlichen bestimmt durch den Anteil der systemischen Erkrankungen im Kindesalter, die durch die im Impfstoff enthaltenen Serotypen verursacht werden. Nur für diese Serotypen bietet der Impfstoff einen funktionieren-
Invasive Pneumokokkeninfektionen
Südkalifornien (1992–1995) Neuseeland (1984–1992)
Massachusettes (1990–1991) Israel (1988–1990)
Australien (1991–1996) Finnland (1985–1989)
Deutschland (1997–1999)
10,7
Pneumokokkenmeningitis
Neuseeland (1984–1992) Israel (1988–1990)
Massachusettes (1990–1991) Deutschland (1997–1999) Finnland (1985–1989)
10 5,4 4,6 4,3 2,1
31,4 24,2
56 49,5 42
72
Abbildung 3: Inzidenz invasiver Pneumokokkeninfektionen und Pneumokokkenmeningitis bei Kindern unter 5 Jahren im internationalen Vergleich
Abbildung 4: Anteil (%) der resistenten Streptococcus-pneumoniae-Erreger bei systemischen Pneumokokkenerkrankungen im Kindesalter in Deutschland
den Schutz. In der Tabelle sind die altersbedingten Anteile dieser Serotypen für PCV7 dargestellt. Hierbei wurde die Abdeckung des Serotyps 6A mit berücksichtigt, da aufgrund der Daten aus den Vereinigten Staaten anzunehmen war, dass gegenüber diesem Serotyp eine sogenannte Kreuzprotektion besteht. Die Spalten in der Tabelle zeigen, dass der Anteil der Serotypen, die in PCV7 enthalten sind, hinsichtlich Meningitis und «aller Fälle» geringfügig unterschiedlich sind: In den meisten Altersgruppen ist der Anteil bezüglich der Meningitisfälle etwas höher als bezogen auf alle Fälle (5). Betrachtet man die Al-
tersabhängigkeit, so fällt auf, dass bei den unter drei Monate alten Säuglingen nur sehr selten Infektionen auftreten, die durch die in PCV7 enthaltenen Serotypen verursacht sind. Dies ist aber insofern weniger relevant, als diese Kinder «bestenfalls von einer Herdenimmunität» profitieren könnten. In der Altersgruppe bei den über sechs Monate bis zu vier Jahre alten Kindern zeigt sich das Potenzial des Impfstoffs: Deutlich über 70 Prozent der für systemische Infektionen verantwortlichen Serotypen waren im Impfstoff und könnten durch die Impfung verhindert werden. Da mehr als 80 Prozent aller systemischen Pneumokok-
9 • Pädiatrie 3/08
Schwerpunkt
Tabelle: Altersabhängiger Anteil systemischer Pneumokokkeninfektionen, verursacht durch Serotypen, die im 7-valenten Konjugatimpfstoff enthalten sind (unter Einbezug von Serotyp 6A).
Alter
Monate (M)/ Jahre (J) 0–2 M 3–5 M 6–11 M 1J 2–4 J 5–15 J Total
alle Fälle (%) 7-valent
Meningitisfälle (%) 7-valent
33,8 19,4 59,8 61,7 71,9 76,5 77,4 83,0 74,7 72,0 33,5 40,7 64,4 65,3
kenerkrankungen im Kindesalter in den ersten vier Lebensjahren auftreten, sind diese Zahlen von hoher Bedeutung.
Schlussfolgerungen In Deutschland wurden zwischen Januar 1997 und Juni 2003 2673 Fälle invasiver Pneumokokkeninfektionen bei Kindern unter 16 Jahren erfasst. Die tatsächliche Erkrankungshäufigkeit dürfte jedoch höher liegen und wurde mit der CaptureRecapture-Methode auf 3255 Fälle geschätzt. Während Resistenzen gegen
Penicillin und Cefotaxim kaum eine Rolle spielten, gab es einen beachtlichen Anstieg bei Resistenzen gegen Erythromycin. Pro Jahr verstarben im Durchschnitt etwa 10 Kinder, 13 erlitten eine schwere ZNS-Schädigung und 10 eine schwere Hörschädigung. Etwas mehr als 60 Prozent der Fälle systemischer Pneumokokkenerkrankungen könnten durch den 7-valenten Konjugatimpfstoff verhindert werden.
Danksagung: Annette Siedler (Robert-Koch-Institut, Berlin) für die Kooperation und die Bereitstellung der Daten aus dem Labormeldesystem. Das Klinikmeldesystem ESPED wird von der Firma Wyeth Pharma (Münster) finanziell unterstützt.
Korrespondenzadresse: Simon Rückinger Ludwig-Maximilians-Universität München Institut für Soziale Pädiatrie und Jugendmedizin Abteilung für Epidemiologie Heiglhofstr. 63 D-81377 München Tel. 0049-89-71009-183 Fax 0049-89-71009-315 E-Mail: Simon.Rueckinger@med.uni-muenchen.de
Literatur: 1. Breiman RF, Spika JS, Navarro VJ, Darden PM, Darby CP. Pneumococcal bacteremia in Charleston County, South Carolina. A decade later. Arch Intern Med 1990; 150, 1401–1405. 2. Ruggeberg JU, Ketteler K, MacKenzie CR, Von Kries R, Reinert RR, Schroten H. Blood culture sampling rates at a German pediatric university hospital and incidence of invasive pneumococcal disease. Infection 2004; 32, 78–81. 3. von-Kries R, Hermann M, Hachmeister A, Siedler A, Schmitt HJ, Al-Lahham A, Reinert RR. Prediction of the potential benefit of different pneumococcal conjugate vaccines on invasive pneumococcal disease in German children. Pediatr Infect Dis 2002; J 21, 1017–1023. 4. von Kries R, Heinrich B, Hermann M. Pädiatrische Epidemiologie in Deutschland: Forschungsinstrument ESPED (Erhebungseinheit für seltene pädiatrische Erkrankungen in Deutschland). Monatsschr Kinderheilkd 2001; 149, 1191–1197. 5. von Kries R, Siedler A, Schmitt HJ, Reinert RR. Proportion of invasive pneumococcal infections in German children preventable by pneumococcal conjugate vaccines. Clin Infect Dis 2000; 31, 482–487.
Pädiatrie 3/08 • 10