Transkript
Update
Diffuses Intrinsisches Ponsgliom – Diagnose mit wenig Hoffnung
Neue Therapieansätze befinden sich in der Entwicklung
Das Zentrum des Universitäts-Kinderspitals Zürich zur Behandlung des Diffusen Intrinsischen Ponsglioms (DIPG) und des Diffusen Mittellinienglioms (DMG) bietet Patienten und Familien mit der erschütternden Diagnose eines DIPG/DMG neue Therapiemöglichkeiten an. Dazu gehört auch eine Studie, die auf einem immuntherapeutischen Ansatz beruht und die Patienten mit einem spezifischen Antigen-Peptid immunisiert.
STEPHANIE MATHES, SANDRA LATERNSER, ERIN BONNER, NICOLAS GERBER, ANA GUERREIRO STÜCKLIN, MICHAEL GROTZER, NIKLAUS KRAYENBÜHL, JAVAD NAZARIAN, SABINE MUELLER
SZO 2021; 2: 36–40.
Sabine Mueller
Die Diagnose eines Diffusen Intrinsischen Ponsglioms (DIPG) ist niederschmetternd, denn die mittlere Überlebenszeit nach Diagnose beträgt ungefähr 9 bis 12 Monate und nur 10% der Patienten überleben 2 Jahre (1). Das mittlere Alter bei der Diagnose von Patienten mit DIPG beträgt ~5 bis 9 Jahre und die jährliche Inzidenz in Europa liegt bei 2,32 pro 1000000 Einwohner im Alter zwischen 0 und 20 Jahren (2). Damit zählt diese Krankheit zu den sogenannten «Orphan Diseases». Diffuse Mittelliniengliome zählen zu den hochgradigen primären Hirntumoren. Bis vor ein paar Jahren wurde ein DIPG aufgrund einer Bildgebung diagnostiziert, aber selten wurde eine Biopsie durchgeführt. Dies hat sich in den letzten Jahren stark verändert und somit konnten signifikante Fortschritte erzielt werden, vor allem im Hinblick auf das Verständnis der Biologie dieser Tumoren. Aus molekularen Studien an den entarteten Geweben hat sich eindeutig gezeigt, dass sich hochgradige Gliome (HGG) bei Kindern auf molekularer Basis von HGG bei Erwachsenen unterscheiden. Daher sind viele der molekular gezielten Strategien, die auf der Grundlage von Daten von Erwachsenen eingesetzt wurden, im pädiatrischen Kontext kaum anwendbar.
ABSTRACT
Despite several years of research, the prognosis for children diagnosed with diffuse intrinsic pontine (or other midline) glioma is still dismal. Progress has been made within the last decade regarding molecular characterization and subtype classification of these tumors, but these findings have yet to be translated into more effective therapies. In order to provide European patients access to new therapeutically approaches, the University Children’s Hospital Zurich launched a Center in 2019 dedicated to DIPG/DMG. Recently the Center opened a clinical trial with an immune-therapeutical approach, targeting the tumor specific neoantigen H3.3K27M.
Keywords: DIPG, H3K27M antigen, immunotherapy
Aufgrund der heiklen Lokalisation des Tumors im Hirnstamm und seines diffusen Erscheinungsbildes ist eine chirurgische Resektion nicht möglich. Bis heute ist die Bestrahlung die Standardtherapie nach Diagnose und bringt einen Überlebensvorteil von zirka 3 Monaten (3). Und obwohl bereits eine Vielzahl klinischer Studien durchgeführt wurde, hat sich bisher noch keine weitere Behandlung als signifikant wirksam erwiesen.
Die neuropathologische Diagnostik hat sich gewandelt
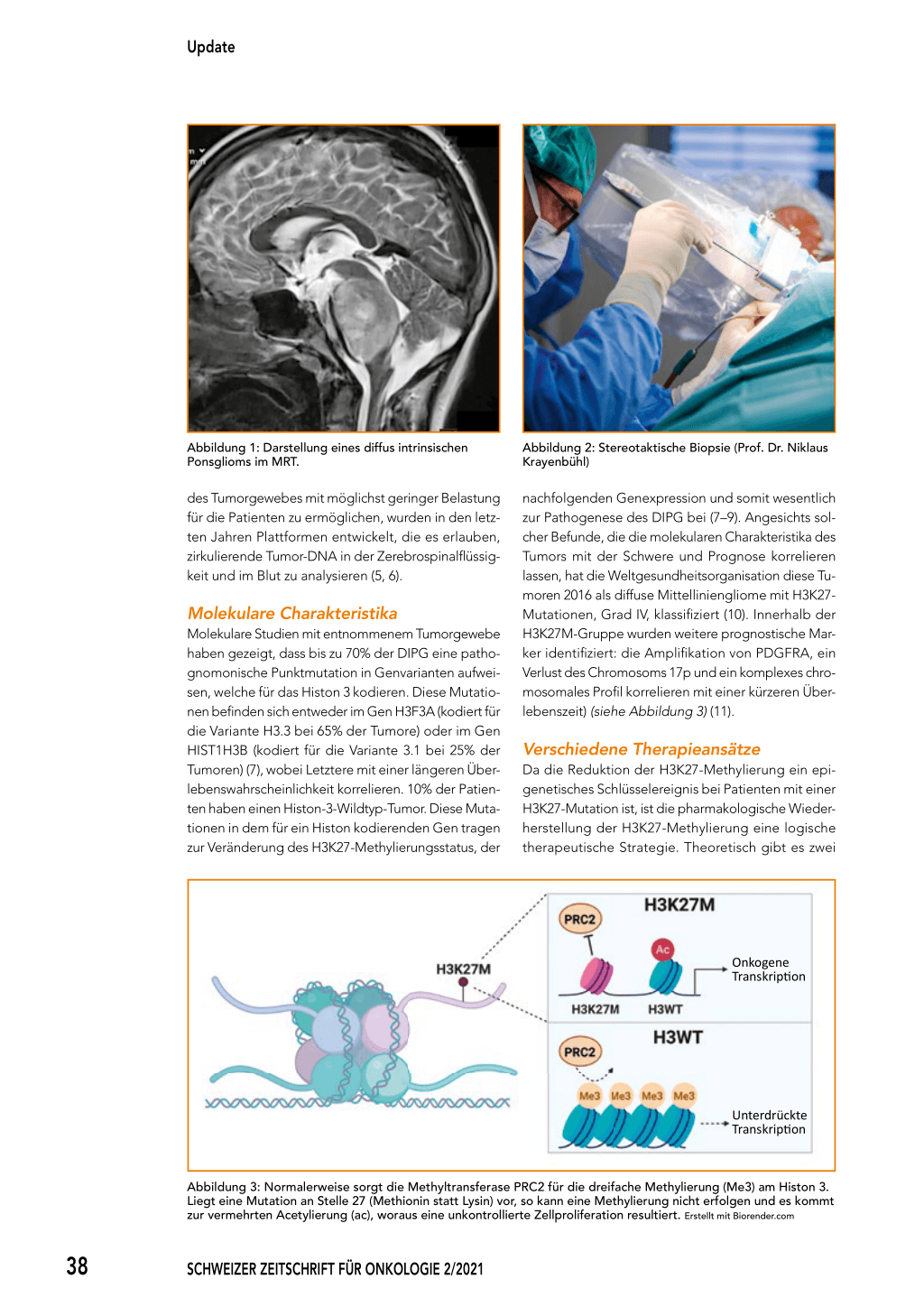
In den letzten 20 Jahren hat sich die neuropathologische Diagnostik von Tumoren, die in der Pons entstehen, gewandelt. In den späten 1990er-Jahren wurde die Durchführung von Biopsien bei Kindern mit DIPG nicht empfohlen, weil das Risiko einer Biopsie als zu hoch eingeschätzt wurde und weil man davon ausging, dass die histologische Einstufung das Therapieergebnis nicht verändert (4). Die Diagnostik basierte nur auf der Bildgebung (Abbildung 1), was bis heute in vielen Zentren noch die gängige Praxis ist. Seit mehreren Jahren ist allerdings ein Paradigmenwechsel eingetreten und viele Patienten lassen heutzutage eine stereotaktische Biopsie durchführen, um Tumormaterial zu gewinnen. Nicht zuletzt, da gezeigt werden konnte, dass anhand von molekularen Analysen eine genauere Beurteilung des Schweregrades möglich ist und biologische Marker ermittelt werden können, die die Behandlungsauswahl signifikant beeinflussen. Des Weiteren ist eine Biopsie (Abbildung 2) und insbesondere die molekulare Analyse des Tumors vermehrt notwendig, um in eine klinische Studie aufgenommen zu werden. Um genetische Veränderungen der entarteten Zellen über die Zeit zu beobachten und ein «Monitoring»
36 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2021
Update
Abbildung 1: Darstellung eines diffus intrinsischen Ponsglioms im MRT.
Abbildung 2: Stereotaktische Biopsie (Prof. Dr. Niklaus Krayenbühl)
des Tumorgewebes mit möglichst geringer Belastung für die Patienten zu ermöglichen, wurden in den letzten Jahren Plattformen entwickelt, die es erlauben, zirkulierende Tumor-DNA in der Zerebrospinalflüssigkeit und im Blut zu analysieren (5, 6).
Molekulare Charakteristika
Molekulare Studien mit entnommenem Tumorgewebe haben gezeigt, dass bis zu 70% der DIPG eine pathognomonische Punktmutation in Genvarianten aufweisen, welche für das Histon 3 kodieren. Diese Mutationen befinden sich entweder im Gen H3F3A (kodiert für die Variante H3.3 bei 65% der Tumore) oder im Gen HIST1H3B (kodiert für die Variante 3.1 bei 25% der Tumoren) (7), wobei Letztere mit einer längeren Überlebenswahrscheinlichkeit korrelieren. 10% der Patienten haben einen Histon-3-Wildtyp-Tumor. Diese Mutationen in dem für ein Histon kodierenden Gen tragen zur Veränderung des H3K27-Methylierungsstatus, der
nachfolgenden Genexpression und somit wesentlich zur Pathogenese des DIPG bei (7–9). Angesichts solcher Befunde, die die molekularen Charakteristika des Tumors mit der Schwere und Prognose korrelieren lassen, hat die Weltgesundheitsorganisation diese Tumoren 2016 als diffuse Mittelliniengliome mit H3K27Mutationen, Grad IV, klassifiziert (10). Innerhalb der H3K27M-Gruppe wurden weitere prognostische Marker identifiziert: die Amplifikation von PDGFRA, ein Verlust des Chromosoms 17p und ein komplexes chromosomales Profil korrelieren mit einer kürzeren Überlebenszeit) (siehe Abbildung 3) (11).
Verschiedene Therapieansätze
Da die Reduktion der H3K27-Methylierung ein epigenetisches Schlüsselereignis bei Patienten mit einer H3K27-Mutation ist, ist die pharmakologische Wiederherstellung der H3K27-Methylierung eine logische therapeutische Strategie. Theoretisch gibt es zwei
Onkogene Transkription
Unterdrückte Transkription Abbildung 3: Normalerweise sorgt die Methyltransferase PRC2 für die dreifache Methylierung (Me3) am Histon 3. Liegt eine Mutation an Stelle 27 (Methionin statt Lysin) vor, so kann eine Methylierung nicht erfolgen und es kommt zur vermehrten Acetylierung (ac), woraus eine unkontrollierte Zellproliferation resultiert. Erstellt mit Biorender.com
38 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2021
Update
pharmakologische Wege zur Wiederherstellung der allgemeinen H3K27-Methylierung bei DIPG: entweder die Erhöhung der Methyltransferaseaktivität (insbesondere der PRC2-Methyltransferase) oder die Hemmung der Demethylaseaktivität für den Lysin-27-Rest. Da ausserdem nicht nur die Methylierung, sondern auch die Acetylierung der Aminosäuren im Histon eine Rolle spielt, können auch sogenannte HDAC(Histone Deacetylase)-Inhibitoren wirkungsvoll sein (12). Obwohl HDAC-Inhibitoren wie Panobinostat vielversprechende Resultate in präklinischen Studien lieferten, konnte bisher keine signifikante Steigerung der Überlebenszeit nachgewiesen werden, nicht zuletzt, da zum einen die systemischen Nebenwirkungen die Applikationsdosis begrenzt und zum andern die BlutHirn-Schranke nur einen Bruchteil der gegebenen Dosis ins Zielgewebe gelangen lässt. Neue Molekülklassen, wie Imipiridone, besitzen ein deutlich vorteilhafteres Sicherheitsprofil und wirken über einen anderen Mechanismus. Auch sie zeigen sehr gute Wirksamkeit in präklinischen DIPG-Modellen, müssen ihre Wirksamkeit in dieser Patientengruppe aber erst noch in klinischen Studien unter Beweis stellen (13). In Expertenkreisen wird allerdings die Meinung vertreten, dass eine signifikante Steigerung der Überlebenszeit nur durch Kombinationen verschiedener Wirkstoffe erreicht werden kann. Herauszufinden, welche Kombinationen in welcher Abfolge für eine effektive Verlängerung der Überlebenszeit verabreicht werden müssen, ist Ziel einer klinischen Studie mit einem adaptiven Design, welches die Integration neuer Arme mit einer geringen Patientenpopulation zulässt. Diese Studie befindet sich noch in der konzeptionellen Phase und wird vom Pacific Pediatric NeuroOncology Consortium (PNOC) organisiert. Bei allen chemotherapeutischen Ansätzen besteht allerdings immer die Frage, ob, und wenn ja, in welcher Menge, die Wirksubstanzen die Blut-Hirn-Schranke überwinden und in das Tumorgewebe gelangen. Die humane Blut-Hirn-Schranke lässt sich nur schwer in der Präklinik simulieren und macht Prognosen der tatsächlichen Wirkdosis am Tumorgewebe fast unmöglich. Um potenziell wirksame Substanzen dennoch in effektiver Menge über die biologische Barriere und in das Tumorgewebe zu bringen, werden Technologien wie die «Convection Enhanced Delivery» (CED) oder «Focused Ultrasound» (FUS) benötigt; diese Technologien werden derzeit für eine Substanzapplikation im Hirnstamm entwickelt. Durch CED wird der Wirkstoff über implantierte Katheter in das Zielgewebe infundiert. Mithilfe von fokussiertem Ultraschall werden vorgängig in die Blutbahn applizierte Mizellen in Schwingung gebracht, wodurch die Barriere für kurze Zeit lokal geöffnet wird und die Wirksubstanz frei in das Gewebe diffundieren kann. Wie bei anderen Tumorarten werden auch bei DIPG
immuntherapeutische Strategien verfolgt, die darauf abzielen, das endogene Immunsystem auf die Tumorzellen zu primen und diese damit für die Immunzellen «sichtbar» und angreifbar zu machen.
Klinische Studie mit immun therapeutischem Ansatz
Wie bereits erwähnt, hat die Immuntherapie als Behandlungsmethode für Krebserkrankungen mit tumorspezifischen Neoantigenen grosse Aufmerksamkeit erregt und Hoffnungen geweckt. Auch für pädiatrische DIPG-Patienten könnte eine solche Therapie erfolgreich sein, da ungefähr 65 bis 70% der Patienten eine Mutation im Gen H3F3A besitzen. Das H3.3K27Mabgeleitete Neoantigen-Epitop stellt somit ein geeignetes Ziel dar, da es nicht nur tumorspezifisch ist, sondern das K27M-mutierte Protein auch in allen Tumorkernen vorhanden ist. Ausserdem konnte ein Peptid identifiziert werden, das die Position 26–35 (H3.3K27M26–35) des H3.3K27M-Proteins überspannt und als ein auf HLA-A*02:01 beschränktes zytotoxisches T-Lymphozyten(CTL)-Epitop fungiert (14). Basierend auf diesen Erkenntnissen, wurde von PNOC in den USA eine klinische Studie konzipiert (NCT02960230); zunächst mit dem Ziel, die Sicherheit, Immunreaktivität und Wirksamkeit des synthetischen H3.3K27M26–35-Peptids in Kombination mit dem Helfer-Tetanus-Toxoid(TT)-Peptid und der PolyinosinPolycytidylsäure-Poly-I-Lysin-Carboxymethylcellulose (Poly-ICLC) als Adjuvans bei Patienten mit HLAA*02:01+, H3.3K27M+ DMG zu untersuchen (15). Polyinosin-Polycytidylsäure, stabilisiert mit Polylysin und Carboxymethylcellulose (poly-ICLC), ist eine synthe-
DIPG-/DMG-Zentrum am Universitäts-Kinderspital in Zürich
Seit Januar 2019 gibt es das DIPG-/DMG-Zentrum, welches am Universitäts-Kinderspital Zürich angegliedert ist. Das Zentrum hat es sich zum Ziel gesetzt, für Familien aus der Schweiz, Europa und dem internationalen Ausland eine Anlaufstelle zu sein und ihnen neue Therapieansätze zu ermöglichen. Es ist an das PNOC (Pacific Pediatric Neuro-Oncology Consortium) angeschlossen und somit in der Lage, klinische Studien aus den USA in Europa zu öffnen. Familien, die sich an das Zentrum wenden, können eine Beurteilung und Zweitmeinung von einem Team erhalten, welches sich aus Experten des Universitäts-Kinderspitals Zürich und der Universität Kalifornien, San Francisco, zusammensetzt. Mithilfe von Videokonferenzen werden diese Familien umfangreich beraten und begleitet. Wenn ein Einschluss in eine klinische Studie in Zürich nicht möglich ist, versucht das Team, vor Ort eine experimentelle Therapie anzusetzen. Das Zentrum ist in seinem Fokus und der vereinigten Expertise für DIPG/DMG einzigartig in Europa und bestrebt, neue Methoden und Therapien zu entwickeln. Dabei verfolgt es einen klaren translationalen Ansatz. Neben dem klinischen Teil umfasst es auch ein präklinisches Forschungslabor. Dort werden Methoden wie FUS entwickelt und die Wirksamkeitsprofile von Medikamenten und deren Kombinationen im Hochdurchsatz ermittelt, um Daten für die Übertragung in die Klinik zu erhalten. Umgekehrt gehen aus der Klinik Gewebe- und andere Proben aus biologischem Material in die Forschung, um Biom arker und Zielstrukturen zu evaluieren.
Mehr über das Zentrum erfahren Sie unter: www.dipgcenter.ch
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2021
39
Update
H3.3K27M Peptide Vaccine With Nivolumab for Children With Newly Diagnosed DIPG and Other Gliomas (NCT02960230)
Die Studie im Überblick Ziele der Studie
Einschlusskriterien
Patientenzahl Dauer Projektleitung Finanzierung Kontakte
Bei dieser Studie handelt es sich um eine multizentrische, offene Pilotstudie. Die Patienten werden mit dem Peptidvakzin (K27M/TT), Poly-ICLC und Nivolumab behandelt. Die Behandlung erfolgt im Abstand von 3 Wochen.
Primärer Endpunkt: Ermittlung der Sicherheit wiederholter Applikation des PeptidVakzins in Kombination mit Nivolumab Explorative Endpunkte: n Allgemeine Überlebenszeit n Induktion der Epitop-spezifischen T-Zell Antwort n Untersuchung zirkulierender Tumor DNA als Biomarker
der Tumorbelastung, Therapieantwort oder Entwicklung einer Therapieresistenz n Ermittlung der Lebensqualität anhand von standardisierten Fragebögen
Neu diagnostizierte H3.3K27M und HLA-A2 (02:01)+ positive Patienten im Alter zwischen 3 und 21 Jahren mit neu diagnostiziertem DIPG oder anderen H3.3K27M-positiven Gliomen der Mittellinie (ausgenommen sind Tumore im Rückenmark)
20 international, 5 in der Schweiz
Patienten können bis zu 96 Wochen die Behandlung erhalten.
International: Prof. Sabine Mueller, MD, PhD, MAS: UCSF National: PD Dr. Nicolas Gerber; Universitäts-Kinderspital Zürich
Die Studie wird von der Firma Bristol-Myers Squibb und der Mithil Prasad Foundation finanziert.
Sollten Sie mehr Informationen zu dieser Studie erhalten wollen, schreiben Sie bitte an: glioma@kispi.uzh.ch
tische Nukleinsäure und fungiert als Toll-like-Rezeptor-3 (TLR3)-Ligand. Da die intramuskuläre (i. m.) Verabreichung von Poly-ICLC die bisher bekannte therapeutische Wirkung von gliomassoziierten Antigen-Impfstoffen signifikant und sicher verbessert (16), wird die Verabreichung mit dem H3.3K27M-Peptid-basierten Impfstoff kombiniert. Nach der Behandlung von insgesamt 29 Patienten mit der Kombination aus Peptid-Vakzin und Poly-ICLC wurde eine erste Analyse bezüglich der Sicherheit und CD8+ T-Zell-Aktivierung mittels CyTOF-Analyse durchgeführt. H3.3K27M-reaktive CD8+ T-Zellen wurden dabei mit einer konventionellen CD8+ Gating-Strategie nachgewiesen. Insgesamt wurde die Therapie gut vertragen, es gab keine behandlungsbedingten, unerwünschten Ereignisse des 4. Grades. Die häufigste behandlungsbedingte Nebenwirkung bestand in einer Reaktion an der Injektionsstelle. Von den 18 Patienten, von denen periphere mononukleäre Blutzellen zu mehreren Zeitpunkten gesammelt wurden, wurden die longitudinalen H3.3K27Mreaktiven CD8+ T-Zell-Häufigkeiten analysiert. Dabei zeigte sich, dass 7 Patienten (39%) die Kriterien einer immunologischen Reaktion erfüllten. Diese «Responder» überlebten im Mittel 16,9 Monate im Vergleich zu den «Non-Respondern» mit nur 9,9 Monaten (15). Um den prozentualen Anteil an Respondern zu er-
höhen, wurde die Studie um einen zusätzlichen Arm erweitert, bei welchem neben dem Peptid-Vakzin und der i. m.-Injektion von Poly-ICLC Nivolumab verabreicht wird. Nivolumab ist ein Checkpoint-Inhibitor der zweiten Generation und hat bereits eine antitumorale Wirkung unter anderem bei Melanomen, Nierenzellkarzinom und Lungenkrebs gezeigt. Die Hemmung der PD-1-Aktivität scheint die Immunantwort zu stimulieren und den T-Zell-vermittelten Angriff auf Tumorzellen durch die Aktivierung von Effektor-T-Zellen und die Unterdrückung der Aktivität von Regulator-T-Zellen zu verstärken (17). Diese Daten unterstützen die Hypothese, dass die PD-1-Blockade das Potenzial hat, die durch den K27M/TT-Impfstoff ausgelösten T-ZellAntworten zu verstärken.
Prof. Dr. Dr. Sabine Mueller Klinische Leitung DIPG/DMG Zentrum Zürich Universitäts-Kinderspital Zürich Steinwiesstrasse 75 CH-8032 Zürich sabine.mueller@kispi.uzh.ch
Dr. Stephanie Mathes Wissenschaftliche Projektleiterin Universitäts-Kinderspital Zürich 8032 Zürich stephanie.mathes@kispi.uzh.ch
www.dipgcenter.ch
Interessenkonflikte: Keine
Referenzen: 1. Hoffman LM et al.: Clinical, Radiologic, Pathologic, and Molecular Characteris-
tics of Long-Term Survivors of Diffuse Intrinsic Pontine Glioma (DIPG): A Collaborative Report From the International and European Society for Pediatric Oncology DIPG Registries. J Clin Oncol. 2018;36(19):1963-1972. 2. Veldhuijzen van Zanten SE et al.: A twenty-year review of diagnosing and treating children with diffuse intrinsic pontine glioma in The Netherlands. Expert Rev Anticancer Ther. 2015;15(2):157-164. 3. Langmoen IA et al.: Management of pediatric pontine gliomas. Childs Nerv Syst. 1991;7(1):13-15. 4. Dellaretti M et al.: Diffuse brainstem glioma: prognostic factors. J Neurosurg. 2012;117(5):810-814. 5. Panditharatna E et al.: Clinically Relevant and Minimally Invasive Tumor Surveillance of Pediatric Diffuse Midline Gliomas Using Patient-Derived Liquid Biopsy. Clin Cancer Res. 2018;24(23):5850-5859. 6. Li D et al.: Standardization of the liquid biopsy for pediatric diffuse midline glioma using ddPCR. Sci Rep. 2021;11(1):5098. 7. Wu G et al.: Somatic histone H3 alterations in pediatric diffuse intrinsic pontine gliomas and non-brainstem glioblastomas. Nat Genet. 2012;44(3):251-253. 8. Schwartzentruber J et al.: Driver mutations in histone H3.3 and chromatin remodelling genes in paediatric glioblastom. Nature. 2012;482(7384):226-231. 9. Sturm D et al.: Hotspot mutations in H3F3A and IDH1 define distinct epigenetic and biological subgroups of glioblastoma. Cancer Cell. 2012;22(4):425-437. 10. Louis DN et al.: The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta Neuropathol. 2016;131(6):803-820. 11. Dufour C et al.: Identification of prognostic markers in diffuse midline gliomas H3K27M-mutant. Brain Pathol. 2020;30(1):179-190. 12. Olzscha H et al.: HDAC Inhibitors. Methods Mol Biol. 2016;1436:281-303. 13. Prabhu VV et al.: ONC201 and imipridones: Anti-cancer compounds with clinical efficacy. Neoplasia. 2020;22(12):725-744. 14. Chheda ZS et al.: Novel and shared neoantigen derived from histone 3 variant H3.3K27M mutation for glioma T cell therapy. J Exp Med. 2018;215(1):141-157. 15. Mueller S et al.: Mass cytometry detects H3.3K27M-specific vaccine responses in diffuse midline glioma. J Clin Invest. 2020;130(12):6325-6337. 16. Salazar AM et al.: Long-term treatment of malignant gliomas with intramuscularly administered polyinosinic-polycytidylic acid stabilized with polylysine and carboxymethylcellulose: an open pilot study. Neurosurgery. 1996;38(6): 1096-1104. 17. Kumagai S et al.: The PD-1 expression balance between effector and regulatory T cells predicts the clinical efficacy of PD-1 blockade therapies. Nat Immunol. 2020;21(11):1346-1358.
40 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2021