Transkript
Im Fokus: Urogenitale maligne Tumoren
Das Urothelkarzinom der Harnblase
Aktuelle Therapiestrategien bei muskelinvasiven und metastasierten Tumoren
Urothelkarzinome der Harnblase gehören zu den häufigsten Krebserkrankungen weltweit. Chirurgie, Chemo- und Radiotherapie stellen unverändert den Standard in der Behandlung dar. Checkpoint-Inhibitoren stehen jedoch auch bei Urothelkarzinomen vor der Zulassung in der Schweiz und könnten in Zukunft bei bestimmten Patientengruppen eine Alternative zur Chemotherapie darstellen.
JÖRG BEYER
SZO 2017; 2: 12–15.
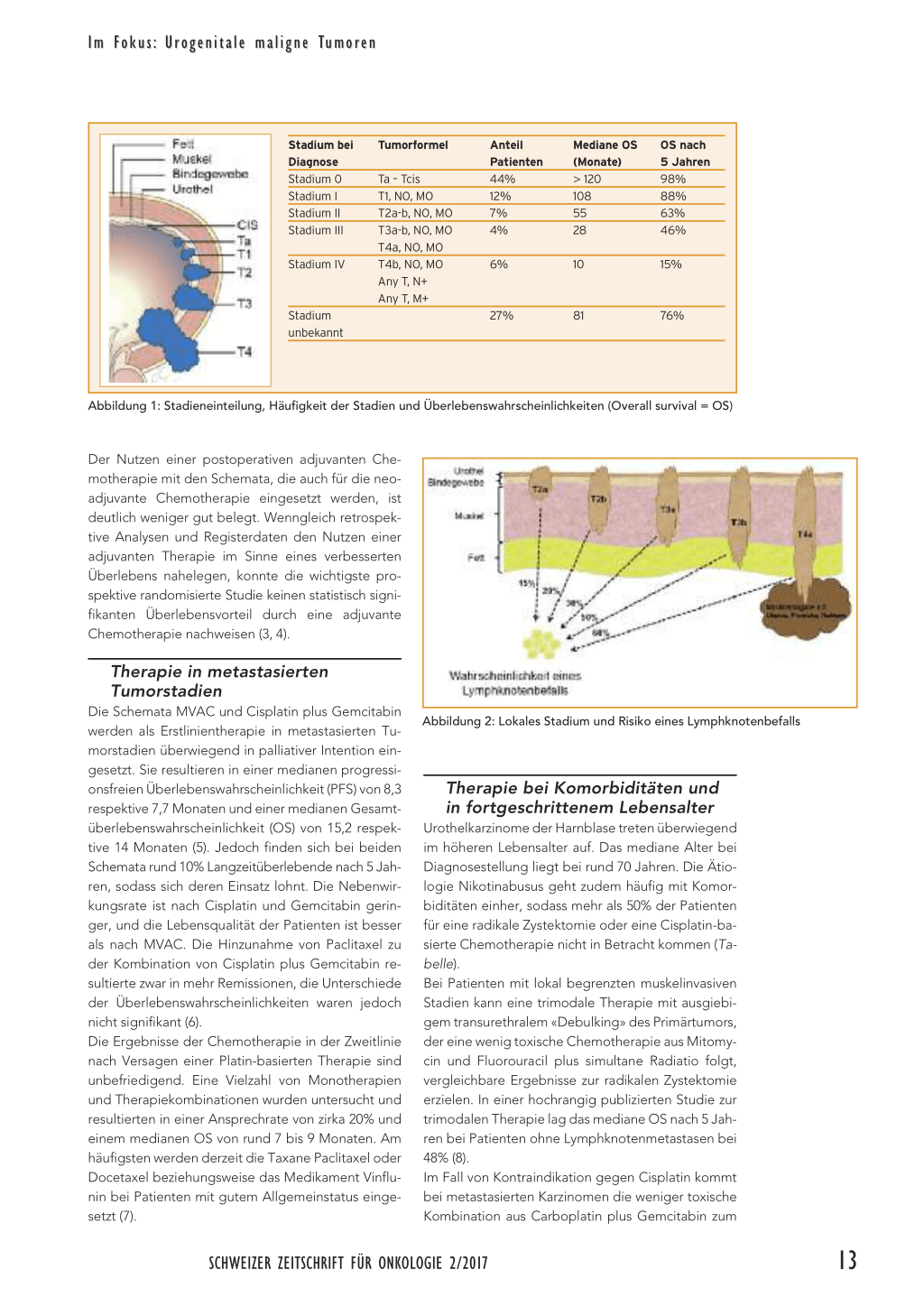
Das Urothelkarzinom der Harnblase ist mit mehr als 2100 Neudiagnosen und zirka 480 Todesfällen pro Jahr eine der häufigsten Krebserkrankungen der Schweiz. Klinische Symptome wie der Komplex aus Dysurie, Pollakisurie und Hämaturie sollten vor allem bei älteren Menschen an das Vorliegen eines Urothelkarzinoms denken lassen – zumal wenn ein Jörg langjähriger Nikotinabusus als wichtigster RisikofakBeyer tor vorliegt. Oberflächliche, auf die Schleimhaut begrenzte Urothelkarzinome finden sich als häufigste Manifestation bei zirka 70–80% der Betroffenen und sind einer lokalen, kurativ intendierten Therapie zugänglich (Abbildung 1). Die oberflächlichen Karzinome neigen jedoch zu Rezidiven. Weiterhin werden 10–20% der zunächst oberflächlichen Karzinome im klinischen Verlauf muskelinvasiv. Deshalb bedürfen oberflächliche Urothelkarzinome einer regelmässigen zystoskopischen Überwachung. Bei zirka 20–30% der Patienten liegen bereits bei Erstdiagnose muskelinvasive oder metastasierte Karzinome vor. Die Therapie dieser letztgenannten Karzinome erfolgt zumeist multimodal, weshalb Patienten mit muskelinvasiver und/oder metastasierter Erkrankung an einem spezialisierten Spital mit hoher Fallzahl und interdisziplinärem Team vorgestellt werden sollten.
ABSTRACT
Urothelial bladder cancer
Urothelial bladder cancer is among the most frequent cancers worldwide. Surgery, chemotherapy and radiotherapy remain standard treatment strategies. However, checkpoint-inhibitors are about to be licensed for clinical use in Switzerland and may represent an alternative to chemotherapy in the future.
Keywords: Urothelial bladder cancer, checkpoint-inhibitors, chemotherapy.
Rolle der Zystektomie in der Therapie lokal begrenzter, muskelinvasiver Stadien
Die radikale Zystektomie mit pelviner Lymphadenektomie stellt das Verfahren der Wahl bei Patienten mit lokal begrenzten Tumoren in den klinischen Stadien cT2a–cT4a,cN0,cM0 dar, sofern keine Kontraindikationen gegen einen solchen Eingriff vorliegen. Bei etwa 20% der Patienten werden bei dem Eingriff jedoch bereits lokoregionäre Lymphknotenmetastasen gefunden, die beim präoperativen Staging nicht detektiert wurden (Abbildung 2). Weiterhin rezidivieren mehr als 50% der Patienten nach radikaler Zystektomie und versterben im Verlauf an ihrer Erkrankung. Aus diesem Grund wird heute bei geeigneten Patienten eine perioperative Chemotherapie eingesetzt, welche die Rezidivrate um 5–10% senken kann.
Perioperative Chemotherapie: neoadjuvant oder adjuvant?
Der Nutzen der neoadjuvanten Chemotherapie vor radikaler Zystektomie ist in zwei grossen randomisierten Studien mit langer Nachbeobachtungszeit gut belegt (1). Allerdings muss die Abfolge von Chemotherapie und radikaler Zystektomie gut geplant sein. Eine Verzögerung von mehr als 12 Wochen zwischen Beginn der Chemotherapie und dem chirurgischen Eingriff geht mit einer geringeren Überlebenswahrscheinlichkeit einher. Die gebräuchlichsten neoadjuvanten Schemata sind 3 bis 4 Zyklen Methotrexat, Vinblastin, Doxorubicin und Cisplatin (MVAC), «dose-dense»-MVAC mit verkürztem Therapieintervall oder Cisplatin plus Gemcitabin (2). Ein direkter Vergleich dieser Therapiekombinationen existiert nicht.
12 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2017
Im Fokus: Urogenitale maligne Tumoren
Stadium bei Diagnose Stadium 0 Stadium I Stadium II Stadium III
Stadium IV
Stadium unbekannt
Tumorformel
Ta – Tcis T1, NO, MO T2a-b, NO, MO T3a-b, NO, MO T4a, NO, MO T4b, NO, MO Any T, N+ Any T, M+
Anteil Patienten 44% 12% 7% 4%
6%
Mediane OS (Monate) > 120 108 55 28
OS nach 5 Jahren 98% 88% 63% 46%
10 15%
27%
81
76%
Abbildung 1: Stadieneinteilung, Häufigkeit der Stadien und Überlebenswahrscheinlichkeiten (Overall survival = OS)
Der Nutzen einer postoperativen adjuvanten Chemotherapie mit den Schemata, die auch für die neoadjuvante Chemotherapie eingesetzt werden, ist deutlich weniger gut belegt. Wenngleich retrospektive Analysen und Registerdaten den Nutzen einer adjuvanten Therapie im Sinne eines verbesserten Überlebens nahelegen, konnte die wichtigste prospektive randomisierte Studie keinen statistisch signifikanten Überlebensvorteil durch eine adjuvante Chemotherapie nachweisen (3, 4).
Therapie in metastasierten Tumorstadien
Die Schemata MVAC und Cisplatin plus Gemcitabin werden als Erstlinientherapie in metastasierten Tumorstadien überwiegend in palliativer Intention eingesetzt. Sie resultieren in einer medianen progressionsfreien Überlebenswahrscheinlichkeit (PFS) von 8,3 respektive 7,7 Monaten und einer medianen Gesamtüberlebenswahrscheinlichkeit (OS) von 15,2 respektive 14 Monaten (5). Jedoch finden sich bei beiden Schemata rund 10% Langzeitüberlebende nach 5 Jahren, sodass sich deren Einsatz lohnt. Die Nebenwirkungsrate ist nach Cisplatin und Gemcitabin geringer, und die Lebensqualität der Patienten ist besser als nach MVAC. Die Hinzunahme von Paclitaxel zu der Kombination von Cisplatin plus Gemcitabin resultierte zwar in mehr Remissionen, die Unterschiede der Überlebenswahrscheinlichkeiten waren jedoch nicht signifikant (6). Die Ergebnisse der Chemotherapie in der Zweitlinie nach Versagen einer Platin-basierten Therapie sind unbefriedigend. Eine Vielzahl von Monotherapien und Therapiekombinationen wurden untersucht und resultierten in einer Ansprechrate von zirka 20% und einem medianen OS von rund 7 bis 9 Monaten. Am häufigsten werden derzeit die Taxane Paclitaxel oder Docetaxel beziehungsweise das Medikament Vinflunin bei Patienten mit gutem Allgemeinstatus eingesetzt (7).
Abbildung 2: Lokales Stadium und Risiko eines Lymphknotenbefalls
Therapie bei Komorbiditäten und in fortgeschrittenem Lebensalter
Urothelkarzinome der Harnblase treten überwiegend im höheren Lebensalter auf. Das mediane Alter bei Diagnosestellung liegt bei rund 70 Jahren. Die Ätiologie Nikotinabusus geht zudem häufig mit Komorbiditäten einher, sodass mehr als 50% der Patienten für eine radikale Zystektomie oder eine Cisplatin-basierte Chemotherapie nicht in Betracht kommen (Tabelle). Bei Patienten mit lokal begrenzten muskelinvasiven Stadien kann eine trimodale Therapie mit ausgiebigem transurethralem «Debulking» des Primärtumors, der eine wenig toxische Chemotherapie aus Mitomycin und Fluorouracil plus simultane Radiatio folgt, vergleichbare Ergebnisse zur radikalen Zystektomie erzielen. In einer hochrangig publizierten Studie zur trimodalen Therapie lag das mediane OS nach 5 Jahren bei Patienten ohne Lymphknotenmetastasen bei 48% (8). Im Fall von Kontraindikation gegen Cisplatin kommt bei metastasierten Karzinomen die weniger toxische Kombination aus Carboplatin plus Gemcitabin zum
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2017
13
Im Fokus: Urogenitale maligne Tumoren
Tabelle:
Kriterien für «Ineligibility» für Cisplatin
nach Galsky und Kollegen
(J Clin Oncol 2011; 17: 2432)
L Gemessene oder geschätzte Kreatinin-Clearance
< 60 ml/min
L ECOG-Performance-Status ≥ 2 L Periphere Polyneuropathie oder Hörminderung
≥ 2 CTCAE
L Herzinsuffizienz NHYA ≥ III L Gegebenenfalls biologisches Alter > 75 Jahre
ECOG = Eastern Cooperative Oncology Group; CTCAE = Common Terminology Criteria for Adverse Events; NYHA = New York Heart Association
Einsatz – allerdings auch mit deutlich schlechterem Ergebnis. Das mediane PFS liegt nur noch bei 5,8 Monaten, das mediane OS bei 9,3 Monaten (9).
Checkpoint-Inhibitoren als Alternative zur Chemotherapie
Mit den Checkpoint-Inhibitoren (CKI) scheint bei Urothelkarzinomen der Harnblase erstmals eine neue Substanzklasse über die traditionelle Chemotherapie hinaus wirksam zu sein. Die ersten Daten zum CKI Atezolizumab (Tecentriq®) wurden von Powles und Kollegen für die Zweitlinientherapie im Rahmen einer «extended phase I»-Studie publiziert (10). Dabei profitierten vor allem Patienten, deren Tumoren ein lymphozytäres Infiltrat mit immunhistochemischer Positivität für den Oberflächenmarker PD-L1-Rezeptor aufwiesen. Die Ansprechraten und Überlebenswahrscheinlichkeiten bei PD-L1-Rezeptor-negativen Tumoren war deutlich geringer und nicht besser, als es mit herkömmlicher Chemotherapie zu erwarten gewesen wäre. Eine Phase-II-Studie mit dem CKI Atezolizumab bei lokal fortgeschrittenen, inoperablen oder metastasierten Urothelkarzinomen des gesamten Urogenitaltraktes – also nicht nur der Harnblase, sondern auch des Nierenbeckens, des Urethers und der Urethra – wurde in der Zeitschrift «Lancet Oncology» publiziert (11). Die Ansprechrate von 24% und das mediane OS von 14,8 Monaten bei 119 lokal fortgeschrittenen oder metastasierten Patienten, die für eine Cisplatinbasierte Therapie zumeist aufgrund einer eingeschränkten Nierenfunktion nicht in Betracht kamen, waren im Vergleich zur Kombination aus Carboplatin und Gemcitabin günstig, und zwar bei sehr guter Verträglichkeit von Atezolizumab. Überraschend war bei den Chemotherapie-naiven Patienten, dass sowohl das Ansprechen als auch das OS unabhängig von der immunhistologischen Anfärbung des PD-L1Rezeptors im Tumorinfiltrat waren. Bei 310 Patienten mit lokal fortgeschrittenen oder metastasierten Patienten, die bereits eine Cisplatin-haltige Therapie er-
halten hatten und erneut progredient waren, unterschieden sich jedoch die Ergebnisse in Abhängigkeit von der immunhistologischen Anfärbung des PD-L1Rezeptors im Tumorinfiltrat erheblich. Patienten mit einem hohen Score von 2 und 3 hatten ein deutlich besseres Ansprechen als Patienten mit einem niedrigen Score von 0 und 1 (26% vs. 9%). Auch das mediane OS war bei Patienten mit hohen Scorewerten von 2 und 3 deutlich besser als bei Patienten mit niedrigen Scorewerten von 0 und 1 (11,4 vs. 6,7 Monate). Die erste Phase-III-Studie wurde jüngst mit dem CKI Pembrolizumab (Keytruda®) als Zweitlinientherapie bei Patienten mit Rezidiv oder Progress nach vorangegangener Platin-haltiger Chemotherapie publiziert (12). Die Patienten erhielten entweder 200 mg Pembrolizumab alle 3 Wochen oder eine etablierte Zweitlinientherapie mit Paclitaxel, Docetaxel oder Vinflunin nach Ermessen des behandelnden Onkologen. Die Ansprechrate unter Pembrolizumab war mit 21,1% nahezu doppelt so hoch wie nach Chemotherapie mit 11,4%, und auch das mediane OS war unter Pembrolizumab mit 10,3 Monaten um zirka 3 Monate und damit statistisch signifikant besser als nach Chemotherapie mit einem medianen OS von 7,4 Monaten. Der CKI Pembrolizumab war zudem besser verträglich. Die Wirkung von Pembrolizumab schien dabei von der Expression von PD-1- respektive des PD-L1-Rezeptors unabhängig zu sein. CKI werden derzeit weltweit in einer Vielzahl von weiteren Studien in allen Tumorstadien entweder alleine oder in Kombination mit Chirurgie, Chemotherapie oder Strahlentherapie untersucht. Bis zum Vorliegen dieser Studienergebnisse und der formalen Zulas-
Merkpunkte
L Klinische Symptome wie der Komplex aus Dysurie,
Pollakisurie und Hämaturie sollten vor allem bei älte-
ren Menschen an das Vorliegen eines Urothelkarzi-
noms denken lassen – zumal wenn ein langjähriger
Nikotinabusus als wichtigster Risikofaktor vorliegt.
L Oberflächliche Urothelkarzinome werden transure-
thral reseziert, neigen zu Rezidiven und bedürfen ei-
ner regelmässigen zystoskopischen Kontrolle.
L Muskelinvasive Karzinome werden mit neoadjuvan-
ter Chemotherapie und danach mit radikaler Zystek-
tomie und pelviner Lymphadenektomie behandelt.
L Bei Kontraindikationen gegen eine radikale Zystek-
tomie erfolgt eine trimodale Therapie mit transure-
thralem Tumordebulking plus Radiochemotherapie.
L Metastasierte Stadien werden mit Platin-basierter
Chemotherapie behandelt.
L Checkpoint-Inhibitoren stehen vor der Zulassung in
der Schweiz auch bei Urothelkarzinomen und könn-
ten in Zukunft eine Alternative zur Chemotherapie
darstellten.
14 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2017
Im Fokus: Urogenitale maligne Tumoren
sung der CKI in der Schweiz bleibt die klassische
Chemotherapie derzeit noch Standard in der Thera-
pie muskelinvasiver oder metastasierter Tumoren.
Allerdings könnten CKI bei insgesamt guter Verträg-
lichkeit schon bald für bestimmte Patientengruppen
eine Alternative zur Chemotherapie in der Behand-
lung von Urothelkarzinomen darstellen.
L
Prof. Dr. med. Jörg Beyer Klinik für Onkologie Universitätsspital Zürich 8091 Zürich Mail: joerg.beyer@usz.ch
Interessenkonflikte: keine.
Quellen:
1. International Collaboration of Trialists: International Phase III Trial Assessing neoadjuvant cisplatin, methotrexate, and vinblastine chemotherapy for muscle-invasive bladder cancer: long-term results of the BA06 30894 trial. J Clin Oncol 2011; 29: 2171–2177.
2. Galsky MD, Pal SK, Chowdhury S et al.: Comparative effectiveness of gemcitabine plus cisplatin versus methotrexate, vinblastine, doxorubicin, plus cisplatin as neoadjuvant therapy for muscle-invasive bladder cancer. Cancer 2015; 121: 2586–2593.
3. Sternberg C, Skoneczna I, Kerst JM et al.: Immediate versus deferred chemotherapy after radical cystectomy in patients with pT3-pT4 or N+ M0 urothelial carcinoma of the bladder (EORTC 30994): an intergroup, open-label, randomised phase 3 trial. Lancet Oncol 2015; 16: 76–86.
4. Galsky MD, Stensland KD, Moshier E et al.: Effectiveness of Adjuvant Chemotherapy for Locally Advanced Bladder Cancer. J Clin Oncol 2016; 34: 825–832.
5. Van der Maase H, Sengelov L, Roberts JT et al.: Long-term survival results of a randomized trial comparing gemcitabine plus cisplatin, with methotrexate, vinblastine, coxorubicin, plus cisplatin in patients with bladder cancer. J Clin Oncol 2005; 23: 4602–4608.
6. Bellmunt J, Van der Maase H, Mead GM et al.: Randomized phase III study comparing paclitaxel/cisplatin/gemcitabine and gemcitabine/cisplatin in patients with locally advanced or metastatic urothelial cancer without prior systemic therapy: EORTC intergroup study 30987. J Clin Oncol 2012; 30: 1107–1113.
7. Raggi D, Miceli R, Sonpavde G et al.: Second-line singleagent versus doublet chemotherapy as salvage therapy for metastatic urothelial cancer: a systematic review and meta-analysis. Ann Oncol 2016: 27: 49–61.
8. James ND, Hussain SA, Hall E et al.: Radiotherapy with or without Chemotherapy in Muscle-Invasive Bladder cancer. New Engl J Med 2012; 366: 1477–1488.
9. De Santis M, Bellmunt J, Mead G et al.: Randomized phase II/III trial assessing gemcitabine/carboplatin and methotrexate/ carboplatin/vinblastine in patients with advanced urothelial cancer who are unfit for cisplatin-based chemotherapy: EORTC study 30986. J Clin Oncol 30, 2011: 191–199.
10. Powles T, Eder JP, Gregg GD, et al.: MPDL3280A (anti-PD-L1) treatment leads to clinical activity in metastatic bladder cancer. Nature 2014; 515: 558–562.
11. Rosenberg JE, Hoffmann-Censits J, Powles T et al.: Atezolizumab in patients with locally advanced and metastatic urothelial carcinoma who have progressed following treatment with platinum-based chemotherapy: a single-arm, multicentre, phase 2 trial. Lancet Oncol 2016; 387: 1909–1920.
12. Bellmunt J, De Wit R, Vaughn DJ et al.: Pembrolizumab as Second-Line Therapy for Advanced Urothelial Carcinoma. N Engl J Med 2017; 376: 1015–1026.
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2017
15