Transkript
ASCO 2016 – 52nd Annual Meeting of the American Society of Clinical Oncology, Chicago, 3. bis 7. Juni 2016
Kolorektalkarzinom
Die Lokalisation des Primärtumors wird zum Faktor beim Therapieentscheid
Seit Längerem ist bekannt, dass die Lokalisation des Primärtumors beim metastasierten Kolorektalkarzinom einen prognostischen Unterschied macht. Mehrere Studien gingen der Primariuslokalisation in Bezug auf prognostische wie auch prädiktive Effekte nach und fanden Aufschlussreiches für die Therapiewahl. Neben den bewährten Anti-EGFR- und Anti-VEGFR-Therapien finden nun auch Immuntherapien Einzug in die Behandlungspalette des Kolorektalkarzinoms.
Beim ASCO-Kongress 2016 beschäftigten sich mehrere Analysen mit der Bedeutung der Lokalisation des Primärtumors beim metastasierten Kolorektalkarzinom (mCRC) in Assoziation mit der Prognose und dem Therapieerfolg.
Prädiktive Effekte der Lokalisation des Primärtumors
In der CALGB/SWOG-80405-Studie wurde in 3 Studienarmen eine Chemotherapie plus entweder Cetuximab (Erbitux®) oder Bevacizumab (Avastin®) oder beiden Substanzen verglichen (1). Das Gesamtüberleben (OS) war in den beiden Armen unter der Chemo- plus einer Antikörpertherapie vergleichbar (32,0 und 31,2 Monate), allerdings war es höher als erwartet. Das könne am Therapieeffekt oder an der Patientenselektion liegen, vermuteten die Autoren. Verschiedene Studien wiesen bereits darauf hin, dass der linke und der rechte Darm als primäre Tumorlokalität eine unterschiedliche Prognose haben.
Anti-EGFR- oder Anti-VEGF-Therapie je nach Lokalisation künftig wichtig beim Therapieentscheid? Bei den Studienteilnehmern der SWOG80405-Studie, die Patienten mit KRASWildtyp einschloss, sass der Tumor in 68% der Fälle im linksseitigen und in 27% der Fälle im rechtsseitigen Darm. Die Patienten mit rechtsseitigem Tumor waren signifikant älter und häufiger Frauen. Rechtsseitige Tumoren gingen weniger häufig mit Lebermetastasen, dafür aber häufiger mit extrahepatischen Metasta-
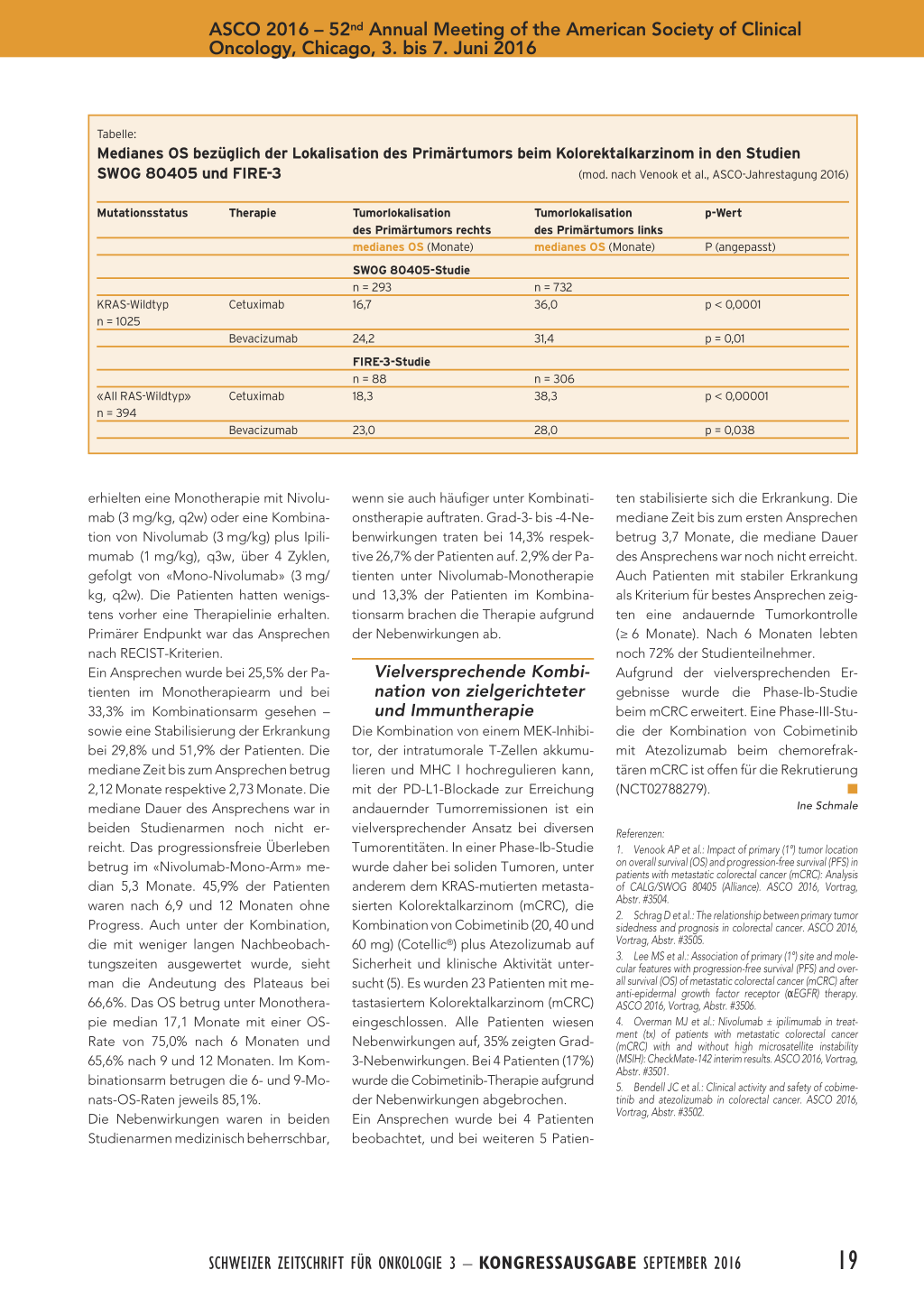
sen einher. Das OS war bei Patienten mit linksseitigem Tumor signifikant verlängert gegenüber Patienten mit rechtsseitigen Tumoren (medianes OS: 33,3 vs. 19,4 Monate; HR = 1,55; p < 0,0001). Unter Bevacizumab war der Unterschied mit einem medianen OS von 31,4 Monaten (links) versus 24,2 Monate (rechts) geringer (HR = 1,32; p = 0,01) als bei der Therapie mit Cetuximab (36,0 vs. 16,7 Monate; HR = 1,87; p < 0,0001) (Tabelle). Insgesamt zeigte sich, dass Patienten mit rechtsseitigem Tumor von Bevacizumab anscheinend besser profitierten als von Cetuximab (OS: HR = 1,26; PFS: HR = 1,26; p = 0,08), während bei linker Lokalisation möglicherweise bessere Therapieerfolge mit Cetuximab erzielt werden (OS: HR = 0,82; PFS: HR = 0,84; p = 0,01). Grosse Erhebung bestätigt: Linksseitige Kolonkarzinome haben bessere Prognose Um die Erkenntnisse der CALGB/SWOG80405-Studie bezüglich der Lokalisation des Primarius zu unterstützen, wurde eine populationsbasierte Analyse mithilfe der US-amerikanischen SEERs-Datenbank durchgeführt (2). Die Tumoren wurden entsprechend dem befallenen Darmabschnitt in rechtes Kolonkarzinom, linkes Kolonkarzinom und Rektumkarzinom eingeteilt. Es wurden 138 059 Patienten mit rechtsseitigem Kolonkarzinom und 97 311 Patienten mit linksseitigem Kolonkarzinom identifiziert. Patienten mit rechtsseitigem Tumor waren älter (72,2 vs. 65,4 Jahre) und häufiger weiblich (55% vs. 46%). Tumoren im Stadium IV (n = 64 770) wur- den bezüglich des OS ausgewertet, dabei wurde eine ungünstigere Prognose für das rechtsseitige Kolonkarzinom bestätigt (HR = 1,32). Über die komplette Untersuchungsperiode von 2000 bis 2012 wurde für Patienten mit rechtsseitigem Primarius ein medianes OS von 9,5 Monaten versus 15,5 Monate bei linksseitigem Primarius gesehen. In den letzten Jahren (2009–2012) verschoben sich die Mediane auf 10,5 versus 17,5 Monate. Der prognostische Unterschied der Lokalisation des Primarius wurde auch für das Stadium III festgestellt (HR = 1,35) mit einem Median über den gesamten Untersuchungszeitraum von 62,5 versus 93,5 Monate. Eine Analyse der Patienten des MD Anderson Cancer Centers in den USA beschäftigte sich mit dem geringeren Therapieerfolg einer Anti-EGFR-Therapie in Assoziation mit der rechtsseitigen Lokalisation (3). Der prädiktive Effekt wird laut dieser Untersuchung von Faktoren, die direkt die Effektivität der Anti-EGFRTherapie betreffen, beispielsweise der BRAF-Mutation, getrieben. Eine Genanalyse zeigte für rechts- versus linksseitige Kolonkarzinome unterschiedliche Genexpressionsmuster, welche den unterschiedlichen Effekt der Anti-EGFRTherapie zumindest zum Teil erklären können und die weiter untersucht werden sollten. Die Hypermethylierung («CIMP high») wurde zudem als unabhängiger Faktor für einen schlechteren Therapieerfolg unter Anti-EGFR-Therapie identifiziert. Immunonkologische Kombination mit Langzeitansprechen Die Phase-II-Studie CheckMate-142 (4) kombinierte die PD-L1-Blockade durch Nivolumab (Opdivo®) mit dem CTLA4-Inhibitor Ipilimumab (Yervoy®) bei Patienten mit metastasiertem Kolorektalkarzinom in 2 Patientenkohorten: Patienten mit Mikrosatellitenstabilität (MSS) und -instabilität (MSI). 100 Patienten mit hoher Mikrosatelliteninstabilität (MSI-H) 18 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3 – KONGRESSAUSGABE SEPTEMBER 2016 ASCO 2016 – 52nd Annual Meeting of the American Society of Clinical Oncology, Chicago, 3. bis 7. Juni 2016 Tabelle: Medianes OS bezüglich der Lokalisation des Primärtumors beim Kolorektalkarzinom in den Studien SWOG 80405 und FIRE-3 (mod. nach Venook et al., ASCO-Jahrestagung 2016) Mutationsstatus Therapie KRAS-Wildtyp n = 1025 Cetuximab Bevacizumab «All RAS-Wildtyp» n = 394 Cetuximab Bevacizumab Tumorlokalisation des Primärtumors rechts medianes OS (Monate) SWOG 80405-Studie n = 293 16,7 24,2 FIRE-3-Studie n = 88 18,3 23,0 Tumorlokalisation des Primärtumors links medianes OS (Monate) n = 732 36,0 31,4 n = 306 38,3 28,0 p-Wert P (angepasst) p < 0,0001 p = 0,01 p < 0,00001 p = 0,038 erhielten eine Monotherapie mit Nivolumab (3 mg/kg, q2w) oder eine Kombination von Nivolumab (3 mg/kg) plus Ipilimumab (1 mg/kg), q3w, über 4 Zyklen, gefolgt von «Mono-Nivolumab» (3 mg/ kg, q2w). Die Patienten hatten wenigstens vorher eine Therapielinie erhalten. Primärer Endpunkt war das Ansprechen nach RECIST-Kriterien. Ein Ansprechen wurde bei 25,5% der Patienten im Monotherapiearm und bei 33,3% im Kombinationsarm gesehen – sowie eine Stabilisierung der Erkrankung bei 29,8% und 51,9% der Patienten. Die mediane Zeit bis zum Ansprechen betrug 2,12 Monate respektive 2,73 Monate. Die mediane Dauer des Ansprechens war in beiden Studienarmen noch nicht erreicht. Das progressionsfreie Überleben betrug im «Nivolumab-Mono-Arm» median 5,3 Monate. 45,9% der Patienten waren nach 6,9 und 12 Monaten ohne Progress. Auch unter der Kombination, die mit weniger langen Nachbeobachtungszeiten ausgewertet wurde, sieht man die Andeutung des Plateaus bei 66,6%. Das OS betrug unter Monotherapie median 17,1 Monate mit einer OSRate von 75,0% nach 6 Monaten und 65,6% nach 9 und 12 Monaten. Im Kombinationsarm betrugen die 6- und 9-Monats-OS-Raten jeweils 85,1%. Die Nebenwirkungen waren in beiden Studienarmen medizinisch beherrschbar, wenn sie auch häufiger unter Kombinationstherapie auftraten. Grad-3- bis -4-Nebenwirkungen traten bei 14,3% respektive 26,7% der Patienten auf. 2,9% der Patienten unter Nivolumab-Monotherapie und 13,3% der Patienten im Kombinationsarm brachen die Therapie aufgrund der Nebenwirkungen ab. Vielversprechende Kombination von zielgerichteter und Immuntherapie Die Kombination von einem MEK-Inhibitor, der intratumorale T-Zellen akkumulieren und MHC I hochregulieren kann, mit der PD-L1-Blockade zur Erreichung andauernder Tumorremissionen ist ein vielversprechender Ansatz bei diversen Tumorentitäten. In einer Phase-Ib-Studie wurde daher bei soliden Tumoren, unter anderem dem KRAS-mutierten metastasierten Kolorektalkarzinom (mCRC), die Kombination von Cobimetinib (20, 40 und 60 mg) (Cotellic®) plus Atezolizumab auf Sicherheit und klinische Aktivität untersucht (5). Es wurden 23 Patienten mit metastasiertem Kolorektalkarzinom (mCRC) eingeschlossen. Alle Patienten wiesen Nebenwirkungen auf, 35% zeigten Grad3-Nebenwirkungen. Bei 4 Patienten (17%) wurde die Cobimetinib-Therapie aufgrund der Nebenwirkungen abgebrochen. Ein Ansprechen wurde bei 4 Patienten beobachtet, und bei weiteren 5 Patien- ten stabilisierte sich die Erkrankung. Die mediane Zeit bis zum ersten Ansprechen betrug 3,7 Monate, die mediane Dauer des Ansprechens war noch nicht erreicht. Auch Patienten mit stabiler Erkrankung als Kriterium für bestes Ansprechen zeig- ten eine andauernde Tumorkontrolle (≥ 6 Monate). Nach 6 Monaten lebten noch 72% der Studienteilnehmer. Aufgrund der vielversprechenden Er- gebnisse wurde die Phase-Ib-Studie beim mCRC erweitert. Eine Phase-III-Stu- die der Kombination von Cobimetinib mit Atezolizumab beim chemorefrak- tären mCRC ist offen für die Rekrutierung (NCT02788279). I Ine Schmale Referenzen: 1. Venook AP et al.: Impact of primary (1°) tumor location on overall survival (OS) and progression-free survival (PFS) in patients with metastatic colorectal cancer (mCRC): Analysis of CALG/SWOG 80405 (Alliance). ASCO 2016, Vortrag, Abstr. #3504. 2. Schrag D et al.: The relationship between primary tumor sidedness and prognosis in colorectal cancer. ASCO 2016, Vortrag, Abstr. #3505. 3. Lee MS et al.: Association of primary (1°) site and molecular features with progression-free survival (PFS) and overall survival (OS) of metastatic colorectal cancer (mCRC) after anti-epidermal growth factor receptor (αEGFR) therapy. ASCO 2016, Vortrag, Abstr. #3506. 4. Overman MJ et al.: Nivolumab ± ipilimumab in treatment (tx) of patients with metastatic colorectal cancer (mCRC) with and without high microsatellite instability (MSIH): CheckMate-142 interim results. ASCO 2016, Vortrag, Abstr. #3501. 5. Bendell JC et al.: Clinical activity and safety of cobimetinib and atezolizumab in colorectal cancer. ASCO 2016, Vortrag, Abstr. #3502. SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3 – KONGRESSAUSGABE SEPTEMBER 2016 19