Transkript
Im Fokus: Targeted & ImmunoTherapies
Radioimmuntherapie – die neue Strategie im Kampf gegen Krebs?
Wirkprinzipien, Therapiekonzepte und (prä-)klinische Studiendaten
Die Radioimmuntherapie ist die Kombination aus Bestrahlungs- und Immuntherapie bei Malignomen. Da rund 50% aller Tumorpatienten eine Strahlentherapie erhalten, ist es immer wichtiger geworden zu evaluieren, wie sich beide Therapiearten gegenseitig beeinflussen und ob durch die Kombination verbesserte Wirksamkeit erreicht werden kann. Dieser Artikel vermittelt Basiswissen zur Radioimmuntherapie sowie eine Übersicht über relevante Daten aus der Präklinik und Klinik.
MARKUS GLATZER, PAUL MARTIN PUTORA, LUDWIG PLASSWILM
SZO 2016; 2: 10–14.
Markus Glatzer Paul Martin Putora Ludwig Plasswilm
Die alleinige Immuntherapie ist schon länger im Mittelpunkt des onkologischen Interesses. In präklinischen Studien wurde vor Jahren bereits die Aktivierung immunmodulatorischer Mechanismen auch durch Strahlentherapie nachgewiesen.
Immunogenes Potenzial der Radiotherapie
Der abskopale Effekt Bei der Radiotherapie kommt es zum Einsatz von ionisierenden Strahlen, die zu physikalischen und chemischen Veränderungen in der Zelle führen. Die ionisierende Strahlung führt einerseits zu direkten Strahlenschäden an der DNA, andererseits kommt es zur Ionisation und Anregung von Atomen und Molekülen mit Bildung von Radikalen und Störung wichtiger Makromolekülen. Es gibt aber immer mehr Beobachtungen, die zeigen, dass neben dem direkten Effekt der Bestrahlung auf den Tumor auch komplexe immunmodulatorische Vorgänge eine wichtige Rolle spielen (31). Eine interessante Interaktion ist der sogenannte «abskopale Effekt» (1), der vereinzelt in Form von Fallberichten, vor allem beim metastasierten Melanom, dokumentiert wurde (Tabelle). Erstmals beschrieben
ABSTRACT
Radioimmunotherapy – new strategy fighting against cancer?
Radioimmunotherapy is the combination of radio- and immunotherapy in the management of malignant diseases. There is evidence that radiotherapy alone can influence the immune system in a positive way to fight against tumour cells. Approximately every second cancer patient undergoes radiation therapy, therefore the understanding of interaction between these treatment modalities has become increasingly important. This article provides an overview of radioimmunotherapy basics and of relevant preclinical and clinical data.
Keywords: radioimmunotherapy, radiotherapy, checkpoint, abscopal effect.
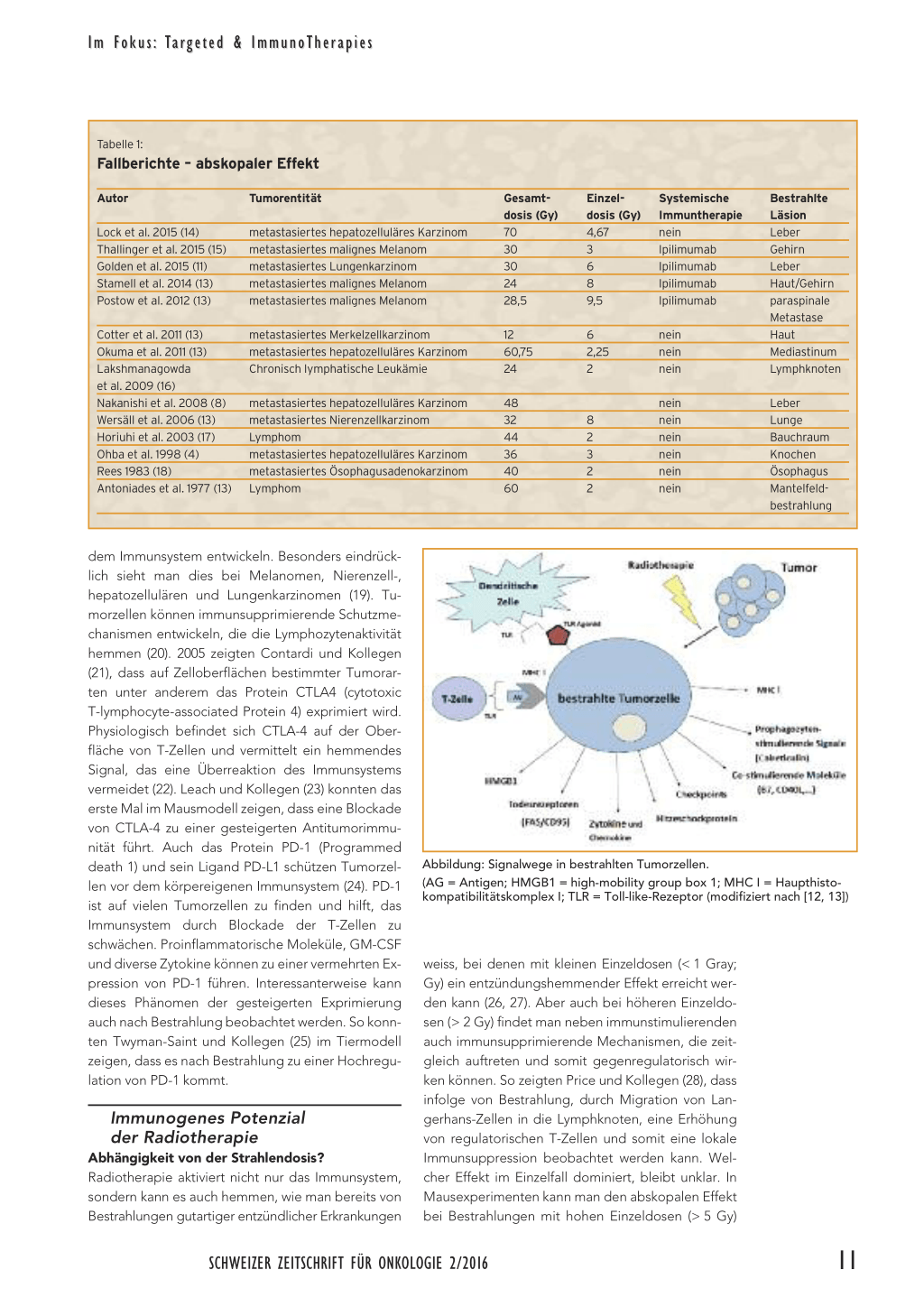
wurde dieser Effekt 1953 von Mole als «Reaktion in einer vom Bestrahlungsort entfernten Läsion» (3). Konkret versteht man hierunter die systemische Wirkung der lokalen Strahlentherapie in Folge von Immunreaktionen und einem daraus resultierenden Tumoransprechen an nicht bestrahlten Orten. Zum einen kommt es nach einer Bestrahlung zu einer starken Freisetzung von Zytokinen (u.a. Tumornekrosefaktor [TNF], Interleukine [IL], Granulozyten-MonozytenKolonie-stimulierender Faktor; GM-CSF), die eine antitumorale, humorale Immunantwort auslösen (4–8), zum anderen kommt es durch Bestrahlung am Tumor zur Freisetzung von Tumorantigenen, die dann, vermittelt durch dendritische Zellen, eine Aktivierung von T-Lymphozyten auslösen und somit das körpereigene Immunsystem zur Bekämpfung des Tumors hinzuziehen (9). Zusätzlich verstärkt eine Hochregulation von Calreticulin und eine Freisetzung von High-Mobility-Group-Protein B1 (HMGB1) die Aktivierung von dendritischen Zellen (Abbildung) (10). Prospektive Studien, die den abskopalen Effekt zeigen, gibt es sehr wenige; erwähnt sei hier eine Arbeit von Golden (11), der in einer «Proof of principle»-Arbeit nachweisen konnte, dass es einen abskopalen Effekt gibt, dass dieser aber nicht bei allen untersuchten Patienten aufgetreten ist.
Die «schlaue» Tumorzelle
Warum kann nicht immer ein abskopaler Effekt beobachtet werden? Warum wird nicht jeder Tumor vom Immunsystem effektiv angegriffen? Das immunologische Mikromilieu in der und um die Tumorzelle ist sehr komplex und wurde noch nicht vollständig erforscht. Je mehr Mutationen in einem Tumor stattfinden, desto schneller und besser können Tumorzellen Schutzmechanismen gegenüber
10 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2016
Im Fokus: Targeted & ImmunoTherapies
Tabelle 1:
Fallberichte – abskopaler Effekt
Autor
Tumorentität
Lock et al. 2015 (14) Thallinger et al. 2015 (15) Golden et al. 2015 (11) Stamell et al. 2014 (13) Postow et al. 2012 (13)
metastasiertes hepatozelluläres Karzinom metastasiertes malignes Melanom metastasiertes Lungenkarzinom metastasiertes malignes Melanom metastasiertes malignes Melanom
Cotter et al. 2011 (13) Okuma et al. 2011 (13) Lakshmanagowda et al. 2009 (16) Nakanishi et al. 2008 (8) Wersäll et al. 2006 (13) Horiuhi et al. 2003 (17) Ohba et al. 1998 (4) Rees 1983 (18) Antoniades et al. 1977 (13)
metastasiertes Merkelzellkarzinom metastasiertes hepatozelluläres Karzinom Chronisch lymphatische Leukämie
metastasiertes hepatozelluläres Karzinom metastasiertes Nierenzellkarzinom Lymphom metastasiertes hepatozelluläres Karzinom metastasiertes Ösophagusadenokarzinom Lymphom
Gesamtdosis (Gy) 70 30 30 24 28,5
12 60,75 24
Einzeldosis (Gy) 4,67 3 6 8 9,5
Systemische Immuntherapie nein Ipilimumab Ipilimumab Ipilimumab Ipilimumab
6 nein 2,25 nein 2 nein
Bestrahlte Läsion Leber Gehirn Leber Haut/Gehirn paraspinale Metastase Haut Mediastinum Lymphknoten
48 nein 32 8 nein 44 2 nein 36 3 nein 40 2 nein 60 2 nein
Leber Lunge Bauchraum Knochen Ösophagus Mantelfeldbestrahlung
dem Immunsystem entwickeln. Besonders eindrücklich sieht man dies bei Melanomen, Nierenzell-, hepatozellulären und Lungenkarzinomen (19). Tumorzellen können immunsupprimierende Schutzmechanismen entwickeln, die die Lymphozytenaktivität hemmen (20). 2005 zeigten Contardi und Kollegen (21), dass auf Zelloberflächen bestimmter Tumorarten unter anderem das Protein CTLA4 (cytotoxic T-lymphocyte-associated Protein 4) exprimiert wird. Physiologisch befindet sich CTLA-4 auf der Oberfläche von T-Zellen und vermittelt ein hemmendes Signal, das eine Überreaktion des Immunsystems vermeidet (22). Leach und Kollegen (23) konnten das erste Mal im Mausmodell zeigen, dass eine Blockade von CTLA-4 zu einer gesteigerten Antitumorimmunität führt. Auch das Protein PD-1 (Programmed death 1) und sein Ligand PD-L1 schützen Tumorzellen vor dem körpereigenen Immunsystem (24). PD-1 ist auf vielen Tumorzellen zu finden und hilft, das Immunsystem durch Blockade der T-Zellen zu schwächen. Proinflammatorische Moleküle, GM-CSF und diverse Zytokine können zu einer vermehrten Expression von PD-1 führen. Interessanterweise kann dieses Phänomen der gesteigerten Exprimierung auch nach Bestrahlung beobachtet werden. So konnten Twyman-Saint und Kollegen (25) im Tiermodell zeigen, dass es nach Bestrahlung zu einer Hochregulation von PD-1 kommt.
Immunogenes Potenzial der Radiotherapie
Abhängigkeit von der Strahlendosis? Radiotherapie aktiviert nicht nur das Immunsystem, sondern kann es auch hemmen, wie man bereits von Bestrahlungen gutartiger entzündlicher Erkrankungen
Abbildung: Signalwege in bestrahlten Tumorzellen. (AG = Antigen; HMGB1 = high-mobility group box 1; MHC I = Haupthistokompatibilitätskomplex I; TLR = Toll-like-Rezeptor (modifiziert nach [12, 13])
weiss, bei denen mit kleinen Einzeldosen (< 1 Gray; Gy) ein entzündungshemmender Effekt erreicht werden kann (26, 27). Aber auch bei höheren Einzeldosen (> 2 Gy) findet man neben immunstimulierenden auch immunsupprimierende Mechanismen, die zeitgleich auftreten und somit gegenregulatorisch wirken können. So zeigten Price und Kollegen (28), dass infolge von Bestrahlung, durch Migration von Langerhans-Zellen in die Lymphknoten, eine Erhöhung von regulatorischen T-Zellen und somit eine lokale Immunsuppression beobachtet werden kann. Welcher Effekt im Einzelfall dominiert, bleibt unklar. In Mausexperimenten kann man den abskopalen Effekt bei Bestrahlungen mit hohen Einzeldosen (> 5 Gy)
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2016
11
Im Fokus: Targeted & ImmunoTherapies
häufiger nachweisen als bei normalfraktionierten Bestrahlungen (2 Gy Einzeldosis). Man sah bei hypofraktioniert (weniger Fraktionen mit höherer Einzeldosis) bestrahlten Mäusen einen vermehrten Anstieg einer CD8+ T-Zell (zytotoxische T-Zelle)-Antwort (29, 30). Schaue und Kollegen (31) untersuchten Mäuse mit malignen Melanomen, die sie mit 15 Gy in unterschiedlichen Fraktionierungen bestrahlten. Dabei konnten sie zeigen, dass Einzeldosen höher als 5 Gy zu einem immunstimulierenden Effekt mit deutlichem Anstieg der T-Zell-Aktivität führen. Im Moment gibt es ausserhalb von Mausmodellen keine eindeutigen Daten zur Beantwortung der Frage, welche Strahlendosis respektive welches Fraktionierungsschema am besten geeignet ist, um die optimale Immunantwort auszulösen.
Kombination von Immuntherapie und Radiotherapie
In den vergangenen Jahrzehnten wurden immer mehr Rezeptoren auf Oberflächen von T-Zellen und auch auf Tumorzellen, sogenannte «Immun-Checkpoints», untersucht, die das Immunsystem über kostimulierende und inhibierende Signale regulieren (32–34). Durch die Blockade bestimmter Checkpoints kann die gegen den Tumor gerichtete Immunantwort verstärkt werden. In grossen klinischen Studien haben insbesondere folgende zwei CheckpointBlocker gute Ergebnisse gezeigt: Anti-PD-1/PDL-1Blocker (z.B. Pembrolizumab, Nivolumab, Avelumab, Atezolizumab, Durvalumab) und CTLA-4-Blocker (z.B. Ipilimumab, Tremelimumab).
CTLA-4-Blocker und Radiotherapie CTLA-4 wird unter anderem auf der Oberfläche von bestrahlten Tumorzellen exprimiert und ist in der Lage, eine Immunantwort zu hemmen. Die Überlegung ist nun, dieses Protein zu blockieren, um dem Immunsystem freien Lauf zu lassen. Die bekannteste Substanz, die diesbezüglich bis jetzt im klinischen Alltag zum Einsatz kommt, ist Ipilimumab. In zwei prospektiv randomisierten Studien konnte bei Patienten mit metastasierten malignen Melanom unter Einsatz von Ipilimumab eine signifikante Verbesserung im Gesamtüberleben nachgewiesen werden (35, 36). In präklinischen Untersuchungen am Mausmodell konnte ein synergistischer Effekt beim kombinierten Einsatz von Strahlentherapie und CTLA-4-Blockade, im Sinne eines abskopalen Effektes, beobachtet werden (37). Auch Formenti und Kollegen (38) beschrieben in Folge einer zusätzlichen Blockade von CTLA-4 eine verbesserte Immunantwort. Einige Fallberichte (Tabelle) geben Hinweise darauf, dass dieser Synergismus auch im Menschen beobachtet werden kann; grosse klinische Studien fehlen aber. Die bisherigen klinischen Studien, die gezielt die Kombination von Checkpoint-Inhibitoren und Radio-
therapie untersucht haben, konnten noch keine signifikanten Überlebensvorteile zeigen. Zwar gibt es retrospektive Analysen, die einen Benefit beschreiben (39), in prospektiven Analysen wartet man aber noch auf die erhofften Resultate. So wurde beispielsweise in einer Phase-I/II-Studie der kombinierte Einsatz von Ipilimumab und Bestrahlung beim ossär metastasierten kastrationsresistenten Prostatakarzinom untersucht. Bis zu drei Metastasen wurden zwei Tage vor dem Start mit Ipilimumab mit 1 x 8 Gy bestrahlt. Das Nebenwirkungsprofil war ähnlich dem in der Gruppe ohne Radiotherapie; die Tumorkontrolle, gemessen am Verlauf des PSA-(Prostata-spezifisches Antigen), unterschied sich nicht signifikant (40).
PD-L1-Blocker und Radiotherapie PD-L1-Blocker verhindern die Interaktion zwischen PD-1 und seinem Liganden PD-L1. PD-1 hemmt die durch T-Zellen vermittelte, gegen den Krebs gerichtete Immunantwort. Ähnlich wie Ipilimumab versetzen somit Anti-PD1/PDL1-Antikörper das Immunsystem des Patienten in die Lage, den Tumor selbst zu attackieren. Anti-PD-1-Antikörper und Anti-PD-L1Antikörper werden derzeit bei verschiedenen Tumorarten klinisch geprüft. In präklinischen Studien zeigen sich vielversprechende Ergebnisse (25) vor allem in Kombination mit CTLA-4-Blockern und Radiotherapie. In Mammakarzinom-Mausmodellen zeigte sich unter Blockade von PD-L1 in Kombination mit antiOX40 und Bestrahlung eine komplette Remission des Tumors (41). Nivolumab befindet sich bereits im klinischen Einsatz, nach guten Ergebnissen mit signifikanter Verbesserung im Gesamtüberleben in Phase-III-Studien beim fortgeschrittenen Lungenkarzinom (42), fortgeschrittenen Melanom (43) und beim fortgeschrittenen/metastasierten Nierenzellkarzinom (44). Ergebnisse aus prospektiven Phase-III-Studien, die gezielt den Einsatz von Nivolumab in Kombination mit einer Radiotherapie untersucht haben, gibt es bis dato nicht; laufende Studien (u.a ClinicalTrials.gov: NCT02125461, NCT00828009) werden uns in den nächsten Jahren hoffentlich mehr Aufschluss geben.
Weitere Ansatzpunkte Neben CTLA-4- und PD-(L)1-Blockern gibt es auch noch weitere ko-stimulierende und ko-inhibierende Moleküle wie OX40, CD137, CD40 und andere (45). Ein interessanter Ansatzpunkt ist die Kombination von Radiotherapie und Vakzinierung mit dendritischen Zellen (46). Präklinische, aber auch klinische Studien konnten zeigen, dass die Kombination von Radiotherapie und Injektion dendritischer Zellen zu einem verbesserten antitumoralen Effekt in Form einer Erhöhung der Zahl von T-Zellen im Tumor führt (47). Zukünftige Studien werden zeigen, welche Angriffspunkte und Kombinationen sich bewähren.
12 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2016
Im Fokus: Targeted & ImmunoTherapies
Nebenwirkungen
Immunmediierte Nebenwirkungen haben in der Regel vier Hauptmanifestationen: Haut (Exanthem), Gastrointestinaltrakt (Diarrhö, Kolitis), Leber (Hepatitis) und das endokrine System (Hypophysitis, Thyroiditis, Nebenniereninsuffizienz etc.). Es können aber auch andere Organe betroffen sein (48, 49). Immungetriggerte Nebenwirkungen sind relativ häufig. Unter Ipilimumab entwickeln zum Beispiel mehr als die Hälfte aller Patienten Nebenwirkungen (50). Unter Nivolumab ist das tendenziell seltener, aber auch hier reagieren viele Patienten (51). Auch wenn Nebenwirkungen häufig auftreten, so sind diese meist niedriggradig und bei rechtzeitigem Erkennen in der Regel mit Kortison gut zu behandeln.
Nebenwirkungen bei Kombinationstherapie Vieles in der Radioimmuntherapie ist noch unerforscht, und potenzielle Nebenwirkungen sind sehr schwer abzuschätzen. In wenigen retrospektiven Beobachtungen, basierend auf einer Radiotherapie in Kombination mit Ipilimumab, waren die Nebenwirkungen nicht signifikant erhöht im Vergleich zu vorhanden Daten aus Ipilimumab-Studien ohne Radiotherapie (35, 52). Geht man aber von der Annahme aus, dass Immuntherapie und Radiotherapie in Kombination den Therapieeffekt verbessern, so ist dennoch möglicherweise auch das Nebenwirkungsprofil erhöht. Es gibt wenige Fallstudien, die gezeigt haben, dass in Kombination von Ipilimumab mit einer stereotaktischen Hirnbestrahlung vermehrt Krampfanfälle aufgetreten sind (53). Um mehr therapeutische Sicherheit mit der kombinierten Anwendung von Radioimmuntherapie zu gewinnen, sind zwingend prospektive Studien notwendig.
Schlussfolgerung
Die Therapie von Tumorerkrankungen stellt eine grosse Herausforderung in der Medizin dar. Besonders das komplexe Mikromilieu in und um Tumorzellen bietet viele potenziell therapeutisch nutzbare Angriffspunkte. Mögliche synergistische Effekte zwischen Radio- und Immuntherapie könnten in den nächsten Jahren einen Fortschritt in der Behandlung bestimmter Tumorerkrankungen bringen. So kann man einerseits mit Bestrahlung das Immunsystem stimulieren, andererseits mit dem Einsatz einer gleichzeitigen Checkpoint-Blockade immunhemmende Mechanismen ausschalten, um den immunmodulierenden Ansatz zu optimieren. Auch wenn es etliche präklinische Modelle hierzu gibt, ist vieles noch unerforscht. Insbesondere gilt es, auch im klinischen Alltag herauszufinden: L was die in diesem Kontext ideale Bestrahlungs-
dosis ist; L in welcher Reihenfolge man Radiotherapie und
Immuntherapie durchführen sollte;
L welche Patientengruppen von einer kombinierten Therapie profitieren.
Mögliche Nebenwirkungen einer kombinierten Radioimmuntherapie müssen weiter beobachtet werden. Auch wenn man bisher keine Häufung schwerer Nebenwirkungen gesehen hat, beim Einsatz in der Klinik muss beachtet werden, dass dieser therapeutische Ansatz noch am Anfang steht und wir dringend auf weitere klinische Studien angewiesen sind. L
Merkpunkte
L Radiotherapie und Immuntherapie können sich in
der Kombination ergänzen und den antitumoralen Effekt des Immunsystems verstärken.
L Unter «abskopalem Effekt» versteht man eine
Tumorregression an nicht bestrahlten Orten infolge von radiogen induzierter Immunantwort.
L PD-(L)1-Blocker und CTLA-4-Blocker kommen im
klinischen Alltag derzeit am häufigsten zum Einsatz und können vor allem beim fortgeschrittenen malignen Melanom, Nierenzellkarzinom und Lungenkarzinom zu einer Verbesserung des Gesamtüberlebens beitragen.
L Nebenwirkungen unter Immuntherapie sind häufig,
meistens jedoch nur von Grad 1 bis 2. Vermehrte Nebenwirkungen in Kombination mit einer Radiotherapie sind bisher in prospektiven Studien nicht beschrieben, aber insgesamt nicht ausreichend untersucht worden.
Dr. med. Markus Glatzer E-Mail: markus.glatzer@kssg.ch
Dr. med. Paul Martin Putora PhD MA BSc E-Mail: paulmartin.putora@kssg.ch
Prof. Dr. med. Ludwig Plasswilm E-Mail: ludwig.plasswilm@kssg.ch
Klinik für Radio-Onkologie Kantonsspital St. Gallen 9007 St. Gallen
Interessenkonflikte: keine.
14 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 2/2016
Im Fokus: Targeted & ImmunoTherapies
Quellen:
1. Delaney G, Jacob S, Featherstone C, Barton M: The role of radiotherapy in cancer treatment: estimating optimal utilization from a review of evidence-based clinical guidelines. Cancer 2005; 104: 1129–1137.
2. Demaria S, Ng B, Devitt ML, et al.: Ionizing radiation inhibition of distant untreated tumors (abscopal effect) is immune mediated. Int J Radiat Oncol Biol Phys 2004; 58: 862–870.
3. Mole RH: Whole body irradiation; radiobiology or medicine? Br J Radiol 1953; 26: 234–241.
4. Ohba K, Omagari K, Nakamura T, et al.: Abscopal regression of hepatocellular carcinoma after radiotherapy for bone metastasis. Gut 1998; 43: 575–577.
5. Moret-Tatay I, Diaz J, et al.: Complete tumor prevention by engineered tumor cell vaccines employing nonviral vectors. Cancer Gene Ther 2003; 10: 887–897.
6. Tatsumi T, Huang J, Gooding WE, et al.: Intratumoral delivery of dendritic cells engineered to secrete both interleukin (IL)-12 and IL-18 effectively treats local and distant disease in association with broadly reactive Tc1-type immunity. Cancer Res 2003; 63: 6378–6386.
7. Hillman GG, Slos P, Wang Y, et al.: Tumor irradiation followed by intratumoral cytokine gene therapy for murine renal adenocarcinoma. Cancer Gene Ther 2004; 11: 61–72.
8. Nakanishi M, Chuma M, Hige S, Asaka M: Abscopal effect on hepatocellular carcinoma. Am J Gastroenterol 2008; 103: 1320–1321.
9. Apetoh L, Ghiringhelli F, Tesniere A, Obeid M, et al.: Toll-like receptor 4-dependent contribution of the immune system to anticancer chemotherapy and radiotherapy. Nat Med 2007; 13: 1050–1059.
10. Gameiro SR, Jammeh ML, Wattenberg MM, Tsang KY, Ferrone S, Hodge JW: Radiation-induced immunogenic modulation of tumor enhances antigen processing and calreticulin exposure, resulting in enhanced T-cell killing. Oncotarget 2014;5: 403–416.
11. Golden EB, Chhabra A, Chachoua A, et al.: Local radiotherapy and granulocyte-macrophage colony-stimulating factor to generate abscopal responses in patients with metastatic solid tumours: a proof-of-principle trial. Lancet Oncol 2015; 16: 795–803.
12. Sharabi AB, Lim M, DeWeese TL, Drake CG: Radiation and checkpoint blockade immunotherapy: radiosensitisation and potential mechanisms of synergy. Lancet Oncol 2015; 16: e498–509.
13. de la Cruz-Merino L, Illescas-Vacas A, Grueso-Lopez A, et al.: Cancer Immunotherapies Spanish G. Radiation for Awakening the Dormant Immune System, a Promising Challenge to be Explored. Front Immunol 2014; 5: 102.
14. Lock M, Muinuddin A, Kocha WI, Dinniwell R, Rodrigues G, D’Souza D: Abscopal Effects: Case Report and Emerging Opportunities. Cureus 2015; 7: e344.
15. Thallinger C, Prager G, Ringl H, Zielinski C: Abscopal effect in the treatment of malignant melanoma. Hautarzt 2015; 66: 545–548.
16. Lakshmanagowda PB, Viswanath L, et al.: Abscopal effect in a patient with chronic lymphocytic leukemia during radiation therapy: a case report. Cases J 2009; 2: 204.
17. Horiuhi T, Nomura J, Okuda M, Ichinohasama R: Abscopal effect of small intestinal NK/T-cell lymphoma. Rinsho Ketsueki 2003; 44: 940–945.
18. Rees GJ, Ross CM: Abscopal regression following radiotherapy for adenocarcinoma. Br J Radiol 1983; 56: 63–66.
19. Alexandrov LB, Nik-Zainal S, Wedge DC, Aparicio SA, Behjati S, Biankin AV, Bignell GR, Bolli N, Borg A, et al.: Signatures of mutational processes in human cancer. Nature 2013; 500: 415–421.
20. Tang C, Wang X, Soh H, Seyedin S, et al.: Combining radiation and immunotherapy: a new systemic therapy for solid tumors? Cancer Immunol Res 2014; 2: 831–838.
21. Contardi E, Palmisano GL, Tazzari PL, et al.: CTLA-4 is constitutively expressed on tumor cells and can trigger apoptosis upon ligand interaction. Int J Cancer 2005; 117: 538–550.
22. Sansom DM: CD28, CTLA-4 and their ligands: who does what and to whom? Immunology 2000; 101: 169–177.
23. Leach DR, Krummel MF, Allison JP: Enhancement of antitumor immunity by CTLA-4 blockade. Science 1996;271: 1734–1736.
24. He J, Hu Y, Hu M, Li B: Development of PD-1/PD-L1 Pathway in Tumor Immune Microenvironment and Treatment for NonSmall Cell Lung Cancer. Sci Rep 2015; 5: 13110.
25. Twyman-Saint Victor C, Rech AJ, et al.: Radiation and dual checkpoint blockade activate non-redundant immune mechanisms in cancer. Nature 2015; 520: 373–377.
26. Rodel F, Hofmann D, Auer J, Keilholz L, Rollinghoff M, Sauer R, Beuscher HU: The anti-inflammatory effect of low-dose radiation therapy involves a diminished CCL20 chemokine expression and granulocyte/endothelial cell adhesion. Strahlenther Onkol 2008; 184: 41–47.
27. Rodel F, Frey B, Gaipl U, Keilholz L, et al.: Modulation of inflammatory immune reactions by low-dose ionizing radiation: molecular mechanisms and clinical application. Curr Med Chem 2012; 19: 1741–1750.
28. Price JG, Idoyaga J, Salmon H, Hogstad B, et al.: CDKN1A regulates Langerhans cell survival and promotes Treg cell generation upon exposure to ionizing irradiation. Nat Immunol 2015; 16: 1060–1068.
29. Camphausen K, Moses MA, Menard C, et al.: Radiation abscopal antitumor effect is mediated through p53. Cancer Res 2003; 63: 1990–1993.
30. Chakravarty PK, Guha C, Alfieri A, Beri V, et al.: Flt3L therapy following localized tumor irradiation generates long-term protective immune response in metastatic lung cancer: its implication in designing a vaccination strategy. Oncology 2006; 70: 245–254.
31. Schaue D, Ratikan JA, Iwamoto KS, McBride WH: Maximizing tumor immunity with fractionated radiation. Int J Radiat Oncol Biol Phys 2012; 83: 1306–1310.
32. Greenwald RJ, Freeman GJ, Sharpe AH: The B7 family revisited. Annu Rev Immunol 2005; 23: 515–548.
33. Zou W, Chen L: Inhibitory B7-family molecules in the tumour microenvironment. Nat Rev Immunol 2008; 8: 467–477.
34. Pardoll DM: The blockade of immune checkpoints in cancer immunotherapy. Nat Rev Cancer 2012; 12: 252–264.
35. Hodi FS, O’Day SJ, McDermott DF, Weber RW, et al.: Improved survival with ipilimumab in patients with metastatic melanoma. N Engl J Med 2010; 363: 711–723.
36. Robert C, Thomas L, Bondarenko I, O’Day S, Weber J, et al.: Ipilimumab plus dacarbazine for previously untreated metastatic melanoma. N Engl J Med 2011; 364: 2517–2526.
37. Dewan MZ, Galloway AE, Kawashima N, et al.: Fractionated but not single-dose radiotherapy induces an immune-mediated abscopal effect when combined with anti-CTLA-4 antibody. Clin Cancer Res 2009; 15: 5379–5388.
38. Formenti SC, Demaria S: Radiation therapy to convert the tumor into an in situ vaccine. Int J Radiat Oncol Biol Phys 2012; 84: 879–880.
39. Barker CA, Postow MA: Combinations of radiation therapy and immunotherapy for melanoma: a review of clinical outcomes. Int J Radiat Oncol Biol Phys 2014;88: 986–997.
Im Fokus: Targeted & ImmunoTherapies
40. Slovin SF, Higano CS, Hamid O, Tejwani S, Harzstark A, Alumkal JJ, Scher HI, Chin K, Gagnier P, McHenry MB, Beer TM: Ipilimumab alone or in combination with radiotherapy in metastatic castration-resistant prostate cancer: results from an open-label, multicenter phase I/II study. Ann Oncol 2013; 24: 1813–1821.
41. Deng L, Liang H, Burnette B, Beckett M, Darga T, Weichselbaum RR, Fu YX: Irradiation and anti-PD-L1 treatment synergistically promote antitumor immunity in mice. J Clin Invest 2014; 124: 687–695.
42. Borghaei H, Paz-Ares L, Horn L, Spigel DR, et al.: Nivolumab versus Docetaxel in Advanced Nonsquamous Non-Small-Cell Lung Cancer. N Engl J Med 2015; 373: 1627–1639.
43. Weber JS, D’Angelo SP, Minor D, Hodi FS, et al.: Nivolumab versus chemotherapy in patients with advanced melanoma who progressed after anti-CTLA-4 treatment (CheckMate 037): a randomised, controlled, open-label, phase 3 trial. Lancet Oncol 2015; 16: 375–384.
44. Motzer RJ, Escudier B, McDermott DF, George S, Hammers HJ, Srinivas S, Tykodi SS, Sosman JA, et al.: (CheckMate I): Nivolumab versus Everolimus in Advanced Renal-Cell Carcinoma. N Engl J Med 2015; 373: 1803–1813.
45. Melero I, Grimaldi AM, Perez-Gracia JL, Ascierto PA: Clinical development of immunostimulatory monoclonal antibodies and opportunities for combination. Clin Cancer Res 2013; 19: 997–1008.
46. Agassi AM, Myslicki FA, Shulman JM, et al.: The promise of combining radiation therapy and immunotherapy: morbidity and toxicity. Future Oncol 2014; 10: 2319–2328.
47. Finkelstein SE, Iclozan C, Bui MM, Cotter MJ, Ramakrishnan R, Ahmed J, Noyes DR, Cheong D, Gonzalez RJ, Heysek RV, Berman C, Lenox BC, et al.: Combination of external beam radiotherapy (EBRT) with intratumoral injection of dendritic cells as neo-adjuvant treatment of high-risk soft tissue sarcoma patients. Int J Radiat Oncol Biol Phys 2012; 82: 924–932.
48. Naidoo J, Page DB, Li BT, Connell LC, et al.: Toxicities of the anti-PD-1 and anti-PD-L1 immune checkpoint antibodies. Ann Oncol 2015; 26: 2375–2391.
49. Savoia P, Astrua C, Fava P: Ipilimumab (anti-CTLA-4 MAb) in the treatment of metastatic melanoma: Effectiveness and toxicity management. Hum Vaccin Immunother 2016: 0.
50. Bertrand A, Kostine M, Barnetche T, Truchetet ME, Schaeverbeke T: Immune related adverse events associated with antiCTLA-4 antibodies: systematic review and meta-analysis. BMC Med 2015; 13: 211.
51. Topalian SL, Hodi FS, Brahmer JR, Gettinger SN, et al.: Safety, activity, and immune correlates of anti-PD-1 antibody in cancer. N Engl J Med 2012;366: 2443–2454.
52. Barker CA, Postow MA, Khan SA, Beal K, Parhar PK, Yamada Y, Lee NY, Wolchok JD: Concurrent radiotherapy and ipilimumab immunotherapy for patients with melanoma. Cancer Immunol Res 2013; 1: 92–98.
53. Hodi FS, Oble DA, Drappatz J, Velazquez EF, et al.: CTLA-4 blockade with ipilimumab induces significant clinical benefit in a female with melanoma metastases to the CNS. Nat Clin Pract Oncol 2008; 5: 557–561.