Transkript
Im Fokus: Multiples Myelom und maligne Lymphome
Morbus-Hodgkin-Lymphome
Geschichtliche Entwicklung der Strahlentherapie
Die Behandlung des Hodgkin-Lymphoms und die Entwicklung der Bestrahlung blicken auf einen gemeinsamen Weg zurück. Nach einer Anfangsphase mit alleiniger Bestrahlung zog die Polychemotherapie als eine effektive Behandlungskomponente in das Therapieregime. Diese Entwicklung gipfelt zurzeit in der Verwendung der intensitätsmodulierten Radiotherapie (IMRT), welche die Strahlenbelastung von Risikoorganen weiter verringern kann. Zudem halten zielgerichtete Medikamente Einzug und können die Behandlungsoptionen revolutionieren.
CHRISTIAN M. BAUES, BEATRIX NAST-KOLB, ROBERT SEMRAU
SZO 2014; 3: 18–22.
Christian M. Baues
Das Hodgkin-Lymphom ist eine seltene Erkrankung und tritt mit einer Inzidenz von 3,1 pro 100 000 Einwohner auf. Wenn es auch häufig als maligne Erkrankung junger Erwachsener wahrgenommen wird, so ist die Altersverteilung zweigipfelig (zwischen 25 und 35 Jahren und zwischen 60 und 75 Jahren). Die Stadieneinteilung wird nach den Ann-Arbor-Kriterien und dem Auftreten bestimmter Risikofaktoren durchgeführt und unterscheidet je nach Anzahl der befallenen Lymphknotenareale frühe, intermediäre und fortgeschrittene Stadien. Wichtige prognostische Klassifikationskriterien sind das Vorliegen einer BSymptomatik, einer hohen Blutsenkungsgeschwindigkeit (BSG) und eines grossen Mediastinaltumors. Die noduläre Sklerose dominiert die histologischen Subtypen mit etwa 80%, vor dem Mischtyp (15%) und dem lymphozytenreichen Hodgkin-Lymphom (NLPHL, 3%).
ABSTRACT
Development of radiotherapy in Hodgkin’s lymphoma
Radiotherapy was a successful milestone in the treatment of Hodgkin’s lymphoma and has seen much development within the last decades. The introduction of chemotherapy added a very effective treatment tool and allowed the reduction of radiotherapy treatment volumes and doses. CT-based treatment planning and clinical use of intensity modulated radiotherapy (IMRT) further improved precision and protection of risk organs. Actually new targeted drugs are entering the field of systemic therapy. This evolution of treatment strategy might end in a revolution of therapy. All in all treatment of Hodgkin’s Lymphoma shows technical and pharmacological improvement over the last decades.
Keywords: Hodgkin Lymphoma, involved site, involved node, radiotherapy, combined modality
Entwicklung der Bestrahlungstechniken
Die Bestrahlung als effektive Behandlungsoption bei Patienten mit einem Hodgkin-Lymphom wird bereits seit vielen Jahrzehnten erfolgreich eingesetzt. In den Anfängen handelte es sich zunächst um eine alleinige Radiotherapie mit ausgedehnter Grossfeldtechnik als total nodale (bzw. extended-field) Radiotherapie (EF-RT). Patienten, die mit diesen Techniken behandelt wurden, litten insbesondere unter gastrointestinalen Nebenwirkungen aufgrund der bestrahlungsinduzierten Mukositis und der Blutbildveränderungen. Trotzdem konnten mit 35 bis 40 Gray (Gy) Bestrahlungsdosis in den frühen Stadien beachtliche Heilungsraten von bis zu 80% erreicht werden (1). Seit den 1970er-Jahren wurde zunehmend eine Kombinationstherapie mit Chemotherapie und Bestrahlung eingesetzt. Erste Medikamente waren StickstoffLoste. Diese Umstellung des Therapiekonzeptes erbrachte eine deutliche Steigerung des «freedom from treatment failure» (FFTF) und vor allem des Gesamtüberlebens für die Patienten. Die daraufhin erfolgte Einführung der konsolidierenden «InvolvedField-Radiotherapie» (IF-RT), also einer Bestrahlung nur der befallenen Lymphknotenstationen und ihren unmittelbar benachbarten Regionen nach erfolgter Chemotherapie, zeigte unverändert gute und sichere Ergebnisse in Bezug auf FFTF und Gesamtüberleben (OS) bei signifikant reduzierter Toxizität (2). Eine stetige Weiterentwicklung in den Studiengenerationen, vor allem der Deutschen HodgkinLymphom-Studiengruppe (GHSG), erbrachte eine zusätzliche Reduktion der Chemotherapieintensität insbesondere bei Patienten mit frühen Stadien.
18 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3/2014
Im Fokus: Multiples Myelom und maligne Lymphome
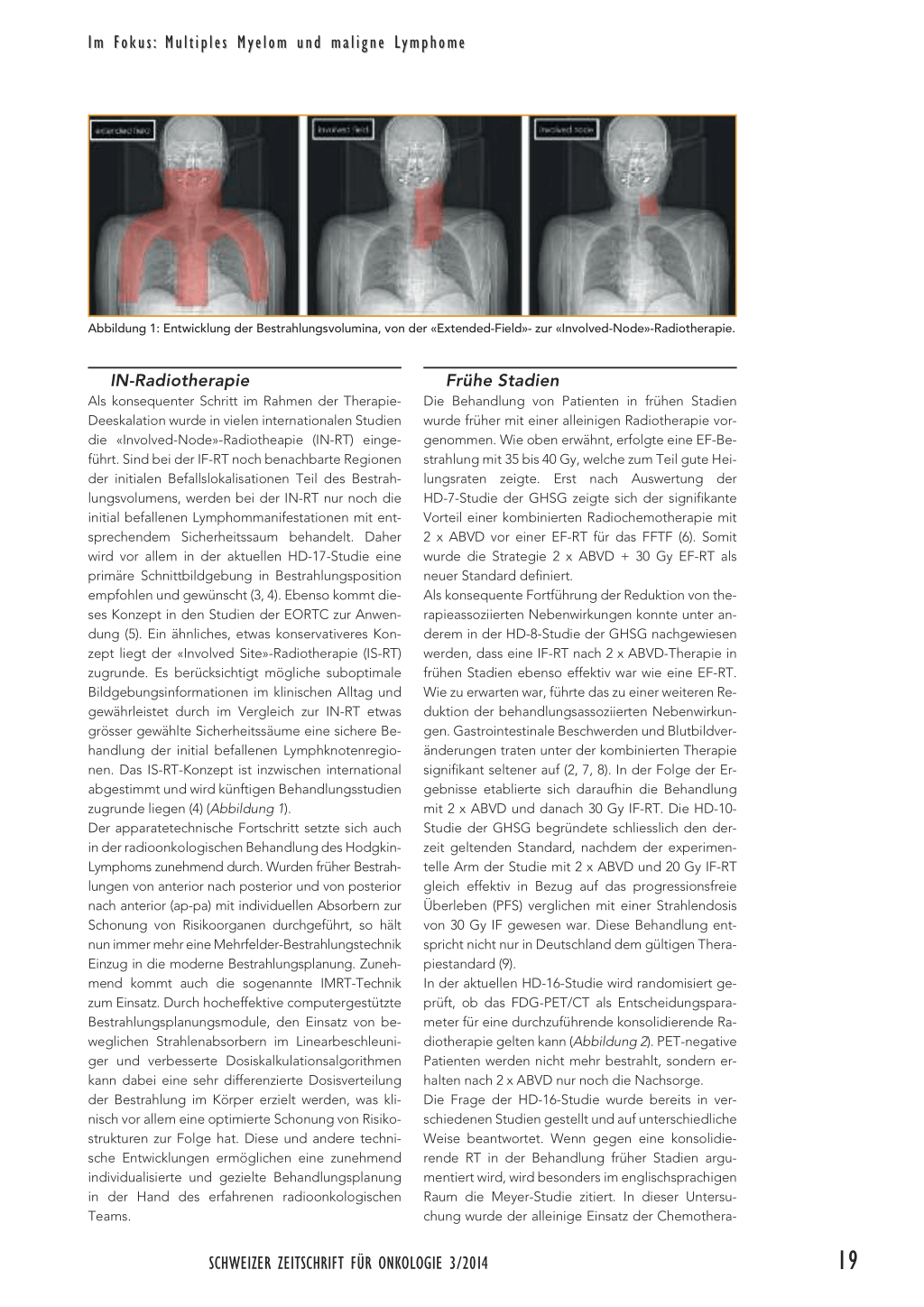
Abbildung 1: Entwicklung der Bestrahlungsvolumina, von der «Extended-Field»- zur «Involved-Node»-Radiotherapie.
IN-Radiotherapie
Als konsequenter Schritt im Rahmen der TherapieDeeskalation wurde in vielen internationalen Studien die «Involved-Node»-Radiotheapie (IN-RT) eingeführt. Sind bei der IF-RT noch benachbarte Regionen der initialen Befallslokalisationen Teil des Bestrahlungsvolumens, werden bei der IN-RT nur noch die initial befallenen Lymphommanifestationen mit entsprechendem Sicherheitssaum behandelt. Daher wird vor allem in der aktuellen HD-17-Studie eine primäre Schnittbildgebung in Bestrahlungsposition empfohlen und gewünscht (3, 4). Ebenso kommt dieses Konzept in den Studien der EORTC zur Anwendung (5). Ein ähnliches, etwas konservativeres Konzept liegt der «Involved Site»-Radiotherapie (IS-RT) zugrunde. Es berücksichtigt mögliche suboptimale Bildgebungsinformationen im klinischen Alltag und gewährleistet durch im Vergleich zur IN-RT etwas grösser gewählte Sicherheitssäume eine sichere Behandlung der initial befallenen Lymphknotenregionen. Das IS-RT-Konzept ist inzwischen international abgestimmt und wird künftigen Behandlungsstudien zugrunde liegen (4) (Abbildung 1). Der apparatetechnische Fortschritt setzte sich auch in der radioonkologischen Behandlung des HodgkinLymphoms zunehmend durch. Wurden früher Bestrahlungen von anterior nach posterior und von posterior nach anterior (ap-pa) mit individuellen Absorbern zur Schonung von Risikoorganen durchgeführt, so hält nun immer mehr eine Mehrfelder-Bestrahlungstechnik Einzug in die moderne Bestrahlungsplanung. Zunehmend kommt auch die sogenannte IMRT-Technik zum Einsatz. Durch hocheffektive computergestützte Bestrahlungsplanungsmodule, den Einsatz von beweglichen Strahlenabsorbern im Linearbeschleuniger und verbesserte Dosiskalkulationsalgorithmen kann dabei eine sehr differenzierte Dosisverteilung der Bestrahlung im Körper erzielt werden, was klinisch vor allem eine optimierte Schonung von Risikostrukturen zur Folge hat. Diese und andere technische Entwicklungen ermöglichen eine zunehmend individualisierte und gezielte Behandlungsplanung in der Hand des erfahrenen radioonkologischen Teams.
Frühe Stadien
Die Behandlung von Patienten in frühen Stadien wurde früher mit einer alleinigen Radiotherapie vorgenommen. Wie oben erwähnt, erfolgte eine EF-Bestrahlung mit 35 bis 40 Gy, welche zum Teil gute Heilungsraten zeigte. Erst nach Auswertung der HD-7-Studie der GHSG zeigte sich der signifikante Vorteil einer kombinierten Radiochemotherapie mit 2 x ABVD vor einer EF-RT für das FFTF (6). Somit wurde die Strategie 2 x ABVD + 30 Gy EF-RT als neuer Standard definiert. Als konsequente Fortführung der Reduktion von therapieassoziierten Nebenwirkungen konnte unter anderem in der HD-8-Studie der GHSG nachgewiesen werden, dass eine IF-RT nach 2 x ABVD-Therapie in frühen Stadien ebenso effektiv war wie eine EF-RT. Wie zu erwarten war, führte das zu einer weiteren Reduktion der behandlungsassoziierten Nebenwirkungen. Gastrointestinale Beschwerden und Blutbildveränderungen traten unter der kombinierten Therapie signifikant seltener auf (2, 7, 8). In der Folge der Ergebnisse etablierte sich daraufhin die Behandlung mit 2 x ABVD und danach 30 Gy IF-RT. Die HD-10Studie der GHSG begründete schliesslich den derzeit geltenden Standard, nachdem der experimentelle Arm der Studie mit 2 x ABVD und 20 Gy IF-RT gleich effektiv in Bezug auf das progressionsfreie Überleben (PFS) verglichen mit einer Strahlendosis von 30 Gy IF gewesen war. Diese Behandlung entspricht nicht nur in Deutschland dem gültigen Therapiestandard (9). In der aktuellen HD-16-Studie wird randomisiert geprüft, ob das FDG-PET/CT als Entscheidungsparameter für eine durchzuführende konsolidierende Radiotherapie gelten kann (Abbildung 2). PET-negative Patienten werden nicht mehr bestrahlt, sondern erhalten nach 2 x ABVD nur noch die Nachsorge. Die Frage der HD-16-Studie wurde bereits in verschiedenen Studien gestellt und auf unterschiedliche Weise beantwortet. Wenn gegen eine konsolidierende RT in der Behandlung früher Stadien argumentiert wird, wird besonders im englischsprachigen Raum die Meyer-Studie zitiert. In dieser Untersuchung wurde der alleinige Einsatz der Chemothera-
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3/2014
19
Im Fokus: Multiples Myelom und maligne Lymphome
Abbildung 2: HD-16-Studie der GHSG für frühe Krankheitsstadien.
bei Patienten mit einem negativen Verlaufs-PET/CT in frühen Stadien sicher durchführbar ist. Der Nichtunterlegenheitsrahmen wurde mit 7% festgesetzt, und bereits in der Zwischenauswertung nach 3 Jahren ist dieser Wert in der Per-Protokoll-Auswertung überschritten. In der ITT-Analyse ist er ebenfalls erreicht, sodass abzuwarten bleibt, ob nach der Endauswertung die Hypothese aufrechterhalten werden kann (12). Zu einem eindeutigen Ergebnis kamen die Kollegen der Cochrane Library mit der Metaanalyse von Herbst und Kollegen. Hier konnte unter Verwendung von fünf randomisierten Studien ein signifikanter Vorteil für die konsolidierende RT nachgewiesen werden (13).
Das Regime 2 x ABVD, danach 20 Gy «Involved-Field»-Radiotherapie, stellt eine
sichere und effektive Therapie in frühen Stadien ohne Risikofaktoren dar.
Abbildung 3: HD-17-Studie der GHSG für intermediäre Stadien.
Abbildung 4: HD-18-Studie der GHSG für fortgeschrittene Krankheitsstadien. pie gegen eine alleinige EF-RT getestet. Im Followup nach 10 Jahren zeigte sich eine erhöhte Sterblichkeit der bestrahlten Patienten. Allerdings gibt es Imbalancen bei der Altersverteilung und der nicht tumorbedingten Mortalität. Des Weiteren wurde eine nicht mehr zeitgemässe RT-Technik (Grossfeldbestrahlung) mit nachgewiesener erhöhter Therapietoxizität verwendet (10, 11). Der Rapid-Trial aus Grossbritannien wurde als Nichtunterlegenheitsstudie geplant. Es sollte gezeigt werden, dass ein Verzicht auf eine konsolidierende RT
Intermediäre Stadien
Die Behandlung der intermediären Stadien basierte zunächst auf denselben Therapiestrategien wie die der frühen Stadien. Allerdings sind die FFTF-Ergebnisse noch nicht zufriedenstellend. In der HD-7-Studie konnte der überlegene Effekt der kombinierten Therapie mit Chemotherapie und anschliessender konsolidierender EF-RT gegenüber der alleinigen RT gezeigt werden. Die Grossfeld-Bestrahlungstechnik wurde dann nach Auswertung der HD-8-Studie durch eine gleichwertige, aber weniger toxische IF-RT ersetzt (2). Mit der Folgestudie HD-11 schloss sich später der Versuch an, die Chemotherapie zu eskalieren, die Bestrahlungsdosis zu deeskalieren, und es wurde zum ersten Mal das Chemotherapieschema BEACOPP mit in das Therapieregime aufgenommen. Zugleich wurde in zwei Behandlungsarmen die Bestrahlungsdosis auf 20 Gy (IF-RT) reduziert. In der Auswertung konnte dann nachgewiesen werden, dass eine Intensivierung der Chemotherapie auf 4 x BEACOPP keinen signifikanten Vorteil erbrachte. Ausserdem konnte eine Reduktion der Bestrahlungsdosis auf 20 Gy nicht sicher erfolgen, insbesondere wenn sie mit ABVD kombiniert wurde. Daher ergab sich eine Standardtherapie, begonnen mit dem Regime 2 x BEACOPPesc + 2 x ABVD und einer konsolidierenden IF-RT mit 30 Gy (14, 15). International, vor allem im englischsprachigen Raum, hat sich allerdings eine Chemotherapie mit 4 x ABVD etabliert. In der aktuellen HD-17-Studie wird im Standardarm eine Chemotherapie mit 2 x BEACOPPesc + 2 x ABVD durchgeführt. Im Anschluss daran erfolgt unabhängig von den FDG-PET-Ergebnissen eine IF-RT mit 30 Gy. Im experimentellen Arm wird bei einer identischen Chemotherapie nach einem negativen Verlaufs-PET auf eine Bestrahlung verzichtet. Fällt diese positiv aus, wird eine IN-RT durchgeführt (Abbildung 3).
20 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3/2014
Im Fokus: Multiples Myelom und maligne Lymphome
In einer aktuellen Veröffentlichung der H-10-Studie der EORTC für intermediäre Stadien wurde ebenfalls untersucht, ob nach einer erfolgten Chemotherapie bei PET-negativem Befund im Zwischenstaging auf eine IF-RT verzichtet werden kann. Die Ergebnisse eines Safety-Boards hatten ergeben, dass die vorkalkulierte Unterlegenheit bei Verzicht auf die RT unterschritten worden war und daher die Arme ohne Bestrahlung vorzeitig geschlossen wurden (16, 17). Dieses Vorgehen wird allerdings kontrovers diskutiert, und daher werden die Ergebnisse der HD-17Studie mit Spannung erwartet.
Das Regime 2 x BEACOPPesc + 2 x ABVD, danach 30 Gy «Involved-Field»-
Radiotherapie, ist international umstritten. ABVD-basierte Konzepte sind eine ebenfalls verbreitete Therapie.
Fortgeschrittene Stadien
In der Behandlung von Patienten im fortgeschrittenen Stadium hat sich eine Polychemotherapie als suffiziente Behandlung etabliert, und im Gegensatz zu den frühen und intermediären Stadien hat sich die PET-gesteuerte konsolidierende Strahlentherapie hier schon deutlich früher durchgesetzt. In der HD-12-Studie der GHSG wurden nach einer Chemotherapie mit 8 x BEACOPPesc oder 4 x BEACOPPesc + 4 x BEACOPPbas randomisiert Restbefunde des Lymphoms mit 30 Gy nachbestrahlt. Es zeigte sich ein signifikanter Vorteil für Patienten, die bei Restbefunden strahlentherapeutisch behandelt wurden (18). Unter Berücksichtigung der Ergebnisse der HD-15Studie, in der PET-positive Restbefunde mit 30 Gy bestrahlt wurden, besteht der aktuelle Standard in der Therapie fortgeschrittener Stadien aus 6 x BEACOPPesc und der Bestrahlung PET-positiver Restbefunde > 2,5 cm mit 30 Gy (6, 19). Diese Behandlung wird mit einer Alterseinschränkung versehen und nur bei Patienten unter 60 Jahren eingesetzt. Die zurzeit gerade abgeschlossene HD-18-Studie der GHSG für fortgeschrittene Stadien kann als weitere TherapieOptimierungsstudie verstanden werden. Es wird getestet, ob nach 2 x BEACOPPesc und einem negativen Interims-PET zwei weitere Zyklen BEACOPPesc eine sichere Reduktion der Therapie (von standardmässig verabreichten 4 Zyklen) darstellen. In jedem Fall werden anschliessend PET-positive Restbefunde > 2,5 cm im Abschluss-Staging nach 4 respektive 6 x BEACOPPesc mit 30 Gy nachbestrahlt (Abbildung 4). Im englischsprachigen Raum stellt sich die Situation zum Teil anders dar. Hier wird mit weiter Verbreitung die ABVD als Standardtherapie im fortgeschrittenen Stadium angesehen und eingesetzt.
Das Regime 6 x BEACOPPesc + 30 Gy lokale Radiotherapie PET-positiver
Restbefunde stellt eine effektive Behandlung von Patienten im fortgeschrittenen
Stadium dar.
Lymphozyten-prädominantes Hodgkin-Lymphom (NLPHL)
Die Entität des NLPHL wird mit einer Ausnahme stadienadaptiert in den bestehenden Studien der GHSG respektiv analog dazu therapiert. Patienten im Stadium IA können jedoch mit einer alleinigen IF-RT mit 30 Gy behandelt werden (20, 21). Allerdings gibt es insbesondere beim NLPHL viele weitere Behandlungsansätze, welche von einer «watch and wait»Strategie über Antikörpertherapie (22, 23) bis zur alleinigen Chemotherapie reichen.
Zusammenfassung
Die Strahlentherapie nimmt in der multimodalen
Therapie des Hodgkin-Lymphoms auch nach Jahr-
zehnten der Therapieoptimierung noch immer eine
wichtige Rolle ein. Die Verwendung der Polychemo-
therapie ermöglichte eine sinnvolle Reduktion des
Bestrahlungsvolumens und der Dosis bei gesteiger-
ter Behandlungseffektivität. Dafür sind eine Reihe
von prospektiv randomisierten Studien durchgeführt
worden. Aufgrund der erreichten Heilungsraten ste-
hen wir heute mehr denn je vor der Aufgabe einer
weiteren Reduktion der therapieassoziierten Neben-
wirkungen bei uneingeschränkter Effektivität. Die
moderne Radioonkologie besitzt dazu eine Vielzahl
innovativer technischer Möglichkeiten zur Individua-
lisierung der Therapie. Weiterhin halten zunehmend
zielgerichtete Medikamente wie Brentuximab-Vedo-
tin (Adcetris®) Einzug.
L
Korrespondenzadresse: Dr. med. Christian M. Baues (Korrespondenzadresse) Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Köln D-50937 Köln E-Mail: christian.baues@uk-koeln.de
Interessenkonflikt: Die Autoren geben an, dass keine Interessenkonflikte bestehen.
Quellen:
1. Rosenberg SA, Kaplan HS: The evolution and summary results of the Stanford randomized clinical trials of the management of Hodgkin’s disease: 1962–1984. Int J Radiat Oncol Biol Phys 1986; 11(1): 5–22.
2. Engert A, Schiller P, Josting A, Herrmann R, et al.: Involvedfield radiotherapy is equally effective and less toxic compared with extended-field radiotherapy after four cycles of chemotherapy in patients with early-stage unfavorable Hodgkin’s lymphoma: results
SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3/2014
21
Im Fokus: Multiples Myelom und maligne Lymphome
of the HD8 trial of the German Hodgkin’s Lymphoma Study Group. J Clin Oncol 2003; 21: 3601–08.
3. Eich HT, Müller RP, Engenhardt-Cabillic R, et al.: Involvednode radiotherapy in early-stage Hodgkin´s Lymphoma. Definition and guidelines of German Hodgkin Study Group (GHSG). Strahlenther Onkol 2008; 184: 406–10.
4. Specht L, Yahalom J, et al.: Modern Radiation Therapy for Hodgkin Lymphoma: Field and Dose Guidelines From the International Lymphoma Radiation Oncology Group (ILROG). Int J Radiat Oncol Biol Phys 2014; 15; 89(4): 854-62. doi: 10.1016/j.ijrobp. 2013.05.005. Epub 2013 Jun 18.
5. Girinsky T, van der Maazen R, et al.: Involved-node radiotherapy (INRT) in patients with early Hodgkin lymphoma: concepts and guidelines. Radiother Oncol 2006; 79: 270–77.
6. Engert A, Haverkamp H, Kobe C, Markova J, Renner C, et al.: Reduced-intensity chemotherapy and PET-guided radiotherapy in patients with advanced stage Hodgkin’s lymphoma (HD15 trial): a randomised, open-label, phase 3 non-inferiority trial. Lancet. 2012; 12; 379(9828): 1791- 9. doi: 10.1016/S0140-6736(11)61940–5.
7. Engert A, Franklin J, Eich HT, et al.: Two cycles of doxorubicin, bleomycin, vinblastine, and dacarbazine plus extended-field radiotherapy is superior to radiotherapy alone in early favorable Hodgkin’s lymphoma: final results of the GHSG HD7 trial. J Clin Oncol 2007; 25: 3495–3502.
8. Hoskin PJ, Smith P, Maughan TS, Gilson D, et al.: Long-term results of a randomised trial of involved field radiotherapy vs extended field radiotherapy in stage I and II Hodgkin lymphoma. Clin Oncol (R CollRadiol) 2005; 17(1): 47–53.
9. Engert A, Plutschow A, Eich HT, Lohri A, et al.: Reduced treatment intensity in patients with early-stage Hodgkin’s lymphoma. N Engl J Med 2010; 363: 640–52.
10. Meyer RM, Gospodarowicz MK, et al.: Randomized comparison of ABVD chemotherapy with a strategy that includes radiation therapy in patients with limited-stage Hodgkin’s lymphoma: National Cancer Institute of Canada Clinical Trials Group and the Eastern Cooperative Oncology Group. J Clin Oncol 2005; 23: 4634–4642.
11. Meyer RM, Gospodarowicz MK, et al.: ABVD Alone versus Radiation-Based Therapy in Limited-Stage Hodgkin’s Lymphoma. N Engl J Med 2012 Feb 2; 366(5): 399-408. doi: 10.1056/NEJMoa1111961.
12. Radford J, Sally Barrington S, Counsell N, et al.: Involved Field Radiotherapy Versus No Further Treatment in Patients with Clinical Stages IA and IIA Hodgkin Lymphoma and a ‘Negative’ PET Scan After 3 Cycles ABVD. Results of the UK NCRI RAPID Trial, Abstract at int. Congress of American Society of Haematology (ASH) 2012.
13. Herbst C, Rehan FA, Skoetz N, et al.: Chemotherapy alone versus chemotherapy plus radiotherapy for early stage Hodgkin lymphoma. Cochrane Database Syst Rev CD007110; 2011.
14. Eich HT, Diehl V, Gorgen H, Pabst T, et al.: Intensified chemotherapy and dose-reduced involved-field radiotherapy in patients with early unfavorable Hodgkin’s lymphoma: final analysis of the German Hodgkin Study Group HD11 trial. J Clin Oncol 2010; 28: 4199–4206.
15. von Tresckow B, Plütschow A, et al.: Dose-intensification in early unfavorable Hodgkin’s lymphoma: final analysis of the German Hodgkin Study Group HD14 trial. J Clin Oncol. 201; 30(9): 907–13.
16. Raemaekers JM, André MP, et al.: Omitting radiotherapy in early positron emission tomography-negative stage I/II Hodgkin lymphoma is associated with an increased risk of early relapse: Clinical results of the preplanned interim analysis of the randomized EORTC/LYSA/FIL H10 trial. J Clin Oncol 2014; 32(12): 1188-94. doi: 10.1200/JCO.2013.51.9298.
17. André Marc PE, Reman O, Federico M, Girinski T, et al.: Interim Analysis of the Randomized Eortc/Lysa/Fil Intergroup H10 Trial On Early PETScan Driven Treatment Adaptation in Stage I/II Hodgkin Lymphoma, Abstract at int. Congressof American Society of Haematology (ASH) 2012.
18. Borchmann P, Haverkamp H, Diehl V, Cerny T, et al.: Eight Cycles of Escalated-Dose BEACOPP Compared With Four Cycles of Escalated-Dose BEACOPP Followed by Four Cycles of BaselineDose BEACOPP With or Without Radiotherapy in Patients With Advanced-Stage Hodgkin’s Lymphoma: Final Analysis of the HD12 Trial of the German Hodgkin Study Group. J Clin Oncol 2011; 29(32): 4234–42. doi: 10.1200/JCO.2010.33.9549.
19. Kobe C, Dietlein M, Franklin J, Markova J, Lohri A, et al.: Positron emission tomography has a high negative predictive value for progression or early relapse for patients with residual disease after first-line chemotherapy in advanced-stage Hodgkin lymphoma. Blood 2008; 112: 3989–94.
20. Nogova L, Reineke T, Brillant C, et al.: Lymphocyte predominant and classical Hodgkin’s lymphoma: a comprehensive analysis from the German Hodgkin Study Group. J Clin Oncol 2008; 26: 434–39.
21. Nogova L, Reineke T, Eich HT, Josting A, et al.: Extended field radiotherapy, combined modality treatment or involved field radiotherapy for patients with stage IA lymphocyte-predominant Hodgkin’s lymphoma: a retrospective analysis from the German Hodgkin Study Group (GHSG). Ann Oncol 2005; 16: 1683–1687.
22. Ekstrand BC, Lucas JB, Horwitz SM, et al.: Rituximab in lymphocyte-predominant Hodgkin disease: results of a phase 2 trial. Blood 2003; 101: 4285–89.
23. Schulz H, Rehwald U, Morschhauser F, et al.: Rituximab in relapsed lymphocyte-predominant Hodgkin lymphoma: long-term results of a phase 2 trial by the German Hodgkin Lymphoma Study Group (GHSG). Blood 2008; 111: 109–11.
22 SCHWEIZER ZEITSCHRIFT FÜR ONKOLOGIE 3/2014