Transkript
Im Fokus: Gynäkologische Tumoren
Das Ovarialkarzinom
Aktuelle Therapiestrategien im frühen und fortgeschrittenen Stadium
Eckpfeiler des Therapiekonzeptes bei Patientinnen mit Ovarialkarzinom sind die Primäroperation mit radikalem Tumordebulking, die postoperative Chemotherapie sowie Massnahmen zur Erhaltung der Lebensqualität. Eine vollständige Entfernung allen Tumorgewebes schafft die Voraussetzung für einen optimalen Wirkungsgrad der Chemotherapie.
ANA-MARIA SCHMIDT, DANIEL FINK
Das Ovarialkarzinom ist das gynäkologische Karzinom mit der höchsten Mortalität. Etwa jede 70. Frau erkrankt daran; das Durchschnittsalter zum Zeitpunkt der Erkrankung liegt bei knapp 60 Jahren.
Frühstadien: adäquates chirurgisches Staging
Bei zirka einem Drittel der Patientinnen mit einem Ovarialkarzinom ist die Erkrankung auf das kleine Becken begrenzt (FIGO-Stadium I und IIa/b) (vgl. Abbildung 1). 65% dieser Patientinnen überleben fünf Jahre, wobei die Prognose wesentlich durch die Primäroperation bestimmt wird. Ziel der operativen Therapie bei einem Frühstadium eines Ovarialkarzinoms ist neben der Sicherung der Diagnose und der Erfassung der Tumorausbreitung die maximale Resektion des Tumors. Der operative Zugang ist der mediane Längsschnitt. Er ermöglicht ein adäquates chirurgisches Staging. Bei einem Pfannenstielschnitt (Querschnitt) kann der Oberbauch nur ungenügend beurteilt werden, sodass die Gefahr eines «Understaging» besteht. Bei der Primäroperation des frühen Ovarialkarzinoms empfiehlt sich das Entfernen der beiden Adnexe, des Uterus, des Peritoneums bei Verwachsungen im kleinen Becken oder bei makroskopisch verdächtigen Herden, des Omentum majus sowie der pelvinen und paraaortalen Lymphknoten. Bei tumorbefallenen Lymphknoten liegt ein Stadium FIGO IIIc vor. Es konnte gezeigt werden, dass bei paraaortalem Tumornachweis vor allem die Lymphknoten zwischen der Arteria mesenterica inferior und der Vena renalis befallen sind, was mit dem Lymphabfluss in den Bereich der Vena renalis zusammenhängt. Gewisse Frühstadien, beispielsweise FIGO Ia G1, bedürfen keiner Chemotherapie. Deshalb ist besonders in diesen Fällen ein exaktes Staging, inklusive hoher paraaortaler Lymphonodek-
tomie bis zur Vena renalis, wichtig. Bei jungen Frauen ist in gewissen Frühstadien bei nicht abgeschlossener Familienplanung eine fertilitätserhaltende Operation mit Erhaltung des Uterus und der kontralateralen Adnexe möglich.
Fortgeschrittenes Ovarialkarzinom: maximale Tumorreduktion
Bei rund 70% der Patientinnen liegt ein fortgeschrittenes Ovarialkarzinom vor (vgl. Abbildung 2). Im Gegensatz zu den frühen Tumorstadien ist das fortgeschrittene Ovarialkarzinom in der Regel klinisch diagnostizierbar. Bei der gynäkologischen Untersuchung findet sich ein das kleine Becken ausfüllender, zystisch-solider Tumor, oft mit Aszites. Zur Bestätigung des klinisch-gynäkologischen Tastbefundes eignet sich die transvaginale Sonografie, die sensitiv und kostengünstig ist (vgl. Abbildung 3). Die Bestimmung des Tumormarkers CA 125 trägt zur Diagnosestellung bei. Eine Kolonoskopie sollte wegen der häufig auftretenden Darmbeteiligung bei entsprechender klinischer Symptomatik grosszügig durchgeführt werden. Die Grösse des postoperativen Tumor-
Abbildung 1: Situs eines frühen Ovarialkarzinoms (FIGO Ic)
12 ONKOLOGIE 5/2008
Abbildung 2: Situs eines fortgeschrittenen Ovarialkarzinoms
Im Fokus: Gynäkologische Tumoren
Abbildung 3: Transvaginale
Sonografie: zystisch-solider
Befund im kleinen Becken
restes ist der wichtigste prognostische Faktor, wie Neville Hacker vor mehr als 20 Jahren zeigen konnte. Daher muss das Ziel der Primäroperation die möglichst vollständige Tumorentfernung sein. In den fortgeschrittenen Tumorstadien ist in mehr als der Hälfte der Fälle ein Karzinombefall der pelvinen und paraaortalen Lymphknoten zu finden. Der Stellenwert der Lymphonodektomie bei der Primäroperation des fortgeschrittenen Ovarialkarzinoms ist noch immer ungeklärt. Einzelne Autoren sehen in der retroperitonealen Lymphonodektomie eine therapeutische Möglichkeit, um einen Überlebensvorteil zu erreichen. Diese Ergebnisse werden von anderen Kollegen nicht bestätigt. Eine prospektiv randomisierte Multizenterstudie zeigte, dass eine retroperitoneale Lymphonodektomie bei einem Tumorrest bis 1 cm im Stadium FIGO IIIc möglicherweise keinen Einfluss auf das Gesamtüberleben hat, jedoch zu einer signifikanten Verlängerung des progressionsfreien Überlebens von sieben Monaten führt. Aufgrund des diffusen intraabdominalen Wachstums vieler Ovarialkarzinome mit peritonealer Karzinose ist eine vollständige Tumorentfernung oft nicht möglich. In diesen Fällen können hierzu auch Darmresektionen notwendig und sinnvoll sein, insbesondere wenn kein Anus praeter angelegt werden muss. Der Operateur ist beim fortgeschrittenen Ovarialkarzinom ein wichtiger Prognosefaktor. Verschiedene Arbeiten haben gezeigt, dass das Gesamtüberleben von Patientinnen mit fortgeschrittenem Ovarialkarzinom auch vom Ausbildungsstand des Operateurs abhängt. Es fand sich diesbezüglich ein grosser Unter-
schied vor allem zwischen der Rate der optimal beziehungsweise suboptimal operierten Patientinnen, was den starken prognostischen Wert des postoperativen Tumorrestes wiederum bestätigt.
Frühes und fortgeschrittenes Karzinom: postoperative Chemotherapie
Gegenwärtig gilt die Kombination von Carboplatin und Paclitaxel als Standard für die postoperative Chemotherapie. Bei schwer kranken Patientinnen und/ oder bei Paclitaxelunverträglichkeit darf eine Monotherapie mit Carboplatin verabreicht werden. Die postoperative Chemotherapie wird für alle Stadien ab FIGO Ic und für alle wenig differenzierten Tumoren, unabhängig vom Stadium, empfohlen. Sogenannte klarzellige Karzinome, deren Prognose ähnlich ist wie die der undifferenzierten Karzinome, werden in gleicher Weise wie die wenig differenzierten Karzinome behandelt. Noch nicht abschliessend beurteilbar ist die Frage der intraperitonealen Chemotherapie.
Minimalinvasive Chirurgie beim Ovarialkarzinom?
Die Laparoskopie wird zunehmend zur Abklärung und Therapie von unklaren Adnexbefunden eingesetzt. Die prognoserelevanten Risiken bei der Laparoskopie sind die möglichen Implantationsmetastasen im Stichkanal und die häufiger auftretenden intraoperativen Zystenrupturen. Eine Laparoskopie sollte daher nur dann zum Einsatz kommen, wenn aufgrund der präoperativen Diagnostik das Vorliegen eines Ovarialkarzinoms unwahrscheinlich ist. Wird anlässlich einer Laparoskopie intraoperativ durch eine
Schnellschnittuntersuchung ein Ovarialkarzinom diagnostiziert, muss ein adäquates chirurgisches Staging durch eine Probelaparotomie erfolgen, entweder unmittelbar im Anschluss an die Laparoskopie oder in einem sehr kurzen zeitlichen Intervall von weniger als zehn Tagen. Die Stichkanäle der Laparoskopie-Trokare sollten exzidiert werden. In letzter Zeit schlagen manche Autoren mit oben genannten Einschränkungen die Laparoskopie zur Einschätzung der Operabilität vor. Unseres Erachtens sollte bei bekanntem Ovarialkarzinom die Laparoskopie in der Primärtherapie nicht zur Anwendung kommen.
Individuelle Therapie beim Rezidiv
Es hat sich in der Praxis bewährt, die Rezidive nach dem Zeitpunkt ihres Auftretens einzuteilen in: ▲ Frührezidive (rezidivfreies Intervall
nach Beendigung der platinhaltigen Chemotherapie < 6 Monate) und in ▲ Spätrezidive (rezidivfreies Intervall nach Beendigung der platinhaltigen Chemotherapie > 12 Monate). Beim Spätrezidiv kann eine sekundäre tumorreduktive Operation in Erwägung gezogen werden, insbesondere dann, wenn das Erzielen einer makroskopischen Tumorfreiheit wahrscheinlich ist beziehungsweise wenn sich eine grosse Tumormasse entfernen lässt. Die Operationen, die meist interdisziplinär durchgeführt werden, sind aufwändig und bedürfen einer ebenso sorgfältigen Vorbereitung wie die Primäroperation. Ein erneutes chirurgisches Tumordebulking beim Frührezidiv oder bei Patientinnen mit primärer Progression ist in der Regel
ONKOLOGIE 5/2008
13
Im Fokus: Gynäkologische Tumoren
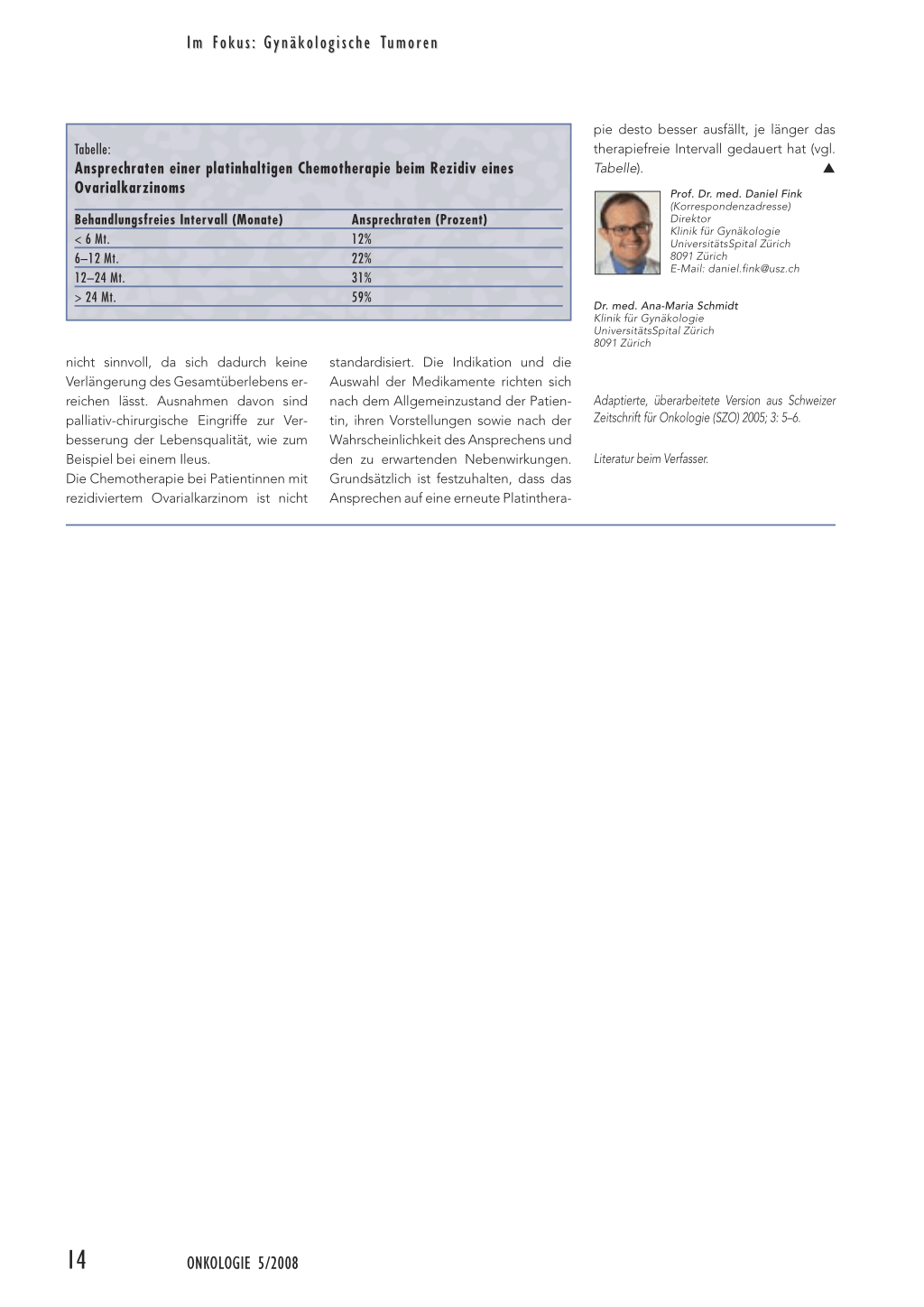
Tabelle:
Ansprechraten einer platinhaltigen Chemotherapie beim Rezidiv eines Ovarialkarzinoms
Behandlungsfreies Intervall (Monate) < 6 Mt. 6–12 Mt. 12–24 Mt. > 24 Mt.
Ansprechraten (Prozent) 12% 22% 31% 59%
nicht sinnvoll, da sich dadurch keine Verlängerung des Gesamtüberlebens erreichen lässt. Ausnahmen davon sind palliativ-chirurgische Eingriffe zur Verbesserung der Lebensqualität, wie zum Beispiel bei einem Ileus. Die Chemotherapie bei Patientinnen mit rezidiviertem Ovarialkarzinom ist nicht
standardisiert. Die Indikation und die Auswahl der Medikamente richten sich nach dem Allgemeinzustand der Patientin, ihren Vorstellungen sowie nach der Wahrscheinlichkeit des Ansprechens und den zu erwartenden Nebenwirkungen. Grundsätzlich ist festzuhalten, dass das Ansprechen auf eine erneute Platinthera-
pie desto besser ausfällt, je länger das
therapiefreie Intervall gedauert hat (vgl.
Tabelle).
▲
Prof. Dr. med. Daniel Fink (Korrespondenzadresse) Direktor Klinik für Gynäkologie UniversitätsSpital Zürich 8091 Zürich E-Mail: daniel.fink@usz.ch
Dr. med. Ana-Maria Schmidt Klinik für Gynäkologie UniversitätsSpital Zürich 8091 Zürich
Adaptierte, überarbeitete Version aus Schweizer Zeitschrift für Onkologie (SZO) 2005; 3: 5–6.
Literatur beim Verfasser.
14 ONKOLOGIE 5/2008