Transkript
SCHWERPUNKT
Prävention der Frühgeburt
Indikationen für Progesteron und Zervixcerclage
In den letzten 5 Jahren wurden enorme Fortschritte in der Prävention und Therapie der Frühgeburtlichkeit erreicht. Hauptpfeiler der Therapie sind die Progesteron-Gabe und die Zervixcerclage. Die Indikationen dazu müssen differenziert gestellt werden. Im Folgenden wird erläutert, welche Verfahren zurzeit evidenzbasiert sind (und welche nicht). Dazu wird eine Handlungsanweisung gegeben.
DANIEL SURBEK
Daniel Surbek
Die Frühgeburtlichkeit mit der damit verbundenen perinatalen Morbidität und Mortalität ist immer noch die grösste Herausforderung in der fetomaternalen Medizin. Nachdem die Prävalenz der Frühgeburt über Jahre angestiegen ist, zeigen neueste epidemiologische Studien, dass nun dank der neuen Präventions- und Therapiemöglichkeiten ein umgekehrter Trend eingesetzt hat. Grundlage dafür bilden insbesondere die vielen grossen randomisierten Studien, welche in den letzten Jahren durchgeführt wurden. Zudem sind prädiktive Methoden breit eingeführt worden, weitere befinden sich in Einführung, womit eine Selektion jener Patientinnen möglich wurde, welche effektiv von einer Therapie profitieren. Dazu gehören vorwiegend: I die sonografische Messung der Zervixlänge I die neuen Biomarker im Zervikovaginalsekret (ins-
besondere das plazentäre alpha-Mikroglobulin 1 (PAMG-1).
Wirksame Therapien und Massnahmen zur Reduktion von Frühgeburten
Die wichtigsten therapeutischen Massnahmen, welche die Frühgeburtlichkeit verringern können, sind: I Progesteron-Therapie I Zervixcerclage I Reduktion eines Nikotinabusus I Verringerung der transferierten Embryonen bei
IVF I Screening und Therapie bezüglich vaginaler Infek-
tionen
Zusammenfassung
Bei Frühgeburtlichkeit sind die Progesterongabe und die Zervixcerclage Hauptpfeiler der Therapie; die Indikationen müssen differenziert gestellt werden. Bei Versagen einer Cerclage gilt der totale Muttermundverschluss als Erfolg versprechend. Die laparoskopische Cerclage ist experimentell und invasiv; sie wird deshalb nicht empfohlen. Pessare halten gemäss randomisierten Studien nicht, was sie ursprünglich versprochen haben, und sind derzeit mangels Wirksamkeitsnachweis nicht empfohlen.
I Prophylaxe einer Präeklampsie mit niedrig dosierter Acetylsalicylsäure
I Reduktion iatrogener Frühgeburten. Die wichtigste Frage dabei bleibt, bei welcher Patientin welche Therapie erfolgreich ist, das heisst, wann die Indikation für welche Massnahme gegeben ist. Nachdem in den letzten 10 Jahren eine Plethora qualitativ hochstehender klinischer Studien publiziert worden ist, besteht vielfach Verwirrung und Unklarheit darüber, in welcher klinischen Situation welche Therapie angewendet werden sollte. Insbesondere bei Zwillingsschwangerschaften bestehen diesbezügliche Unsicherheiten. Im Folgenden soll klar und als Handlungsanweisung dargestellt werden, welches Verfahren gemäss der aktuellen Evidenz wirksam ist und deshalb durchgeführt werden sollte, und was der Evidenz entbehrt und somit nicht indiziert ist.
Progesteron-Therapie – der Phoenix aus der Asche
Bereits in den Achtzigerjahren wurde postuliert, dass eine Therapie mit Progesteron Frühgeburten verhindern könnte. Damals wurde dessen möglicher Wirkmechanismus auf die relaxierende Wirkung im Myometrium zurückgeführt. 6 klinische Studien zeigten eine klare Evidenz für die Wirksamkeit von Progesteron zur Verringerung von Frühgeburten um 50 Prozent. Gleichzeitig wurde erkannt, dass die Nebenwirkungsrate dieser Therapie sehr gering war. Dennoch dauerte es – unter anderem mangels Interesse der pharmazeutischen Industrie an einem kaum patentierbaren Wirkstoff – rund 20 Jahre, bis die ProgesteronTherapie erneut aufgegriffen wurde und nunmehr in grossen randomisierten, klinischen Studien auf deren Wirksamkeit geprüft wurde. Basis dafür war die Erkenntnis, dass verschiedene Mechanismen des Progesterons wirksam sind. Diese umfassen insbesondere: I Dezidualisierung des Endometriums I Relaxation des Myometriums durch Down-Regu-
lation der «gap junctions»
GYNÄKOLOGIE 2/2018
11
SCHWERPUNKT
I Immunmodulation: Suppression der inflammatorischen Reaktion in der Zervix
I Relaxation der glatten Muskulatur (direkte Wirkung).
Die wichtigsten Landmarkstudien haben die beiden Indikationen – vorausgegangene Frühgeburt und Zervixverkürzung – untersucht. Es kamen dabei unterschiedliche Formen der Progesteron-Therapie zur Anwendung: Bei Frauen mit Status nach Sectio wurde 17-alpha-Hydroxyprogesteron einmal wöchentlich i.m. verabreicht, bei der anderen ein vaginales Progesteron-Präparat. Beide Therapien konnten die Frühgeburtlichkeit signifikant und klinisch bedeutsam reduzieren. Es folgten weitere Studien, unter anderem bei Zwillingen und Drillingen, auch mit verschiedenen Progesteron-Dosen. Im weiteren Verlauf wurden Daten in Metaanalysen zusammengefasst, teilweise im Sinne einer «individual patient data meta-analysis». Letztlich wurden auch die Daten der Studien mit 17-alpha-Hydroxyprogesteron mit denjenigen unter vaginaler Progesteron-Therapie verglichen. Die folgenden Empfehlungen basieren auf diesen neuen Studien.
Indikationen zur Progesteron-Therapie Grundsätzlich sollte bei der Indikationsstellung immer zwischen Einlings- und Zwillingsschwangerschaften unterschieden werden. Bei Einlingsschwangerschaften sind die beiden Hauptindikationen für eine Progesteron-Therapie die vorausgegangene Frühgeburt respektive ein Spätabort und die kurze sonografisch gemessene (asymptomatische) Zervixverkürzung. Bei vorzeitigen Wehen ist eine ProgesteronTherapie (z.B. parallel zu einer Tokolyse) gemäss einer grossen randomisierten Schweizer Studie nicht indiziert. Auch nach einer durchgeführten Tokolyse, in stabiler Situation, ist eine Progesteron-Nachbehandlung nicht effektiv. Hinsichtlich des Cut-offs der Zervixverkürzung ist zu beachten, dass es unterschiedliche Empfehlungen gibt: I Eine normale Zervixlänge beträgt mehr als 30 mm
zwischen der 20. und der 34. Schwangerschaftswoche (SSW). I Eine Zervixlänge zwischen 20 und 30 mm liegt in der «Grauzone», in der eine Progesteron-Therapie eingeleitet werden kann. Allenfalls ist eine Zu-
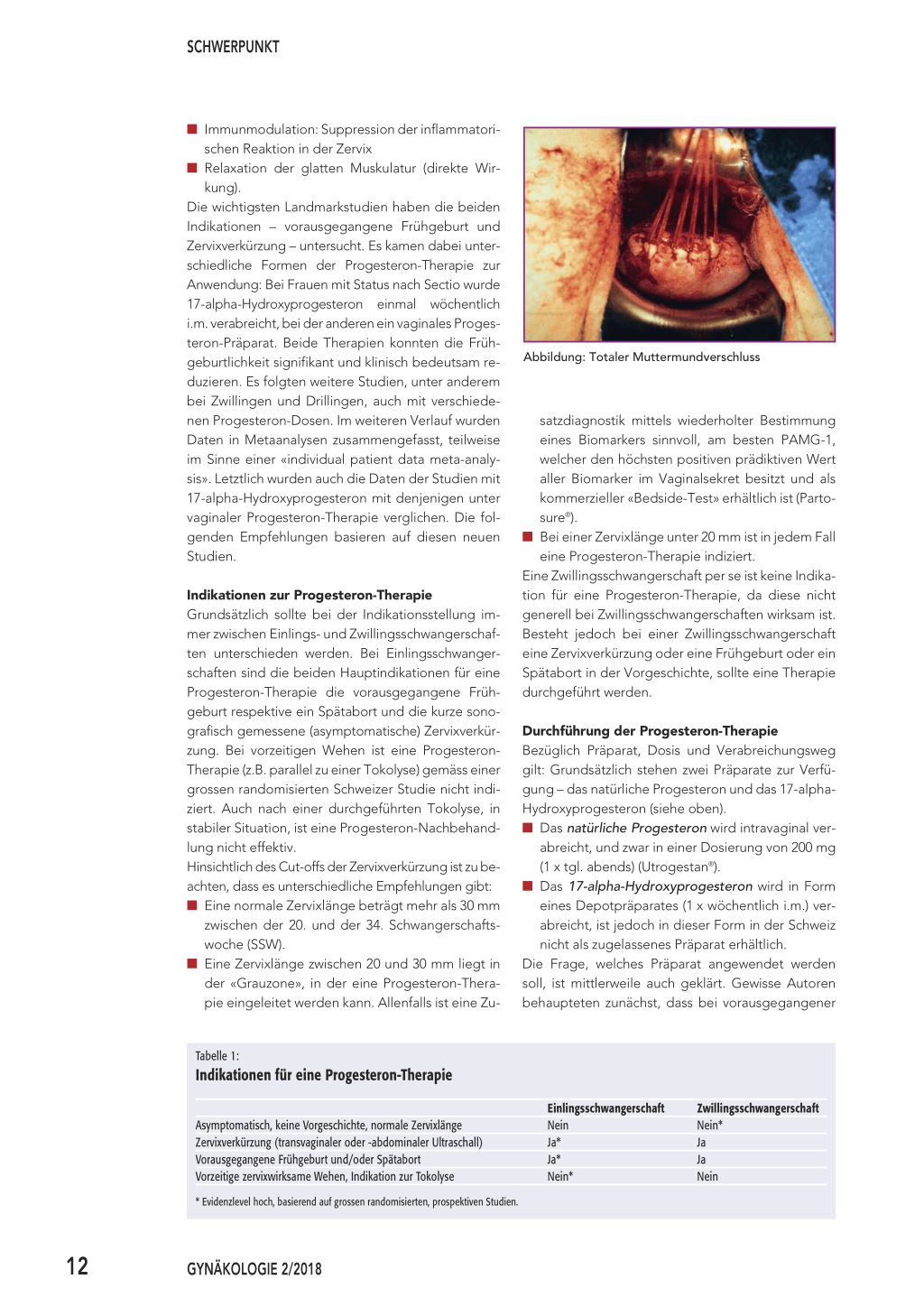
Abbildung: Totaler Muttermundverschluss
satzdiagnostik mittels wiederholter Bestimmung eines Biomarkers sinnvoll, am besten PAMG-1, welcher den höchsten positiven prädiktiven Wert aller Biomarker im Vaginalsekret besitzt und als kommerzieller «Bedside-Test» erhältlich ist (Partosure®). I Bei einer Zervixlänge unter 20 mm ist in jedem Fall eine Progesteron-Therapie indiziert. Eine Zwillingsschwangerschaft per se ist keine Indikation für eine Progesteron-Therapie, da diese nicht generell bei Zwillingsschwangerschaften wirksam ist. Besteht jedoch bei einer Zwillingsschwangerschaft eine Zervixverkürzung oder eine Frühgeburt oder ein Spätabort in der Vorgeschichte, sollte eine Therapie durchgeführt werden.
Durchführung der Progesteron-Therapie Bezüglich Präparat, Dosis und Verabreichungsweg gilt: Grundsätzlich stehen zwei Präparate zur Verfügung – das natürliche Progesteron und das 17-alphaHydroxyprogesteron (siehe oben). I Das natürliche Progesteron wird intravaginal ver-
abreicht, und zwar in einer Dosierung von 200 mg (1 x tgl. abends) (Utrogestan®). I Das 17-alpha-Hydroxyprogesteron wird in Form eines Depotpräparates (1 x wöchentlich i.m.) verabreicht, ist jedoch in dieser Form in der Schweiz nicht als zugelassenes Präparat erhältlich. Die Frage, welches Präparat angewendet werden soll, ist mittlerweile auch geklärt. Gewisse Autoren behaupteten zunächst, dass bei vorausgegangener
Tabelle 1:
Indikationen für eine Progesteron-Therapie
Asymptomatisch, keine Vorgeschichte, normale Zervixlänge Zervixverkürzung (transvaginaler oder -abdominaler Ultraschall) Vorausgegangene Frühgeburt und/oder Spätabort Vorzeitige zervixwirksame Wehen, Indikation zur Tokolyse * Evidenzlevel hoch, basierend auf grossen randomisierten, prospektiven Studien.
Einlingsschwangerschaft Nein Ja* Ja* Nein*
Zwillingsschwangerschaft Nein* Ja Ja Nein
12 GYNÄKOLOGIE 2/2018
SCHWERPUNKT
Tabelle 2:
Indikationen zur Zervixcerclage
Asymptomatisch, keine Vorgeschichte, normale Zervixlänge Zervixverkürzung (transvaginaler oder -abdominaler Ultraschall) Zervixverkürzung und vorausgegangene Frühgeburt/Spätabort** Einmalig vorausgegangene Frühgeburt und/oder Spätabort Mehrmalig vorausgegangene Frühgeburt und/oder Spätabort*** Manifeste Zervixinsuffizienz mit sichtbarer Fruchtblase**** Vorzeitige zervixwirksame Wehen, Indikation zur Tokolyse
* Evidenzlevel hoch, basierend auf grossen randomisierten, prospektiven Studien. ** Ultraschallindizierte Cerclage. *** Prophylaktische Cerclage. **** Notfallcerclage.
Einlingsschwangerschaft Nein* Nein* Ja* Nein* Ja* Ja Nein*
Zwillingsschwangerschaft Nein* Nein* Nein Nein Ja Ja Nein
Frühgeburt ausschliesslich das 17-alpha-Hydroxyprogesteron anzuwenden sei. Obwohl es keine direkt vergleichenden Studien zu diesen beiden Präparaten hinsichtlich Wirksamkeit zur Reduktion von Frühgeburten gibt, zeigen indirekte Vergleichsstudien jedoch klar, dass in beiden relevanten klinischen Situationen vaginales Progesteron zumindest gleich gut wirksam ist wie das 17-alpha-Hydroxyprogesteron. Somit wird heute (zumindest in europäischen Ländern) klar das vaginale Progesteron bevorzugt.
Beginn und Dauer der Therapie Je nach klinischer Situation erfolgt der Beginn der Therapie unterschiedlich. Bei vorausgegangener Frühgeburt oder bei Spätabort empfehlen wir, bereits in der 12. SSW zu beginnen und diese bis zur 37. SSW weiterzuführen. Im Falle einer Zervixverkürzung sollte die Progesteron-Therapie bei Diagnosestellung begonnen werden und ebenfalls bis in die 37. SSW weitergeführt werden. Gemäss der Studienlage inklusive Langzeit-Follow-up über eine mittlere Dauer von 2 Jahren beim Kind sind keine unerwünschten Nebenwirkungen bekannt. Die Kosten einer Therapie sind tief (Therapiekosten ca. Fr. 1.– pro Tag), somit besteht ein extrem günstiges KostenNutzen-Verhältnis.
Empfohlenes Präparat: Natürliches (mikronisiertes) Progesteron (Utrogestan®). Dosierung: Einmal täglich 200 mg intravaginal (abends). Dauer: Ab 12. SSW oder bei Diagnosestellung Zervixverkürzung bis 37. SSW.
Zervixcerclage: Alte Therapie, neue Indikationen
Die Cerclage ist ein altes Verfahren, welches in den Sechziger- und Siebzigerjahren breit zur Prophylaxe der Frühgeburt eingesetzt wurde, allerdings damals ohne klare Evidenz. Prinzipiell ist sie ausschliesslich bei der sogenannten primären Zervixinsuffizienz wirksam, wobei diese schwierig zu diagnostizieren
ist. Heute weiss man, dass auch immunologische Faktoren in der Zervixfunktion (Infektabwehr, Inflammation usw.) eine wichtige Rolle spielen.
Indikationen zur Cerclage Erst die wichtige randomisierte MRC-Studie in den Achtzigerjahren hat gezeigt, dass die Cerclage lediglich bei Frauen mit mindestens zwei vorausgegangenen Spätaborten und frühen Frühgeburten zur Reduktion der Frühgeburtlichkeit wirksam ist. Diese Indikation zur sogenannten prophylaktischen Cerclage (d.h. bevor eine Verkürzung der Zervix eintritt) besteht heute noch im gleichen Umfang. Auf der Basis der in jüngster Zeit entwickelten Möglichkeiten, die Zervix auch morphologisch (per Ultraschall) und biochemisch (über Biomarker) besser beurteilen zu können, wurden neue Indikationen zur Cerclage (ultraschallindizierte Cerclage) definiert. Eine grosse randomisierte Studie in England zeigte allerdings, dass eine reine Zervixverkürzung ohne weitere Vorgeschichte keine Indikation zur Cerclage darstellt, da diese dann unwirksam ist. Besteht hingegen gleichzeitig eine vorausgegangene Frühgeburt oder ein Spätabort und eine Zervixverkürzung, dann ist die sogenannte ultraschallindizierte Cerclage wirksam. Dies gilt (vermutlich) auch in Situationen, bei denen in der Vorgeschichte eine resezierende Operation an der Zervix vorgenommen wurde (Konisation, LEEP usw.) und eine Zervixverkürzung besteht, wobei hier die Evidenz nicht im selben Mass gegeben ist. Zu beachten ist allerdings, dass diese Indikation nur bei Einlingsschwangerschaften gilt, denn bei Zwillingen ist sie erwiesenermassen unwirksam. Dies heisst aber auch, dass bei Frauen mit einer Frühgeburt oder einem Spätabort in der Vorgeschichte die Zervixlängenmessung mittels Ultraschall bereits früh genug beginnen sollte (ab 16. SSW) und im Verlauf die Untersuchungen wiederholt werden sollten. Letztlich gibt es noch eine dritte klinische Situation, bei der eine Cerclage indiziert ist: die bereits eingetretene Zervixinsuffizienz, bei welcher im 2. Trimester
GYNÄKOLOGIE 2/2018
13
SCHWERPUNKT
die Fruchtblase mittels Spekulumuntersuchung im Muttermund oder gar in der Vagina oder am Introitus sichtbar ist. Hier ist die sogenannte Notfallcerclage indiziert, vorausgesetzt, es bestehen keine aktiven Wehen und keine klinisch manifeste Infektion.
Techniken der Cerclage Als die am häufigsten verwendeten Methoden sind die Cerclage nach McDonald und die Cerclage nach Shirodkar zu nennen. Erstere ist technisch einfacher, hat weniger operative Risiken und ist vermutlich gleich wirksam wie Letztere. Aus diesem Grund empfehlen wir prinzipiell die Cerclage nach McDonald. Bei der Notfallcerclage muss je nach Befund und je nach Protrusion der Fruchtblase diese sorgfältig hinter den inneren Muttermund reponiert werden. Dies kann am besten mit einem Foley-Ballonkatheter bewerkstelligt werden, wobei eine Harnblasenfüllung und eventuell eine vorgängige transabdominale Amniozentese mit Fruchtwasserreduktion hilfreich sein kann. Perioperativ erfolgen eine Tokolyse mit Indomethacin und Antibiotikagabe. Der späteste sinnvolle Zeitpunkt für eine Cerclage ist die 24. SSW. Bei Versagen einer dieser Methoden, das heisst bei einer folgenden frühen Frühgeburt trotz Cerclage, kommt der totale Muttermundverschluss nach Sahling infrage. Ziel ist es, eine Gewebebarriere gegen aszendierende Infektionen zu erreichen. Dabei wird das Portioepithel scharf angefrischt und der äussere Muttermund mit einer doppelten Nahtreihe verschlossen. In der Regel kombinieren wir dies mit einer Cerclage nach McDonald. Die laparoskopische Cerclage ist eine experimentelle Technik, welche ungleich invasiver ist als die transvaginalen Methoden und mit relevanten Komplikationen behaftet ist. Zudem existieren hierzu nur kleine publizierte Fallserien. Deshalb wird diese nicht empfohlen respektive sollte nur im Rahmen von klinischen Studien durchgeführt werden
Kombination Cerclage und Progesteron-Gabe?
Bei sehr hohem Frühgeburtsrisiko (beispielsweise wiederholte Frühgeburten/Spätaborte in der Vorgeschichte, kombiniert mit einer Zervixverkürzung) kann eine kombinierte Therapie mit Zervixcerclage und Progesteron-Gabe erfolgen, wobei hierzu keine evidenzbasierten Daten vorhanden sind.
Pessartherapie – einfach, aber unwirksam
Die Idee der Einlage eines Zervixpessars nach Arabin ist ebenfalls keine neue Methode. Basierend auf einer ersten spanischen Studie, waren die Hoffnungen gross, dass eine Wirksamkeit hinsichtlich der Verringerung der Frühgeburtlichkeit besteht. Mittlerweile gibt es jedoch mehrere grosse, prospektiv randomi-
sierte Studien, welche sowohl bei Einlingsschwangerschaften als auch bei Zwillingen keine Wirksamkeit zeigen. Da es sich beim Pessar um einen Fremdkörper handelt und damit die Vaginalflora naturgemäss gestört wird und Infektionen zunehmen, ist die Verwendung eines Pessars zurzeit nicht indiziert.
Schlussfolgerung
Nach jahrzehntelangem Anstieg der Frühgeburten-
rate kommen jetzt die «Früchte der Forschungs-
anstrengungen» zum Tragen, indem wirksame Me-
thoden zur Reduktion von Frühgeburten definiert
werden und entsprechend die Frühgeburten etwas
zurückgegangen sind.
Um den vollen Effekt dieser Massnahmen in der
Schweiz zu erreichen, ist es wichtig, dass die Indika-
tionen und die Therapien, vor allem für die Proges-
teron-Therapie und die Zervixcerclage, in der klini-
schen Praxis richtig angewendet werden.
I
Prof. Dr. med. Daniel Surbek Ordinarius und Chefarzt Universitäts-Frauenklinik Inselspital 3010 Bern E-Mail: daniel.surbek@insel.ch
Referenzen: Frühgeburt allgemein Romero R, Dey SK, Fisher SJ.: Preterm labor: one syndrome, many causes. Science. 2014 Aug 15; 345(6198): 760–765. Gyamfi-Bannerman C, Ananth CV.: Trends in spontaneous and indicated preterm delivery among singleton gestations in the United States, 2005–2012. Obstet Gynecol. 2014 Dec; 124(6): 1069–1074. Wing DA, Haeri S, Silber AC, Roth CK, et al.: Placental Alpha Microglobulin-1 Compared With Fetal Fibronectin to Predict Preterm Delivery in Symptomatic Women. Obstet Gynecol. 2017 Dec; 130(6): 1183–191.
Progesteron-Therapie Keirse MJ.: Progestogen administration in pregnancy may prevent preterm delivery. Br J Obstet Gynaecol. 1990 Feb; 97(2): 149–154. Meis A, et al.: Prevention of recurrent preterm delivery by 17 alpha-hydroxyprogesterone caproate. N Engl J Med. 2003 Jun 12; 348(24): 2379–1285. Fonseca EB, Celik E, Parra M, Singh M, Nicolaides KH.: Fetal Medicine Foundation Second Trimester Screening Group. Progesterone and the risk of preterm birth among women with a short cervix. N Engl J Med. 2007 Aug 2; 357(5): 46469. Hassan SS, Romero R, Vidyadhari D, Fusey S, Baxter JK, Khandelwal M, et al.: PREGNANT Trial: Vaginal progesterone reduces the rate of preterm birth in women with a sonographic short cervix: a multicenter, randomized, double-blind, placebo-controlled trial. Ultrasound Obstet Gynecol. 2011 Jul; 38(1): 18–31. Romero R, Nicolaides K, Conde-Agudelo A, Tabor A, et al.: Vaginal progesterone in women with an asymptomatic sonographic short cervix in the midtrimester decreases preterm delivery and neonatal morbidity: a systematic review and metaanalysis of individual patient data. Am J Obstet Gynecol. 2012 Feb; 206(2): 124.e1–19. Norman JE, Marlow N, Messow CM, Shennan A, et al.: OPPTIMUM study group. Vaginal progesterone prophylaxis for preterm birth (the OPPTIMUM study): a multicentre, randomised, double-blind trial. Lancet. 2016 May 21; 387(10033): 2106–2116. Romero R, Nicolaides KH, Conde-Agudelo A, O’Brien JM, Cetingoz E, Da Fonseca E, Creasy GW, Hassan SS.: Vaginal progesterone decreases preterm birth ≤ 34 weeks of gestation in women with a singleton pregnancy and a short cervix: an updated meta-analysis including data from the OPPTIMUM study. Ultrasound Obstet Gynecol. 2016 Sep; 48(3): 308–17 Martinez de Tejada B, Karolinski A, Ocampo MC, Laterra C, Hösli I, Fernández D, Surbek D, Huespe M, Drack G, Bunader A, Rouillier S, López de Degani G, Seidenstein E, Prentl E, Antón J, Krähenmann F, Nowacki D, Poncelas M, Nassif JC, Papera R, Tuma C, Espoile R, Tiberio O, Breccia G, Messina A, Peker B, Schinner E, Mol BW, Kanterewicz L, Wainer V, Boulvain M, Othenin-Girard V, Bertolino MV, Irion O (4P trial group).: Prevention of preterm delivery with vaginal progesterone in women with preterm labour (4P): randomised double-blind placebo-controlled trial. BJOG. 2015 Jan; 122(1): 80–91. Saccone G, Khalifeh A, Elimian A, Bahrami E, Chaman-Ara K, Bahrami MA, Berghella V.: Vaginal progesterone vs intramuscular 17α-hydroxyprogesterone caproate for prevention of recurrent spontaneous preterm birth in singleton gestations:
14 GYNÄKOLOGIE 2/2018
SCHWERPUNKT
systematic review and meta-analysis of randomized controlled trials. Ultrasound Obstet Gynecol. 2017 Mar; 49(3): 315–321.
Progesteron-Therapie bei Zwillingen Rouse DJ, Caritis SN, Peaceman AM, Sciscione A, Thom EA, et al. (National Institute of Child Health and Human Development Maternal-Fetal Medicine Units Network): A trial of 17 alpha-hydroxyprogesterone caproate to prevent prematurity in twins. N Engl J Med. 2007 Aug 2; 357(5): 454–461. Norman JE, Mackenzie F, Owen P, Mactier H, Hanretty K, Cooper S, Calder A, et al.: Progesterone for the prevention of preterm birth in twin pregnancy (STOPPIT): a randomised, double-blind, placebo-controlled study and meta-analysis. Lancet. 2009 Jun 13; 373(9680): 203–204. Romero R, Conde-Agudelo A, El-Refaie W, Rode L, et al.: Vaginal progesterone decreases preterm birth and neonatal morbidity and mortality in women with a twin gestation and a short cervix: an updated meta-analysis of individual patient data. Ultrasound Obstet Gynecol. 2017 Mar; 49(3): 303–314. Roman A, Rochelson B, Martinelli P, Saccone G, Harris K, et al.: Cerclage in twin pregnancy with dilated cervix between 16 to 24 weeks of gestation: retrospective cohort study. Am J Obstet Gynecol. 2016 Jul; 215(1): 98.e1–98.e11
Zervixcerclage To MS, Alfirevic Z, Heath VC, Cicero S, Cacho AM, Williamson PR, Nicolaides KH (Fetal Medicine Foundation Second Trimester Screening Group): Cervical cerclage for prevention of preterm delivery in women with short cervix: randomised controlled trial. Lancet. 2004 Jun 5; 363(9424): 1849–1853. Berghella V, Odibo AO, To MS, Rust OA, Althuisius SM.: Cerclage for short cervix on ultrasonography: meta-analysis of trials using individual patient-level data. Obstet Gynecol. 2005 Jul; 106(1): 181–189. Berghella V, Rafael TJ, Szychowski JM, Rust OA, Owen J.: Cerclage for short cervix on ultrasonography in women with singleton gestations and previous preterm birth: a meta-analysis. Obstet Gynecol. 2011 Mar; 117(3): 663–71.
Taghavi K, Gasparri ML, Bolla D, Surbek D.: Predictors of cerclage failure in patients with singleton pregnancy undergoing prophylactic cervical cerclage. Arch Gynecol Obstet. 2018 Feb; 297(2): 347–352. Berghella V, Ciardulli A, Rust OA, To MS, Otsuki K, Althuisius S, Nicolaides KH, Roman A, Saccone G.: Cerclage for sonographic short cervix in singleton gestations without prior spontaneous preterm birth: systematic review and meta-analysis of randomized controlled trials using individual patient-level data. Ultrasound Obstet Gynecol. 2017 Nov; 50(5): 569–577.
Pessartherapie Goya M, Pratcorona L, Merced C, Rodó C, Valle L, et al.: Pesario Cervical para Evitar Prematuridad (PECEP) Trial Group. Cervical pessary in pregnant women with al.: A short cervix (PECEP): an open-label randomised controlled trial. Lancet. 2012 May 12; 379(9828): 1800–1806. Liem S, Schuit E, Hegeman M, Bais J, de Boer K, Bloemenkamp K, et al.: Cervical pessaries for prevention of preterm birth in women with a multiple pregnancy (ProTWIN): a multicentre, open-label randomised controlled trial. Lancet. 2013 Oct 19; 382(9901): 1341–1349. Nicolaides KH, Syngelaki A, Poon LC, Picciarelli G, Tul N, Zamprakou A, et al.: A Randomized Trial of a Cervical Pessary to Prevent Preterm Singleton Birth. N Engl J Med. 2016 Mar 17; 374(11): 1044–1052. Nicolaides KH, Syngelaki A, Poon LC, de Paco Matallana C, et al.: Cervical pessary placement for prevention of preterm birth in unselected twin pregnancies: a randomized controlled trial. Am J Obstet Gynecol. 2016 Jan; 214(1): 3.e1–9. Berghella V, Dugoff L, Ludmir J.: Prevention of preterm birth with pessary in twins (PoPPT): a randomized controlled trial. Ultrasound Obstet Gynecol. 2017 May; 49(5): 567–572.
GYNÄKOLOGIE 2/2018
15