Transkript
SCHWERPUNKT
Nachsorge in der gynäkologischen Onkologie
Empfehlungen für die Praxis
Auch nach der Akuttherapie bleibt die Krebserkrankung zunächst ein ständiger Begleiter für die Betroffene – nicht zuletzt wegen der Nachsorge. Die regelmässigen Untersuchungen haben einerseits zum Ziel, ein mögliches Rezidiv frühzeitig zu entdecken, und sollen andererseits die Folgen und allenfalls unerwünschten Spätwirkungen von Operation, medikamentöser und Strahlentherapie feststellen und therapieren. Wichtig ist die Begleitung bei der Bewältigung von physischen, psychischen und sozialen Problemen. Die Nachsorge soll wesentlich zum Erhalt der Lebensqualität beitragen.
PATRICK IMESCH, DANIEL FINK
Ganz allgemein richtet sich die Nachsorge bei gynäkologischen Tumoren einerseits nach der Rezidivwahrscheinlichkeit, andererseits sollen auch die spezifischen Bedürfnisse der Patientinnen berücksichtigt werden. Eine Empfehlung zur Tumornachsorge legt die Schweizerische Arbeitsgemeinschaft für gynäkologische Onkologie (www.SwissAGO.ch) vor. Die im Folgenden beschriebenen Empfehlungen basieren vorwiegend auf dieser Publikation. Da es wenig Evidenz gibt, inwieweit sich Nachsorgeuntersuchungen auf das Überleben auswirken, können kaum allgemein gültige Leitlinien ausgearbeitet werden.
Grundsätze der Nachsorge
Grundsätzlich gilt es anzumerken, dass in erster Linie die symptomorientierte Nachsorge sinnvoll und ratsam ist. Obwohl von den Patientinnen häufig gefordert, sind regelmässige, intensivierte apparative Untersuchungen mit beispielsweise CT oder PET-CT oder auch die unreflektierte Bestimmung von Tumormarkern bei der asymptomatischen Patientin wenig sinnvoll. Eine frühzeitige Diagnose einer Metastasierung und die dadurch früher einsetzende Therapie hat nach heutigem Wissen weder eine Verbesserung der Lebenserwartung noch eine Verbesserung der Lebensqualität zur Folge. Trotz fehlender Evidenz für eine Verbesserung der Prognose durch eine intensive, strukturierte Nachsorge zeigt sich im Alltag, dass klinische Routinekontrollen von den Patientinnen aber als sehr beruhigend empfunden werden und sie deshalb sicherlich sinnvoll und unerlässlich sind. Dennoch ist bei vielen Patientinnen der Glaube an die Effektivität der Nachsorge teilweise unrealis-
tisch hoch – diesem Aspekt ist im persönlichen Gespräch Rechnung zu tragen. Treten bei den Patientinnen hingegen Beschwerden auf, so soll der Ursache intensiv auf den Grund gegangen werden. Ganz wichtig ist, anlässlich der Routinekontrolle auch aktiv nach Symptomen zu fragen, beispielsweise nach Gewichtsverlust, Zunahme des Bauchumfangs, Wallungen, Schmerzen und so weiter. Da die Beschwerden häufig durch den Tumor selbst verursacht werden, kann die frühzeitige spezifische Therapieeinleitung die Symptome deutlich lindern und dadurch auch eine Verbesserung der Lebensqualität herbeiführen. Mit diesen Massnahmen verlagert sich das therapeutische Ziel der ärztlichen Tätigkeit nach der Akut- respektive Primärtherapie vom rein kurativen zum rehabilitativen Ansatz.
Nachsorge Endometriumkarzinom
Das Endometriumkarzinom stellt hierzulande die häufigste maligne gynäkologische Erkrankung dar – in der Schweiz erkranken jährlich etwa 920 Frauen neu daran. In Zukunft wird eher mit einem Anstieg der Häufigkeit als mit einer Verringerung gerechnet, insbesondere weil die Prävalenz eines der wichtigsten Risikofaktoren, der Adipositas, in den entwickelten Ländern weltweit steigt. Rund ein Viertel der Patientinnen erleidet im Verlauf der Erkrankung ein Rezidiv oder entwickelt Fernmetastasen. Die Häufigkeit der Rezidivrate ist bei gewissen Karzinomsubtypen erhöht, so beispielsweise bei serösen und hellzelligen oder wenig differenzierten endometrioiden Karzinomen. Der überwiegende Teil der Rezidive (90%) tritt innerhalb der ersten drei Jahre nach Abschluss der
6 GYNÄKOLOGIE 5/2012
SCHWERPUNKT
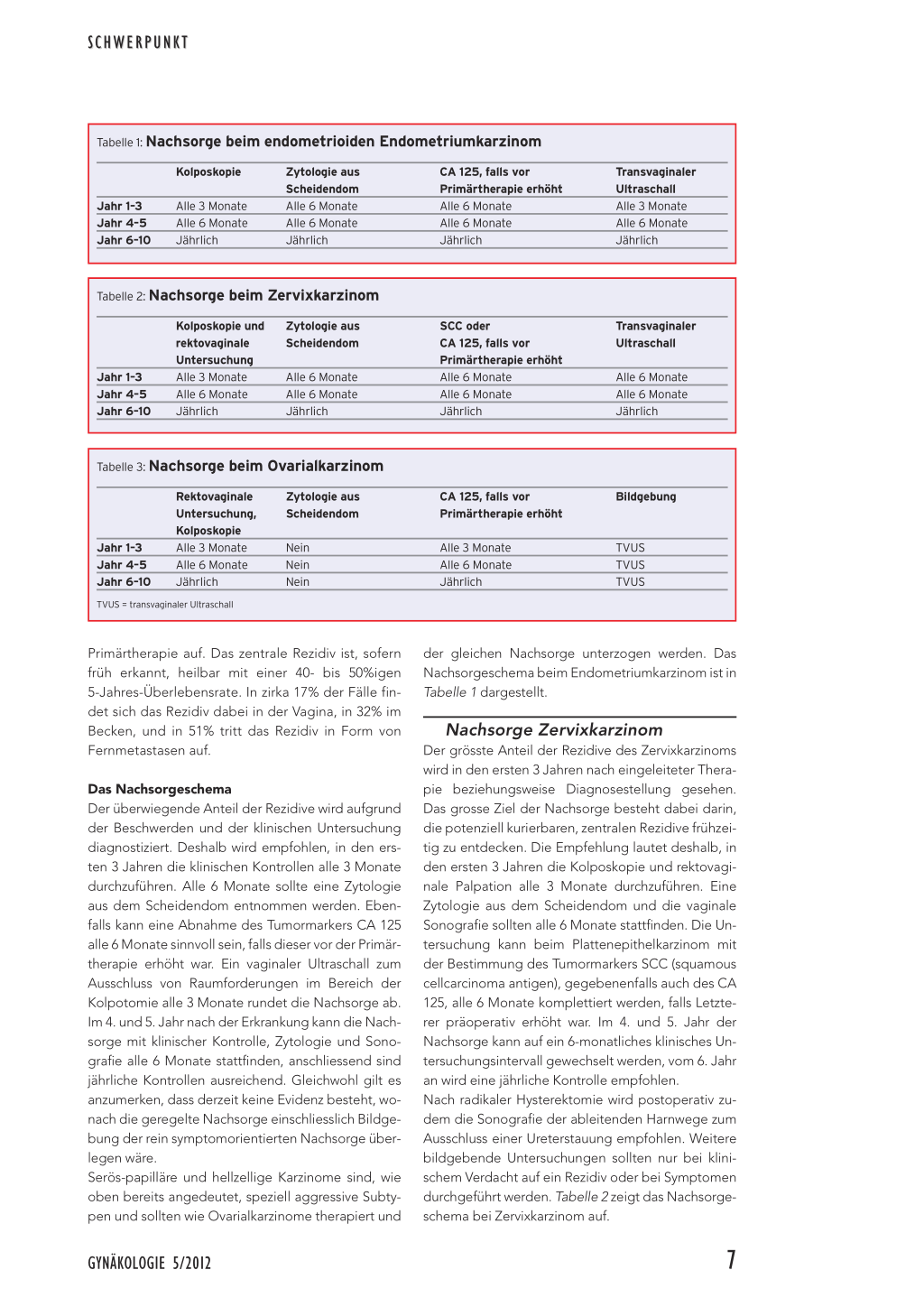
Tabelle 1: Nachsorge beim endometrioiden Endometriumkarzinom
Kolposkopie
Jahr 1–3 Jahr 4–5 Jahr 6–10
Alle 3 Monate Alle 6 Monate Jährlich
Zytologie aus Scheidendom Alle 6 Monate Alle 6 Monate Jährlich
CA 125, falls vor Primärtherapie erhöht Alle 6 Monate Alle 6 Monate Jährlich
Transvaginaler Ultraschall Alle 3 Monate Alle 6 Monate Jährlich
Tabelle 2: Nachsorge beim Zervixkarzinom
Jahr 1–3 Jahr 4–5 Jahr 6–10
Kolposkopie und rektovaginale Untersuchung Alle 3 Monate Alle 6 Monate Jährlich
Zytologie aus Scheidendom
Alle 6 Monate Alle 6 Monate Jährlich
SCC oder CA 125, falls vor Primärtherapie erhöht Alle 6 Monate Alle 6 Monate Jährlich
Transvaginaler Ultraschall
Alle 6 Monate Alle 6 Monate Jährlich
Tabelle 3: Nachsorge beim Ovarialkarzinom
Jahr 1–3 Jahr 4–5 Jahr 6–10
Rektovaginale Untersuchung, Kolposkopie Alle 3 Monate Alle 6 Monate Jährlich
TVUS = transvaginaler Ultraschall
Zytologie aus Scheidendom
Nein Nein Nein
CA 125, falls vor Primärtherapie erhöht
Alle 3 Monate Alle 6 Monate Jährlich
Bildgebung
TVUS TVUS TVUS
Primärtherapie auf. Das zentrale Rezidiv ist, sofern früh erkannt, heilbar mit einer 40- bis 50%igen 5-Jahres-Überlebensrate. In zirka 17% der Fälle findet sich das Rezidiv dabei in der Vagina, in 32% im Becken, und in 51% tritt das Rezidiv in Form von Fernmetastasen auf.
Das Nachsorgeschema Der überwiegende Anteil der Rezidive wird aufgrund der Beschwerden und der klinischen Untersuchung diagnostiziert. Deshalb wird empfohlen, in den ersten 3 Jahren die klinischen Kontrollen alle 3 Monate durchzuführen. Alle 6 Monate sollte eine Zytologie aus dem Scheidendom entnommen werden. Ebenfalls kann eine Abnahme des Tumormarkers CA 125 alle 6 Monate sinnvoll sein, falls dieser vor der Primärtherapie erhöht war. Ein vaginaler Ultraschall zum Ausschluss von Raumforderungen im Bereich der Kolpotomie alle 3 Monate rundet die Nachsorge ab. Im 4. und 5. Jahr nach der Erkrankung kann die Nachsorge mit klinischer Kontrolle, Zytologie und Sonografie alle 6 Monate stattfinden, anschliessend sind jährliche Kontrollen ausreichend. Gleichwohl gilt es anzumerken, dass derzeit keine Evidenz besteht, wonach die geregelte Nachsorge einschliesslich Bildgebung der rein symptomorientierten Nachsorge überlegen wäre. Serös-papilläre und hellzellige Karzinome sind, wie oben bereits angedeutet, speziell aggressive Subtypen und sollten wie Ovarialkarzinome therapiert und
der gleichen Nachsorge unterzogen werden. Das Nachsorgeschema beim Endometriumkarzinom ist in Tabelle 1 dargestellt.
Nachsorge Zervixkarzinom
Der grösste Anteil der Rezidive des Zervixkarzinoms wird in den ersten 3 Jahren nach eingeleiteter Therapie beziehungsweise Diagnosestellung gesehen. Das grosse Ziel der Nachsorge besteht dabei darin, die potenziell kurierbaren, zentralen Rezidive frühzeitig zu entdecken. Die Empfehlung lautet deshalb, in den ersten 3 Jahren die Kolposkopie und rektovaginale Palpation alle 3 Monate durchzuführen. Eine Zytologie aus dem Scheidendom und die vaginale Sonografie sollten alle 6 Monate stattfinden. Die Untersuchung kann beim Plattenepithelkarzinom mit der Bestimmung des Tumormarkers SCC (squamous cellcarcinoma antigen), gegebenenfalls auch des CA 125, alle 6 Monate komplettiert werden, falls Letzterer präoperativ erhöht war. Im 4. und 5. Jahr der Nachsorge kann auf ein 6-monatliches klinisches Untersuchungsintervall gewechselt werden, vom 6. Jahr an wird eine jährliche Kontrolle empfohlen. Nach radikaler Hysterektomie wird postoperativ zudem die Sonografie der ableitenden Harnwege zum Ausschluss einer Ureterstauung empfohlen. Weitere bildgebende Untersuchungen sollten nur bei klinischem Verdacht auf ein Rezidiv oder bei Symptomen durchgeführt werden. Tabelle 2 zeigt das Nachsorgeschema bei Zervixkarzinom auf.
GYNÄKOLOGIE 5/2012
7
SCHWERPUNKT
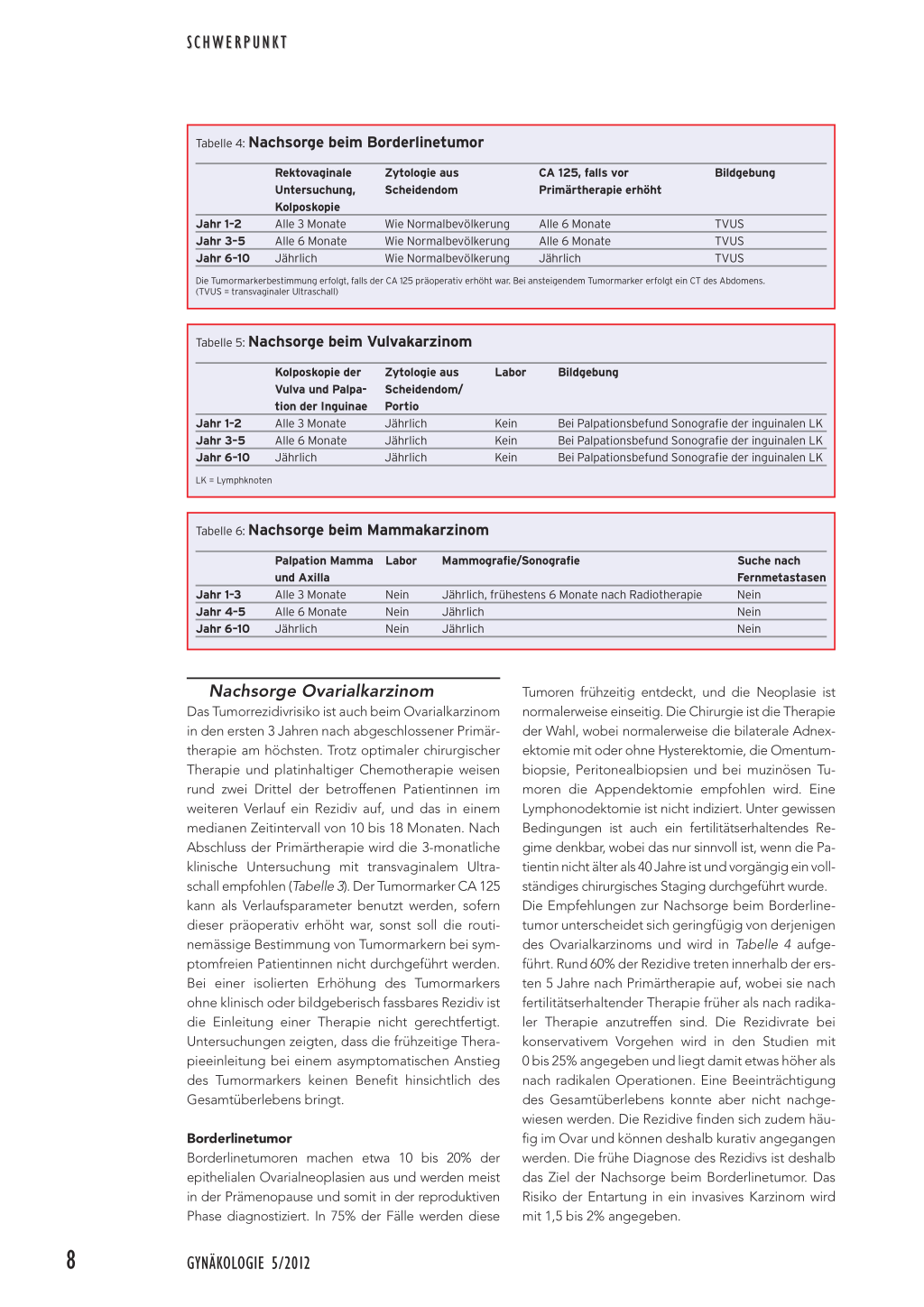
Tabelle 4: Nachsorge beim Borderlinetumor
Jahr 1–2 Jahr 3–5 Jahr 6–10
Rektovaginale Untersuchung, Kolposkopie Alle 3 Monate Alle 6 Monate Jährlich
Zytologie aus Scheidendom
Wie Normalbevölkerung Wie Normalbevölkerung Wie Normalbevölkerung
CA 125, falls vor Primärtherapie erhöht
Alle 6 Monate Alle 6 Monate Jährlich
Bildgebung
TVUS TVUS TVUS
Die Tumormarkerbestimmung erfolgt, falls der CA 125 präoperativ erhöht war. Bei ansteigendem Tumormarker erfolgt ein CT des Abdomens. (TVUS = transvaginaler Ultraschall)
Tabelle 5: Nachsorge beim Vulvakarzinom
Jahr 1–2 Jahr 3–5 Jahr 6–10
Kolposkopie der Vulva und Palpation der Inguinae Alle 3 Monate Alle 6 Monate Jährlich
LK = Lymphknoten
Zytologie aus Scheidendom/ Portio Jährlich Jährlich Jährlich
Labor
Kein Kein Kein
Bildgebung
Bei Palpationsbefund Sonografie der inguinalen LK Bei Palpationsbefund Sonografie der inguinalen LK Bei Palpationsbefund Sonografie der inguinalen LK
Tabelle 6: Nachsorge beim Mammakarzinom
Jahr 1–3 Jahr 4–5 Jahr 6–10
Palpation Mamma und Axilla Alle 3 Monate Alle 6 Monate Jährlich
Labor
Nein Nein Nein
Mammografie/Sonografie
Jährlich, frühestens 6 Monate nach Radiotherapie Jährlich Jährlich
Suche nach Fernmetastasen Nein Nein Nein
Nachsorge Ovarialkarzinom
Das Tumorrezidivrisiko ist auch beim Ovarialkarzinom in den ersten 3 Jahren nach abgeschlossener Primärtherapie am höchsten. Trotz optimaler chirurgischer Therapie und platinhaltiger Chemotherapie weisen rund zwei Drittel der betroffenen Patientinnen im weiteren Verlauf ein Rezidiv auf, und das in einem medianen Zeitintervall von 10 bis 18 Monaten. Nach Abschluss der Primärtherapie wird die 3-monatliche klinische Untersuchung mit transvaginalem Ultraschall empfohlen (Tabelle 3). Der Tumormarker CA 125 kann als Verlaufsparameter benutzt werden, sofern dieser präoperativ erhöht war, sonst soll die routinemässige Bestimmung von Tumormarkern bei symptomfreien Patientinnen nicht durchgeführt werden. Bei einer isolierten Erhöhung des Tumormarkers ohne klinisch oder bildgeberisch fassbares Rezidiv ist die Einleitung einer Therapie nicht gerechtfertigt. Untersuchungen zeigten, dass die frühzeitige Therapieeinleitung bei einem asymptomatischen Anstieg des Tumormarkers keinen Benefit hinsichtlich des Gesamtüberlebens bringt.
Borderlinetumor Borderlinetumoren machen etwa 10 bis 20% der epithelialen Ovarialneoplasien aus und werden meist in der Prämenopause und somit in der reproduktiven Phase diagnostiziert. In 75% der Fälle werden diese
Tumoren frühzeitig entdeckt, und die Neoplasie ist normalerweise einseitig. Die Chirurgie ist die Therapie der Wahl, wobei normalerweise die bilaterale Adnexektomie mit oder ohne Hysterektomie, die Omentumbiopsie, Peritonealbiopsien und bei muzinösen Tumoren die Appendektomie empfohlen wird. Eine Lymphonodektomie ist nicht indiziert. Unter gewissen Bedingungen ist auch ein fertilitätserhaltendes Regime denkbar, wobei das nur sinnvoll ist, wenn die Patientin nicht älter als 40 Jahre ist und vorgängig ein vollständiges chirurgisches Staging durchgeführt wurde. Die Empfehlungen zur Nachsorge beim Borderlinetumor unterscheidet sich geringfügig von derjenigen des Ovarialkarzinoms und wird in Tabelle 4 aufgeführt. Rund 60% der Rezidive treten innerhalb der ersten 5 Jahre nach Primärtherapie auf, wobei sie nach fertilitätserhaltender Therapie früher als nach radikaler Therapie anzutreffen sind. Die Rezidivrate bei konservativem Vorgehen wird in den Studien mit 0 bis 25% angegeben und liegt damit etwas höher als nach radikalen Operationen. Eine Beeinträchtigung des Gesamtüberlebens konnte aber nicht nachgewiesen werden. Die Rezidive finden sich zudem häufig im Ovar und können deshalb kurativ angegangen werden. Die frühe Diagnose des Rezidivs ist deshalb das Ziel der Nachsorge beim Borderlinetumor. Das Risiko der Entartung in ein invasives Karzinom wird mit 1,5 bis 2% angegeben.
8 GYNÄKOLOGIE 5/2012
SCHWERPUNKT
Nachsorge Vulvakarzinom
Ein Grossteil der Rezidive tritt in den ersten 2 Jahren auf, weswegen auch bei Vulvakarzinom in dieser Zeit 3-monatliche klinische Kontrollen empfohlen werden. Die Rezidive des Vulvakarzinoms präsentieren sich vorwiegend lokal, sodass regelmässige klinische Kontrollen inklusive Zytologie, Vulvoskopie, Palpation der Inguinalregionen und gegebenenfalls auch eine Ultraschalluntersuchung einen zentralen Stellenwert in der Nachsorge haben. Bei Verdacht auf ein Lymphknotenrezidiv im Bereich der Inguinalregion wäre auch eine Kernspintomografie des Beckens sinnvoll. Tumormarker (SCC) spielen in der Nachsorge des Vulvakarzinoms eine untergeordnete Rolle und sind nicht als Routine-Screeningmethode angezeigt. Sie sind allenfalls in der metastasierten Form als Parameter für ein Therapieansprechen vorstellbar. Durch die regelmässige klinische Untersuchung erhofft man sich das frühzeitige Erkennen des Rezidivs, welches noch reseziert werden kann. Da in etwa 10% der Fälle Lokalrezidive erst nach 5 Jahren auftreten, sollte die Nachsorge auch nach dem 5. Jahr weiter laufen (Tabelle 5).
Nachsorge Mammakarzinom
Auch beim Mammakarzinom häufen sich die Rezidive innerhalb der ersten 3 Jahre, weswegen während dieser Zeit eine vierteljährliche klinische Nachsorgeuntersuchung empfohlen wird. Im 4. und 5. Jahr erfolgen die Untersuchungen halbjährlich, danach als Jahreskontrollen. Anders als bei der metastasierten Form haben Patientinnen mit einem intramammären oder lokregionären Rezidiv eine sehr gute Chance auf Heilung. Oberstes Ziel der Nachsorge beim Mammakarzinom ist deshalb die frühe Erkennung des nicht metastasierten Lokalrezidivs beziehungsweise des lokoregionären Rezidivs oder des Zweitkarzinoms. Apparativ wird die Mammografie/Sonografie empfohlen, wobei diese jährlich durchgeführt werden sollte – mit Beginn frühestens 6 Monate nach abgeschlossener Radiotherapie. Eine intensivierte Bildgebung mit dem Ziel einer Früherkennung von Metastasen kann derzeit nicht empfohlen werden. Die derzeitige Studienlage besagt, dass die intensivierte Nachsorge bei der asymptomatischen Patientin keinen Überlebensvorteil bringt, sondern das rezidivfreie Überleben verkürzt und damit auch die Lebensqualität mindert. Die intensivierte Bildgebung und laborchemischen Analysen sollen nur bei klinischen Auffälligkeiten eingesetzt werden und eben nicht in der Standardnachsorge (Tabelle 6).
Merksätze
■ Die Nachsorge erfolgt symptomorientiert. ■ Zentral sind der Abbau von Ängsten und die Verbes-
serung der Lebensqualität. ■ Ziel der Nachsorge ist das frühzeitige Erkennen
eines eventuell heilbaren Rezidivs. ■ Wichtig scheint das Erkennen von Folgen und
allenfalls unerwünschten Spätwirkungen von Operation, Chemo- und Strahlentherapie sowie deren Therapie. ■ Eine frühzeitige Diagnose einer Metastasierung und die dadurch früher einsetzende Therapie haben nach heutigem Wissen weder eine Verbesserung der Lebenserwartung noch eine Verbesserung der Lebensqualität zur Folge.
Wichtig im Gespräch mit den Patientinnen scheint,
diese motivieren zu können, die verordneten adju-
vanten Therapien, beispielsweise eine endokrine
Therapie, regelmässig einzunehmen. Auch auf mög-
liche medikamentös bedingte Nebenwirkungen ist
einzugehen, und sie sind gegebenenfalls zu behan-
deln, da diese ein häufiger Grund für Therapieab-
brüche sind.
■
Dr. med. Patrick Imesch (Korrespondenzadresse)
E-Mail: Patrick.Imesch@usz.ch
Prof. Dr. med. Daniel Fink
Klinik für Gynäkologie UniversitätsSpital Zürich 8091 Zürich
Quellen: Arbeitsgemeinschaft für gynäkologische Onkologie, Empfehlung gynäkologisch onkologische Nachsorge. Revision 3/2012. Tjalma WA, van Dam PA, Makar AP, Cruickshank DJ.: The clinical value and the costeffectiveness of follow-up in endometrial cancer patients. Int J Gynecol Cancer. 2004; 14(5): 931–37. Review. Kew FM, Roberts AP, Cruickshank DJ.: The role of routine follow-up after gynecological malignancy. Int J Gynecol Cancer. 2005; 15(3): 413–19. Review. Rustin GJ, van der Burg ME, et al. (MRC OV05; EORTC 55955 investigators): Early versus delayed treatment of relapsed ovarian cancer (MRC OV05/EORTC 55955): a randomised trial. Lancet. 2010; 376(9747): 1155–63. Zanetta G, Rota S, Chiari S, et al.: Behavior of borderline tumors with particular interest to persistence, recurrence, and progression to invasive carcinoma: a prospective study. J Clin Oncol. 2001; 19(10): 2658–64. Gonzalez Bosquet J, Magrina JF, et al.: Long-term survival and disease recurrence in patients with primary squamous cell carcinoma of the vulva. Gynecol Oncol. 2005; 97(3): 828–33. Saphner T, Tormey DC, Gray R.: Annual hazard rates of recurrence for breast cancer after primary therapy. J Clin Oncol. 1996; 14(10): 2738–46.
GYNÄKOLOGIE 5/2012
9