Transkript
SCHWERPUNKT
Sinnvolles (und Unnötiges) in der Schwangerschaftsvorsorge
Ein Update zum Vorgehen in der Praxis
Dr. med. Gero Drack
In der Schwangerschaftsvorsorge kristallisieren sich mehr und mehr jene Massnahmen heraus, für deren Nutzen sich eine Evidenz finden lässt. Die Komplexität des Prozesses Schwangerschaft, die neuen Entwicklungen bei prophylaktischen und therapeutischen Interventio-
nen, die sich stetig wandelnde epidemiologische Situation bei den Infektionskrankheiten sowie die Dynamik der sozialen Veränderungen werden jedoch weiterhin laufend Anpassungen eines jeden Vorsorgekonzepts notwendig machen.
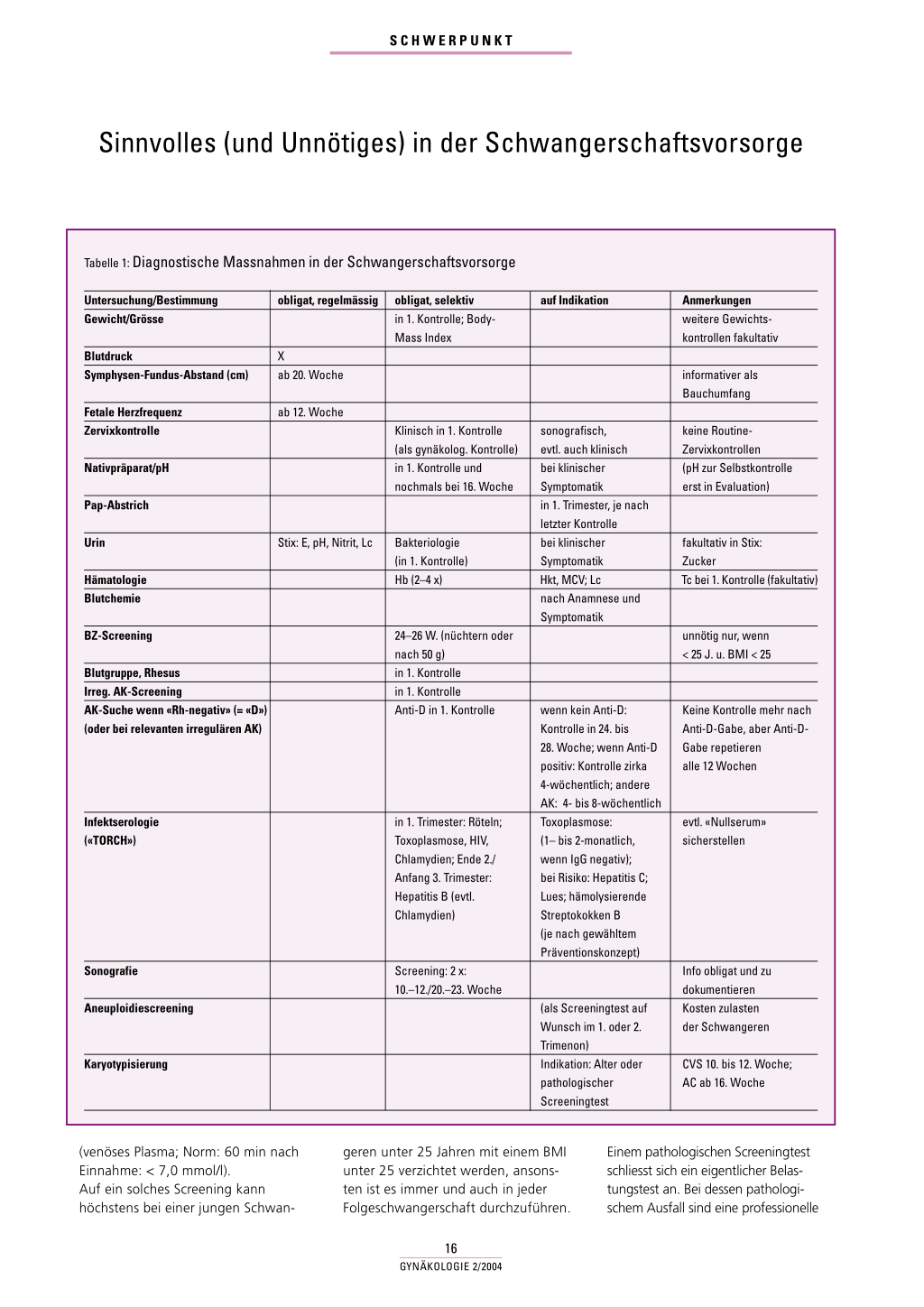
Im Folgenden soll in Tabellenform eine Zusammenfassung für ein aktuelles Vorsorgekonzept gegeben werden. Die knappe Darstellung darf nicht darüber hinwegtäuschen, dass mindestens drei weitere Aspekte zu beachten sind: ◗ Die Schwangerschaftsvorsorge be-
ginnt idealerweise präkonzeptionell: Hierzu gehören die – rechtzeitige, das heisst die ein bis zwei Monate vor der Konzeption beginnende Einleitung einer Folsäureergänzung (bei vorgängiger oraler Kontrazeption besser zwei Monate) –Infektabklärungen (Röteln, HIV) –Arbeitsplatzdispositionen und –vor allem bei vorbestehenden Erkrankungen eine Optimierung des Gesundheitszustandes. ◗ Eine umsichtige Schwangerenbetreuung erfordert diverse Beratungsgespräche (Erläuterung der Massnahmen, speziell der Ultraschalluntersuchungen und der Pränataldiagnostik; Beratung über Alltagsgestaltung mit Rücksicht auf Beruf und/oder Kinder, Ernährungsfragen, Reisen, Sport, Geschlechtsverkehr, Arbeitsrecht). ◗ Der Ultraschalldiagnostik kommt heute eine dominante Stellung zu, welche über das Konzept hinausreicht das in den Verordnungen zur Sozialversicherung beschrieben ist. Die Ultraschalldiagnostik vermag klinische Untersuchungen und auch Laboruntersuchungen nicht nur zu ersetzen, sondern auch gezielt zu erwei-
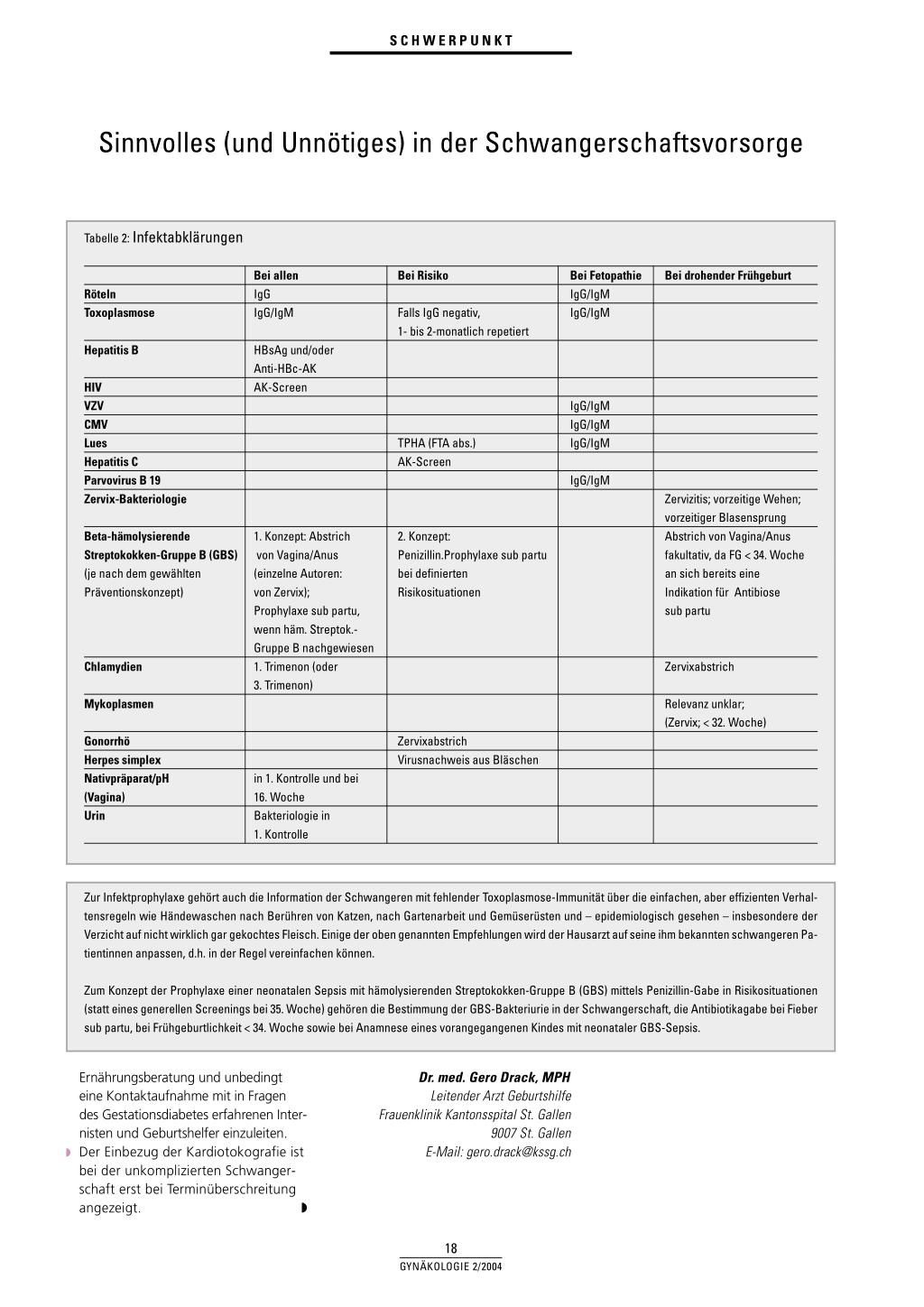
tern. Dies gilt sowohl für die Zeit vor der ersten wie auch für die Zeit nach der zweiten Screening-Ultraschalluntersuchung. Auf einige neuere, immer noch kontrovers diskutierte praktische Aspekte ist besonders hinzuweisen: ◗ Im ersten Trimenon beziehungsweise vor der zwölften Woche soll aus energetischen Sicherheitsgründen keine Doppler-Herztonkontrolle vorgenommen werden; bei einer sonografischen Kontrolle (B-Mode) kann kurz mit dem M-Mode eine Frequenzabschätzung durchgeführt werden. ◗ Ein Screening bezüglich der Schilddrüsenfunktion kann mangels geprüfter Handlungsanleitungen (noch) nicht empfohlen oder gefordert werden. Die Bedeutung der Schilddrüsenhormone für die Entwicklung des kindlichen Gehirns lässt aber die Prüfung der Familien- und der persönlichen Anamnese auf eine Schilddrüsendysfunktion als angezeigt erscheinen. ◗ Ein Screening nach irregulären Antikörpern wird unabhängig von der Blutgruppe zu Beginn jeder Schwangerschaft empfohlen, bei negativem Test und bei Rhesus-Positivität (D) aber nur einmalig. ◗ Ein Chlamydienscreening wird aus praktischen Gründen oft zu Beginn der Schwangerschaft durchgeführt. Die Chlamydien sind als kausaler Faktor der Frühgeburtlichkeit möglicherweise weniger bedeutsam als bisher vermutet, hingegen sind sie Risikofak-
toren für eine erhöhte Morbidität des Kindes wie auch der Frau. Somit ist der Zeitpunkt des Screenings (1. oder 3. Trimenon) weniger wichtig als dessen antepartuale Durchführung an sich. ◗ Zum serologischen Infektscreening (TORCH-Screening): Die ZytomegalieSerologie ist diagnostisch wenig aussagekräftig. Da zudem ein Therapiekonzept fehlt, besteht keine Indikation für deren Durchführung im Rahmen des Routine-Infektscreenings. Die Bestimmung der Varizellen-IgG empfiehlt sich dagegen mehr wegen der häufigen Anfragen verunsicherter Schwangerer nach einem Krankheitsfall im sozialen Umfeld. Für Schwangere mit einer HIV-Infektion bestehen gute Therapiekonzepte; eine Testung ist in jeder Schwangerschaft mit dem informierten Einverständnis der Schwangeren zu empfehlen. ◗ Nach wie vor ein «Sorgenkind» ist die allzu oft unterlassene Suche nach einem Gestationsdiabetes. Die Uringlukose kann zweifellos ab und zu den Anstoss zur gezielten Suche geben, dennoch ist mit Nachdruck darauf hinzuweisen, dass heute eine einmalige Blutzuckerkontrolle zwischen 24. und 28. Woche als obligat zu bezeichnen ist. Dieses Screening wird am einfachsten nüchtern durchgeführt (venöses Plasma; Norm: < 4,8 mmol/l) oder – falls unmöglich – nach einer Belastung mit 50 g Glukose oral 15 GYNÄKOLOGIE 2/2004 SCHWERPUNKT Sinnvolles (und Unnötiges) in der Schwangerschaftsvorsorge Tabelle 1: Diagnostische Massnahmen in der Schwangerschaftsvorsorge Untersuchung/Bestimmung Gewicht/Grösse Blutdruck Symphysen-Fundus-Abstand (cm) obligat, regelmässig X ab 20. Woche obligat, selektiv in 1. Kontrolle; BodyMass Index Fetale Herzfrequenz Zervixkontrolle Nativpräparat/pH Pap-Abstrich ab 12. Woche Klinisch in 1. Kontrolle (als gynäkolog. Kontrolle) in 1. Kontrolle und nochmals bei 16. Woche Urin Hämatologie Blutchemie Stix: E, pH, Nitrit, Lc Bakteriologie (in 1. Kontrolle) Hb (2–4 x) BZ-Screening Blutgruppe, Rhesus Irreg. AK-Screening AK-Suche wenn «Rh-negativ» (= «D») (oder bei relevanten irregulären AK) 24–26 W. (nüchtern oder nach 50 g) in 1. Kontrolle in 1. Kontrolle Anti-D in 1. Kontrolle Infektserologie («TORCH») Sonografie Aneuploidiescreening Karyotypisierung in 1. Trimester: Röteln; Toxoplasmose, HIV, Chlamydien; Ende 2./ Anfang 3. Trimester: Hepatitis B (evtl. Chlamydien) Screening: 2 x: 10.–12./20.–23. Woche auf Indikation sonografisch, evtl. auch klinisch bei klinischer Symptomatik in 1. Trimester, je nach letzter Kontrolle bei klinischer Symptomatik Hkt, MCV; Lc nach Anamnese und Symptomatik wenn kein Anti-D: Kontrolle in 24. bis 28. Woche; wenn Anti-D positiv: Kontrolle zirka 4-wöchentlich; andere AK: 4- bis 8-wöchentlich Toxoplasmose: (1– bis 2-monatlich, wenn IgG negativ); bei Risiko: Hepatitis C; Lues; hämolysierende Streptokokken B (je nach gewähltem Präventionskonzept) (als Screeningtest auf Wunsch im 1. oder 2. Trimenon) Indikation: Alter oder pathologischer Screeningtest Anmerkungen weitere Gewichtskontrollen fakultativ informativer als Bauchumfang keine RoutineZervixkontrollen (pH zur Selbstkontrolle erst in Evaluation) fakultativ in Stix: Zucker Tc bei 1. Kontrolle (fakultativ) unnötig nur, wenn < 25 J. u. BMI < 25 Keine Kontrolle mehr nach Anti-D-Gabe, aber Anti-DGabe repetieren alle 12 Wochen evtl. «Nullserum» sicherstellen Info obligat und zu dokumentieren Kosten zulasten der Schwangeren CVS 10. bis 12. Woche; AC ab 16. Woche (venöses Plasma; Norm: 60 min nach Einnahme: < 7,0 mmol/l). Auf ein solches Screening kann höchstens bei einer jungen Schwan- geren unter 25 Jahren mit einem BMI unter 25 verzichtet werden, ansonsten ist es immer und auch in jeder Folgeschwangerschaft durchzuführen. 16 GYNÄKOLOGIE 2/2004 Einem pathologischen Screeningtest schliesst sich ein eigentlicher Belastungstest an. Bei dessen pathologischem Ausfall sind eine professionelle SCHWERPUNKT Sinnvolles (und Unnötiges) in der Schwangerschaftsvorsorge Tabelle 2: Infektabklärungen Röteln Toxoplasmose Bei allen IgG IgG/IgM Hepatitis B HIV VZV CMV Lues Hepatitis C Parvovirus B 19 Zervix-Bakteriologie HBsAg und/oder Anti-HBc-AK AK-Screen Beta-hämolysierende Streptokokken-Gruppe B (GBS) (je nach dem gewählten Präventionskonzept) Chlamydien Mykoplasmen 1. Konzept: Abstrich von Vagina/Anus (einzelne Autoren: von Zervix); Prophylaxe sub partu, wenn häm. Streptok.Gruppe B nachgewiesen 1. Trimenon (oder 3. Trimenon) Gonorrhö Herpes simplex Nativpräparat/pH (Vagina) Urin in 1. Kontrolle und bei 16. Woche Bakteriologie in 1. Kontrolle Bei Risiko Falls IgG negativ, 1- bis 2-monatlich repetiert TPHA (FTA abs.) AK-Screen 2. Konzept: Penizillin.Prophylaxe sub partu bei definierten Risikosituationen Zervixabstrich Virusnachweis aus Bläschen Bei Fetopathie IgG/IgM IgG/IgM IgG/IgM IgG/IgM IgG/IgM IgG/IgM Bei drohender Frühgeburt Zervizitis; vorzeitige Wehen; vorzeitiger Blasensprung Abstrich von Vagina/Anus fakultativ, da FG < 34. Woche an sich bereits eine Indikation für Antibiose sub partu Zervixabstrich Relevanz unklar; (Zervix; < 32. Woche) Zur Infektprophylaxe gehört auch die Information der Schwangeren mit fehlender Toxoplasmose-Immunität über die einfachen, aber effizienten Verhaltensregeln wie Händewaschen nach Berühren von Katzen, nach Gartenarbeit und Gemüserüsten und – epidemiologisch gesehen – insbesondere der Verzicht auf nicht wirklich gar gekochtes Fleisch. Einige der oben genannten Empfehlungen wird der Hausarzt auf seine ihm bekannten schwangeren Patientinnen anpassen, d.h. in der Regel vereinfachen können. Zum Konzept der Prophylaxe einer neonatalen Sepsis mit hämolysierenden Streptokokken-Gruppe B (GBS) mittels Penizillin-Gabe in Risikosituationen (statt eines generellen Screenings bei 35. Woche) gehören die Bestimmung der GBS-Bakteriurie in der Schwangerschaft, die Antibiotikagabe bei Fieber sub partu, bei Frühgeburtlichkeit < 34. Woche sowie bei Anamnese eines vorangegangenen Kindes mit neonataler GBS-Sepsis. Ernährungsberatung und unbedingt eine Kontaktaufnahme mit in Fragen des Gestationsdiabetes erfahrenen Inter- nisten und Geburtshelfer einzuleiten. ◗ Der Einbezug der Kardiotokografie ist bei der unkomplizierten Schwanger- schaft erst bei Terminüberschreitung angezeigt. ◗ Dr. med. Gero Drack, MPH Leitender Arzt Geburtshilfe Frauenklinik Kantonsspital St. Gallen 9007 St. Gallen E-Mail: gero.drack@kssg.ch 18 GYNÄKOLOGIE 2/2004