Transkript
ERNÄHRUNG BEI ANOREXIA NERVOSA
Somatische Akut- und Folgeerkrankungen bei Anorexia nervosa
Josef Laimbacher
Die Anorexia nervosa ist eine komplexe psychosomatische Erkrankung, bei der die somatischen Probleme zentral für die Diagnosestellung, die Therapie und für den Krankheitsverlauf sind. Die somatische Erstevaluation muss bereits zu Beginn des Prozesses umfassend erfolgen, damit die Diagnose gesichert und Frühkomplikationen erkannt und therapeutisch angegangen werden können. Die somatischen Probleme sind während des Therapieverlaufs zu überprüfen. Folgen wie die Osteoporose oder die sekundäre Amenorrhö sind nach einer erfolgten Restitution der Erkrankung meist noch über viele Jahre für die Behandlung relevant.
Einleitung
Die Behandlung und Betreuung von Patienten mit
Anorexia nervosa ist höchst anspruchsvoll und
herausfordernd. In der Regel tritt die Erkrankung im
Jugend- oder zu Beginn des Erwachsenenalters auf.
Der Verlauf kann einerseits durch eine Chronifizie-
rung geprägt sein, die bis weit ins Erwachsenenalter
oder gar lebenslang persistieren kann, andererseits ist
die Mortalitätsrate mit 5 Prozent weiterhin besorgnis-
erregend hoch (1, 2). Als psychosomatisches Krank-
heitsbild mit psychogener Genese weist sie erhebliche
psychiatrische Komorbiditäten auf, ist mit erhebli-
chen akuten und chronischen somatischen Folgeer-
krankungen belastet. Oft liegen einschneidende so-
ziale Belastungen im familiären System und im
weiteren Umfeld vor.
Daraus ergibt sich die zwingende Not-
Pathologies somatiques aiguës et complications en cas d’anorexie mentale
wendigkeit einer multiprofessionellen Behandlungsstrategie in Anwendung des bio-psycho-sozialen Modells. Der folgende Beitrag fokussiert auf die
Mots-clés: diagnostic – comorbidités – complications aiguës – complications somatiques au long cours
somatischen Probleme der Anorexia nervosa. Es ist jedoch notwendig, somatische Aspekte der Bulimia nervosa ergänzend zu behandeln, da bekannt ist,
L’anorexie mentale est une maladie psychosomatique complexe dans laquelle les problèmes somatiques occupent une place centrale pour le diagnostic, le traitement et l’évolution de la maladie. La première évaluation somatique doit être complète et avoir lieu dès le début du processus afin d’assurer le diagnostic et d’identifier les complications précoces pour pouvoir les prendre en charge.
dass nicht selten bulimische Verhaltensweisen bei der Anorexia nervosa vorkommen oder sich deren Symptomatik in das klinische Vollbild einer Bulimia nervosa verschiebt. Die internationale Klassifikation gemäss DSM-5 (3) bildet neu keine somatischen Aspekte der Anorexia nervosa mehr ab, auch die Amenorrhö wird nicht mehr als Kriterium gelistet.
Umfassende Evaluation bei der Erstbeurteilung
Die langjährige Erfahrung zeigt, dass trotz klaren Vorgaben die somatische Abklärung zu Beginn der Erkrankung häufig nur lückenhaft erfolgt. Eine umfassende somatische Untersuchung bildet jedoch eine unabdingbare Voraussetzung im Rahmen der umfassenden Erstdiagnostik und ist gleichbedeutend mit der psychiatrischen Evaluation und der Erfassung der sozialen Komponenten. Die somatischen Untersuchungen sollen nicht fragmentiert, sondern zeitgleich erfolgen.
Somatische Diagnostik
Eine umfassende Diagnostik ist unerlässlich, um wichtige somatische Erkrankungen auszuschliessen, die ursächlich ebenfalls zu einem schweren Untergewicht führen können. Dies sind insbesondere Erkrankungen des zentralen Nervensystems (ZNS), vor allem gefürchtet sind der Hirntumor mit einer intrakraniellen Hirndruckerhöhung, andere konsumierende onkologische Erkrankungen, aber auch gastrointestinale Erkrankungen wie die Zöliakie, die Helicobacter-Gastritis oder eine chronisch entzündliche Darmerkrankung. Ganzkörperstatus/anthropometrische Untersuchungen: In einem ersten Schritt sind die anthropometrischen Daten (Länge, Gewicht, Body-Mass-Index [BMI], Hautfaltendicke am Oberarm und subskapular), die Körperzusammensetzung (z.B. gemessen mittels bioelektrischer Impedanzanalyse [BIA]) und die Pubertätsentwicklungsstadien nach Tanner präzise zu erfassen. Der Schwergrad der Untergewichtigkeit kann mittels
6 Schweizer Zeitschrift für Ernährungsmedizin 1|2018
ERNÄHRUNG BEI ANOREXIA NERVOSA
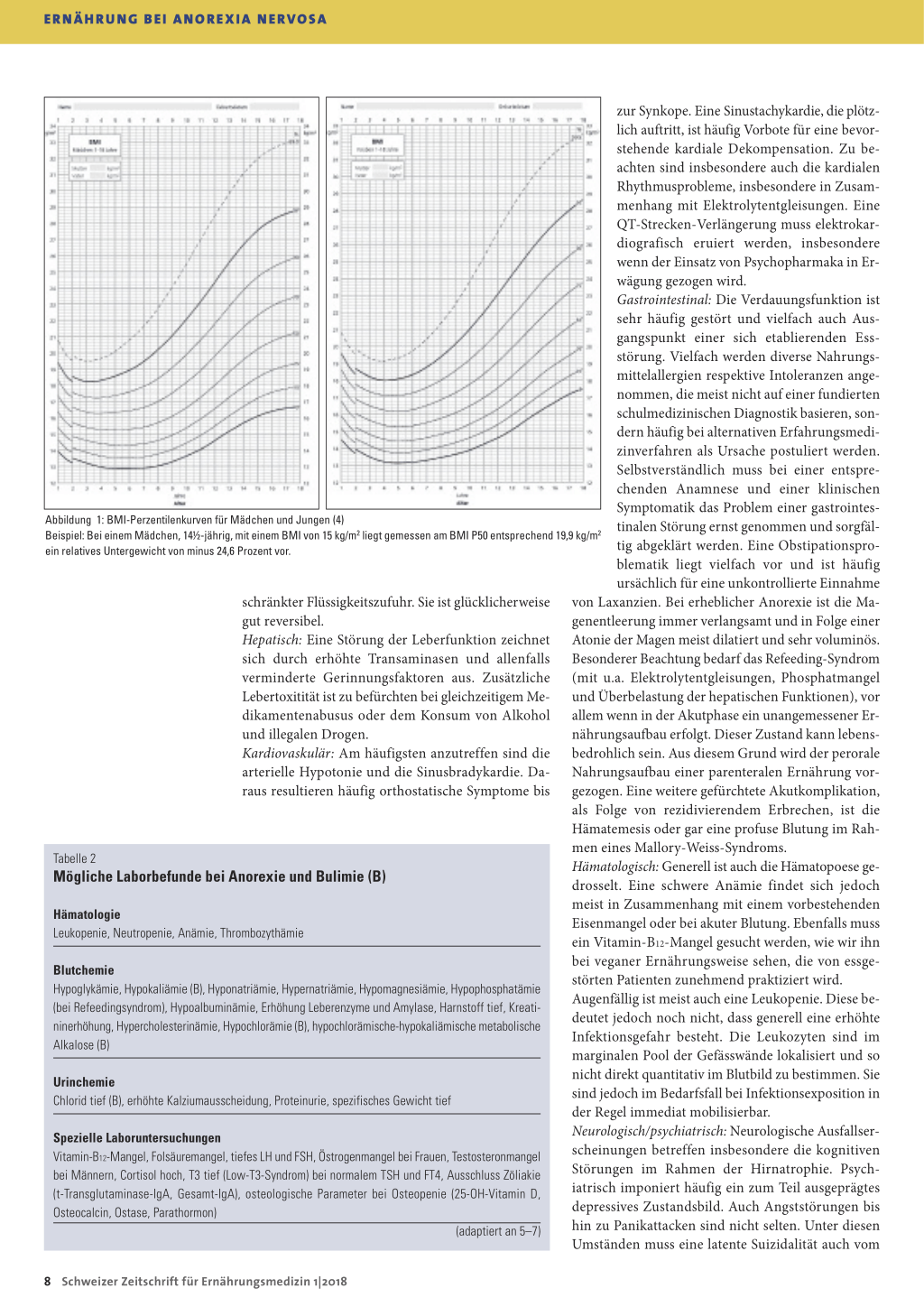
des berechneten BMI, welcher mit dem altersentsprechenden BMI P50 referenziert wird, quantitativ erfasst werden (Abbildung 1). Dieser Parameter ist hilfreich zur Objektivierung des Therapieverlaufs wie auch der Veränderungen der Körperzusammensetzung. Ein umfassender Gesamtkörperstatus ist unerlässlich, und insbesondere sind die krankheitsspezifischen klinischen Befunde präzise zu erfassen. Tabelle 1 gibt dazu einen umfassenden Überblick, sowohl für das Krankheitsbild der Anorexia nervosa als auch für die Bulimia nervosa (5–7).
Umfassende Labordiagnostik
Die umfassende Erstevaluation schliesst auch eine klinikspezifische Labordiagnostik mit ein. Tabelle 2 gibt einen umfassenden Überblick über die notwendigen Untersuchungen (5–7).
zu Störungen im Elektrolyt- und Säure-Basen-Haushalt führen. Glukosestoffwechsel: Bei ausgeprägt restriktiven Anorexieformen werden zum Teil erhebliche Hypoglykämien von unter 3 mmol/l registriert. Bedingt durch Kompensationsmechanismen, unter anderem durch die energetische Nutzung der Ketonkörper, ist ein zerebrales Energieversorgungdefizit mit einem hypoglykämischen Koma äusserst selten. Hingegen ist ein solches bei gleichzeitig in suizidaler Absicht subkutan verabreichtem Insulin beschrieben. Diese Konstellation muss vor allem bei Patientinnen mit Diabetes mellitus Typ 1 beachtet werden, wenn zusätzlich eine bulimische Symptomatik vorliegt. Phosphathaushalt: Der akute Phosphatmangel ist gefürchtet im Rahmen des Refeeding-Syndroms, mit konsekutiv verminderter ATP-Konzentration (siehe unten).
Bildgebende Diagnostik
Die Abdomensonografie mit der Beurteilung der parenchymatösen Organe, der Darmwandstrukturen und der inneren Genitalien gehört zum Standard. Ebenso führen wir bei einem länger dauernden Untergewicht mit sekundärer Amenorrhö routinemässig eine Knochendichtemessung durch, um das Ausmass einer allfälligen Osteopenie respektive Osteoporose frühzeitig erfassen zu können. Weiterführende bildgebende Untersuchungen, wie eine zerebrale Magnetresonanztomografie (MRT), sollen nur bei entsprechender Klinik und Indikation durchgeführt werden.
Die akuten Komplikationen
Weitere akute Komplikationen Renal: Eine prärenale Niereninsuffizienz findet sich häufig bei drastischer Gewichtsabnahme und einge-
Tabelle 1:
Krankheitsspezifische klinische Befunde der Anorexie und der Bulimie (B)
Haut Trockene, schuppige Haut, glanzlose Haare, brüchige Nägel, Haarausfall, Lanugo-Behaarung, vor allem Gesicht und Arme, Hypothermie (kann eine Infektion verschleiern), Cutis marmorata, Akrozyanose, periunguale Erytheme, Cheilitis (entzündliche Rhagaden an den Lippen), trockene Lippen, Zahnfleischveränderungen (B), Hyperkeratose an den Fingergrundgelenken und/oder Handrücken (B), gelbliches Hautkolorit, Gelbverfärbung von Handinnenflächen und Fusssohlen (Aurantiasis cutis), Ödeme
Metabolische Entgleisungen: Die Bestimmung der Elektrolyte ist auch im Verlauf zur frühzeitigen Erkennung potenziell lebensbedrohlicher Konstellationen sehr wichtig. Natriumhaushalt: Das Serumnatrium zeigt erste Anzeichen einer drohenden Wasserintoxikation infolge Gewichtsmanipulation frühzeitig. Eine gefürchtete Komplikation einer schweren Hyponatriämie ist das Hirnödem mit all seinen Folgen. Auch eine hypertone Dehydratation (Hypernatriämie), zum Beispiel bei einem vorsätzlich hohen Salzkonsum, ist eine gefürchtete Komplikation. Die Behandlung dieser Elektrolytentgleisung bedarf grosser klinischer Erfahrung, da bei unsachgemässer Natriumkorrektur mit schweren zerebralen Komplikationen zu rechnen ist. Kalium-, Chlorid- und Säure-Basen-Haushalt: Eine potenziell schwerwiegende Hypokaliämie und Hypochlorämie mit konsekutiver metabolischer Alkalose beobachten wir bei profusem Erbrechen. Bei verschwiegener profuser Bulimiesymptomatik ist das tiefe Urinchlorid ein Früherkennungsparameter, der meist vor einer Hypochlorämie nachgewiesen werden kann. Gefürchtet sind die hypokaliämiebedingten kardialen Rhythmusstörungen. Ein Laxanzienabusus kann auch zur Hypokaliämie führen. Die vorsätzliche Einnahme von Diuretika ist seltener, kann aber auch
Mund/Rachen Karies (B), Perimolyse (B), Sialadenitis (B), Parotisschwellung (B), Heiserkeit (B)
Kardiovaskuläre Störungen Hypertonie, Sinusbradykardie, Sinustachykardie (häufig Vorbote für eine bevorstehende Dekompensation), QT-Strecken-Verlängerung, atriale und ventrikuläre Arrhythmien, Mitralklappenprolaps, linksventrikuläre Atrophie, Herzinsuffizienz, Kardiomyopathie
Gastrointestinale Störungen Magenentleerungsstörung, verminderte Darmmotilität, Obstipation, Ösophagitis, Hämatemesis, Hepatitis, Fettleber, Cholelithiasis
Muskuloskeletale Störungen Osteopenie, Osteoporose, Frakturen, Kleinwuchs, Wachstumsstillstand
Neurologische Störungen Kortikale Atrophie und erweitertes Ventrikelsystem (reversibel), Stauungspapillen, Epilepsie, Myopathie, Tetanie (B), Achillessehnenreflex (ASR) verzögert in der Relaxation, Polyneuropathie, periphere Neuropathie, kognitive Störungen
Endokrinologische/gynäkologische Störungen Oligo- und Amenorrhö, Unfruchtbarkeit, verspätete Pubertät, Hypothyreose
Renale Störungen Lithiasis, Niereninsuffizienz
(adaptiert an 5–7)
Schweizer Zeitschrift für Ernährungsmedizin 1|2018 7
ERNÄHRUNG BEI ANOREXIA NERVOSA
zur Synkope. Eine Sinustachykardie, die plötz-
lich auftritt, ist häufig Vorbote für eine bevor-
stehende kardiale Dekompensation. Zu be-
achten sind insbesondere auch die kardialen
Rhythmusprobleme, insbesondere in Zusam-
menhang mit Elektrolytentgleisungen. Eine
QT-Strecken-Verlängerung muss elektrokar-
diografisch eruiert werden, insbesondere
wenn der Einsatz von Psychopharmaka in Er-
wägung gezogen wird.
Gastrointestinal: Die Verdauungsfunktion ist
sehr häufig gestört und vielfach auch Aus-
gangspunkt einer sich etablierenden Ess-
störung. Vielfach werden diverse Nahrungs-
mittelallergien respektive Intoleranzen ange-
nommen, die meist nicht auf einer fundierten
schulmedizinischen Diagnostik basieren, son-
dern häufig bei alternativen Erfahrungsmedi-
zinverfahren als Ursache postuliert werden.
Selbstverständlich muss bei einer entspre-
chenden Anamnese und einer klinischen
Abbildung 1: BMI-Perzentilenkurven für Mädchen und Jungen (4) Beispiel: Bei einem Mädchen, 14½-jährig, mit einem BMI von 15 kg/m2 liegt gemessen am BMI P50 entsprechend 19,9 kg/m2 ein relatives Untergewicht von minus 24,6 Prozent vor.
Symptomatik das Problem einer gastrointestinalen Störung ernst genommen und sorgfältig abgeklärt werden. Eine Obstipationsproblematik liegt vielfach vor und ist häufig
ursächlich für eine unkontrollierte Einnahme
schränkter Flüssigkeitszufuhr. Sie ist glücklicherweise von Laxanzien. Bei erheblicher Anorexie ist die Ma-
gut reversibel.
genentleerung immer verlangsamt und in Folge einer
Hepatisch: Eine Störung der Leberfunktion zeichnet Atonie der Magen meist dilatiert und sehr voluminös.
sich durch erhöhte Transaminasen und allenfalls Besonderer Beachtung bedarf das Refeeding-Syndrom
verminderte Gerinnungsfaktoren aus. Zusätzliche (mit u.a. Elektrolytentgleisungen, Phosphatmangel
Lebertoxitität ist zu befürchten bei gleichzeitigem Me- und Überbelastung der hepatischen Funktionen), vor
dikamentenabusus oder dem Konsum von Alkohol allem wenn in der Akutphase ein unangemessener Er-
und illegalen Drogen.
nährungsaufbau erfolgt. Dieser Zustand kann lebens-
Kardiovaskulär: Am häufigsten anzutreffen sind die bedrohlich sein. Aus diesem Grund wird der perorale
arterielle Hypotonie und die Sinusbradykardie. Da- Nahrungsaufbau einer parenteralen Ernährung vor-
raus resultieren häufig orthostatische Symptome bis gezogen. Eine weitere gefürchtete Akutkomplikation,
als Folge von rezidivierendem Erbrechen, ist die
Hämatemesis oder gar eine profuse Blutung im Rah-
Tabelle 2
Mögliche Laborbefunde bei Anorexie und Bulimie (B)
men eines Mallory-Weiss-Syndroms. Hämatologisch: Generell ist auch die Hämatopoese gedrosselt. Eine schwere Anämie findet sich jedoch
Hämatologie Leukopenie, Neutropenie, Anämie, Thrombozythämie
meist in Zusammenhang mit einem vorbestehenden Eisenmangel oder bei akuter Blutung. Ebenfalls muss ein Vitamin-B12-Mangel gesucht werden, wie wir ihn
Blutchemie Hypoglykämie, Hypokaliämie (B), Hyponatriämie, Hypernatriämie, Hypomagnesiämie, Hypophosphatämie (bei Refeedingsyndrom), Hypoalbuminämie, Erhöhung Leberenzyme und Amylase, Harnstoff tief, Kreatininerhöhung, Hypercholesterinämie, Hypochlorämie (B), hypochlorämische-hypokaliämische metabolische Alkalose (B)
bei veganer Ernährungsweise sehen, die von essgestörten Patienten zunehmend praktiziert wird. Augenfällig ist meist auch eine Leukopenie. Diese bedeutet jedoch noch nicht, dass generell eine erhöhte Infektionsgefahr besteht. Die Leukozyten sind im marginalen Pool der Gefässwände lokalisiert und so
Urinchemie Chlorid tief (B), erhöhte Kalziumausscheidung, Proteinurie, spezifisches Gewicht tief
nicht direkt quantitativ im Blutbild zu bestimmen. Sie sind jedoch im Bedarfsfall bei Infektionsexposition in der Regel immediat mobilisierbar.
Spezielle Laboruntersuchungen Vitamin-B12-Mangel, Folsäuremangel, tiefes LH und FSH, Östrogenmangel bei Frauen, Testosteronmangel bei Männern, Cortisol hoch, T3 tief (Low-T3-Syndrom) bei normalem TSH und FT4, Ausschluss Zöliakie (t-Transglutaminase-IgA, Gesamt-IgA), osteologische Parameter bei Osteopenie (25-OH-Vitamin D, Osteocalcin, Ostase, Parathormon)
(adaptiert an 5–7)
Neurologisch/psychiatrisch: Neurologische Ausfallserscheinungen betreffen insbesondere die kognitiven Störungen im Rahmen der Hirnatrophie. Psychiatrisch imponiert häufig ein zum Teil ausgeprägtes depressives Zustandsbild. Auch Angststörungen bis hin zu Panikattacken sind nicht selten. Unter diesen Umständen muss eine latente Suizidalität auch vom
8 Schweizer Zeitschrift für Ernährungsmedizin 1|2018
ERNÄHRUNG BEI ANOREXIA NERVOSA
Somatiker exploriert und frühzeitig erkannt werden, um entsprechende suizidale Krisen verhindern zu können. In diesem Zusammenhang ist auch das Erkennen von problematischen sozialen Konstellationen wichtig, wie das Fehlen von zwischenmenschlichen Beziehungen oder die soziale Isolation.
Die somatischen Langzeitfolgen
Endokrinologische Störungen: Die Anorexia nervosa ist gekennzeichnet durch endokrinologische Veränderungen, die alle Achsen der glandotropen Hormonsysteme betreffen. Davon betroffen sind die Wachstums-, die Hypothalamus-Hypophysen-Nebennieren-, die Schilddrüsen- und die Hypothalamus-Hypophysen-Gonaden-Achse. Zusätzlich sind Hormone betroffen, die den Appetit, den Hunger und die Nahrungsaufnahme regulieren. Diese endokrinologischen Anpassungen dienen zur Aufrechterhaltung einer Eugklykämie und Glukoseverfügbarkeit für vitale Körperfunktionen, können aber auch zu einer Störung des Knochenstoffwechsels führen (Abbildung 2, [8]). Osteopenie/Osteoporose: Bei einer längeren Persistenz einer Untergewichtigkeit und einer zusätzlichen sekundären Amenorrhö sehen wir häufig schon eine erhebliche Osteopenie respektive die Entwicklung einer Osteoporose. Diese Problematik hat schwerwiegende
Abbildung 2: Endokrinologische Veränderungen bei Anorexie (adaptiert und übersetzt nach [8]) Abkürzungen: GH = growth hormone; IGF-1 = isulin-like growth factor 1; GHBP = growth-hormone binding protein; PYY = peptide YY; HPA = hypothalamic-pituitary-adrenal; CRH = corticotrophin-releasing hormone; ACTH = adrenocorticotropic hormone; HPT = hypothalamic-pituitary-thyroid; TSH = thyroid-stimulating hormone; T3 = tri-iodothyronine; T4 = tetra-iodothyronine; HPG = hypothalamic-pituitary-gonadal; LH = luteinising hormone; GLP-1 = glucagon like peptide-1; GIP = glucose-dependent insulinotropic peptide; * Hormonal changes implicated in altered LH pusatility; + Hormonal changes implicated in impaired bone metabolism
Schweizer Zeitschrift für Ernährungsmedizin 1|2018 9
ERNÄHRUNG BEI ANOREXIA NERVOSA
Implikationen für den weiteren Lebensverlauf, der mit einem hohen Frakturrisiko bereits im früheren Erwachsenenalter belastet sein kann. Ermutigend ist jedoch die Tatsache, dass auch nach längerem Krankheitsverlauf sich die Werte einer Osteopenie respektive der Osteoporose verbessern lassen. Grundvoraussetzung ist dafür eine adäquate Gewichtszunahme mit Normalisierung der Körperzusammensetzung und wenn über diese vulnerable Phase zusätzlich Vitamin D und Kalzium als Supplement regelmässig eingenommen werden. Weiterhin kontrovers diskutiert wird die Wirkung einer Substitution der weiblichen Geschlechtshormone. Hingegen zeigen neuere Untersuchungen, dass vor allem das transdermal verabreichte Östrogen zusammen mit einem zyklischen Progesteron bei jungen Patientinnen zu einer Verbesserung der Knochendichte führen kann (9). Gemäss unseren Erfahrungen wird diese Therapieform besser akzeptiert als die herkömmlichen Zykluspräparate. Ein allfälliger Einsatz von Bisphophonaten zur Osteoporosetherapie bedarf des Einbezugs einer osteologischen Fachperson, da erhebliche Nebenwirkungen möglich sind. Amenorrhö/Unfruchtbarkeit: Eine Amenorrhö im Sinne eines hypogonadotropen Hypogonadismus hat wie oben beschrieben negative Langzeitfolgen auf den Knochenstoffwechsel. Sehr häufig persistiert die Amenorrhö auch nach erfolgter Gewichtsrestitution, sodass weiterführende gynäkologisch-endokrinologische Abklärungen und Behandlungen notwendig werden. Ein weiterer einschneidender Gesichtspunkt der persistierenden Amenorrhö oder eines unregelmässigen Zyklus bildet im Erwachsenenalter die Unfruchtbarkeit mit entsprechend unerfülltem Kinderwunsch. Dieses Thema wird übrigens sehr häufig bereits früh in einem Therapieprozess angesprochen und kann ein wichtiges Argument für eine positive Krankheitsbewältigung bilden. Gastrointestinale Störungen: Sehr häufig persistieren Verdauungsstörungen. Dabei imponiert vor allem die chronische Obstipation. Aber auch Unverträglichkeiten müssen erkannt und entsprechend diagnostiziert sowie behandelt werden. Dies betrifft vor allem die Laktose- und die Fruktoseintoleranz. Zerebrale Störungen: Die kognitiven Defizite während der Erkrankung sind meist im Verlauf reversibel. Trotzdem können anhaltende Störungen persistieren, insbesondere wenn Zusatzkomplikationen auftraten, zum Beispiel im Rahmen einer Wasserintoxikation mit Hirnödem und epileptischen Anfällen. Eine periphere Neuropathie kann ebenfalls persistieren, wenn periphere Nerven durch Druck beschädigt wurden. Ein Beispiel dafür ist die persistierende Peroneusparese. Renale Störungen: Die Nierenfunktionen erholen sich meistens gut, dies betrifft vor allem die prärenale Niereninsuffizienz. Hingegen können zusätzlich eingenommene nephrotoxische Substanzen zu einer persistierenden Schädigung der Nierenfunktionen beitragen.
Wachstumsstörungen: Diese treten auf, wenn sich die Essstörung bereits präpubertär und während des Wachstumsschubs in der Pubertät manifestiert. Insbesondere bei vorbestehendem Wachstum unter der 10. Perzentile und bei zusätzlich familiärer Konstellation kann eine restriktive Essstörung mit einem konsekutiven persistierenden Kleinwuchs verbunden sein, der psychisch häufig als sehr belastend erlebt wird. Kardiale Erkrankungen: Der Herzmuskel wird generell nur nach lang anhaltender Schädigung, im Sinne einer marantischen Kardiomyopathie zu entsprechenden Langzeitfolgen führen.
Fazit
Die Behandlung der Anorexia nervosa ist komplex und bedarf einer multiprofessionellen Zusammenarbeit. Die Erfassung der somatischen Aspekte ist zentral. Eine umfassende somatische Diagnostik ist vor Beginn der Therapie zwingend. Dabei müssen Akutkomplikationen, auch im Verlauf, permanent gesucht und überprüft werden. Es ist damit zu rechnen, dass Folgeerkrankungen auch nach erfolgter Restitution über Jahre monitorisiert und behandelt werden müssen.
Korrespondenzadresse: Dr. med. Josef Laimbacher Chefarzt Jugendmedizin Ostschweizer Kinderspital Claudiusststrasse 6 9006 St. Gallen E-Mail: Josef.Laimbacher@kispisg.ch
Referenzen: 1. Arcelus J, Mitchell AJ, Wales J, Nielsen S: Mortality rates in patients with anorexia nervosa and other eating disorders. A meta-analysis of 36 studies. Archives of general psychiatry 2011; 68 (7): 724–731. 2. Steinhausen HC: The outcome of anorexia nervosa in the 20th century. The American journal of psychiatry 2002; 159 (8): 1284–1293. 3. American-Psychiatric-Association. Diagnostic and Statistical Manual of Mental Disorders. Arlington, VA: American Psychiatric Publishing; 2013. 4. BMI-Referenzperzentilenkurven für Mädchen und Jungen. 5. Sullivan PF: Coruse and outcome of anorexia nervosa and bulimia nervosa. In: Fairburn CG, Brownell KD, eds. Eating disorders and obesity. 2nd edition. New York, NY: Guilford Press 2002; 226–232. 6. Walsh BT, Attia E, Glasofer DR, Sysko R: Handbook of assessment and treatment of eating disorders. Arlington, VA: American Psychiatric Association; 2016. 7. Gebhard S: Anorexia nervosa: die neuen Herausforderungen. Swiss Medical Forum 2016; 16 (33): 648–654. 8. Misra M: Lancet Diabetes Endocrinol 2014; 2: 581–592 9. Misra M, Katzman D, Miller KK et al.: Physiologic estrogen replacement increases bone densitiy in adolescent girls with anorexia nervosa. J Bone Miner Res 2011; 26: 2430–2438.
10 Schweizer Zeitschrift für Ernährungsmedizin 1|2018