Transkript
KONGRESS-HANDOUT
SGML
Tattooentfernung
Erfahrungsbericht nach 4 Jahren Anwendung der Picosekundentechnik
Seit 2013 stehen Picosekundenlaser zur Entfernung von Tätowierungen zur Verfügung. Durch die ultrakurzen Pulsbreiten soll im Gegensatz zur Q-switched-Technik eine stärkere Zersetzung der Zielstruktur erfolgen. Die Farbpigmente sollen in winzige Partikel zersprengt werden, die der Körper leichter abbauen kann (1). Durch diese Technik soll die Entfernung von Tätowierungen durch weniger Sitzungen und mit weniger Nebenwirkungen gelingen. Der Einsatz der Picosekundenlaser wird derzeit intensiv diskutiert (2). Im Folgenden wird der Einsatz der Picosekundentechnik beschrieben, und es werden einige Ergebnisse vorgestellt.
VON MATTHIAS BONCZKOWITZ
Matthias Bonczkowitz
Vor Beginn der Behandlung sollte eine intensive Aufklärung erfolgen. Es sollte mit dem Patienten über die Behandlungsdauer (bei Profitätowierungen bis zu 3 Jahre), die Erfolgsaussichten einer laserbasierten Entfernung sowie die Nebenwirkungen gesprochen
werden. Häufige Nebenwirkungen sind Rötung, Schwellung und Krustenbildung. Ist durch eine Laserbehandlung kein zufriedenstellendes Ergebnis zu erwarten, sollte man eher von einer Behandlung abraten.
SZD 2/2018
7
KONGRESS-HANDOUT
SGML
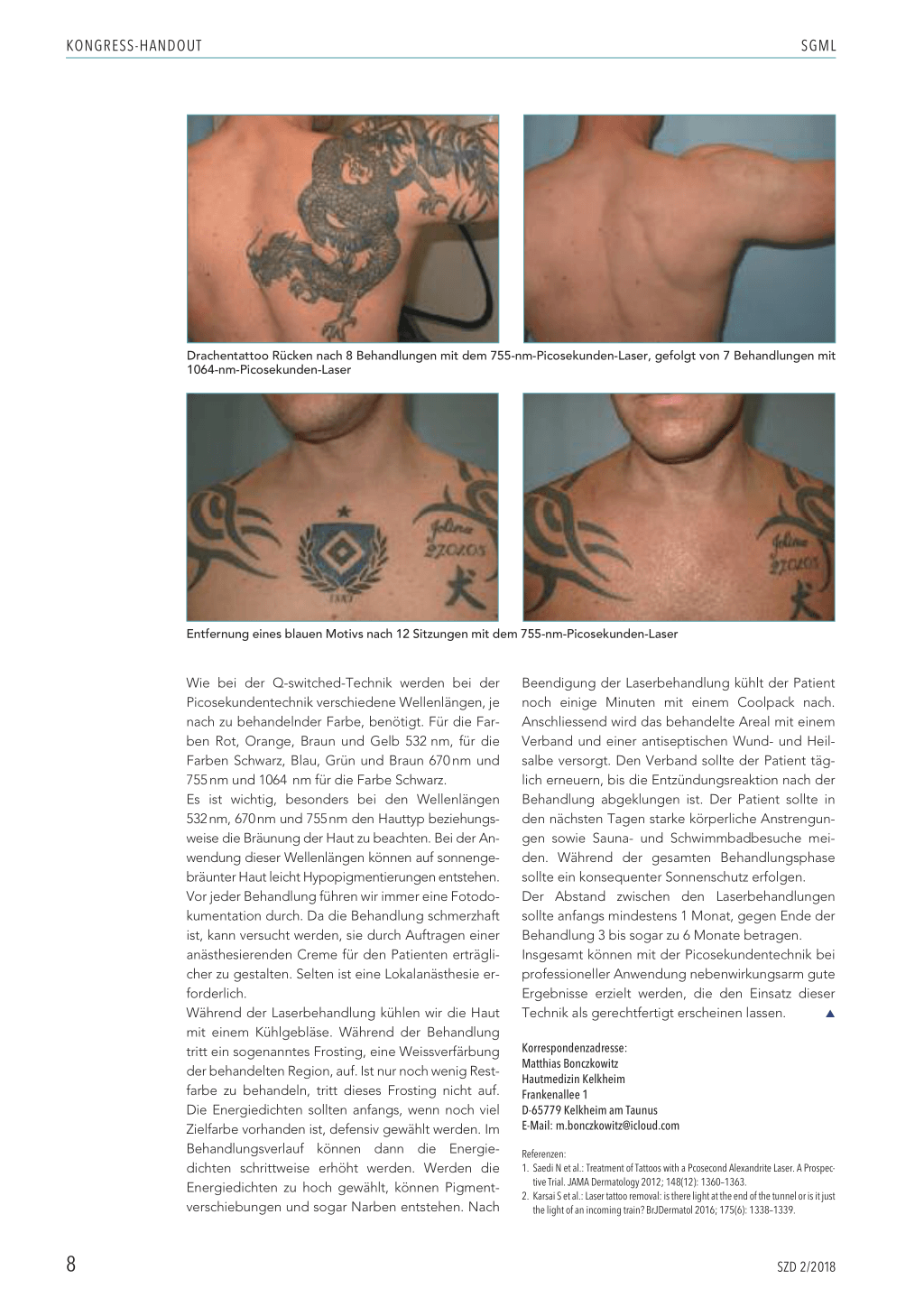
Drachentattoo Rücken nach 8 Behandlungen mit dem 755-nm-Picosekunden-Laser, gefolgt von 7 Behandlungen mit 1064-nm-Picosekunden-Laser
Entfernung eines blauen Motivs nach 12 Sitzungen mit dem 755-nm-Picosekunden-Laser
Wie bei der Q-switched-Technik werden bei der Picosekundentechnik verschiedene Wellenlängen, je nach zu behandelnder Farbe, benötigt. Für die Farben Rot, Orange, Braun und Gelb 532 nm, für die Farben Schwarz, Blau, Grün und Braun 670 nm und 755 nm und 1064 nm für die Farbe Schwarz. Es ist wichtig, besonders bei den Wellenlängen 532 nm, 670 nm und 755 nm den Hauttyp beziehungsweise die Bräunung der Haut zu beachten. Bei der Anwendung dieser Wellenlängen können auf sonnengebräunter Haut leicht Hypopigmentierungen entstehen. Vor jeder Behandlung führen wir immer eine Fotodokumentation durch. Da die Behandlung schmerzhaft ist, kann versucht werden, sie durch Auftragen einer anästhesierenden Creme für den Patienten erträglicher zu gestalten. Selten ist eine Lokalanästhesie erforderlich. Während der Laserbehandlung kühlen wir die Haut mit einem Kühlgebläse. Während der Behandlung tritt ein sogenanntes Frosting, eine Weissverfärbung der behandelten Region, auf. Ist nur noch wenig Restfarbe zu behandeln, tritt dieses Frosting nicht auf. Die Energiedichten sollten anfangs, wenn noch viel Zielfarbe vorhanden ist, defensiv gewählt werden. Im Behandlungsverlauf können dann die Energiedichten schrittweise erhöht werden. Werden die Energiedichten zu hoch gewählt, können Pigmentverschiebungen und sogar Narben entstehen. Nach
Beendigung der Laserbehandlung kühlt der Patient
noch einige Minuten mit einem Coolpack nach.
Anschliessend wird das behandelte Areal mit einem
Verband und einer antiseptischen Wund- und Heil-
salbe versorgt. Den Verband sollte der Patient täg-
lich erneuern, bis die Entzündungsreaktion nach der
Behandlung abgeklungen ist. Der Patient sollte in
den nächsten Tagen starke körperliche Anstrengun-
gen sowie Sauna- und Schwimmbadbesuche mei-
den. Während der gesamten Behandlungsphase
sollte ein konsequenter Sonnenschutz erfolgen.
Der Abstand zwischen den Laserbehandlungen
sollte anfangs mindestens 1 Monat, gegen Ende der
Behandlung 3 bis sogar zu 6 Monate betragen.
Insgesamt können mit der Picosekundentechnik bei
professioneller Anwendung nebenwirkungsarm gute
Ergebnisse erzielt werden, die den Einsatz dieser
Technik als gerechtfertigt erscheinen lassen.
L
Korrespondenzadresse: Matthias Bonczkowitz Hautmedizin Kelkheim Frankenallee 1 D-65779 Kelkheim am Taunus E-Mail: m.bonczkowitz@icloud.com
Referenzen: 1. Saedi N et al.: Treatment of Tattoos with a Pcosecond Alexandrite Laser. A Prospec-
tive Trial. JAMA Dermatology 2012; 148(12): 1360–1363. 2. Karsai S et al.: Laser tattoo removal: is there light at the end of the tunnel or is it just
the light of an incoming train? BrJDermatol 2016; 175(6): 1338–1339.
8 SZD 2/2018