Transkript
FORTBILDUNG ZUM SCHWERPUNKT
Behandlung alternder Haut am Unterlid
Ist Platelet Rich Plasma (PRP) eine erfolgreiche Option?
Abnehmende Zellaktivität, reduzierte Kollagensynthese und Veränderungen der extrazellulären Matrix kennzeichnen die Alterung der Haut. Volumen- und Elastizitätsverlust führen schliesslich zur Faltenbildung. Neben der direkten Faltenbehandlung durch Filler oder Botulinumtoxin, welche im Subkutangewebe beziehungsweise intramuskulär wirken, stehen physikalische Behandlungsoptionen wie zum Beispiel Microneedling oder Laserbehandlungen zur Verfügung, um eine Verbesserung der gesamten Hautstruktur zu erzielen. Die Behandlung mittels Platelet Rich Plasma (PRP) stellt eine rein autologe, biologische Alternative dar.
Matthias Aust
8
Die untere Augenpartie erweist sich als ein besonders diffizil zu behandelndes Areal. Ein Ausdünnen der Epidermis kann zum Durchschimmern der darunter liegenden Blutgefässe führen und sich als unschöne dunkle Augenringe manifestieren. Zudem können die Augen aufgrund des Volumendefizits eingefallen erscheinen. Durch zunehmende Elastizitätsverluste der Haut kann es zur Cutis-laxa-Bildung, einem weiteren unschönen Alterungszeichen, kommen. Viele Behandlungsstrategien sind mit erheblichen Risiken verbunden oder ziehen hohe Patientenbelastungen nach sich. Die Applikation von Botulinumtoxin in den Augenringmuskel (M. orbicularis oculi) birgt bei zu hoher Konzentration die Gefahr der Produktion eines Ektropiums (1). Die Injektion von Hyaluronsäure, welche durch Binden an die in der Haut vorhandenen Glykosaminoglykane die Flüssigkeit anzieht, kann bei der Behandlung der Unterlidregion zu einer deutlicheren Ausprägung der Tränensäcke (Saccus lacrimalis) führen. Operative Methoden wie die Blepharoplastik werden aufgrund der damit einhergehenden Operationsrisiken und der Patientenbelastung von den Patienten oft abgelehnt. Die anatomischen Verhältnisse der Unterlider und ihre schwere Zugänglichkeit für Roller oder Pens limitieren den Einsatz von Medical Needling als Therapieoption, auch wenn diese allein oder in Kombination mit PRP prinzipiell als einfache und effektive Behandlung angesehen werden kann. Da die Evidenz für regenerative Behandlungsmethoden (wie die PRP-Behandlung) und der Wunsch der Patienten nach natürlichen Verfahren immer stärker werden, nehmen sie eine immer zentralere Rolle ein.
Wie wirkt PRP?
PRP ist ein autologes Produkt, das durch seinen hohen Anteil an Thrombozyten beziehungsweise die
darin enthaltenen Wachstumsfaktoren und körpereigenen Zytokine (u.a. IGF-1, EGF, VEGF, PDGF, TGF-β) proliferationsstimulierend wirkt und die körpereigene Hyaluronsäuresynthese bei erhöhter Thrombozytenkonzentration (> 2 × Vollblut) steigert (2, 3). Durch Kontakt mit Kollagenfasern werden die Thrombozyten endogen aktiviert, und es kommt zur Freisetzung von Wachstumsfaktoren. Diese binden an spezifische Rezeptoren der Zellen und stimulieren die Zellproliferation, die Angiogenese und die Kollagensynthese (4). Dadurch verbessert sich die dermale Elastizität, und es kommt zu einem Volumeneffekt (5). Ausserdem stimuliert PRP den Abbau lichtgeschädigter Bestandteile der extrazellulären Matrix (4). Bei der rein endogenen Aktivierung kann auf die Zugabe von Fremdstoffen verzichtet werden, sodass PRP zu 100 Prozent autolog bleibt und Allergien somit ausgeschlossen sind. Auch haben sich Vorteile hinsichtlich der Wirkung bei endogener Aktivierung gegenüber der exogenen Aktivierung der Thrombozyten gezeigt (2, 6).
Wo wird PRP eingesetzt?
Das Indikationsspektrum für Behandlungen mit PRP ist breit. PRP kann als Mono- oder Kombinationstherapie eingesetzt werden. Beliebte Anwendungsmöglichkeiten sind die generelle Hautverjüngung, Striae distensae, Alopezie, Supportivbehandlungen bei Haartransplantationen oder Kombinationsbehandlungen nach Lasertherapien oder Microneedling (7–9). Ausserdem wird PRP erfolgreich zur Arthrosebehandlung und zur Beschleunigung der Wundheilung nach (ästhetischen) Operationen oder bei chronischen Wunden eingesetzt (10–13). Die heilungsfördernden Effekte von PRP konnten mittlerweile in mehreren Studien nachgewiesen werden. Weitere Studien
SZD 5/2016
Behandlung alternder Haut am Unterlid
konnten zeigen, dass PRP stimulierende Effekte auf die für die Zellteilung regulatorisch agierenden Proteine hat (4). Aufgrund oben genannter Gegebenheiten war es somit die logische Konsequenz, die dermalen und epidermalen Elastizitäts- und Volumenverhältnisse unter dem Einfluss von mehreren Therapiesitzungen mit PRP im Bereich der unteren Augenpartie zu evaluieren.
Worauf ist bei PRP zu achten?
Für den bestmöglichen Therapieerfolg ist es entscheidend, das plättchenreiche Plasma möglichst vollständig von Erythrozyten und Leukozyten zu trennen, da die proinflammatorischen Zytokine innerhalb der Erythrozyten zur Entstehung freier Radikale führen können, die das zu behandelnde Gewebe schädigen können (14). Auch Leukozyten sollten nicht im Plasma vorhanden sein, da sie durch Ausschüttung von Proteasen negative Effekte hervorrufen können (15, 16). Um das Risiko einer Kontamination beziehungsweise Infektion zu vermeiden, sollte der Anwender ein geschlossenes System zur Aufbereitung verwenden. Abhängig vom System kann auf Zugabe von Antikoagulanzien, die häufig aufgrund des sauren pH-Wertes einen brennenden Injektionsschmerz hervorrufen, verzichtet werden. Der Anwender sollte das gewonnene PRP nicht mit Injektionslokalanästhetika mischen, weil dadurch die Aggregationsfähigkeit der Thrombozyten beeinträchtigt wird, sodass die Stimulierung der Zellproliferation und der Therapieerfolg reduziert werden (17).
Wie erfolgt die PRP-Behandlung im Bereich der unteren Augenpartie?
Der Patient wird aufgeklärt, insbesondere darüber, dass es sich um eine regenerative, körpereigene Behandlung handelt, bei der die Effekte schrittweise einsetzen und frühestens nach 4 Wochen mit ersten positiven Effekten zu rechnen ist. 15 ml Patientenblut werden über ein Butterfly in eine ACP®-Doppelspritze (Firma Arthrex) abgezogen. Direkt danach wird die Spritze bei 350 G für 5 Minuten horizontal zentrifugiert. Das plättchenreiche Plasma (ca. 5 ml), welches sich nach Zentrifugation im oberen Drittel der Spritze absetzt, wird nun in den inneren Kolben der Doppelspritze aufgezogen. Die innere Spritze wird herausgedreht, und nach lokaler Desinfektion werden jeweils 2 ml PRP dem Patienten mit einer 38 mm langen 27-G-Kanüle von lateral subdermal injiziert. Danach wird für zirka 5 Minuten lokal mittels Coolbag gekühlt. Nach 4 Wochen erfolgt eine Wiedervorstellung zur Evaluierung und erneuten PRPInjektion. Insgesamt werden 4 Behandlungen in einem Intervall von jeweils 4 Wochen durchgeführt.
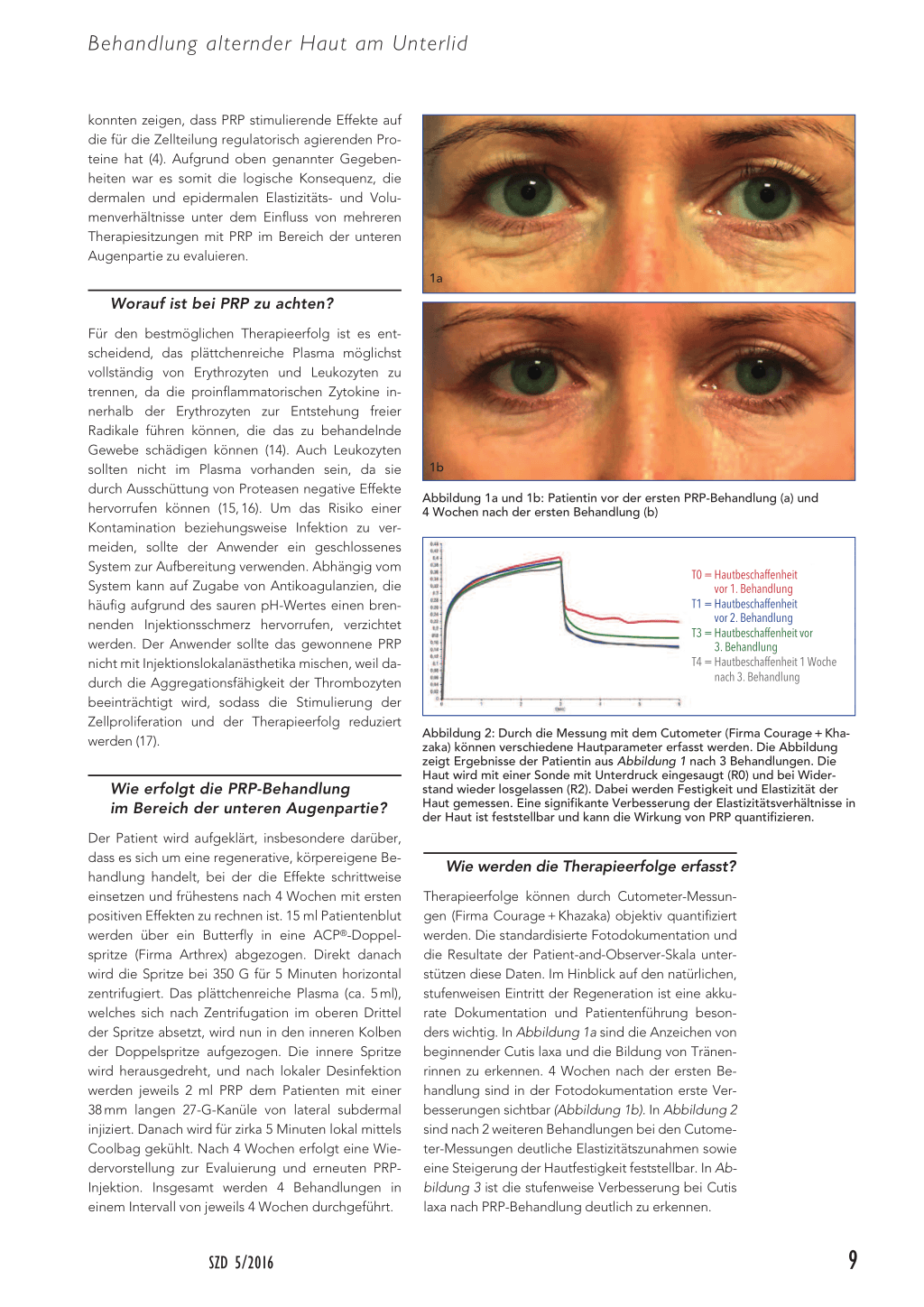
1a
1b Abbildung 1a und 1b: Patientin vor der ersten PRP-Behandlung (a) und 4 Wochen nach der ersten Behandlung (b)
T0 = Hautbeschaffenheit T4 = vor 1. Behandlung T1 = Hautbeschaffenheit T4 = vor 2. Behandlung T3 = Hautbeschaffenheit vor T4 = 3. Behandlung T4 = Hautbeschaffenheit 1 Woche T4 = nach 3. Behandlung
Abbildung 2: Durch die Messung mit dem Cutometer (Firma Courage + Khazaka) können verschiedene Hautparameter erfasst werden. Die Abbildung zeigt Ergebnisse der Patientin aus Abbildung 1 nach 3 Behandlungen. Die Haut wird mit einer Sonde mit Unterdruck eingesaugt (R0) und bei Widerstand wieder losgelassen (R2). Dabei werden Festigkeit und Elastizität der Haut gemessen. Eine signifikante Verbesserung der Elastizitätsverhältnisse in der Haut ist feststellbar und kann die Wirkung von PRP quantifizieren.
Wie werden die Therapieerfolge erfasst?
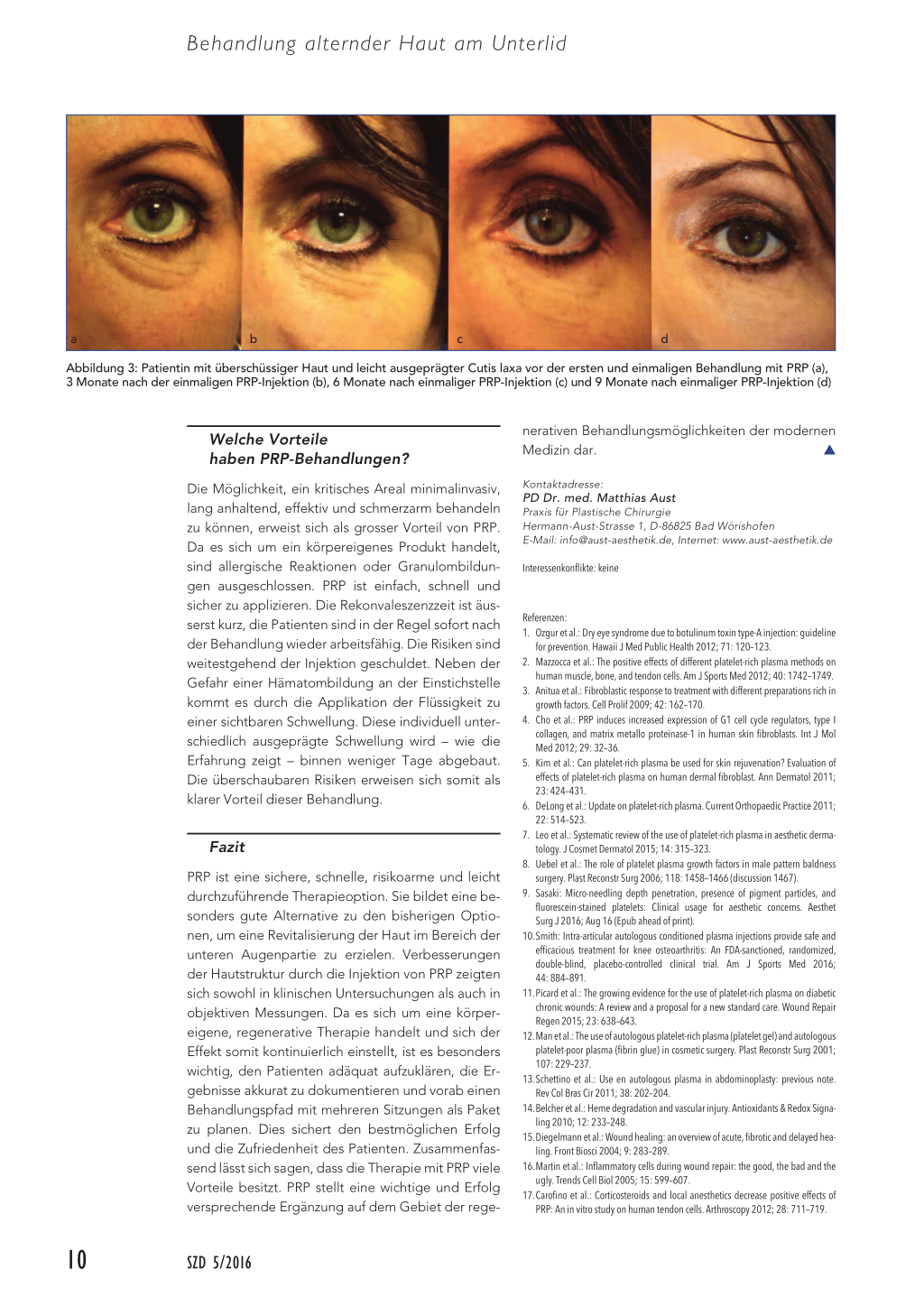
Therapieerfolge können durch Cutometer-Messungen (Firma Courage + Khazaka) objektiv quantifiziert werden. Die standardisierte Fotodokumentation und die Resultate der Patient-and-Observer-Skala unterstützen diese Daten. Im Hinblick auf den natürlichen, stufenweisen Eintritt der Regeneration ist eine akkurate Dokumentation und Patientenführung besonders wichtig. In Abbildung 1a sind die Anzeichen von beginnender Cutis laxa und die Bildung von Tränenrinnen zu erkennen. 4 Wochen nach der ersten Behandlung sind in der Fotodokumentation erste Verbesserungen sichtbar (Abbildung 1b). In Abbildung 2 sind nach 2 weiteren Behandlungen bei den Cutometer-Messungen deutliche Elastizitätszunahmen sowie eine Steigerung der Hautfestigkeit feststellbar. In Abbildung 3 ist die stufenweise Verbesserung bei Cutis laxa nach PRP-Behandlung deutlich zu erkennen.
SZD 5/2016
9
Behandlung alternder Haut am Unterlid
ab c d Abbildung 3: Patientin mit überschüssiger Haut und leicht ausgeprägter Cutis laxa vor der ersten und einmaligen Behandlung mit PRP (a), 3 Monate nach der einmaligen PRP-Injektion (b), 6 Monate nach einmaliger PRP-Injektion (c) und 9 Monate nach einmaliger PRP-Injektion (d)
Welche Vorteile haben PRP-Behandlungen?
Die Möglichkeit, ein kritisches Areal minimalinvasiv, lang anhaltend, effektiv und schmerzarm behandeln zu können, erweist sich als grosser Vorteil von PRP. Da es sich um ein körpereigenes Produkt handelt, sind allergische Reaktionen oder Granulombildungen ausgeschlossen. PRP ist einfach, schnell und sicher zu applizieren. Die Rekonvaleszenzzeit ist äusserst kurz, die Patienten sind in der Regel sofort nach der Behandlung wieder arbeitsfähig. Die Risiken sind weitestgehend der Injektion geschuldet. Neben der Gefahr einer Hämatombildung an der Einstichstelle kommt es durch die Applikation der Flüssigkeit zu einer sichtbaren Schwellung. Diese individuell unterschiedlich ausgeprägte Schwellung wird – wie die Erfahrung zeigt – binnen weniger Tage abgebaut. Die überschaubaren Risiken erweisen sich somit als klarer Vorteil dieser Behandlung.
Fazit
PRP ist eine sichere, schnelle, risikoarme und leicht durchzuführende Therapieoption. Sie bildet eine besonders gute Alternative zu den bisherigen Optionen, um eine Revitalisierung der Haut im Bereich der unteren Augenpartie zu erzielen. Verbesserungen der Hautstruktur durch die Injektion von PRP zeigten sich sowohl in klinischen Untersuchungen als auch in objektiven Messungen. Da es sich um eine körpereigene, regenerative Therapie handelt und sich der Effekt somit kontinuierlich einstellt, ist es besonders wichtig, den Patienten adäquat aufzuklären, die Ergebnisse akkurat zu dokumentieren und vorab einen Behandlungspfad mit mehreren Sitzungen als Paket zu planen. Dies sichert den bestmöglichen Erfolg und die Zufriedenheit des Patienten. Zusammenfassend lässt sich sagen, dass die Therapie mit PRP viele Vorteile besitzt. PRP stellt eine wichtige und Erfolg versprechende Ergänzung auf dem Gebiet der rege-
nerativen Behandlungsmöglichkeiten der modernen
Medizin dar.
L
Kontaktadresse: PD Dr. med. Matthias Aust Praxis für Plastische Chirurgie Hermann-Aust-Strasse 1, D-86825 Bad Wörishofen E-Mail: info@aust-aesthetik.de, Internet: www.aust-aesthetik.de
Interessenkonflikte: keine
Referenzen:
1. Ozgur et al.: Dry eye syndrome due to botulinum toxin type-A injection: guideline for prevention. Hawaii J Med Public Health 2012; 71: 120–123.
2. Mazzocca et al.: The positive effects of different platelet-rich plasma methods on human muscle, bone, and tendon cells. Am J Sports Med 2012; 40: 1742–1749.
3. Anitua et al.: Fibroblastic response to treatment with different preparations rich in growth factors. Cell Prolif 2009; 42: 162–170.
4. Cho et al.: PRP induces increased expression of G1 cell cycle regulators, type I collagen, and matrix metallo proteinase-1 in human skin fibroblasts. Int J Mol Med 2012; 29: 32–36.
5. Kim et al.: Can platelet-rich plasma be used for skin rejuvenation? Evaluation of effects of platelet-rich plasma on human dermal fibroblast. Ann Dermatol 2011; 23: 424–431.
6. DeLong et al.: Update on platelet-rich plasma. Current Orthopaedic Practice 2011; 22: 514–523.
7. Leo et al.: Systematic review of the use of platelet-rich plasma in aesthetic dermatology. J Cosmet Dermatol 2015; 14: 315–323.
8. Uebel et al.: The role of platelet plasma growth factors in male pattern baldness surgery. Plast Reconstr Surg 2006; 118: 1458–1466 (discussion 1467).
9. Sasaki: Micro-needling depth penetration, presence of pigment particles, and fluorescein-stained platelets: Clinical usage for aesthetic concerns. Aesthet Surg J 2016; Aug 16 (Epub ahead of print).
10.Smith: Intra-articular autologous conditioned plasma injections provide safe and efficacious treatment for knee osteoarthritis: An FDA-sanctioned, randomized, double-blind, placebo-controlled clinical trial. Am J Sports Med 2016; 44: 884–891.
11.Picard et al.: The growing evidence for the use of platelet-rich plasma on diabetic chronic wounds: A review and a proposal for a new standard care. Wound Repair Regen 2015; 23: 638–643.
12.Man et al.: The use of autologous platelet-rich plasma (platelet gel) and autologous platelet-poor plasma (fibrin glue) in cosmetic surgery. Plast Reconstr Surg 2001; 107: 229–237.
13.Schettino et al.: Use en autologous plasma in abdominoplasty: previous note. Rev Col Bras Cir 2011; 38: 202–204.
14.Belcher et al.: Heme degradation and vascular injury. Antioxidants & Redox Signaling 2010; 12: 233–248.
15.Diegelmann et al.: Wound healing: an overview of acute, fibrotic and delayed healing. Front Biosci 2004; 9: 283–289.
16.Martin et al.: Inflammatory cells during wound repair: the good, the bad and the ugly. Trends Cell Biol 2005; 15: 599–607.
17.Carofino et al.: Corticosteroids and local anesthetics decrease positive effects of PRP: An in vitro study on human tendon cells. Arthroscopy 2012; 28: 711–719.
10 SZD 5/2016