Transkript
BERICHT ZUM SCHWERPUNKT
Update zur Tageslicht-PDT
Schmerzarme photodynamische Therapie aktinischer Keratosen
Mit der Tageslicht-PDT unter Verwendung von Methylaminolevulinat-Crème (Metvix®) können aktinische Keratosen bei wesentlich geringerer Schmerzhaftigkeit ebenso wirksam behandelt werden wie mit der herkömmlichen Rotlicht-PDT. Zwei grosse randomisierte Studien haben in Australien und Europa die beiden PDT-Behandlungskonzepte bei dünnen und etwas dickeren aktinischen Keratosen im Gesicht und auf der Kopfhaut direkt verglichen und keine Unterschiede bei der Effektivität gefunden. Die Patienten waren mit der Tageslicht-PDT, die besser verträglich und nahezu schmerzlos war, sehr zufrieden. Über die Vorteile der Tageslicht-PDT sprach Prof. Dr. Günther Hofbauer, Leitender Arzt Dermatologische Klinik, Universitätsspital Zürich, an einem Company Workshop der Firma Galderma-Spirig im Rahmen der 97. SGDV-Jahresversammlung.
Für die photodynamische Therapie (PDT) werden sichtbares Licht, ein Photosensibilisator, der intrazellulär in den Hautläsionen zu Protoporphyrin IX umgewandelt wird, und durch Blutgefässe angelieferter Sauerstoff benötigt. Die Zielzellen werden selektiv zerstört, wenn reaktive Sauerstoffspezies durch Lichtaktivierung entstanden sind. Während in den USA zur Aktivierung blaues Licht verwendet wird, hat sich in der Schweiz und in ganz Europa Rotlicht für die konventionelle PDT durchgesetzt. Meist werden Aktilite®-LED-Lampen für die konventionelle PDT mit Methylaminolevulinat (MAL) bevorzugt. Protoporphyrin IX absorbiert sichtbares Licht im gesamten Spektrum. Im Blaulichtbereich ist die Absorption jedoch am stärksten und es resultiert am meisten Reaktion. Da aber blaues Licht weniger tief in die Haut penetriert als rotes Licht, wird in Europa Rotlicht gewählt, um auch dickere Läsionen behandeln zu können.
Warum ist Tageslicht-PDT weniger schmerzhaft?
Bei der konventionellen Rotlicht-PDT beklagen sich die Patienten über brennende oder stechende Schmerzen, die so stark ausgeprägt sein können, dass die PDT manchmal unterbrochen oder abgebrochen werden muss. Die Schmerzhaftigkeit während und nach der Belichtung ist stärker ausgeprägt bei einem grösseren Behandlungsareal, bei der Behandlung von Gesicht und Kopfhaut sowie bei Verwendung von 5-Aminolevulinat (ALA) im Vergleich zu MAL. Die Schmerzen können zwar durch Kühlung mit Wasser oder Kaltluft und durch Nervenblockaden reduziert werden, limitieren aber die Grösse des behandelbaren Feldes. Topische Anästhetika haben sich bei der PDT nicht als nützlich erwiesen. Bei der konventionellen Rotlicht-PDT muss nach dem Auftragen von MAL eine 3-stündige Einwirkungszeit
unter Okklusion eingehalten werden. Während dieser Zeit erfolgt die Umwandlung zu Protoporphyrin IX, dessen Gewebespiegel bis zur Belichtung stark ansteigt (intrazelluläre Akkumulation in den Hautläsionen). Es werde gewissermassen ein Stausee mit Photosensibilisator aufgefüllt, so der Referent. Bei der Belichtung werde dann die Schleuse auf einen Schlag geöffnet, sodass eine Flutwelle losgelassen werde, die starke Schmerzen verursachen könne. Ganz anders ist der Ablauf dagegen bei der TageslichtPDT. Nachdem MAL ohne Okklusion aufgetragen wurde, beginnt die Umwandlung zu Protoporphyrin IX. Möglichst bald (spätestens nach 30 Minuten) geht der Patient ins Tageslicht, wo das jeweils in geringer Menge gebildete Protoporphyrin laufend verbraucht wird, sodass es nie zu einer starken Akkumulation mit hohem Gewebespiegel von Protoporphyrin IX kommt. Weil keine «Flutwelle» entstehe, seien die Schmerzen viel geringer, so Prof. Hofbauer. Die geringere Schmerzhaftigkeit erlaube die Behandlung grösserer Felder.
Aktuelle Studien zur Tageslicht-PDT in Australien und Europa
Kürzlich verglichen zwei grosse Studien mit gleichem Design in Australien und in Europa die TageslichtMAL-PDT mit der konventionellen MAL-PDT (1, 2). Es handelte sich um randomisierte, kontrollierte, untersucherverblindete Multizenterstudien mit einmaliger Tageslicht-PDT auf einer Seite und konventioneller PDT auf der kontralateralen Seite (intraindividuelle Kontrolle). Die Anzahl der Läsionen war recht hoch: durchschnittlich 14 mit Tageslicht-PDT behandelte Läsionen und 14 mit konventioneller PDT behandelte Läsionen in der australischen Studie (COMET 1 mit 100 Patienten) und durchschnittlich je 9 Läsionen in der europäischen Studie (COMET 2 mit 108 Patienten).
10 SZD 5/2015
Update zur Tageslicht-PDT
In COMET 1 befanden sich die Läsionen meistens im Gesicht (75 Prozent), weniger häufig auf der Kopfhaut (25 Prozent). In COMET 2 wurden je zur Hälfte Läsionen im Gesicht und auf der Kopfhaut behandelt. In COMET 1 handelte es sich in den allermeisten Fällen (97 Prozent) um dünne (milde) aktinische Keratosen, in COMET 2 dagegen sowohl um dünne (milde) bei 58 Prozent als auch um etwas dickere (moderate) aktinische Keratosen bei 42 Prozent. Zwölf Wochen nach der einmaligen Behandlung war in COMET 1 die Wirksamkeit (complete lesion response rate) der Tageslicht-PDT (89 Prozent) vergleichbar mit der Wirksamkeit der konventionellen MAL-PDT (93 Prozent), wobei der geringe Unterschied statistisch nicht signifikant war (1). In der Studie COMET 2 mit dünnen und etwas dickeren aktinischen Keratosen betrug die Wirksamkeit der Tageslicht-PDT nach 12 Wochen 70 Prozent und die Wirksamkeit der konventionellen MAL-PDT 74 Prozent (2). In beiden Studien waren die Schmerzen bei der Tageslicht-PDT viel geringer als bei der RotlichtPDT (in COMET 1 auf einer Schmerzskala 0,8 mit Tageslicht-PDT und 5,7 mit konventioneller RotlichtPDT, in COMET 2 betrug die Schmerzintensität 0,7 bzw. 4,4). Bei der Analyse des Wettereinflusses
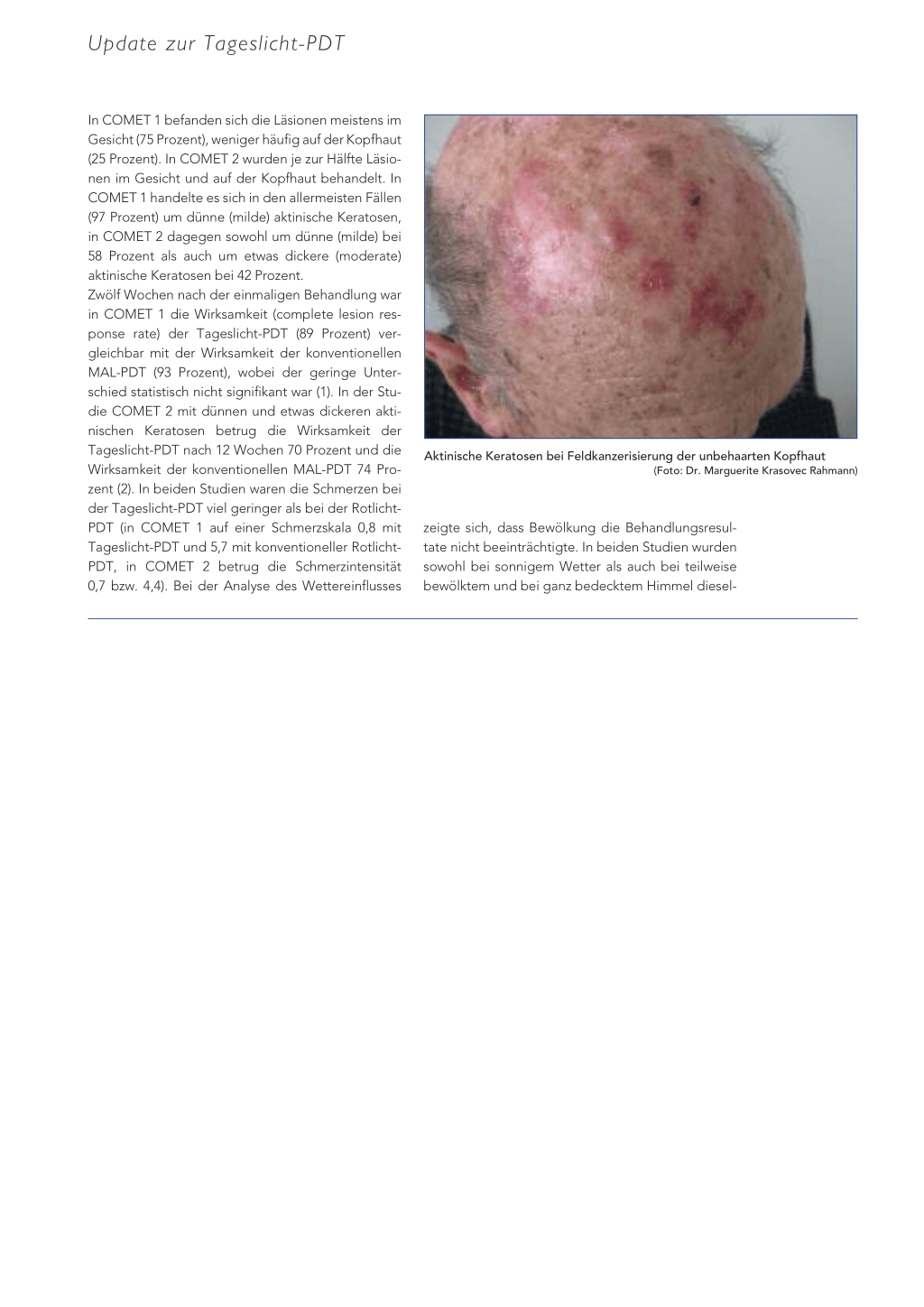
Aktinische Keratosen bei Feldkanzerisierung der unbehaarten Kopfhaut (Foto: Dr. Marguerite Krasovec Rahmann)
zeigte sich, dass Bewölkung die Behandlungsresultate nicht beeinträchtigte. In beiden Studien wurden sowohl bei sonnigem Wetter als auch bei teilweise bewölktem und bei ganz bedecktem Himmel diesel-
Update zur Tageslicht-PDT
ben Behandlungserfolge erzielt. In der Studie COMET 1 wurden Patienten, deren Läsionen nach 3 Monaten komplett abgeheilt waren, 6 Monate nach der einmaligen Behandlung nochmals nachkontrolliert. Dabei zeigte sich, dass sich 96 Prozent nach Tageslicht-PDT und 97 Prozent nach Rotlicht-PDT immer noch in Remission befanden (1).
Tageslicht-PDT mit MAL: Wen, wann und wie behandeln?
In einem europäischen Konsensuspapier, an dem aus der Schweiz Prof. Lasse Braathen und Prof. Robert Hunger beteiligt waren, wurden kürzlich praktische Empfehlungen für die Tageslicht-PDT mit MAL bei Patienten mit aktinischen Keratosen publiziert (3). Das Therapieverfahren wird empfohlen für multiple aktinische Keratosen (Grad 1 und 2) im Gesicht und auf der Kopfhaut. Die Tageslicht-PDT ist nicht geeignet, wenn es regnet, wenn unangenehme Aussentemperaturen herrschen und in den Wintermonaten. Beispielsweise soll in Dänemark nur von März bis Oktober mit Tageslicht-PDT behandelt werden. Etwa 20 Minuten bevor die Therapievorbereitungen beginnen, soll ein chemischer Sonnenschutz aufgetragen werden. Ein physikalischer Filter (z.B. mit Titandioxid oder Zinkoxid) ist ungeeignet, da er neben UV auch das für die Reaktion benötigte sichtbare Licht abhält. Die Haut wird nun vorbereitet, indem Schuppen und Krusten entfernt werden und die Hautoberfläche zwecks besserer Penetration der MAL-Crème angeraut wird. Dann wird MAL-Crème in dünner Schicht ohne Okklusion aufgetragen. Um eine starke Akkumulation von Protoporphyrin IX zu vermeiden, soll sich der Patient sofort oder spätestens 30 Minuten
nach dem Auftragen von MAL ins Freie begeben. Dort soll er sich während 2 Stunden aufhalten und sich während dieser Zeit höchstens für wenige Minuten in ein Gebäude begeben. Es sei nicht nötig, dass der Patient sich direkt in die Sonne setze, so der Referent. Auch der Aufenthalt in leichtem Schatten (z.B. unter dem Blätterdach von Bäumen) sei erlaubt, aber nicht der Aufenthalt nah an einem grossen Gebäude im Schlagschatten. Nach 2 Stunden wird die MALCrème abgewaschen. Für den Rest des Tages soll der Patient die Sonne meiden, damit die Reaktion nicht weitergeht. Auf das Behandlungsareal kann eine Wundcrème aufgetragen werden und es kann ein Verband angelegt werden. Bei einer Kontrolluntersuchung kann entschieden werden, ob ein zweiter Durchgang mit Tageslicht-PDT erforderlich ist. L
Alfred Lienhard
Referenzen:
1. Rubel DM et al.: Daylight photodynamic therapy with methyl aminolevulinate cream as a convenient, similarly effective, nearly painless alternative to conventional photodynamic therapy in actinic keratosis treatment: a randomized controlled trial. Br J Dermatol 2014; 171: 1164–1171.
2. Lacour JP et al.: Daylight photodynamic therapy with methyl aminolevulinate cream is effective and nearly painless in treating actinic keratoses: a randomised, investigator-blinded, controlled, phase III study throughout Europe. J Eur Acad Dermatol Venereol 2015; Oct 5 (Epub ahead of print).
3. Morton CA et al.: Practical approach to the use of daylight photodynamic therapy with topical methyl aminolevulinate for actinic keratosis: a European consensus. J Eur Acad Dermatol Venereol 2015; 29: 1718–1723.
12 SZD 5/2015