Transkript
FORTBILDUNG
Aktinische Keratosen
FeldgerichteteTherapie im Fokus
Bei der Therapie aktinischer Keratosen steht die Beeinflussung der Feldkanzerisierung derzeit mehr im Vordergrund als die herkömmliche Behandlung einzelner klinisch sichtbarer Läsionen. Vom favorisierten Feldbehandlungskonzept versprechen sich Experten neben der Abheilung bestehender aktinischer Keratosen auch eine präventive Wirkung mit Verzögerung oder Verhinderung neuer Läsionen und zudem eine Verringerung des Risikos, dass sich ein spinozelluläres Karzinom entwickeln kann.
Wenn zwei oder mehr aktinische Keratosen auf sonnengeschädigter Haut vorhanden sind, kann von einer Feldkanzerisierung ausgegangen werden. Auf diese Definition von Feldkanzerisierung einigten sich die Experten der Arbeitsgruppe REAKT (Swiss Registry of Actinic Keratosis Treatment) in ihrer aktuellen Leitlinie zum Management der Feldkanzerisierung (1). Feldkanzerisierung bedeutet erhöhtes Risiko eines invasiven Karzinoms (NMSC, non-melanoma skin cancer). Die Leitlinie wurde im Auftrag der SGDV (Schweizerische Gesellschaft für Dermatologie und Venerologie) mit finanzieller Unterstützung der Firma LEO Pharma für Dermatologen erarbeitet, die Patienten mit NMSC oder mit Risiken für NMSC behandeln.
Aktinische Keratosen zeigen Schäden in einem ausgedehnteren Hautfeld an
Typischerweise sind aktinische Keratosen rötliche, raue, sandpapierartige, nicht erhabene Hautveränderungen, die klinisch diagnostiziert werden können, wobei die Dermoskopie hilfreich ist. Bei einer infiltrierten Plaque sollte mittels Biopsie ein invasives Karzinom gesucht werden. Derzeit werden aktinische Keratosen als Teil eines Krankheitskontinuums aufgefasst, das durch UV-Strahlung induziert wird. Das Kontinuum reicht von sonnengeschädigter Haut über aktinische Keratosen, die als In-situ-Plattenepithelkarzinome der Haut bezeichnet werden können, bis hin zum M. Bowen mit totalem Verlust der normalen Epidermisarchitektur und zum invasiven spinozellulären Karzinom. UV-Exposition bewirkt durch verschiedene Mechanismen eine Feldkanzerisierung: L multiple Herde von zellulärer Transformation L breite Immunsuppression und reduzierte Immun-
überwachung L zusätzliche Mutationen, die zur Entwicklung inva-
siver Tumoren führen.
Mehrheitlich bleiben aktinische Keratosen entweder stabil, oder sie regredieren früher oder später. Schät-
zungen bezüglich der Progressionsrate zu einem invasiven spinozellulären Karzinom variieren stark. Derzeit ist es nicht möglich vorauszusagen, welche aktinische Keratose sich zu welchem Zeitpunkt zu einem spinozellulären Karzinom entwickeln und welche aktinische Keratose sich zu welchem Zeitpunkt wieder zurückbilden wird. Die Arbeitsgruppe REAKT betrachtet aktinische Keratosen als ernsthafte Vorläuferläsionen eines invasiven Karzinoms und empfiehlt deshalb eine prompte Therapie (1). Weil aktinische Keratosen ausgedehntere Hautschäden durch chronischen UV-Einfluss anzeigen, empfehlen die Experten
Informieren und zu konsequentem Sonnenschutz motivieren
L Aktinische Keratosen sind Ausdruck einer chronischen Krankheit, die eine dauernde Nachsorge mit regelmässigen Kontrollen betroffener Patienten erforderlich macht.
L Beim Management aktinischer Keratosen geht es darum, klinische und präklinische Läsionen möglichst komplett zu eliminieren, das erneute Auftreten aktinischer Keratosen möglichst lange hinauszuschieben und den Übergang in ein invasives spinozelluläres Karzinom zu verhindern.
L Auch moderne Behandlungskonzepte können keine dauerhafte Heilung aktinischer Keratosen erreichen. Therapie und Prävention gehören beim Management eng zusammen.
L Eine wichtige ärztliche Aufgabe besteht darin, Betroffenen die Ursachen und die Entstehung aktinischer Keratosen zu erklären und die Patienten zu konsequentem Sonnenschutz zu motivieren.
L Konsequenter Sonnenschutz verzögert die Neuentstehung aktinischer Keratosen und ihr Wiederauftreten nach erfolgreicher Therapie.
L Konsequenter Sonnenschutz kann die partielle Remission aktinischer Keratosen fördern. Im Winter nimmt die Zahl und Ausdehnung aktinischer Keratosen erfahrungsgemäss tendenziell ab.
(nach Referenz [5])
SZD 2/2015
13
Aktinische Keratosen
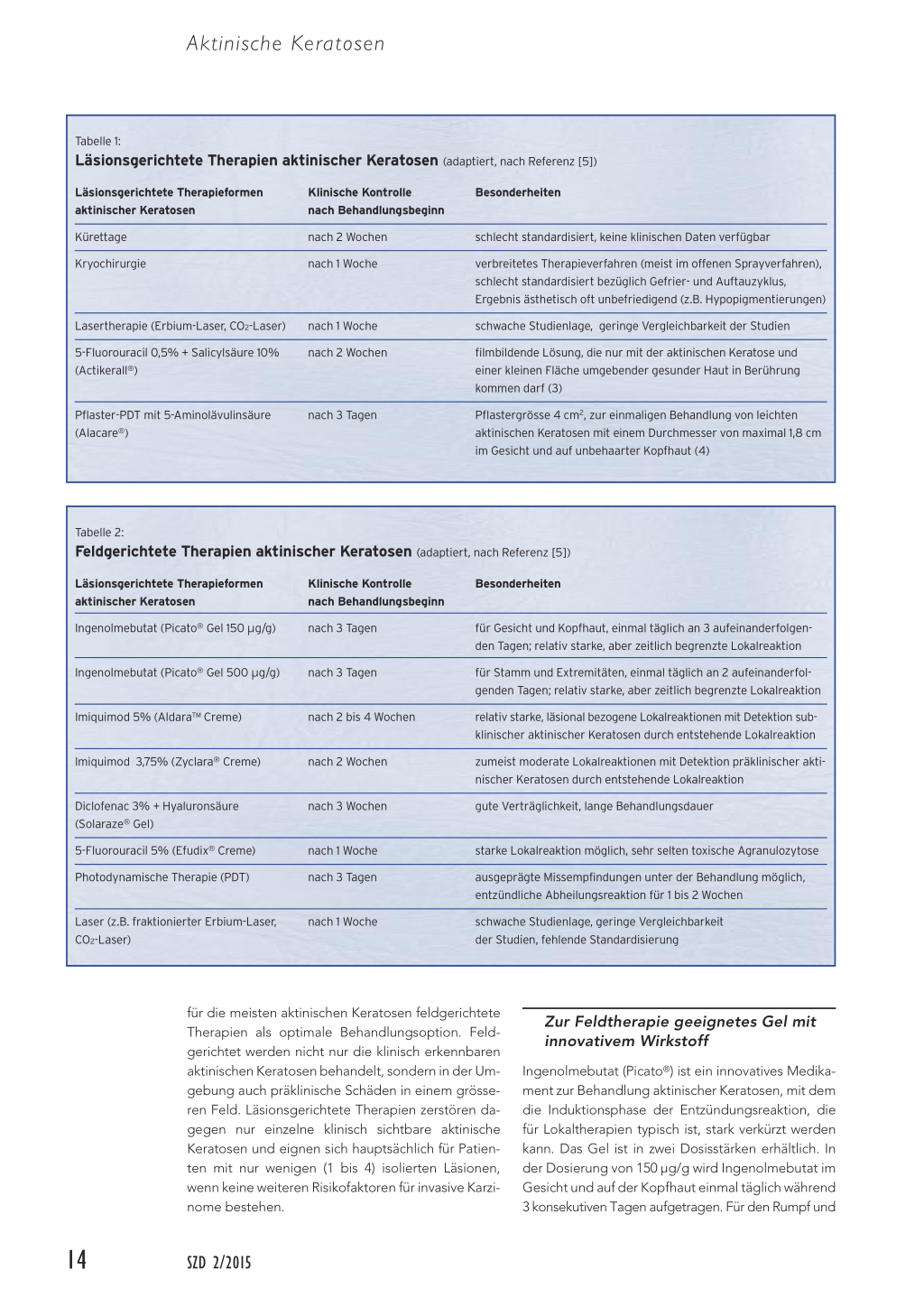
Tabelle 1:
Läsionsgerichtete Therapien aktinischer Keratosen (adaptiert, nach Referenz [5])
Läsionsgerichtete Therapieformen aktinischer Keratosen Kürettage Kryochirurgie
Klinische Kontrolle nach Behandlungsbeginn nach 2 Wochen nach 1 Woche
Lasertherapie (Erbium-Laser, CO2-Laser)
5-Fluorouracil 0,5% + Salicylsäure 10% (Actikerall®)
nach 1 Woche nach 2 Wochen
Pflaster-PDT mit 5-Aminolävulinsäure (Alacare®)
nach 3 Tagen
Besonderheiten
schlecht standardisiert, keine klinischen Daten verfügbar
verbreitetes Therapieverfahren (meist im offenen Sprayverfahren), schlecht standardisiert bezüglich Gefrier- und Auftauzyklus, Ergebnis ästhetisch oft unbefriedigend (z.B. Hypopigmentierungen)
schwache Studienlage, geringe Vergleichbarkeit der Studien
filmbildende Lösung, die nur mit der aktinischen Keratose und einer kleinen Fläche umgebender gesunder Haut in Berührung kommen darf (3) Pflastergrösse 4 cm2, zur einmaligen Behandlung von leichten aktinischen Keratosen mit einem Durchmesser von maximal 1,8 cm im Gesicht und auf unbehaarter Kopfhaut (4)
Tabelle 2:
Feldgerichtete Therapien aktinischer Keratosen (adaptiert, nach Referenz [5])
Läsionsgerichtete Therapieformen aktinischer Keratosen
Ingenolmebutat (Picato® Gel 150 µg/g)
Ingenolmebutat (Picato® Gel 500 µg/g)
Imiquimod 5% (Aldara™ Creme)
Imiquimod 3,75% (Zyclara® Creme)
Diclofenac 3% + Hyaluronsäure (Solaraze® Gel) 5-Fluorouracil 5% (Efudix® Creme) Photodynamische Therapie (PDT)
Laser (z.B. fraktionierter Erbium-Laser, CO2-Laser)
Klinische Kontrolle nach Behandlungsbeginn nach 3 Tagen
nach 3 Tagen
nach 2 bis 4 Wochen
nach 2 Wochen
nach 3 Wochen
nach 1 Woche nach 3 Tagen
nach 1 Woche
Besonderheiten
für Gesicht und Kopfhaut, einmal täglich an 3 aufeinanderfolgenden Tagen; relativ starke, aber zeitlich begrenzte Lokalreaktion für Stamm und Extremitäten, einmal täglich an 2 aufeinanderfolgenden Tagen; relativ starke, aber zeitlich begrenzte Lokalreaktion relativ starke, läsional bezogene Lokalreaktionen mit Detektion subklinischer aktinischer Keratosen durch entstehende Lokalreaktion zumeist moderate Lokalreaktionen mit Detektion präklinischer aktinischer Keratosen durch entstehende Lokalreaktion gute Verträglichkeit, lange Behandlungsdauer
starke Lokalreaktion möglich, sehr selten toxische Agranulozytose ausgeprägte Missempfindungen unter der Behandlung möglich, entzündliche Abheilungsreaktion für 1 bis 2 Wochen schwache Studienlage, geringe Vergleichbarkeit der Studien, fehlende Standardisierung
für die meisten aktinischen Keratosen feldgerichtete Therapien als optimale Behandlungsoption. Feldgerichtet werden nicht nur die klinisch erkennbaren aktinischen Keratosen behandelt, sondern in der Umgebung auch präklinische Schäden in einem grösseren Feld. Läsionsgerichtete Therapien zerstören dagegen nur einzelne klinisch sichtbare aktinische Keratosen und eignen sich hauptsächlich für Patienten mit nur wenigen (1 bis 4) isolierten Läsionen, wenn keine weiteren Risikofaktoren für invasive Karzinome bestehen.
Zur Feldtherapie geeignetes Gel mit innovativem Wirkstoff
Ingenolmebutat (Picato®) ist ein innovatives Medikament zur Behandlung aktinischer Keratosen, mit dem die Induktionsphase der Entzündungsreaktion, die für Lokaltherapien typisch ist, stark verkürzt werden kann. Das Gel ist in zwei Dosisstärken erhältlich. In der Dosierung von 150 µg/g wird Ingenolmebutat im Gesicht und auf der Kopfhaut einmal täglich während 3 konsekutiven Tagen aufgetragen. Für den Rumpf und
14 SZD 2/2015
Aktinische Keratosen
die Extremitäten wird die Dosierung von 500 µg/g gewählt, wobei das Gel einmal täglich an 2 aufeinanderfolgenden Tagen angewendet wird. In Phase-IIIStudien erreichte Ingenolmebutat bei 42,2 Prozent der Patienten innerhalb von 57 Tagen im Gesicht und an der Kopfhaut die komplette Abheilung (Plazebo bei 3,7 Prozent). Am Rumpf und an den Extremitäten betrug die komplette Abheilungsrate mit Ingenolmebutat 34,1 Prozent (mit Plazebo 4,7%). Nachkontrollen nach 12 Monaten bei Patienten mit kompletter Abheilung nach 57 Tagen ergaben nachhaltige Abheilungsraten von 46 Prozent (Gesicht und Kopfhaut) sowie von 44 Prozent (Rumpf und Extremitäten). Bei 54 beziehungsweise 56 Prozent waren also nach kompletter Abheilung nach 1 Jahr wieder aktinische Keratosen im behandelten Feld aufgetreten. Der Inhalt einer Tube Picato® ist ausreichend für die Feldtherapie einer Hautfläche von 25 cm2 (5 × 5 cm). Im Rahmen von Studien wurden auch grössere Hautflächen behandelt. Mit dem Inhalt von 4 Tuben wurde eine Feldbehandlung von 100 cm2 am Rumpf und an den Extremitäten durchgeführt, ohne dass sich das Sicherheitsprofil im Vergleich zur Feldbehandlung von 25 cm2 änderte (2). Eine systemische Absorption war nicht nachweisbar, und die Verträg-
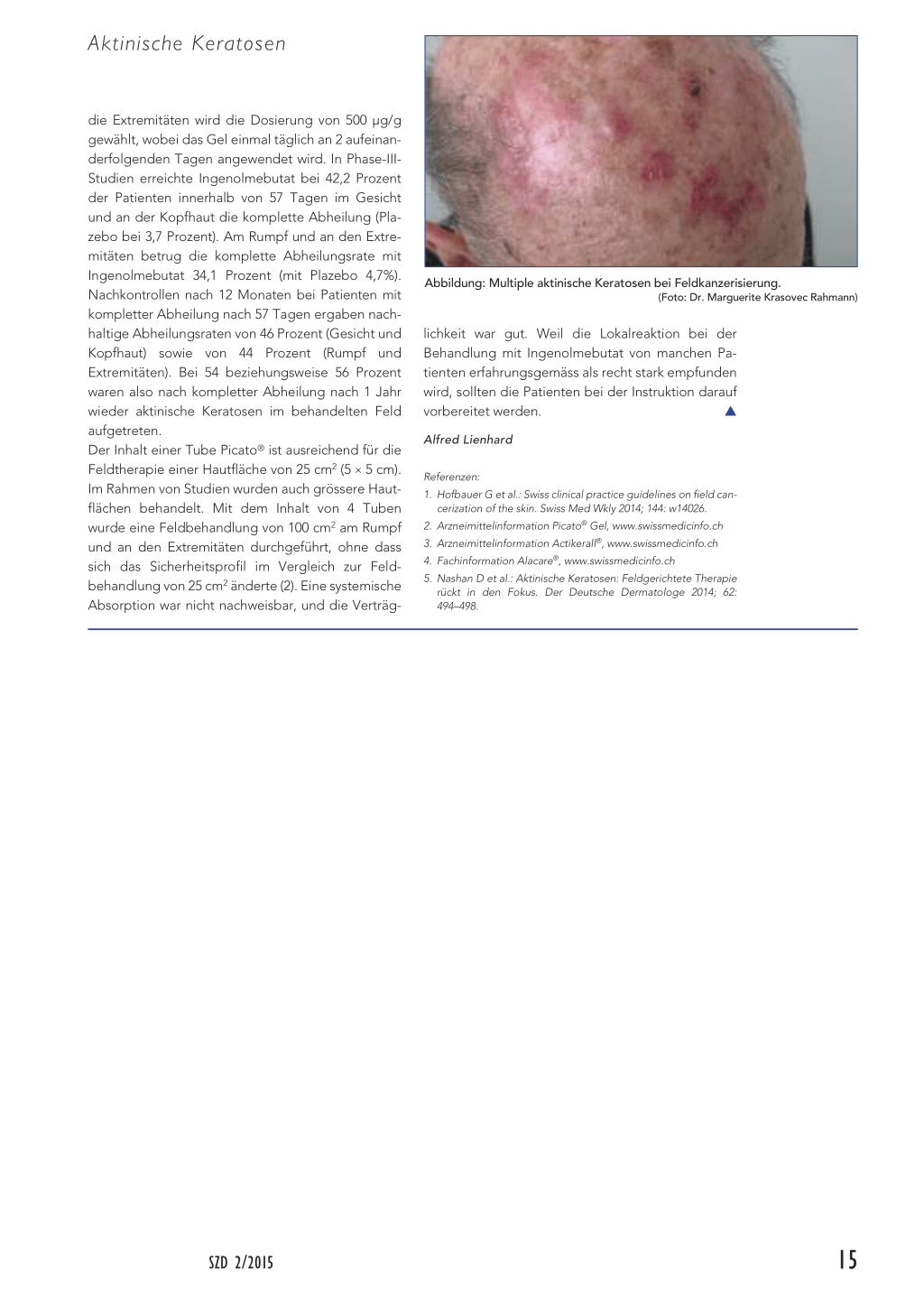
Abbildung: Multiple aktinische Keratosen bei Feldkanzerisierung. (Foto: Dr. Marguerite Krasovec Rahmann)
lichkeit war gut. Weil die Lokalreaktion bei der
Behandlung mit Ingenolmebutat von manchen Pa-
tienten erfahrungsgemäss als recht stark empfunden
wird, sollten die Patienten bei der Instruktion darauf
vorbereitet werden.
L
Alfred Lienhard
Referenzen:
1. Hofbauer G et al.: Swiss clinical practice guidelines on field cancerization of the skin. Swiss Med Wkly 2014; 144: w14026.
2. Arzneimittelinformation Picato® Gel, www.swissmedicinfo.ch
3. Arzneimittelinformation Actikerall®, www.swissmedicinfo.ch
4. Fachinformation Alacare®, www.swissmedicinfo.ch
5. Nashan D et al.: Aktinische Keratosen: Feldgerichtete Therapie rückt in den Fokus. Der Deutsche Dermatologe 2014; 62: 494–498.
SZD 2/2015
15