Transkript
KURZE ÜBERSICHT
Aktuelle Behandlung der Urtikaria
Um bei chronischer Urtikaria schneller das Therapieziel der kompletten Beschwerdefreiheit zu erreichen, wurde das empfohlene Behandlungsschema bei der aktuellen Überarbeitung der internationalen Leitlinie gestrafft. Es besteht nun nur noch aus 3 statt wie bis anhin aus 4 Behandlungsstufen.
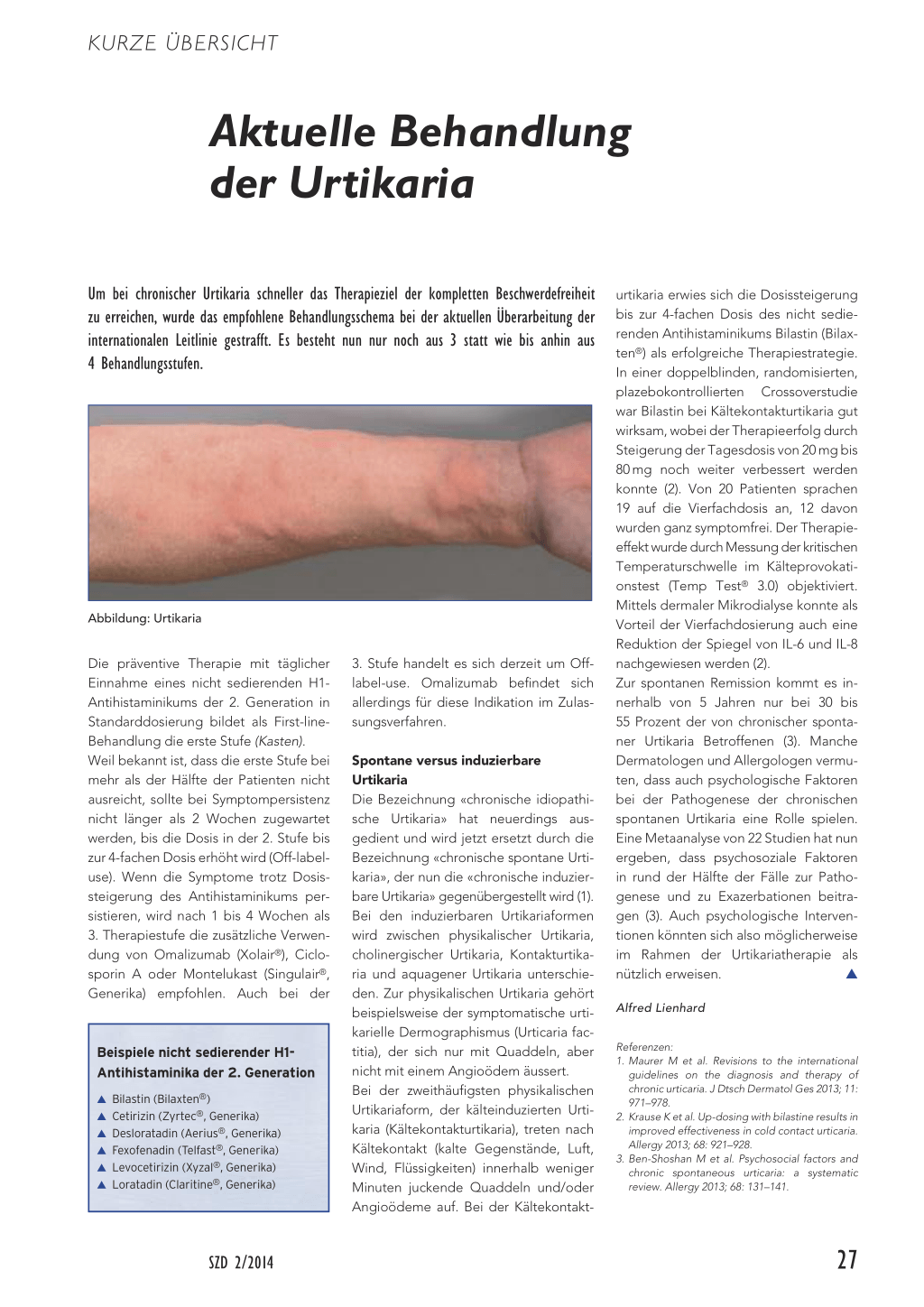
Abbildung: Urtikaria
Die präventive Therapie mit täglicher Einnahme eines nicht sedierenden H1Antihistaminikums der 2. Generation in Standarddosierung bildet als First-lineBehandlung die erste Stufe (Kasten). Weil bekannt ist, dass die erste Stufe bei mehr als der Hälfte der Patienten nicht ausreicht, sollte bei Symptompersistenz nicht länger als 2 Wochen zugewartet werden, bis die Dosis in der 2. Stufe bis zur 4-fachen Dosis erhöht wird (Off-labeluse). Wenn die Symptome trotz Dosissteigerung des Antihistaminikums persistieren, wird nach 1 bis 4 Wochen als 3. Therapiestufe die zusätzliche Verwendung von Omalizumab (Xolair®), Ciclosporin A oder Montelukast (Singulair®, Generika) empfohlen. Auch bei der
Beispiele nicht sedierender H1-
Antihistaminika der 2. Generation
L Bilastin (Bilaxten®) L Cetirizin (Zyrtec®, Generika) L Desloratadin (Aerius®, Generika) L Fexofenadin (Telfast®, Generika) L Levocetirizin (Xyzal®, Generika) L Loratadin (Claritine®, Generika)
3. Stufe handelt es sich derzeit um Offlabel-use. Omalizumab befindet sich allerdings für diese Indikation im Zulassungsverfahren.
Spontane versus induzierbare Urtikaria Die Bezeichnung «chronische idiopathische Urtikaria» hat neuerdings ausgedient und wird jetzt ersetzt durch die Bezeichnung «chronische spontane Urtikaria», der nun die «chronische induzierbare Urtikaria» gegenübergestellt wird (1). Bei den induzierbaren Urtikariaformen wird zwischen physikalischer Urtikaria, cholinergischer Urtikaria, Kontakturtikaria und aquagener Urtikaria unterschieden. Zur physikalischen Urtikaria gehört beispielsweise der symptomatische urtikarielle Dermographismus (Urticaria factitia), der sich nur mit Quaddeln, aber nicht mit einem Angioödem äussert. Bei der zweithäufigsten physikalischen Urtikariaform, der kälteinduzierten Urtikaria (Kältekontakturtikaria), treten nach Kältekontakt (kalte Gegenstände, Luft, Wind, Flüssigkeiten) innerhalb weniger Minuten juckende Quaddeln und/oder Angioödeme auf. Bei der Kältekontakt-
urtikaria erwies sich die Dosissteigerung
bis zur 4-fachen Dosis des nicht sedie-
renden Antihistaminikums Bilastin (Bilax-
ten®) als erfolgreiche Therapiestrategie.
In einer doppelblinden, randomisierten,
plazebokontrollierten Crossoverstudie
war Bilastin bei Kältekontakturtikaria gut
wirksam, wobei der Therapieerfolg durch
Steigerung der Tagesdosis von 20 mg bis
80 mg noch weiter verbessert werden
konnte (2). Von 20 Patienten sprachen
19 auf die Vierfachdosis an, 12 davon
wurden ganz symptomfrei. Der Therapie-
effekt wurde durch Messung der kritischen
Temperaturschwelle im Kälteprovokati-
onstest (Temp Test® 3.0) objektiviert.
Mittels dermaler Mikrodialyse konnte als
Vorteil der Vierfachdosierung auch eine
Reduktion der Spiegel von IL-6 und IL-8
nachgewiesen werden (2).
Zur spontanen Remission kommt es in-
nerhalb von 5 Jahren nur bei 30 bis
55 Prozent der von chronischer sponta-
ner Urtikaria Betroffenen (3). Manche
Dermatologen und Allergologen vermu-
ten, dass auch psychologische Faktoren
bei der Pathogenese der chronischen
spontanen Urtikaria eine Rolle spielen.
Eine Metaanalyse von 22 Studien hat nun
ergeben, dass psychosoziale Faktoren
in rund der Hälfte der Fälle zur Patho-
genese und zu Exazerbationen beitra-
gen (3). Auch psychologische Interven-
tionen könnten sich also möglicherweise
im Rahmen der Urtikariatherapie als
nützlich erweisen.
L
Alfred Lienhard
Referenzen: 1. Maurer M et al. Revisions to the international
guidelines on the diagnosis and therapy of chronic urticaria. J Dtsch Dermatol Ges 2013; 11: 971–978. 2. Krause K et al. Up-dosing with bilastine results in improved effectiveness in cold contact urticaria. Allergy 2013; 68: 921–928. 3. Ben-Shoshan M et al. Psychosocial factors and chronic spontaneous urticaria: a systematic review. Allergy 2013; 68: 131–141.
SZD 2/2014
27