Transkript
FORTBILDUNG
Lipödem
Frühzeitige Liposuktion verbessert die Lebensqualität Von Birgit Wörle
Das Krankheitsbild des Lipödems wurde erstmals im Jahr 1940 von Allen und Hines beschrieben (1). Diese Diagnose wird auch heute immer noch relativ selten beziehungsweise zu spät gestellt, da sie vielen Ärzten, Physiotherapeuten und betroffenen Patientinnen unbekannt ist. Eine frühzeitige, kombinierte, konservative und operative Therapie kann die Beschwerdesymptomatik und damit die Lebensqualität der Patientinnen nachhaltig verbessern und den Übergang in ein Lipolymphödem verhindern.
Das Lipödem (griechisch: Lipos = Fett/Ödem = Schwellung) ist eine chronische, meist progrediente Erkrankung bei Frauen, die durch eine Fettverteilungsstörung gekennzeichnet ist (2). Diese entsteht durch eine symmetrische Unterhautfettgewebsvermehrung überwiegend der Beine, wobei in über 30 Prozent der Fälle auch die oberen Extremitäten betroffen sind.
Was steckt hinter einem Lipödem?
Unklar ist, ob es sich um eine Fettzellhypertrophie, -hyperplasie oder eine Kombination aus beidem handelt. In den betroffenen Körperregionen besteht die Neigung zur Wassereinlagerung im Fettgewebe (orthostatische Ödeme) aufgrund einer Kapillarpermeabilitätsstörung, die den vermehrten Austritt von Flüssigkeit aus den Gefässen ins Interstitium ermöglicht. Eine zusätzlich vorliegende erhöhte Kapillarfragilität bedingt die auffällige Hämatomneigung, auch bei nur leichtem Anstossen. Häufig geht das Lipödem mit einer deutlichen Berührungsempfindlichkeit und mit Druckoder Spontanschmerzen einher. Die Schmerzhaftigkeit widerspiegelt sich auch in der Vielzahl von synonym verwendeten Krankheitsbezeichnungen: Adipositas dolorosa, Lipomatosis dolorosa, schmerzhaftes Säulenbein, Lipalgie, Adiposalgie. Die Betroffenen fühlen sich aufgrund dieser Symptome in ihrer Lebensqualität
Tabelle:
Differenzialdiagnose beim Lipödem
(nach Wienert et al., [2])
Typische klinische Lipödem Lipo-
Adipositas
Merkmale
hypertrophie
Fettvermehrung Disproportion Ödem Druckschmerz Hämatomneigung
+++ +++ +++ +++ +++
+++ +++ – – +
+++ + (+) – –
meist stark eingeschränkt. Das ist zum Teil auch die Folge des dysproportionierten Aussehens, das heisst des Missverhältnisses zwischen einem sehr schlanken Oberkörper sowie den voluminösen, kräftigen Beinen und Armen.
Wann und bei wem kommt ein Lipödem vor?
Die Erkrankung tritt ausschliesslich bei Frauen auf und beginnt in der Regel nach der Pubertät oder während einer Schwangerschaft, beziehungsweise verschlechtert sich in deren Verlauf. Bezüglich der Epidemiologie existieren keine gesicherten Daten. In Lymphologiefachkliniken in Deutschland wird der Anteil der Lipödempatienten mit 8 bis 17 Prozent angegeben. Der genaue Auslöser der Erkrankung ist nicht bekannt, hormonelle Einflüsse sind offensichtlich. Oftmals sind innerhalb einer Familie mehrere Lipödemfälle zu beobachten. Von einer genetischen Prädisposition ist daher auszugehen.
Wie ist ein Lipödem zu erkennen?
Die Diagnose kann klinisch anhand von Anamnese, Inspektion und Palpation gestellt werden. Besonders auffällig ist – insbesondere bei normalgewichtigen jungen Frauen – ein Missverhältnis zwischen einem schlanken Oberkörper und einer sehr kräftigen unteren Körperhälfte. Die Beine wirken so, als gehörten sie zu einem anderen Körper. Unterschiedliche Kleidungsgrössen sind daher keine Seltenheit: Bluse Grösse 36/38 und Hose Grösse 40/42. Das Lipödem kann aufgrund
16 SZD Nr. 5•2013
Lipödem
der Fettverteilung klar von der Adipositas und aufgrund des Beschwerdebildes (Ödem, Druckschmerz, Hämatomneigung) auch eindeutig von einer rein ästhetisch störenden Körperform, einer Lipohypertrophie (z.B. Reithose), abgegrenzt werden (Tabelle). Eine apparative oder invasive Diagnostik mittels Sonografie, CT und MRT ist wissenschaftlichen Fragestellungen vorbehalten. Differenzialdiagnostisch müssen das meist asymmetrische, distale Lymphödem, Mischformen (Lipo-Phlebödem, Lipo-Phlebo-Lymphödem) sowie die benigne symmetrische Lipomatose Launouis-Bensaude ausgeschlossen werden. Bei letztgenannter Lipomatose besteht eine Fettgewebsvermehrung ohne Schmerzsymptomatik und ohne Ödemneigung an Hals/Nacken (Typ I), Schultergürtel (Typ II) und Beckengürtel (Typ III).
Wie ist der Verlauf eines Lipödems?
Die Veränderungen treten beim Lipödem immer symmetrisch auf. Sie können vom Beckenkamm bis zu den Sprunggelenken reichen, aber auch nur Ober- oder Unterschenkel beziehungsweise Ober- und Unterarm betreffen. Die Fettvermehrung kann sich gleichmässig über das ganze Bein verteilen («Säulenbein»). Die Füsse und Hände sind in der Regel ab Knöchel beziehungsweise Handgelenk völlig frei von Schwellungen. Bei unbehandelten Patientinnen ist im Laufe der Jahre eine langsame, kontinuierliche Zunahme der Problematik zu beobachten. Das Haut- und Bindegewebe wird insgesamt schlaffer und weicher, sodass die Flüssigkeitsansammlungen im Gewebe noch stärker zum Ausdruck kommen. Das eiweissreiche Ödem führt zu einer Gewebsveränderung, die eine Schädigung des Lymphgefässsystems mit vermindertem Lymphfluss zur Folge hat. Aus dem Lipödem ist dann ein sekundäres Lipolymphödem entstanden. Die Funktionslymphszintigrafie kann die Lymphabflussstörung exakt nachweisen. Bei diesem fortgeschrittenen Krankheitsbild sind typischerweise Schwellungen an den Fuss- und Handrücken zu erkennen. Eine ursächliche Behandlung mittels Liposuktion kann zu diesem Zeitpunkt nicht mehr empfohlen werden, da eine weitere Schädigung des Lymphbahnsystems nicht auszuschliessen ist.
Die drei Schweregrade des Lipödems
Klinisch kann das Lipödem in drei Stadien eingeteilt werden: Stadium 1 Hautoberfläche relativ glatt («Orangenhaut»),
verdickte Fettschicht, feinknotige Fettstruktur Stadium 2 Hautoberfläche uneben («Matratzenphäno-
men», Dellenbildung), grobknotige Fettstruktur Stadium 3 Grosse, deformierende Haut- und Fettlappen/
-wülste, Gewebe derb und hart tastbar, Übergang zur Elefantiasis
Wie wird ein Lipödem behandelt?
Ein Lipödem kann nur unwesentlich durch Diäten oder vermehrte sportliche Aktivitäten günstig beeinflusst
werden. Prinzipiell sollte zusätzlich bestehendes Übergewicht reduziert, eine Gewichtszunahme vermieden beziehungsweise ein Normalgewicht angestrebt werden. Übergewicht ist ein zusätzlicher Risikofaktor für den Übergang in ein Lipolymphödem. Die Beschwerden des Lipödems können durch eine Ödemreduktion mittels physikalischer Massnahmen in Form der komplexen beziehungsweise kombinierten physikalischen Entstauungstherapie (KPE) gelindert werden. Die KPE umfasst manuelle Lymphdrainage (MLD), Kompressionstherapie (initial Kompressionsverbände und danach das regelmässige Tragen von Kompressionsstrumpfhosen [Kl. II–III]), Bewegungstherapie und Hautpflege. Die konsequente, tägliche Kompressionstherapie soll den passageren Entstauungseffekt der MLD möglichst lange aufrechterhalten. Um die Beschwerden dauerhaft zu vermindern, hat sich die operative Verringerung des Fettgewebes in Form einer Liposuktion in Tumeszenz-Lokalanästhesie mit vibrierenden Mikrokanülen bewährt. Diese spezielle Technik wurde massgeblich von Dermatologen aus Deutschland und Österreich entwickelt und ist zu einem festen Bestandteil des operativen Spektrums der Dermatologie geworden (3). Bei dieser Technik werden bis zu 75 Prozent des Fettgewebes in den betroffenen Arealen abgesaugt und dabei die Lymphgefässe weitestgehend geschont. Klinische Untersuchungen (8 Jahre Nachbeobachtungszeit) ergaben bei allen Patientinnen eine deutliche Verbesserung in Bezug auf Körperform, Beschwerden und insbesondere Lebensqualität. Die Ergebnisse der Fettabsaugung sind bei Frühstadien und jungen Patientinnen besser als bei ausgeprägten Lipödembefunden in höherem Alter (4). In vielen Fällen ist nach dem operativen Eingriff eine kombinierte physikalische Entstauungstherapie nicht mehr erforderlich. Der mögliche Verzicht auf das tägliche Tragen von Kompressionsstrümpfen oder -strumpfhosen der Klassen II–III bedeutet für die Patientinnen eine wesentliche Verbesserung der Lebensqualität (5).
Wie funktioniert eine Fettabsaugung in Tumeszenz-Lokalanästhesie?
Die Liposuktion in Tumeszenz-Lokalanästhesie unter Einsatz der schonenden Vibrationskanülentechnik ist in erfahrener Hand ein risikoarmes operatives Verfahren zur dauerhaften schmerzlosen Entfernung von überschüssigem Fettgewebe (3). Nachdem die Tumeszenz-Lokalanästhesie-Lösung (physiologische Kochsalzlösung mit Prilocain/Lidocainzusatz 0,04%) in das zu behandelnde Subkutangewebe infiltriert wurde, kann nach kurzer Einwirkzeit das krankhaft vermehrte Fettgewebe mit der feinen Vibrationskanüle schonend abgesaugt werden. Die Kanüle wird über wenige, etwa 5 mm lange Inzisionen in das Fettgewebe eingeführt und in Körperachse, das heisst mit dem Verlauf der Lymphgefässe, vorgeschoben und wieder zurückgezogen. Die vibrierende Kanüle schüttelt und rüttelt das Fettgewebe bei Unterdruck regelrecht aus dem Bindegewebe, ohne dieses oder die begleitenden Lymphbahnen, Blutgefässe und Nerven nachhaltig
SZD Nr. 5•2013
17
Lipödem
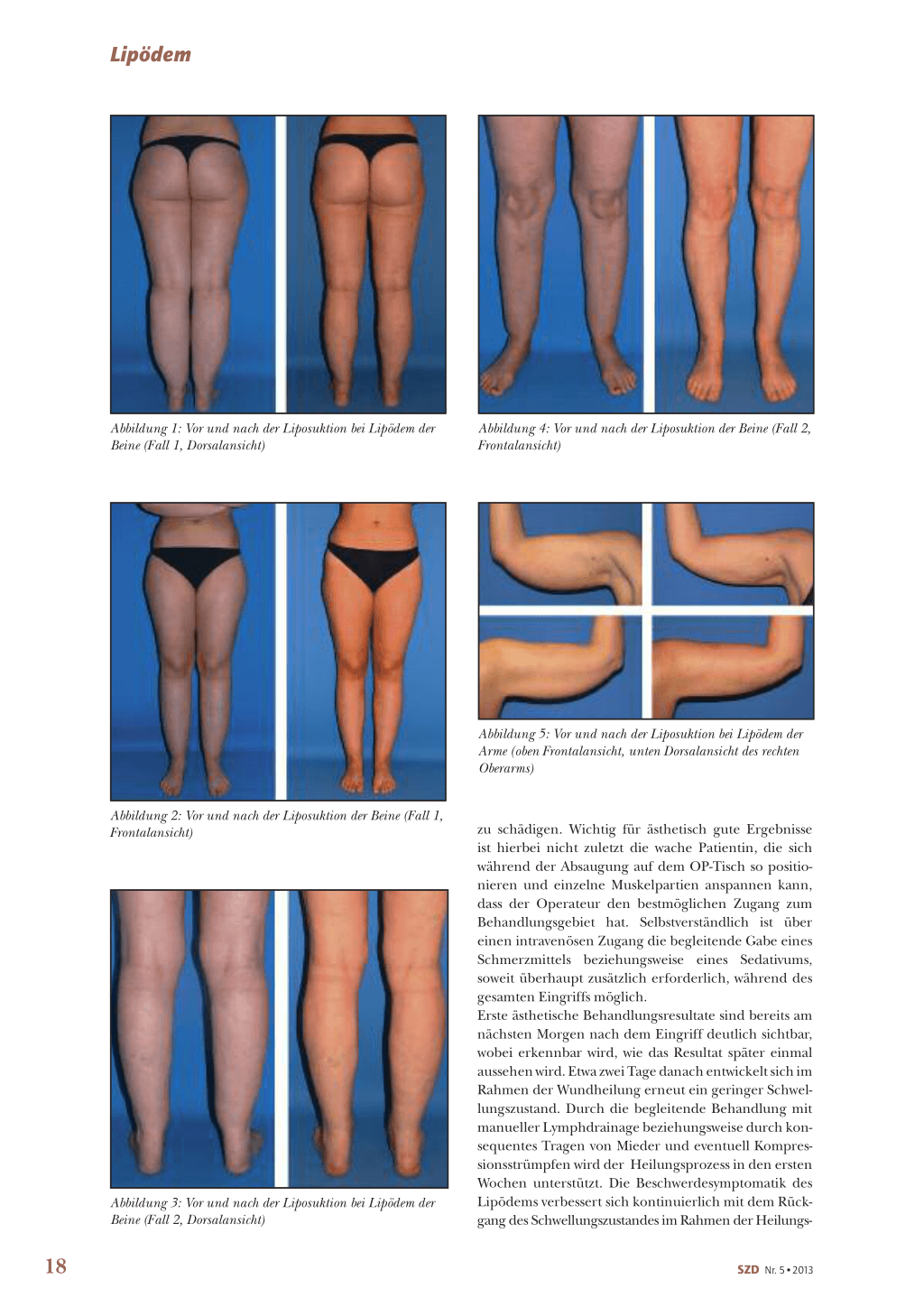
Abbildung 1: Vor und nach der Liposuktion bei Lipödem der Beine (Fall 1, Dorsalansicht)
Abbildung 4: Vor und nach der Liposuktion der Beine (Fall 2, Frontalansicht)
Abbildung 5: Vor und nach der Liposuktion bei Lipödem der Arme (oben Frontalansicht, unten Dorsalansicht des rechten Oberarms)
Abbildung 2: Vor und nach der Liposuktion der Beine (Fall 1, Frontalansicht)
Abbildung 3: Vor und nach der Liposuktion bei Lipödem der Beine (Fall 2, Dorsalansicht)
zu schädigen. Wichtig für ästhetisch gute Ergebnisse ist hierbei nicht zuletzt die wache Patientin, die sich während der Absaugung auf dem OP-Tisch so positionieren und einzelne Muskelpartien anspannen kann, dass der Operateur den bestmöglichen Zugang zum Behandlungsgebiet hat. Selbstverständlich ist über einen intravenösen Zugang die begleitende Gabe eines Schmerzmittels beziehungsweise eines Sedativums, soweit überhaupt zusätzlich erforderlich, während des gesamten Eingriffs möglich. Erste ästhetische Behandlungsresultate sind bereits am nächsten Morgen nach dem Eingriff deutlich sichtbar, wobei erkennbar wird, wie das Resultat später einmal aussehen wird. Etwa zwei Tage danach entwickelt sich im Rahmen der Wundheilung erneut ein geringer Schwellungszustand. Durch die begleitende Behandlung mit manueller Lymphdrainage beziehungsweise durch konsequentes Tragen von Mieder und eventuell Kompressionsstrümpfen wird der Heilungsprozess in den ersten Wochen unterstützt. Die Beschwerdesymptomatik des Lipödems verbessert sich kontinuierlich mit dem Rückgang des Schwellungszustandes im Rahmen der Heilungs-
18 SZD Nr. 5•2013
Lipödem
prozesse. Die Verbesserung in Bezug auf Beschwerden und Lebensqualität sowie das kosmetische Ergebnis sind frühestens nach sechs Monaten zu beurteilen (Abbildungen 1 bis 5). Der Wundheilungsvorgang ist erst nach einem weiteren Jahr vollständig abgeschlossen. Die Kosten für die operative Therapie werden, im Gegensatz zur konservativen Therapie, von den Krankenkassen häufig nicht übernommen. Die Begründung lautet, dass die kombinierte physikalische Entstauungstherapie (KPE) eine Beschwerdeverbesserung bewirken und die Befundverschlechterung mit Übergang in ein Lipolymphödem verhindern kann.
Fazit
Beim Krankheitsbild des Lipödems ist eine frühzeitige
operative Behandlung mittels Liposuktion in Tumes-
zenz-Lokalanästhesie zu empfehlen, um den Patientin-
nen einen langen Leidensweg unter konservativer
Therapie mit konsequenter täglicher Kompressionsthe-
rapie sowie regelmässigen manuellen Lymphdraingen
und die psychisch belastende, ästhetische Einschrän-
kung durch eine dysproportionierte Körperform zu
ersparen.
G
Korrespondenzanschrift: Dr. med. Birgit Wörle FMH Dermatologie und Venerologie Swissana Clinic Meggen Ambulatorium für Dermatologie und Lasermedizin, Dermatochirurgie, Ästhetische Dermatologie Huobmattstrasse 9, 6045 Meggen (LU) Tel. 041-379 01 80, Fax 041-379 01 89 E-Mail: birgit.woerle@swissana.ch Internet: www.dr-birgit-woerle.ch
Interessenskonflikte: keine
Referenzen: 1. Allen EU, Hines EA. Lipedema of the legs: A syndrome characterized by fat legs
and orthostatic edema. Proc Staff Mayo Clin 1940; 5: 184–187. 2. Wienert V et al. Lipödem. Leitlinie der Deutschen Gesellschaft für Phlebologie.
Phlebologie 2009; 38: 164–167 (AWMF-Leitlinien-Registernummer 037/012). 3. Rapprich S et al. Liposuktion – ein operatives Verfahren in der Dermatologie.
JDDG 2012; 10: 111–114. 4. Rapprich S et al. Liposuktion ist eine wirksame Therapie beim Lipödem – Er-
gebnisse einer Untersuchung mit 25 Patientinnen. JDDG 2011; 9: 33–41. 5. Schmeller W et al. Langzeitveränderungen nach Liposuktion bei Lipödem.
LymphForsch 2010; 14(2): 69–80.
SZD Nr. 5•2013
19