Transkript
FORTBILDUNG
Therapie der Plaquepsoriasis
Aktuelle evidenzbasierte Empfehlungen
Das gesamte Spektrum konventioneller und neuartiger Behandlungsmöglichkeiten der Psoriasis kompetent zu überblicken, wird immer anspruchsvoller. Evidenzbasierte Therapieempfehlungen stellen eine wichtige Hilfe bei der Auswahl geeigneter Behandlungen dar. Einen Überblick über die aktuelle deutsche S3-Leitlinie zur Therapie der Plaquepsoriasis gab Prof. Dr. Michel Gilliet, Service de Dermatologie et Vénéréologie, CHUV, Lausanne, an den 2. Zürcher Dermatologischen Fortbildungstagen.
Die Behandlung der Psoriasis richtet sich nach dem Schweregrad der Erkrankung. Drei Scores helfen bei der Bestimmung des Schweregrads: ● BSA (Body Surface Area): Bei dieser einfachen Methode
wird der Schweregrad der Psoriasis nur aufgrund der betroffenen Hautfläche (in Prozent der gesamten Körperoberfläche) abgeschätzt. Eine Handfläche mit allen 5 Fingern entspricht 1 Prozent. ● PASI (Psoriasis Area and Severity Index): Neben der Ausdehnung der betroffenen Körperoberfläche in den 4 Körperregionen – wobei 1 Hand in der Region des Kopfes 10 Prozent, in der Region der Arme 5 Prozent, in der Rumpfregion 3,3 Prozent und in der Region der Beine 2,5 Prozent entspricht – wird zusätzlich die Ausprägung der drei Psoriasiszeichen Rötung, Dicke und Schuppung der Plaques berücksichtigt. Bei der Berechnung des PASI helfen PASI-Taschenrechner oder Websites (z.B. www.pasi.corti.li). Der PASI-Score liegt zwischen 0 und 72. ● DLQI (Dermatology Life Quality Index): Mithilfe des Dermatologischen Lebensqualitäts-Fragebogens wird erfasst, wie sehr die Hautkrankheit das Leben der Patienten in den vergangenen 7 Tagen beeinflusst hat. Der Index ist ein Mass für die psychosoziale Belastung und die Zufriedenheit mit der Behandlung.
Gemäss der aktuellen, aus Deutschland stammenden evidenzbasierten S3-Leitlinie zur Therapie der Psoriasis vulgaris soll eine leichte Plaquepsoriasis (BSA ≤ 10%, PASI ≤ 10) topisch behandelt werden (1). Bei mittelschwerer bis schwerer Psoriasis (BSA > 10%, PASI > 10)
[medicos ] Nr. 4•2012
Chronische Plaquepsoriasis
↓
Basistherapie
↓
Leichte Psoriasis
Topische Therapie
(BSA ≤ 10%, PASI ≤ 10)
(in alphabetischer Reihenfolge)
•Calcineurin-Inhibitoren
•Dithranol
•Kortikosteroide
•Laser
•Tazaroten
•Teer
↓ •Vitamin-D3-Derivate
Mittelschwere Psoriasis
Begleitend:
(BSA > 10%, PASI > 10)
•Klimatherapie
↓ •Psychosoziale Therapie
Schwere Psoriasis
Systemische Therapie
(+ topische Therapie)
•Ciclosporin
•Fumarsäureester
•Methotrexat
•Phototherapie
•Retinoide
•Biologika (Adalimumab, Etanercept, •Infliximab, Ustekinumab)
(Quelle: www.psoriasis-leitlinie.de)
Abbildung 1: Behandlungsalgorithmus bei chronischer Plaquepsoriasis
ist eine systemische Therapie indiziert (Abbildung 1). Eine Verbesserung des PASI um mindestens 75 Prozent stellt das Therapieziel dar. Wenn ein PASI 75 innerhalb von 3 bis 4 Monaten erreicht wird, kann die gewählte Behandlung weitergeführt werden. Die Therapie muss jedoch angepasst werden, wenn die Verbesserung des PASI weniger als 50 Prozent beträgt oder wenn sie zwischen 50 und 75 Prozent beträgt und der Patient unzufrieden ist (DLQI > 5). Als Therapieanpassungen kommen in Betracht: Dosissteigerung, Verkürzung der Dosisintervalle, Kombination mit einer zusätzlichen topischen oder systemischen Behandlung, Wechsel des Medikamentes oder der Therapie.
9
Therapie der Plaquepsoriasis
Topische Therapien
Bei den topischen Therapien ist die Evidenzlage nur für Vitamin-D-Derivate, Kortikosteroide und die Kombination dieser beiden Behandlungen gut (Evidenzniveau 1). Als topische Kortikosteroide werden in der Leitlinie stark wirksame Präparate (Stärkeklasse 3, z.B. Betamethason) und sehr stark wirksame Präparate (Stärkeklasse 4, z.B. Clobetasol) empfohlen. Kortikosteroide können bei leichter Psoriasis als Monotherapie eingesetzt und bei schwerer Psoriasis mit systemischen Behandlungen kombiniert werden. Die empfohlene Dosierung beträgt: einmal pro Tag für 4 Wochen, maximal 30 g pro Woche, danach Erhaltungstherapie zweimal pro Woche. Vitamin-D3-Derivate normalisieren die Keratinozytendifferenzierung und wirken entzündungshemmend. Sie werden in Kombination mit einem Kortikosteroid empfohlen (initial einmal pro Tag für 4 Wochen, danach zweimal pro Woche als Erhaltungstherapie). Bei Verwendung der Kombination, zum Beispiel von Calcipotriol plus Betamethason (Daivobet® Gel), werden bessere Resultate erzielt als beim Einsatz der Einzelwirkstoffe.
Phototherapie
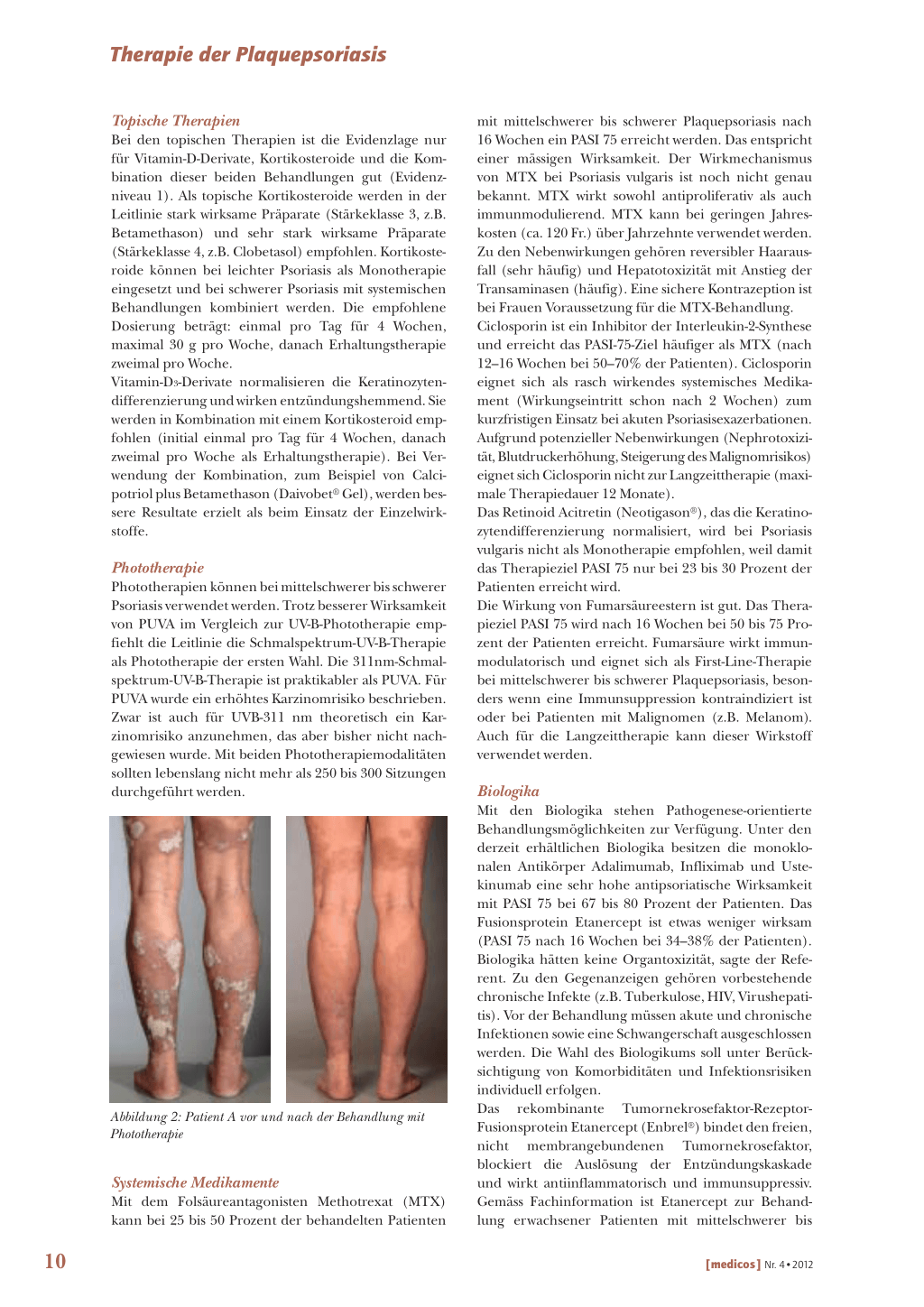
Phototherapien können bei mittelschwerer bis schwerer Psoriasis verwendet werden. Trotz besserer Wirksamkeit von PUVA im Vergleich zur UV-B-Phototherapie empfiehlt die Leitlinie die Schmalspektrum-UV-B-Therapie als Phototherapie der ersten Wahl. Die 311nm-Schmalspektrum-UV-B-Therapie ist praktikabler als PUVA. Für PUVA wurde ein erhöhtes Karzinomrisiko beschrieben. Zwar ist auch für UVB-311 nm theoretisch ein Karzinomrisiko anzunehmen, das aber bisher nicht nachgewiesen wurde. Mit beiden Phototherapiemodalitäten sollten lebenslang nicht mehr als 250 bis 300 Sitzungen durchgeführt werden.
Abbildung 2: Patient A vor und nach der Behandlung mit Phototherapie
Systemische Medikamente
Mit dem Folsäureantagonisten Methotrexat (MTX) kann bei 25 bis 50 Prozent der behandelten Patienten
mit mittelschwerer bis schwerer Plaquepsoriasis nach 16 Wochen ein PASI 75 erreicht werden. Das entspricht einer mässigen Wirksamkeit. Der Wirkmechanismus von MTX bei Psoriasis vulgaris ist noch nicht genau bekannt. MTX wirkt sowohl antiproliferativ als auch immunmodulierend. MTX kann bei geringen Jahreskosten (ca. 120 Fr.) über Jahrzehnte verwendet werden. Zu den Nebenwirkungen gehören reversibler Haarausfall (sehr häufig) und Hepatotoxizität mit Anstieg der Transaminasen (häufig). Eine sichere Kontrazeption ist bei Frauen Voraussetzung für die MTX-Behandlung. Ciclosporin ist ein Inhibitor der Interleukin-2-Synthese und erreicht das PASI-75-Ziel häufiger als MTX (nach 12–16 Wochen bei 50–70% der Patienten). Ciclosporin eignet sich als rasch wirkendes systemisches Medikament (Wirkungseintritt schon nach 2 Wochen) zum kurzfristigen Einsatz bei akuten Psoriasisexazerbationen. Aufgrund potenzieller Nebenwirkungen (Nephrotoxizität, Blutdruckerhöhung, Steigerung des Malignomrisikos) eignet sich Ciclosporin nicht zur Langzeittherapie (maximale Therapiedauer 12 Monate). Das Retinoid Acitretin (Neotigason®), das die Keratinozytendifferenzierung normalisiert, wird bei Psoriasis vulgaris nicht als Monotherapie empfohlen, weil damit das Therapieziel PASI 75 nur bei 23 bis 30 Prozent der Patienten erreicht wird. Die Wirkung von Fumarsäureestern ist gut. Das Therapieziel PASI 75 wird nach 16 Wochen bei 50 bis 75 Prozent der Patienten erreicht. Fumarsäure wirkt immunmodulatorisch und eignet sich als First-Line-Therapie bei mittelschwerer bis schwerer Plaquepsoriasis, besonders wenn eine Immunsuppression kontraindiziert ist oder bei Patienten mit Malignomen (z.B. Melanom). Auch für die Langzeittherapie kann dieser Wirkstoff verwendet werden.
Biologika
Mit den Biologika stehen Pathogenese-orientierte Behandlungsmöglichkeiten zur Verfügung. Unter den derzeit erhältlichen Biologika besitzen die monoklonalen Antikörper Adalimumab, Infliximab und Ustekinumab eine sehr hohe antipsoriatische Wirksamkeit mit PASI 75 bei 67 bis 80 Prozent der Patienten. Das Fusionsprotein Etanercept ist etwas weniger wirksam (PASI 75 nach 16 Wochen bei 34–38% der Patienten). Biologika hätten keine Organtoxizität, sagte der Referent. Zu den Gegenanzeigen gehören vorbestehende chronische Infekte (z.B. Tuberkulose, HIV, Virushepatitis). Vor der Behandlung müssen akute und chronische Infektionen sowie eine Schwangerschaft ausgeschlossen werden. Die Wahl des Biologikums soll unter Berücksichtigung von Komorbiditäten und Infektionsrisiken individuell erfolgen. Das rekombinante Tumornekrosefaktor-RezeptorFusionsprotein Etanercept (Enbrel®) bindet den freien, nicht membrangebundenen Tumornekrosefaktor, blockiert die Auslösung der Entzündungskaskade und wirkt antiinflammatorisch und immunsuppressiv. Gemäss Fachinformation ist Etanercept zur Behandlung erwachsener Patienten mit mittelschwerer bis
10 [medicos] Nr. 4•2012
Therapie der Plaquepsoriasis
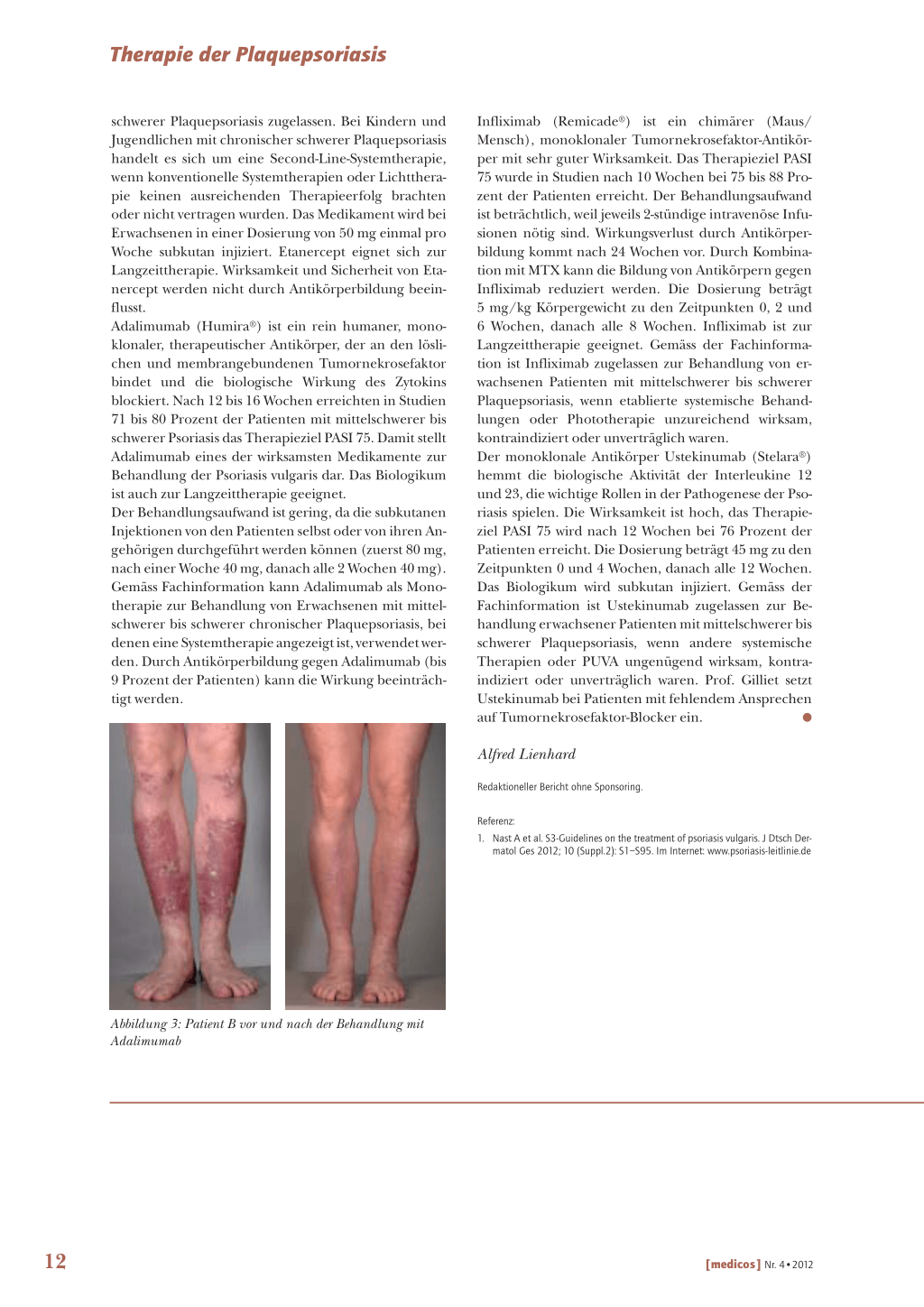
schwerer Plaquepsoriasis zugelassen. Bei Kindern und Jugendlichen mit chronischer schwerer Plaquepsoriasis handelt es sich um eine Second-Line-Systemtherapie, wenn konventionelle Systemtherapien oder Lichttherapie keinen ausreichenden Therapieerfolg brachten oder nicht vertragen wurden. Das Medikament wird bei Erwachsenen in einer Dosierung von 50 mg einmal pro Woche subkutan injiziert. Etanercept eignet sich zur Langzeittherapie. Wirksamkeit und Sicherheit von Etanercept werden nicht durch Antikörperbildung beeinflusst. Adalimumab (Humira®) ist ein rein humaner, monoklonaler, therapeutischer Antikörper, der an den löslichen und membrangebundenen Tumornekrosefaktor bindet und die biologische Wirkung des Zytokins blockiert. Nach 12 bis 16 Wochen erreichten in Studien 71 bis 80 Prozent der Patienten mit mittelschwerer bis schwerer Psoriasis das Therapieziel PASI 75. Damit stellt Adalimumab eines der wirksamsten Medikamente zur Behandlung der Psoriasis vulgaris dar. Das Biologikum ist auch zur Langzeittherapie geeignet. Der Behandlungsaufwand ist gering, da die subkutanen Injektionen von den Patienten selbst oder von ihren Angehörigen durchgeführt werden können (zuerst 80 mg, nach einer Woche 40 mg, danach alle 2 Wochen 40 mg). Gemäss Fachinformation kann Adalimumab als Monotherapie zur Behandlung von Erwachsenen mit mittelschwerer bis schwerer chronischer Plaquepsoriasis, bei denen eine Systemtherapie angezeigt ist, verwendet werden. Durch Antikörperbildung gegen Adalimumab (bis 9 Prozent der Patienten) kann die Wirkung beeinträchtigt werden.
Infliximab (Remicade®) ist ein chimärer (Maus/
Mensch), monoklonaler Tumornekrosefaktor-Antikör-
per mit sehr guter Wirksamkeit. Das Therapieziel PASI
75 wurde in Studien nach 10 Wochen bei 75 bis 88 Pro-
zent der Patienten erreicht. Der Behandlungsaufwand
ist beträchtlich, weil jeweils 2-stündige intravenöse Infu-
sionen nötig sind. Wirkungsverlust durch Antikörper-
bildung kommt nach 24 Wochen vor. Durch Kombina-
tion mit MTX kann die Bildung von Antikörpern gegen
Infliximab reduziert werden. Die Dosierung beträgt
5 mg/kg Körpergewicht zu den Zeitpunkten 0, 2 und
6 Wochen, danach alle 8 Wochen. Infliximab ist zur
Langzeittherapie geeignet. Gemäss der Fachinforma-
tion ist Infliximab zugelassen zur Behandlung von er-
wachsenen Patienten mit mittelschwerer bis schwerer
Plaquepsoriasis, wenn etablierte systemische Behand-
lungen oder Phototherapie unzureichend wirksam,
kontraindiziert oder unverträglich waren.
Der monoklonale Antikörper Ustekinumab (Stelara®)
hemmt die biologische Aktivität der Interleukine 12
und 23, die wichtige Rollen in der Pathogenese der Pso-
riasis spielen. Die Wirksamkeit ist hoch, das Therapie-
ziel PASI 75 wird nach 12 Wochen bei 76 Prozent der
Patienten erreicht. Die Dosierung beträgt 45 mg zu den
Zeitpunkten 0 und 4 Wochen, danach alle 12 Wochen.
Das Biologikum wird subkutan injiziert. Gemäss der
Fachinformation ist Ustekinumab zugelassen zur Be-
handlung erwachsener Patienten mit mittelschwerer bis
schwerer Plaquepsoriasis, wenn andere systemische
Therapien oder PUVA ungenügend wirksam, kontra-
indiziert oder unverträglich waren. Prof. Gilliet setzt
Ustekinumab bei Patienten mit fehlendem Ansprechen
auf Tumornekrosefaktor-Blocker ein.
●
Alfred Lienhard
Redaktioneller Bericht ohne Sponsoring.
Referenz:
1. Nast A et al. S3-Guidelines on the treatment of psoriasis vulgaris. J Dtsch Dermatol Ges 2012; 10 (Suppl.2): S1–S95. Im Internet: www.psoriasis-leitlinie.de
Abbildung 3: Patient B vor und nach der Behandlung mit Adalimumab
12 [medicos] Nr. 4•2012