Transkript
PÄDIATRISCHE DERMATOLOGIE
Was gibt es Neues aus der pädiatrischen Dermatologie?
Nach einem Vortrag, gehalten von Prof. Dr. med. Daniel Hohl, Dermatologie, CHUV Lausanne, am Fort- und Weiterbildungskurs der SGDV in pädiatrischer Dermatologie am 29. September 2011
Der Referent präsentierte Neuigkeiten zu vielen
Themen, von der Allergie bis hin zu den Warzen,
und wies auf die zunehmende Bedeutung der Ge-
netik auch in der pädiatrischen Dermatologie
hin. Dadurch können Diagnosemöglichkeiten
optimiert und neue, oft lebensrettende Thera-
pien entwickelt werden.
Spezieller Platz der Genetik in der klinischen Medizin
Was selbst der Spezialist Eric Schadt im Jahr 2003 technologisch als genial, aber nicht praktikabel eingeschätzt hatte, konnte er im Frühjahr 2011 in Florida der Öffentlichkeit vorstellen: eine DNA-Sequenzierungsmaschine der dritten Generation, die einzelne Moleküle sequenzieren kann und die Analyse der seltenen Sequenzvarianten ermöglicht (1). Dank dieser neuesten Technik lässt sich ein Genom immer schneller und preiswerter sequenzieren, und molekulare Profile können mit klinischen Daten von Patientenkollektiven sowie der Allgemeinbevölkerung in Relation gebracht werden. Auch in der pädiatrischen Dermatologie hält die Genetik in rasantem Tempo Einzug und wird dort einen speziellen Platz einnehmen.
Therapie des hereditären Angioödems
Beim hereditären Angioödem sind neue Behandlungsoptionen auf den Markt gekommen, die als therapeutische Revolution eingestuft werden können. In den USA ist es das Ecallantid, ein Plasma-Kallikrein-Inhibitor, und in Europa das Icatibant, ein Bradykinin-Rezeptor-B2Antagonist. Beide Medikamente unterbrechen bei dieser seltenen, genetisch bedingten Erkrankung die vermehrte Bildung von Bradykinin und damit die Mechanismen der Ödembildung (2, 3).
Antibiotika, Anthelminthika und Krebsrisiko bei atopischer Dermatitis
Eine Studie von Dohm und Mitarbeitern aus dem Jahr 2010 berichtet Interessantes über den Zusammenhang zwischen Antibiotikaexposition und der Entwicklung einer atopischen Dermatitis beim Kind (4). Nahm die Mutter während der Schwangerschaft Antibiotika ein,
war das Risiko des Kindes, eine atopische Dermatitis zu entwickeln, signifikant höher. Hingegen konnte zwischen Antibiotikaaufnahme während des Stillens und atopischer Dermatitis keine signifikante Assoziation festgestellt werden. Die direkte Antibiotikaeinnahme durch das Kind verminderte dessen Risiko, bis zum vierten Lebensjahr an atopischer Dermatitis zu erkranken. Die Mechanismen, die diesen Resultaten zugrunde liegen, bedürfen noch weiterer Erforschung. Bekannt ist, dass es einen Zusammenhang gibt zwischen langzeitiger anthelminthischer Therapie, die zu einer verminderten Parasitenexposition führt, und einer erhöhten Hautreaktivität gegenüber Allergenen. Dies bestätigte auch die Untersuchung von Patienten, die sich periodischen Langzeitkuren mit Ivermectin zur Entwurmung unterzogen hatten. Die Patienten wiesen jedoch keine erhöhte Prävalenz von Asthma- und Rhinokonjunktivitis-Symptomen auf (5). Weniger bekannt ist die Tatsache, dass Personen mit atopischer Dermatitis ein Risiko für Lymphome vor allem im späteren Alter haben. Obwohl es sich um relativ seltene Fälle handelt, ist das Risiko klar belegt worden, gestützt auch auf Modellstudien mit Mäusen. Bei den Mäusen mit inaktivierten Notchrezeptoren fand man sowohl atopische Dermatitis als auch lymphoproliferative Erkrankungen (6). In einer Langzeitstudie aus Grossbritannien wurde neu gezeigt, dass Patienten mit atopischer Dermatitis gegenüber der Allgemeinbevölkerung ein erhöhtes Krebsrisiko haben (7). Worauf dieses erhöhte Risiko beruht, ist noch nicht geklärt. Es stellt sich dabei die Frage, inwieweit immunsuppressive Therapien eine Rolle spielen. Weiter ist zu untersuchen, ob sich diese Patienten vermehrt der Sonne aussetzen und welche Bedeutung die Calcineurininhibitoren Tacrolimus (Protopic®) und Pimecrolimus (Elidel®) haben. Die bisherigen Studienresultate (8) im Hinblick auf die Hautkarzinogenese müssen bei der Behandlung der atopischen Dermatitis jedenfalls zur Kenntnis genommen werden. Von den topischen Kortikosteroiden ist bekannt, dass sie das Hautkrebsrisiko erhöhen.
Nickelallergie und Hausstaubmilben
Forscher schätzen, dass 5 bis 10 Prozent der Bevölkerung in den Industrieländern auf Nickel allergisch reagieren.
2 [medicos ] Nr. 1•2012
Pädiatrische Dermatologie
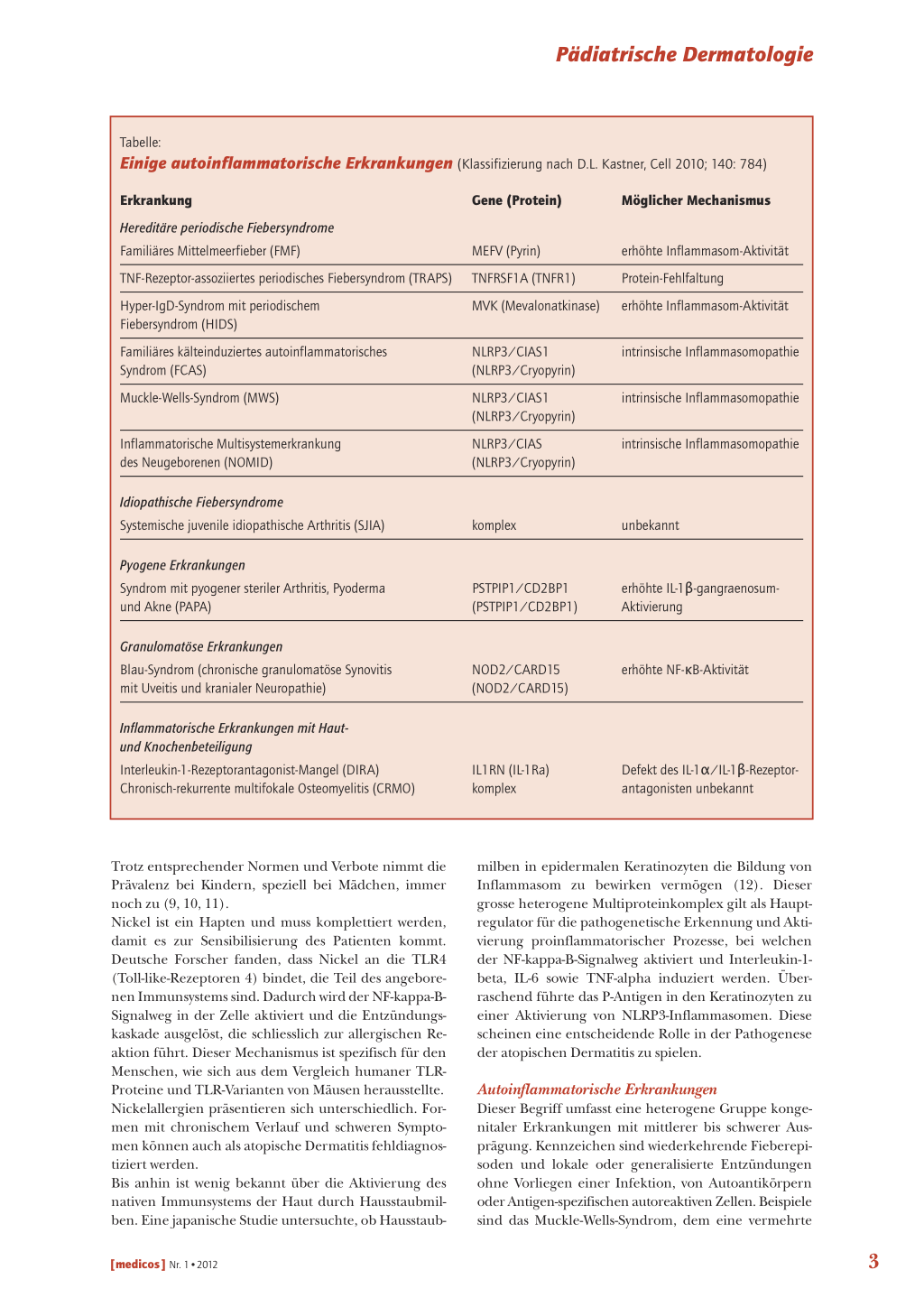
Tabelle:
Einige autoinflammatorische Erkrankungen (Klassifizierung nach D.L. Kastner, Cell 2010; 140: 784)
Erkrankung Hereditäre periodische Fiebersyndrome Familiäres Mittelmeerfieber (FMF) TNF-Rezeptor-assoziiertes periodisches Fiebersyndrom (TRAPS) Hyper-IgD-Syndrom mit periodischem Fiebersyndrom (HIDS) Familiäres kälteinduziertes autoinflammatorisches Syndrom (FCAS) Muckle-Wells-Syndrom (MWS)
Inflammatorische Multisystemerkrankung des Neugeborenen (NOMID)
Gene (Protein)
MEFV (Pyrin) TNFRSF1A (TNFR1) MVK (Mevalonatkinase)
NLRP3/CIAS1 (NLRP3/Cryopyrin) NLRP3/CIAS1 (NLRP3/Cryopyrin) NLRP3/CIAS (NLRP3/Cryopyrin)
Möglicher Mechanismus
erhöhte Inflammasom-Aktivität Protein-Fehlfaltung erhöhte Inflammasom-Aktivität
intrinsische Inflammasomopathie
intrinsische Inflammasomopathie
intrinsische Inflammasomopathie
Idiopathische Fiebersyndrome Systemische juvenile idiopathische Arthritis (SJIA)
komplex
unbekannt
Pyogene Erkrankungen
Syndrom mit pyogener steriler Arthritis, Pyoderma und Akne (PAPA)
PSTPIP1/CD2BP1 (PSTPIP1/CD2BP1)
erhöhte IL-1β-gangraenosumAktivierung
Granulomatöse Erkrankungen
Blau-Syndrom (chronische granulomatöse Synovitis mit Uveitis und kranialer Neuropathie)
NOD2/CARD15 (NOD2/CARD15)
erhöhte NF-κB-Aktivität
Inflammatorische Erkrankungen mit Hautund Knochenbeteiligung
Interleukin-1-Rezeptorantagonist-Mangel (DIRA) Chronisch-rekurrente multifokale Osteomyelitis (CRMO)
IL1RN (IL-1Ra) komplex
Defekt des IL-1α/IL-1β-Rezeptorantagonisten unbekannt
Trotz entsprechender Normen und Verbote nimmt die Prävalenz bei Kindern, speziell bei Mädchen, immer noch zu (9, 10, 11). Nickel ist ein Hapten und muss komplettiert werden, damit es zur Sensibilisierung des Patienten kommt. Deutsche Forscher fanden, dass Nickel an die TLR4 (Toll-like-Rezeptoren 4) bindet, die Teil des angeborenen Immunsystems sind. Dadurch wird der NF-kappa-BSignalweg in der Zelle aktiviert und die Entzündungskaskade ausgelöst, die schliesslich zur allergischen Reaktion führt. Dieser Mechanismus ist spezifisch für den Menschen, wie sich aus dem Vergleich humaner TLRProteine und TLR-Varianten von Mäusen herausstellte. Nickelallergien präsentieren sich unterschiedlich. Formen mit chronischem Verlauf und schweren Symptomen können auch als atopische Dermatitis fehldiagnostiziert werden. Bis anhin ist wenig bekannt über die Aktivierung des nativen Immunsystems der Haut durch Hausstaubmilben. Eine japanische Studie untersuchte, ob Hausstaub-
milben in epidermalen Keratinozyten die Bildung von Inflammasom zu bewirken vermögen (12). Dieser grosse heterogene Multiproteinkomplex gilt als Hauptregulator für die pathogenetische Erkennung und Aktivierung proinflammatorischer Prozesse, bei welchen der NF-kappa-B-Signalweg aktiviert und Interleukin-1beta, IL-6 sowie TNF-alpha induziert werden. Überraschend führte das P-Antigen in den Keratinozyten zu einer Aktivierung von NLRP3-Inflammasomen. Diese scheinen eine entscheidende Rolle in der Pathogenese der atopischen Dermatitis zu spielen.
Autoinflammatorische Erkrankungen
Dieser Begriff umfasst eine heterogene Gruppe kongenitaler Erkrankungen mit mittlerer bis schwerer Ausprägung. Kennzeichen sind wiederkehrende Fieberepisoden und lokale oder generalisierte Entzündungen ohne Vorliegen einer Infektion, von Autoantikörpern oder Antigen-spezifischen autoreaktiven Zellen. Beispiele sind das Muckle-Wells-Syndrom, dem eine vermehrte
[medicos ] Nr. 1•2012
3
Pädiatrische Dermatologie
Sekretion von Interleukin-1-beta zugrunde liegt, das familiäre, mediterrane Fieber oder das PAPA-Syndrom (Pyogenic Arthritis with Pyoderma gangrenosum and Acne). Die Liste dieser Erkrankungen wird jährlich länger, insbesondere als Folge des Human-Genom-Projekts und der damit verbundenen Identifikation vieler genetischer Mutationen. Dies hat zu neuen Klassifikationen geführt. Eine solche wurde in einer portugiesischen Studie vorgenommen, welche die Cryopyrin-assoziierten periodischen Syndrome (CAPS) beleuchtet, speziell das CINCA-Syndrom, das viele klinische Gemeinsamkeiten mit der juvenilen idopathischen Arthritis aufweist (13). CAPS-Patienten können heute mit dem Interleukin-1Rezeptorantagonisten Anakinra und mit dem IL-1-betaspezifischen humanen monoklonalen Antikörper Canakinumab (Ilaris®) behandelt werden (14, 15). Bei der im Jahr 2009 beschriebenen autosomal-rezessiven autoinflammatorischen Erkrankung DIRA (Deficency of the Interleukin-1-Receptor Antagonist) kommt es zu einer Überaktivität sowohl von Interleukin-1-beta als auch von Interleukin-1-alpha aufgrund von Mutationen in den IL-1-Rezeptoren. Dies führt zu lebensbedrohlichen systemischen Entzündungen, bei denen Haut und Knochen stark betroffen sind (16). Bei Kindern mit DIRA manifestieren sich früh klinisch schwere Arthralgien und Eruptionen von urtikariellen Erscheinungen und zudem Knochenabszesse und pustulöse Veränderungen. Die Pathogenese der Erkrankung ist auch insofern interessant, als im September 2011 berichtet wurde, dass die pustulöse Psoriasis in einen ähnlichen Mechanismus involviert ist, wobei aber nicht Interleukin-1-alpha, sondern Interleukin-36 Mutationen aufweist. Die genetische Ursache konnte anhand von Stammbäumen tunesischer Patienten mit pustulöser Psoriasis analysiert werden und bringt einen neuen Aspekt in die Pathogenese der Psoriasis (17). Typisch für die unter der Bezeichnung mukokutane Candidiasis zusammengefassten Erkrankungen sind wiederkehrende oder chronische Infektionen der Haut, der Nägel sowie der oralen und genitalen Schleimhaut, verursacht durch Candida albicans oder auch Staphylococcus aureus. Grund dafür scheinen Defekte der angeborenen Immunabwehr zu sein. Bisher wurden angeborene Defekte von Interkeukin-17 beschrieben. Die bisherigen Ergebnisse weisen auf ähnliche Mechanismen der nativen Immunabwehr hin wie beim Hyper-Ig-ESyndrom (HIES), das durch einen STAT3-Defekt bedingt ist (18).
Akne und Bezug zu Psyche, Ernährung, entzündlichen Darmerkrankungen
Akne ist bei Jugendlichen die häufigste Hauterkrankung. Bei schweren und mittelschweren Formen hat sich orales Isotretinoin als wirkungsvolles therapeutisches Mittel bewährt. Trotzdem ist es immer mit Vorsicht einzusetzen. Unter anderem muss der Zusammenhang mit der Entwicklung von Depressionen beachtet werden. Der Referent selber hat in seiner Karriere nur einige wenige Patienten beobachtet, die nach der Einnahme von Roaccutan® depressiv wurden.
Weniger bekannt ist der Zusammenhang zwischen oralem Isotretinoin und chronisch entzündlichen Darmerkrankungen. In der Literatur wurden 10 bis 20 Fälle beschrieben. Eine Kontrollstudie kam zum Ergebnis, dass für Colitis ulcerosa, nicht aber für Morbus Crohn eine Assoziation besteht (19). Weiter wird heute darüber diskutiert, welche Rolle orales Isotretinoin bei Zöliakie spielt. Resultate aus der Forschung am Tiermodell zeigen, dass es bei gleichzeitiger Verabreichung von Gluten und Vitamin-A-Säure zu einer Polarisierung der TH1-Zellen und zu einer Induzierung der Krankheit in der Maus kommt. Zusätzlich gibt es ein Modell, das die erhöhten Serumspiegel von Interleukin-15 erklärt, die bei Kindern mit Zöliakie typisch sind. Bei Kindern, die für eine Erkrankung aus diesem Formenbereich prädisponiert sind, ist bei der Verschreibung von Roaccutan® und Isotretinoingenerika Vorsicht geboten. Offene Fragen sind zum Beispiel, ob Retinsäure die Krankheit auslöst oder nur eine Prädisposition verstärkt und wer zu den Risikogruppen gehört. Die weitere Erforschung der Zusammenhänge zwischen Akne und entzündlichen Darmerkrankungen vermag vielleicht auch die Rolle der Ernährung bei Akne zu erhellen.
Gammasekretasemutationen bei Hidradenitis suppurativa
Neue Resultate gibt es auch für die Acne inversa oder Hidradenitis suppurativa zu verzeichnen, eine Spezialform der Akne mit genetischer Ursache und familiärer Häufung. Wie bei der Alzheimer-Erkrankung sind bei der Acne inversa Mutationen in den Genen des Membranproteins Gammasektretase pathogenetisch bedeutsam. Im Mausmodell führten diese Mutationen zu follikulärer Hyperkeratose. Dieser Vorgang ist auch das auslösende Moment der Acne inversa. Die Gammasekretase hat eine wichtige Funktion bei der Aktivierung des Notchsignalwegs. Versuchstiere, bei welchen das hautspezifische Notch-1-Gen inaktiviert worden war, wiesen ähnliche Läsionen auf wie Patienten mit Acne inversa (21, 22).
Weitere genetisch bedingte Erkrankungen
Eine häufige Ursache für Herzprobleme bei Kindern stellt das Kawasaki-Syndrom dar, eine entzündliche Erkrankung der mittleren und kleinen Arterien, die eine genetische Ursache zu haben scheint. Eine japanische Studie untersuchte die Rolle von Caspase-3, eines Proteins, das an der Induzierung der Apoptose beteiligt ist und die T-Zell-induzierte Immunantwort unterstützt. Es konnten mehrere Mutationen beim CASP-3-Gen identifiziert werden. Dieser Polymorphismus scheint mit dem Ausbruch der Krankheit assoziiert zu sein (23, 24). Bezüglich der Ichthyosen konnte ein internationaler Konsens zur Nomenklatur und Klassifizierung erzielt werden (25). Zu den autosomal-rezessiven Ichthyosen gehört das sogenannte Peeling-Skin-Syndrom in einer nicht entzündlichen und in einer entzündlichen Form. Dabei handelt es sich um eine relativ seltene Erbkrankheit, bei der es zu einer spontanen Abschilferung der Haut ohne Blasenbildung kommt und eine starke Assoziation mit atopischen Erkankungen besteht.
4 [medicos ] Nr. 1•2012
Pädiatrische Dermatologie
Lange war unklar, welche Funktion Corneodesmosomen in der Epidermis haben. Heute geht man bei Ichthyosen von einem Verlust von Corneodesmosin aus, was zu einem schweren Hautbarrieredefekt führt. Eine französische Arbeitsgruppe konnte an einem dreidimensionalen Hautmodell die Rolle von Corneodesmosin als epidermales Adhäsionsmolekül bestätigen, dessen Verlust zu einem epidermalen Barrieredefekt und zu einer Prädiposition für allergische Erkrankungen führt (26). Ähnliche klinische Zeichen wie das Peelingsyndrom weist das seltene Netherton-Syndrom auf, von dessen erfolgreicher Behandlung mit Infliximab eine Genfer Arbeitsgruppe berichtete (27). Kinder, die an der dystrophen Epidermolysis bullosa leiden, haben ein schweres Leben und sterben häufig schon im Kindesalter an Krebs. Als neue Therapieoption wurde die Knochenmarktransplantation eingeführt (28). Auch für die hereditäre hämorrhagische Teleangiektasie wurde eine neue Therapie beschrieben, jedoch mit einem alten Medikament. Während der Einsatz von Antikörpern wie Bevacizumab nicht so erfolgreich war, konnte mit Thalidomid die Gefässreifung stimuliert und die Frequenz von Nasenbluten vermindert werden (29, 30). Eine kanadisch-französische Kohortenstudie untersuchte das Entartungsrisiko von plexiformen Neurofibromen bei Kindern. Es wurde ein Index eingeführt, der sogenannte NF-1-Score, der das Risiko bewertet und aussagt, welche Patienten regelmässig radiologisch untersucht werden sollten. Je mehr kutane Neurofibrome vorliegen, desto kleiner ist das Risiko für eine Entartung. Liegen jedoch grosse plexiforme Neurofibrome vor, steigt das Risiko für die Entstehung maligner Nervenscheidensarkome (31). Zur Behandlung der tuberösen Sklerose wurde von einer Zürcher Forschungsgruppe der Einsatz des mTOR-Inhibitors Rapamycin beschrieben (32).
Parasitosen und Infektionen
Bei der Behandlung von Kopfläusen hat sich orales Iver-
mectin im Vergleich mit Malathionlotion als sehr effi-
zient erwiesen (33).
In Zukunft könnte die Frage interessant werden, ob
Hautwarzen durch eine HPV-Impfung gegen Genital-
warzen beeinflusst werden können. Es wurde von einem
Patienten mit bereits vorhandenen Warzen berichtet,
bei dem nach der Impfung eine Regression der Warzen
zu beobachten war (34).
●
Regula Patscheider und Gisela Stauber
Interessenkonflikte: keine
Korrespondenzadresse: Prof. Dr. med. Daniel Hohl Hôpital de Beaumont Rue de Beaumont 29 1011 Lausanne E-Mail: daniel.hohl@chuv.ch
Literatur:
1. Ledford H.: Gene reading steps up a gear. Nature 2011; 470: 155.
2. Cicardi M. et al: Ecallantide for the treatment of acute attacks in hereditary angioedema. N Engl J Med 2010; 363(6): 523–531.
3. Morgan B.P.: Hereditary angioedema – therapies old and new. N Engl J Med 2010; 363(6): 581–583.
4. Dom S. et al.: Pre- and post-natal exposure to antibiotics and the development of eczema, recurrent wheezing and atopic sensitization in children up to the age of 4 years. Clin Exp Allergy 2010; 40(9): 1378–1387.
5. Endara P. et al.: Long-term periodic anthelmintic treatments are associated with increased allergen skin reactivity. Clin Exp Allergy 2010; 40(11): 1669– 1677.
6. Arellano F.M. et al.: Lymphoma among patients with atopic dermatitis and/or treated with topical immunosuppressants in the United Kingdom. J Allergy Clin Immunol 2009; 123(5): 1111–1116.
7. Arana A. et al.: Incidence of cancer in the general population and in patients with or without atopic dermatitis in the U.K. Br J Dermatol 2010; 163(5): 1036–1043.
8. Wu X. et al.: Opposing roles for calcineurin and ATF3 in squamous skin cancer. Nature 2010; 465: 368–372.
9. Rothenberg M.E.: Innate sensing of nickel. Nat Immunol 2010; 11(9): 781–782.
10. Czarnobilska E. et al.: The most important contact sensitizers in Polish children and adolescents with atopy and chronic recurrent eczema as detected with the extended European Baseline Series. Pediatr Allergy Immunol 2011; 22(2): 252– 256.
11. Hsu J.W. et al.: Nickel allergy: localized, id, and systemic manifestations in children. Pediatr Dermatol 2011; 28(3): 276–280.
12. Dai X. et al.: Mite allergen is a danger signal for the skin via activation of inflammasome in keratinocytes. J Allergy Clin Immunol 2011; 127(3): 806–814.
13. Gomes J.M. et al.: Autoinflammatory syndromes. Acta Reumatol Port 2010; 35(2): 146–154.
14. Lachmann H.J. et al.: Use of canakinumab in the cryopyrin-associated periodic syndrome. N Engl J Med 2009; 360: 2416.
15. Goldbach-Mansky R. et al.: Neonatal-onset multisystem inflammatory disease responsive to interleukin-1beta inhibition. N Engl J Med 2006; 355(6): 581– 592.
16. Aksentijevich I. et al.: An autoinflammatory disease with deficiency of the interleukin-1-receptor antagonist. N Engl J Med 2009; 360(23): 2426–2437.
17. Marrakchi S. et al.: Interleukin-36-receptor antagonist deficiency and generalized pustular psoriasis. N Engl J Med 2011; 365(7): 620–628.
18. Puel A. et al.: Chronic mucocutaneous candidiasis in humans with inborn errors of interleukin-17 immunity. Science 2011; 332(6025): 65–68.
19. Crockett S.D. et al.: Isotretinoin use and the risk of inflammatory bowel disease: a case-control study. Am J Gastroenterol 2010; 105(9): 1986–1993.
20. DePaolo R.W. et al.: Co-adjuvant effects of retinoic acid and IL-15 induce inflammatory immunity to dietary antigens. Nature 2011; 471: 220–224.
21. Kelleher R.J. et al.: Genetics, Gamma-secretase and human disease, Science 2010; 330(6007): 1055–1056.
22. Wang B. et al.: Gamma-secretase gene mutations in familial acne inversa, Science 2010; 330 (6007): 1065.
23. Onouchi Y. et al.: Common variants in CASP3 confer susceptibility to Kawasaki disease. Hum Mol Genet 2010; 19: 2898–2906.
24. Shimizu C. et al: Matrix metalloproteinase haplotypes associated with coronary artery aneurysm formation in patients with Kawasaki disease. J Human Genetics 2010; 55: 779–784.
25. Oji V. et al.: Revised nomenclature and classification of inherited ichthyoses: results of the First Ichthyosis Consensus Conference in Sorèze 2009. J Am Acad Dermatol 2010; 63(4): 607–641.
26. Oji V. et al.: Loss of corneodesmosin leads to severe skin barrier defect, pruritus, and atopy: unraveling the peeling skin disease. Am J Hum Genet 2010; 87(2): 274–281.
27. Fantao L. et al.: Infliximab infusions for Netherton syndrome: sustained clinical improvement correlates with a reduction of thymic stromal lymphopoietin levels in the skin. J Invest Dermatol 2011; 131(9): 1947–1950.
28. Wagner J.E.: Bone marrow transplantation for recessive dystrophic epidermolysis bullosa. N Engl J Med 2010 12; 363(7): 629–639.
29. Lebrin F. et al.: Thalidomide stimulates vessel maturation and reduces epistaxis in individuals with hereditary hemorrhagic telangiectasia. Nat Med 2010; 16(4): 420–428.
30. Brinkerhoff B.T. et al.: Long-term therapy with bevacizumab in hereditary hemorrhagic telangiectasia. N Engl J Med 2011; 364(7): 688–689.
31. Sbidian E.: NF-1Score: a prediction score for internal neurofibromas in neurofibromatosis-1. J Invest Dermatol 2010; 130(9): 2173–2138.
32. Hofbauer G.F. et al.: The mTOR inhibitor rapamycin significantly improves facial angiofibroma lesions in a patient with tuberous sclerosis. Br J Dermatol 2008; 159(2): 473–475.
33. Chosidow O. et al.: Oral ivermectin versus malathion lotion for difficult-to-treat head lice. N Engl J Med 2010; 362(10): 896–905.
34. Venugopa S.S. et al.: Recalcitrant cutaneous warts treated with recombinant quadrivalent human papillomavirus vaccine (types 6, 11, 16, and 18) in a developmentally delayed, 31-year-old white man. Arch Dermatol 2010; 146(5): 475–477.
6 [medicos ] Nr. 1•2012