Transkript
INFEKTIONEN
Virale Hauterkrankungen bei Kindern und Jugendlichen
Von Gisela Stauber und Regula Patscheider
Virale Infektionen der Haut im Kindes- und Jugend-
alter sind weit verbreitet. Insbesondere treten häufig
Infektionen mit humanen Papillomviren, Herpes-
viren, Mollusken oder Parvoviren auf. Viele der vira-
len Hauterkrankungen heilen spontan ab, ohne dass
therapeutische Massnahmen erforderlich sind.
Grundsätzlich gilt es, durch die Behandlung irrever-
sible Schäden zu verhindern.
Die Viren der stark verbreiteten Hautinfektionen bei Kindern und Jugendlichen können für den behandelnden Arzt eine Herausforderung sein. Allerdings verlaufen die meisten dieser Erkrankungen selbstlimitierend. In Fällen wie Masern können hingegen schwere Komplikationen auftreten. Gute klinische und differenzialdiagnostische Kenntnisse helfen, eine allfällige adäquate Behandlung einzuleiten.
HPV-bedingte Warzen
Kutane Warzen werden durch das humane Papillomvirus (HPV) verursacht. Wochen oder Monate nach der Infektion treten sie im Kindes- und Jugendalter besonders gehäuft auf. Rund 22 Prozent der Schulkinder in Industrienationen sind betroffen, Mädchen häufiger als Knaben, wobei die 12- bis 16-
Jährigen am häufigsten betroffen sind. Humane Papillomviren befallen die Epithelzellen der Epidermis. Bei 70 Prozent der Erkrankten sind die Hände betroffen. Die Übertragung erfolgt entweder durch direkten Körperkontakt, über kontaminierte Gegenstände oder in Feuchtbereichen wie Schwimmbad, aber auch in Turnhallen oder Hotelzimmern. Besonders bei kleinen Kindern, die an Warzen kratzen, ist eine Autoinokulation möglich. Wenn weder gekratzt noch behandelt wird, ist spontane Regression häufig zu beobachten: bei etwa 30 Prozent innerhalb von sechs Monaten, bei 66 Prozent innerhalb von zwei und bei 75 Prozent nach drei Jahren.
Verrucae vulgares Der am weitesten verbreitete Typ umfasst 70 Prozent aller Fälle und tritt bevorzugt an Fingern und Handrücken, aber auch an Zehen auf, obwohl er an beliebigen Körperstellen, auch auf der Schleimhaut, vorkommen kann. Abhängig von der Lokalisation präsentieren sich die Warzen als kleine flache Papel bis zu blumenkohlartigen, hautfarbenen bis grau-gelblichen Tumoren mit typischen punktförmigen rötlich bis schwärzlichen Kapillarthrombosen. Filiforme Warzen finden sich häufig periokulär und perioral als gestielte, hautfarbene Tumoren. Das Ende der 2 bis 6 mm langen Warzen ist gelegentlich hyperkeratotisch verdickt. Besonders problematisch sind periunguale Warzen, da sie sich im Nagelbett ausbreiten und dort zu Entzündungen führen. Die Behandlung am Nagelfalz und unter den Nägeln ist erschwert und sehr schmerzhaft. Gewisse Therapien sind ungeeignet, da sie den Nagel schädigen können.
9
medicos 4/2009
INFEKTIONEN
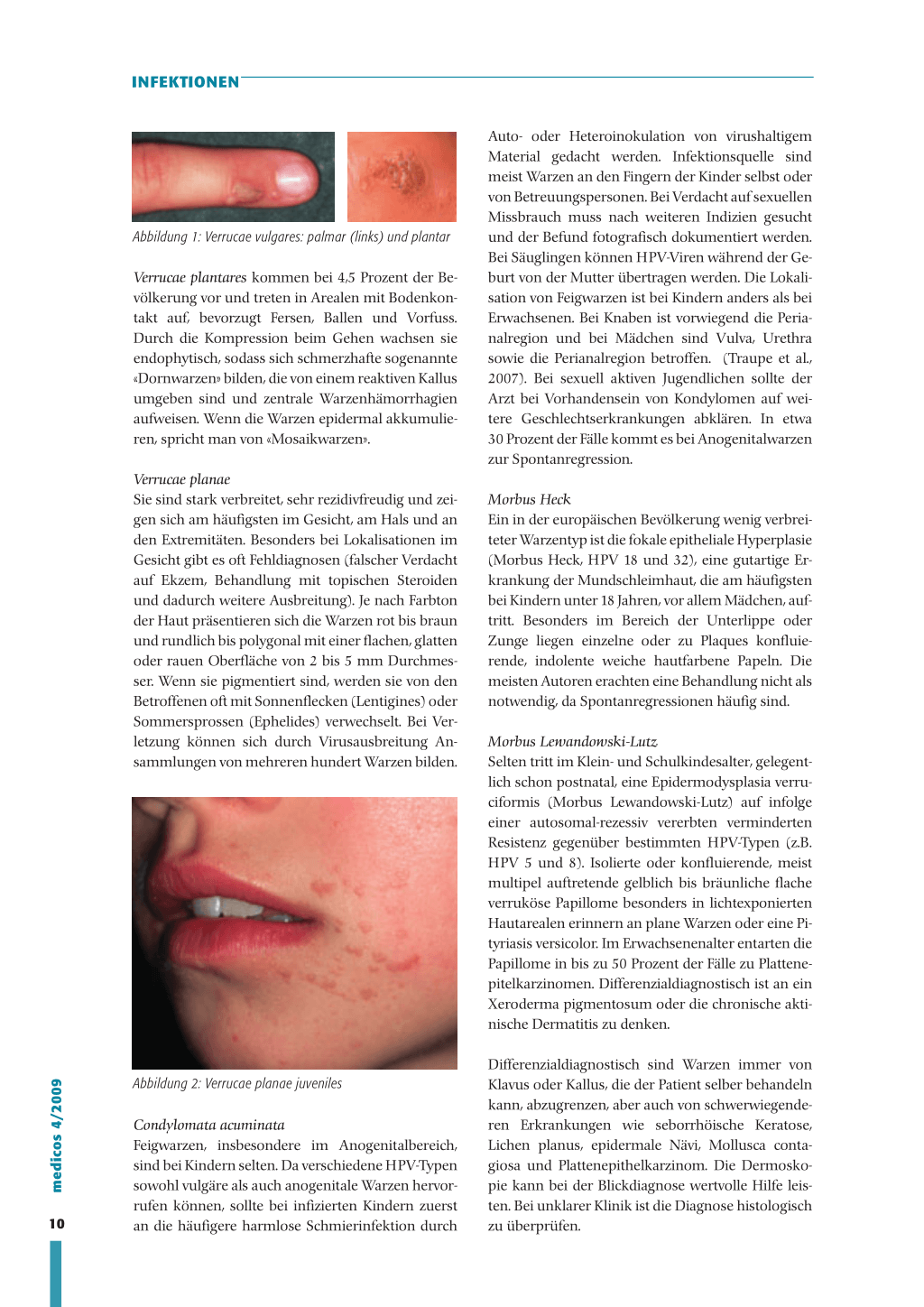
Abbildung 1: Verrucae vulgares: palmar (links) und plantar
Verrucae plantares kommen bei 4,5 Prozent der Bevölkerung vor und treten in Arealen mit Bodenkontakt auf, bevorzugt Fersen, Ballen und Vorfuss. Durch die Kompression beim Gehen wachsen sie endophytisch, sodass sich schmerzhafte sogenannte «Dornwarzen» bilden, die von einem reaktiven Kallus umgeben sind und zentrale Warzenhämorrhagien aufweisen. Wenn die Warzen epidermal akkumulieren, spricht man von «Mosaikwarzen».
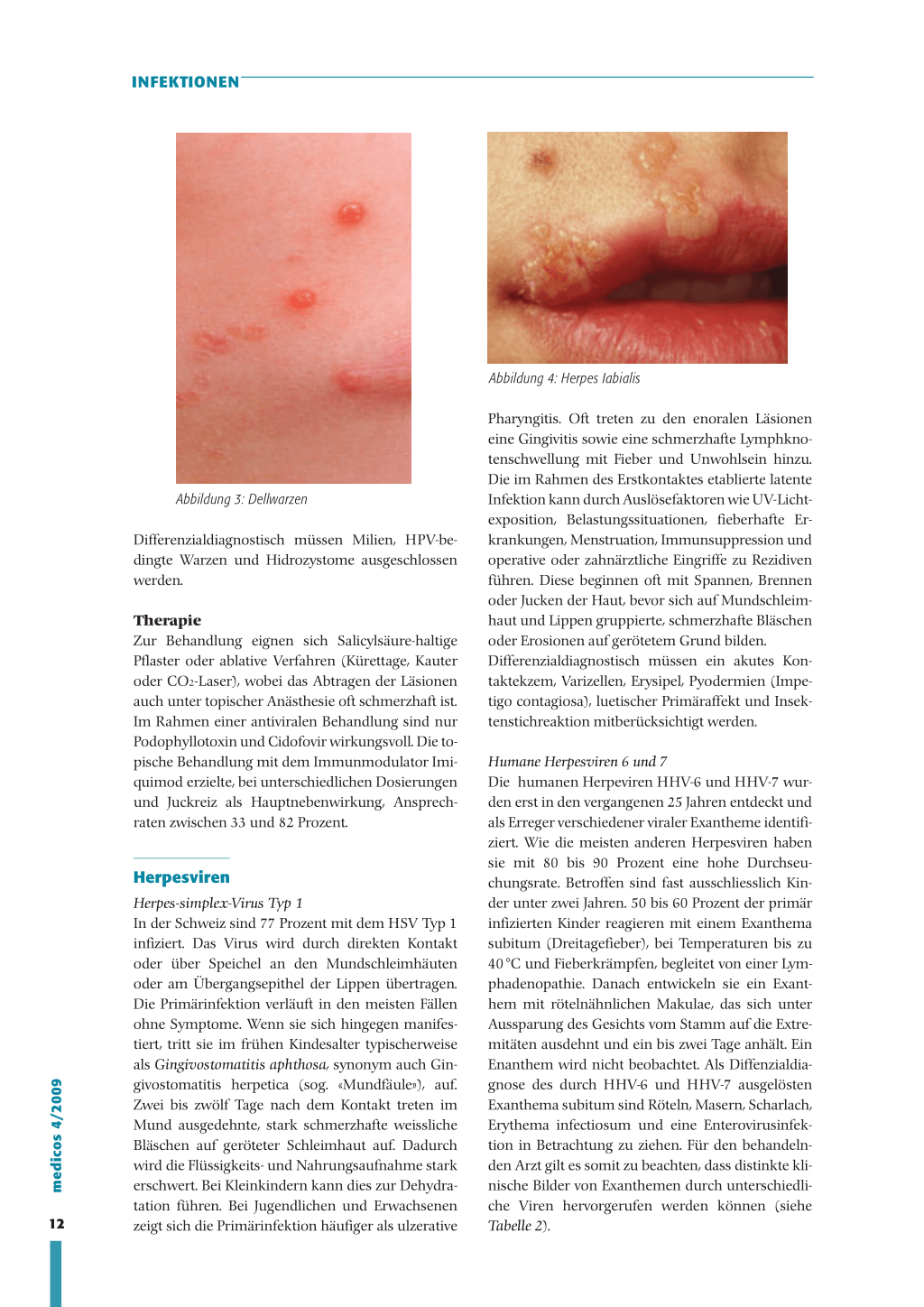
Verrucae planae Sie sind stark verbreitet, sehr rezidivfreudig und zeigen sich am häufigsten im Gesicht, am Hals und an den Extremitäten. Besonders bei Lokalisationen im Gesicht gibt es oft Fehldiagnosen (falscher Verdacht auf Ekzem, Behandlung mit topischen Steroiden und dadurch weitere Ausbreitung). Je nach Farbton der Haut präsentieren sich die Warzen rot bis braun und rundlich bis polygonal mit einer flachen, glatten oder rauen Oberfläche von 2 bis 5 mm Durchmesser. Wenn sie pigmentiert sind, werden sie von den Betroffenen oft mit Sonnenflecken (Lentigines) oder Sommersprossen (Ephelides) verwechselt. Bei Verletzung können sich durch Virusausbreitung Ansammlungen von mehreren hundert Warzen bilden.
Auto- oder Heteroinokulation von virushaltigem Material gedacht werden. Infektionsquelle sind meist Warzen an den Fingern der Kinder selbst oder von Betreuungspersonen. Bei Verdacht auf sexuellen Missbrauch muss nach weiteren Indizien gesucht und der Befund fotografisch dokumentiert werden. Bei Säuglingen können HPV-Viren während der Geburt von der Mutter übertragen werden. Die Lokalisation von Feigwarzen ist bei Kindern anders als bei Erwachsenen. Bei Knaben ist vorwiegend die Perianalregion und bei Mädchen sind Vulva, Urethra sowie die Perianalregion betroffen. (Traupe et al., 2007). Bei sexuell aktiven Jugendlichen sollte der Arzt bei Vorhandensein von Kondylomen auf weitere Geschlechtserkrankungen abklären. In etwa 30 Prozent der Fälle kommt es bei Anogenitalwarzen zur Spontanregression.
Morbus Heck Ein in der europäischen Bevölkerung wenig verbreiteter Warzentyp ist die fokale epitheliale Hyperplasie (Morbus Heck, HPV 18 und 32), eine gutartige Erkrankung der Mundschleimhaut, die am häufigsten bei Kindern unter 18 Jahren, vor allem Mädchen, auftritt. Besonders im Bereich der Unterlippe oder Zunge liegen einzelne oder zu Plaques konfluierende, indolente weiche hautfarbene Papeln. Die meisten Autoren erachten eine Behandlung nicht als notwendig, da Spontanregressionen häufig sind.
Morbus Lewandowski-Lutz Selten tritt im Klein- und Schulkindesalter, gelegentlich schon postnatal, eine Epidermodysplasia verruciformis (Morbus Lewandowski-Lutz) auf infolge einer autosomal-rezessiv vererbten verminderten Resistenz gegenüber bestimmten HPV-Typen (z.B. HPV 5 und 8). Isolierte oder konfluierende, meist multipel auftretende gelblich bis bräunliche flache verruköse Papillome besonders in lichtexponierten Hautarealen erinnern an plane Warzen oder eine Pityriasis versicolor. Im Erwachsenenalter entarten die Papillome in bis zu 50 Prozent der Fälle zu Plattenepitelkarzinomen. Differenzialdiagnostisch ist an ein Xeroderma pigmentosum oder die chronische aktinische Dermatitis zu denken.
Differenzialdiagnostisch sind Warzen immer von
medicos 4/2009
Abbildung 2: Verrucae planae juveniles
Klavus oder Kallus, die der Patient selber behandeln
kann, abzugrenzen, aber auch von schwerwiegende-
Condylomata acuminata
ren Erkrankungen wie seborrhöische Keratose,
Feigwarzen, insbesondere im Anogenitalbereich, Lichen planus, epidermale Nävi, Mollusca conta-
sind bei Kindern selten. Da verschiedene HPV-Typen giosa und Plattenepithelkarzinom. Die Dermosko-
sowohl vulgäre als auch anogenitale Warzen hervor- pie kann bei der Blickdiagnose wertvolle Hilfe leis-
rufen können, sollte bei infizierten Kindern zuerst ten. Bei unklarer Klinik ist die Diagnose histologisch
10 an die häufigere harmlose Schmierinfektion durch zu überprüfen.
INFEKTIONEN
Therapie Eine kausale Therapie gibt es nicht, und leider vermag bisher keines der angebotenen Therapieverfahren alle Formen von Viruswarzen gleich effizient zu behandeln. Das Therapiespektrum ist deshalb breit, die Behandlung oft zeitaufwendig, und die Warzen selbst sind rezidivfreudig. Die Bewertung der Evidenz einzelner Verfahren ist in Tabelle 1 zusammengestellt. Zur Vermeidung von Therapieabbrüchen sollte der Arzt Eltern und betroffene Kinder vor jeder Behandlung über diese Sachverhalte informieren. Bei kosmetischen oder funktionellen Beeinträchtigungen, zum Beispiel bei ausgeprägtem Befall an den Händen oder Fehlbelastungen durch Warzen im Fussbereich, ist eine Behandlung angezeigt. Die Wahl der Therapie richtet sich nach der Zahl, Lokalisation und Art der Warzen und der Erfahrung des Behandelnden. Vor allem sollten bleibende Schäden wie Vernarbungen, Nageldystrophien oder Traumatisierungen, aber auch Schmerzen vermieden werden. Einzelne Verrucae vulgares im Hand- und Fussbereich werden in der Regel zuerst durch Keratolyse mit Salicylsäure behandelt, meistens kombiniert mit oberflächlichem Abtragen mittels Skalpellklinge. Der Vorteil des keratolytischen Verfahrens ist die weitgehende Schmerzfreiheit und die narbenlose Warzenrückbildung. Schmerzhafter kann die Säureinduzierte Koagulationsnekrose mit Monochloressigsäure oder der Einsatz von Podophyllin oder Podophyllotoxin sein. Beliebt ist die einfach handhabbare Kryotherapie, die häufig mit einer Keratolyse kombiniert wird. Gute Resultate durch Kryotherapie werden besonders bei Verrucae planae im Gesichtsbereich erzielt. Da die Vereisung schmerzhaft ist, eignet sie sich weniger für Kinder. Hartnäckige plantare Warzen lassen sich gut mit einer intraläsionalen Injektion von Bleomycin mittels Dermojet behandeln. Bei Warzenbefall an Fingern und Zehen ist die schmerzhafte Injektion jedoch ungeeignet. Bei Kindern sind Verfahren, die eine Lokalanästhesie verlangen, zu vermeiden. Aufgrund der Narbenbildung und des Auftretens von Rezidiven sollte auf eine chirurgische Exzision von Warzen verzichtet werden. Bei therapieresistenten oder grossen Warzen ist die Lasertherapie erfolgreich. Eine weitere, relativ teure Option stellt die photodynamische Therapie dar. Besonders tiefe Rezidivraten lassen sich mit der Immuntherapie erzielen. Imiquimod ist für Kondylome zugelassen und stellt, auch bei Kindern, eine Therapie erster Wahl dar. Bei vulgären Warzen muss die Indikationsstellung restriktiv gehandhabt werden. Der H2-Rezeptorblocker Cimetidin zur Behandlung diverser ausgedehnter viraler Infektionen scheint ebenfalls immunmodulatorische Eigenschaften zu besitzen.
Tabelle 1:
Bewertung der Evidenz der VerrucaeTherapien (EBM/Metaanalyse: Gibbs Cochrane Database Syst Rev 2003/2006)
Salicylsäure Kryotherapie Bleomycin Retinoide Photodynamische Therapie DCP-Sensibilisierung CO2-Laserablation Imiquimod Podophyllotoxin Komplementärmedizin
++++ +++ +++ +++ +++ ++ ++
+ + +
++++ = gut, +++ = ordentlich, ziemlich genügend ++ = dürftig, schlecht, + = ungenügend
Bei Therapieformen der Komplementärmedizin ist die erfolgreiche Anwendung von Phytotherapeutika wie Grüntee-Extrakt oder das Betupfen der Warzen mit Knoblauchzehen zu erwähnen. Plazebokontrollierte Doppelblindstudien mit homöopathischer Warzenbehandlung bei Kindern dokumentieren bei einigen Probanden eine Verbesserung. Eine Impfung gegen HPV 6, 11, 16 und 18 schützt noch nicht infizierte Frauen sehr gut gegen ein Zervixkarzinom und dessen Vorstufen. Drei Injektionen sollten möglichst vor dem ersten Geschlechtsverkehr verabreicht werden. Das BAG und die EKIF (Eidgenössische Kommission für Impffragen) empfehlen die Impfung für alle Mädchen zwischen 11 und 14 Jahren. Die Impfung ersetzt jedoch das regelmässige Krebsscreening nicht, da ein gewisses Restrisiko bestehen bleibt.
Dellwarzen
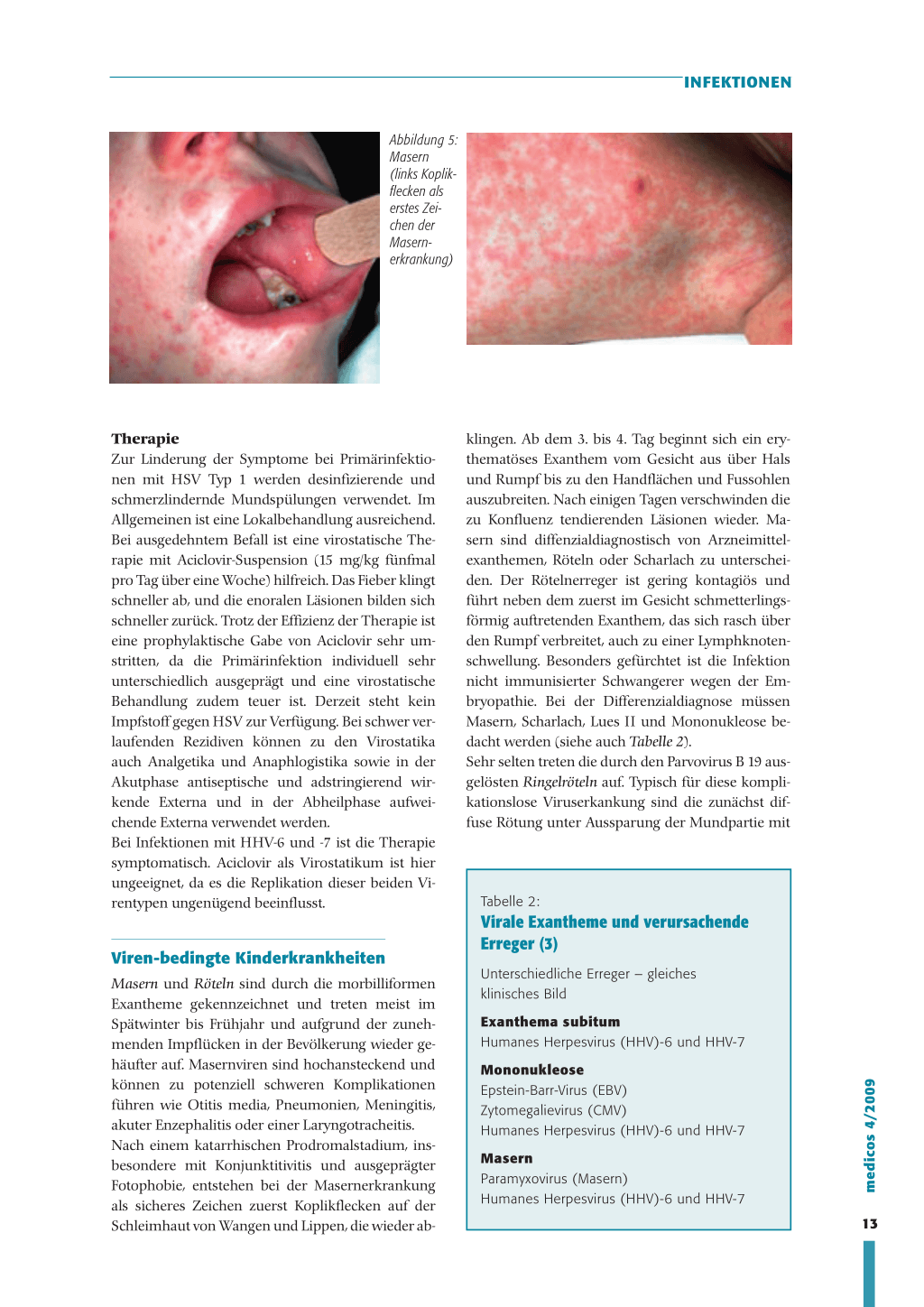
Über kleine Epidermisdefekte gelangt das Molluscum-contagiosum-Virus der Familie der Poxviren in die Haut und führt zur Entwicklung von hautfarbenen, halbkugeligen, vorgewölbten Papeln mit zentraler Delle, aus denen sich durch Druck Molluscumkörperchen exprimieren lassen. Im Durchschnitt bilden sich vor allem im Gesicht, an Augenlidern, Hals, Axillen, Stamm und in der Genitalregion 10 bis 20 Mollusken, von denen sich nur 16 Prozent innerhalb eines Jahres spontan wieder zurückbilden. Es erkranken vor allem Kinder (bevorzugt Knaben) unter 10 Jahren, wobei die Hälfte Neurodermitiker sind. Es kann zu bakteriellen Superinfektionen und starkem Juckreiz kommen.
medicos 4/2009
11
INFEKTIONEN
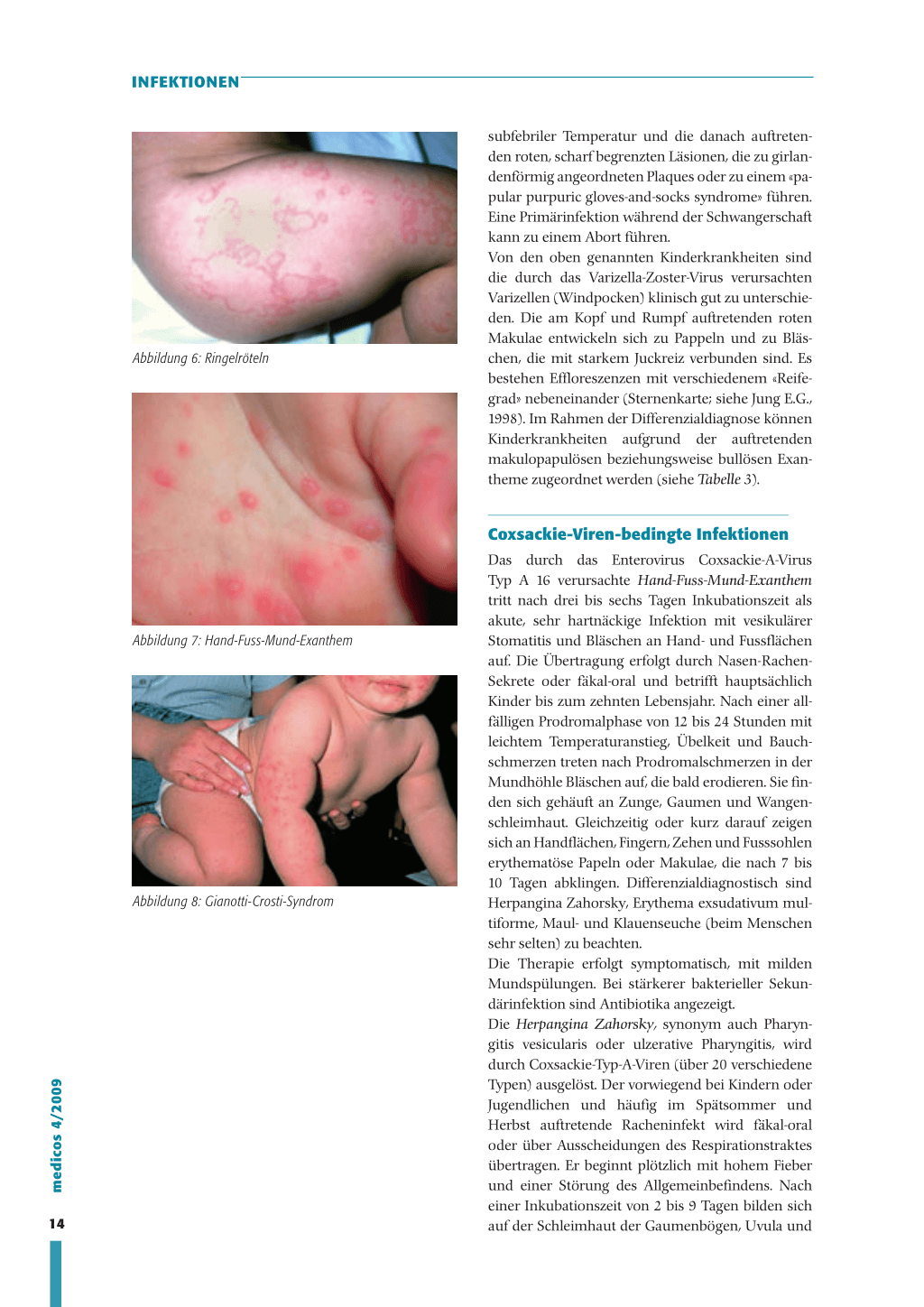
Abbildung 4: Herpes Iabialis
Pharyngitis. Oft treten zu den enoralen Läsionen
eine Gingivitis sowie eine schmerzhafte Lymphkno-
tenschwellung mit Fieber und Unwohlsein hinzu.
Die im Rahmen des Erstkontaktes etablierte latente
Abbildung 3: Dellwarzen
Infektion kann durch Auslösefaktoren wie UV-Licht-
exposition, Belastungssituationen, fieberhafte Er-
Differenzialdiagnostisch müssen Milien, HPV-be- krankungen, Menstruation, Immunsuppression und
dingte Warzen und Hidrozystome ausgeschlossen operative oder zahnärztliche Eingriffe zu Rezidiven
werden.
führen. Diese beginnen oft mit Spannen, Brennen
oder Jucken der Haut, bevor sich auf Mundschleim-
Therapie
haut und Lippen gruppierte, schmerzhafte Bläschen
Zur Behandlung eignen sich Salicylsäure-haltige oder Erosionen auf gerötetem Grund bilden.
Pflaster oder ablative Verfahren (Kürettage, Kauter Differenzialdiagnostisch müssen ein akutes Kon-
oder CO2-Laser), wobei das Abtragen der Läsionen taktekzem, Varizellen, Erysipel, Pyodermien (Impe-
auch unter topischer Anästhesie oft schmerzhaft ist. tigo contagiosa), luetischer Primäraffekt und Insek-
Im Rahmen einer antiviralen Behandlung sind nur tenstichreaktion mitberücksichtigt werden.
Podophyllotoxin und Cidofovir wirkungsvoll. Die to-
pische Behandlung mit dem Immunmodulator Imi- Humane Herpesviren 6 und 7
quimod erzielte, bei unterschiedlichen Dosierungen Die humanen Herpeviren HHV-6 und HHV-7 wur-
und Juckreiz als Hauptnebenwirkung, Ansprech- den erst in den vergangenen 25 Jahren entdeckt und
raten zwischen 33 und 82 Prozent.
als Erreger verschiedener viraler Exantheme identifi-
ziert. Wie die meisten anderen Herpesviren haben
Herpesviren
sie mit 80 bis 90 Prozent eine hohe Durchseuchungsrate. Betroffen sind fast ausschliesslich Kin-
Herpes-simplex-Virus Typ 1
der unter zwei Jahren. 50 bis 60 Prozent der primär
In der Schweiz sind 77 Prozent mit dem HSV Typ 1 infizierten Kinder reagieren mit einem Exanthema
infiziert. Das Virus wird durch direkten Kontakt subitum (Dreitagefieber), bei Temperaturen bis zu
oder über Speichel an den Mundschleimhäuten 40 °C und Fieberkrämpfen, begleitet von einer Lym-
oder am Übergangsepithel der Lippen übertragen. phadenopathie. Danach entwickeln sie ein Exant-
Die Primärinfektion verläuft in den meisten Fällen hem mit rötelnähnlichen Makulae, das sich unter
ohne Symptome. Wenn sie sich hingegen manifes- Aussparung des Gesichts vom Stamm auf die Extre-
tiert, tritt sie im frühen Kindesalter typischerweise mitäten ausdehnt und ein bis zwei Tage anhält. Ein
als Gingivostomatitis aphthosa, synonym auch Gin- Enanthem wird nicht beobachtet. Als Diffenzialdia-
medicos 4/2009
givostomatitis herpetica (sog. «Mundfäule»), auf. gnose des durch HHV-6 und HHV-7 ausgelösten
Zwei bis zwölf Tage nach dem Kontakt treten im Exanthema subitum sind Röteln, Masern, Scharlach,
Mund ausgedehnte, stark schmerzhafte weissliche Erythema infectiosum und eine Enterovirusinfek-
Bläschen auf geröteter Schleimhaut auf. Dadurch tion in Betrachtung zu ziehen. Für den behandeln-
wird die Flüssigkeits- und Nahrungsaufnahme stark den Arzt gilt es somit zu beachten, dass distinkte kli-
erschwert. Bei Kleinkindern kann dies zur Dehydra- nische Bilder von Exanthemen durch unterschiedli-
tation führen. Bei Jugendlichen und Erwachsenen che Viren hervorgerufen werden können (siehe
12 zeigt sich die Primärinfektion häufiger als ulzerative Tabelle 2).
Abbildung 5: Masern (links Koplikflecken als erstes Zeichen der Masernerkrankung)
INFEKTIONEN
Therapie Zur Linderung der Symptome bei Primärinfektionen mit HSV Typ 1 werden desinfizierende und schmerzlindernde Mundspülungen verwendet. Im Allgemeinen ist eine Lokalbehandlung ausreichend. Bei ausgedehntem Befall ist eine virostatische Therapie mit Aciclovir-Suspension (15 mg/kg fünfmal pro Tag über eine Woche) hilfreich. Das Fieber klingt schneller ab, und die enoralen Läsionen bilden sich schneller zurück. Trotz der Effizienz der Therapie ist eine prophylaktische Gabe von Aciclovir sehr umstritten, da die Primärinfektion individuell sehr unterschiedlich ausgeprägt und eine virostatische Behandlung zudem teuer ist. Derzeit steht kein Impfstoff gegen HSV zur Verfügung. Bei schwer verlaufenden Rezidiven können zu den Virostatika auch Analgetika und Anaphlogistika sowie in der Akutphase antiseptische und adstringierend wirkende Externa und in der Abheilphase aufweichende Externa verwendet werden. Bei Infektionen mit HHV-6 und -7 ist die Therapie symptomatisch. Aciclovir als Virostatikum ist hier ungeeignet, da es die Replikation dieser beiden Virentypen ungenügend beeinflusst.
Viren-bedingte Kinderkrankheiten
Masern und Röteln sind durch die morbilliformen Exantheme gekennzeichnet und treten meist im Spätwinter bis Frühjahr und aufgrund der zunehmenden Impflücken in der Bevölkerung wieder gehäufter auf. Masernviren sind hochansteckend und können zu potenziell schweren Komplikationen führen wie Otitis media, Pneumonien, Meningitis, akuter Enzephalitis oder einer Laryngotracheitis. Nach einem katarrhischen Prodromalstadium, insbesondere mit Konjunktitivitis und ausgeprägter Fotophobie, entstehen bei der Masernerkrankung als sicheres Zeichen zuerst Koplikflecken auf der Schleimhaut von Wangen und Lippen, die wieder ab-
klingen. Ab dem 3. bis 4. Tag beginnt sich ein erythematöses Exanthem vom Gesicht aus über Hals und Rumpf bis zu den Handflächen und Fussohlen auszubreiten. Nach einigen Tagen verschwinden die zu Konfluenz tendierenden Läsionen wieder. Masern sind diffenzialdiagnostisch von Arzneimittelexanthemen, Röteln oder Scharlach zu unterscheiden. Der Rötelnerreger ist gering kontagiös und führt neben dem zuerst im Gesicht schmetterlingsförmig auftretenden Exanthem, das sich rasch über den Rumpf verbreitet, auch zu einer Lymphknotenschwellung. Besonders gefürchtet ist die Infektion nicht immunisierter Schwangerer wegen der Embryopathie. Bei der Differenzialdiagnose müssen Masern, Scharlach, Lues II und Mononukleose bedacht werden (siehe auch Tabelle 2). Sehr selten treten die durch den Parvovirus B 19 ausgelösten Ringelröteln auf. Typisch für diese komplikationslose Viruserkankung sind die zunächst diffuse Rötung unter Aussparung der Mundpartie mit
Tabelle 2:
Virale Exantheme und verursachende Erreger (3)
Unterschiedliche Erreger – gleiches klinisches Bild
Exanthema subitum Humanes Herpesvirus (HHV)-6 und HHV-7
Mononukleose Epstein-Barr-Virus (EBV) Zytomegalievirus (CMV) Humanes Herpesvirus (HHV)-6 und HHV-7
Masern Paramyxovirus (Masern) Humanes Herpesvirus (HHV)-6 und HHV-7
13
medicos 4/2009
medicos 4/2009
INFEKTIONEN Abbildung 6: Ringelröteln Abbildung 7: Hand-Fuss-Mund-Exanthem Abbildung 8: Gianotti-Crosti-Syndrom 14
subfebriler Temperatur und die danach auftretenden roten, scharf begrenzten Läsionen, die zu girlandenförmig angeordneten Plaques oder zu einem «papular purpuric gloves-and-socks syndrome» führen. Eine Primärinfektion während der Schwangerschaft kann zu einem Abort führen. Von den oben genannten Kinderkrankheiten sind die durch das Varizella-Zoster-Virus verursachten Varizellen (Windpocken) klinisch gut zu unterschieden. Die am Kopf und Rumpf auftretenden roten Makulae entwickeln sich zu Pappeln und zu Bläschen, die mit starkem Juckreiz verbunden sind. Es bestehen Effloreszenzen mit verschiedenem «Reifegrad» nebeneinander (Sternenkarte; siehe Jung E.G., 1998). Im Rahmen der Differenzialdiagnose können Kinderkrankheiten aufgrund der auftretenden makulopapulösen beziehungsweise bullösen Exantheme zugeordnet werden (siehe Tabelle 3).
Coxsackie-Viren-bedingte Infektionen
Das durch das Enterovirus Coxsackie-A-Virus Typ A 16 verursachte Hand-Fuss-Mund-Exanthem tritt nach drei bis sechs Tagen Inkubationszeit als akute, sehr hartnäckige Infektion mit vesikulärer Stomatitis und Bläschen an Hand- und Fussflächen auf. Die Übertragung erfolgt durch Nasen-RachenSekrete oder fäkal-oral und betrifft hauptsächlich Kinder bis zum zehnten Lebensjahr. Nach einer allfälligen Prodromalphase von 12 bis 24 Stunden mit leichtem Temperaturanstieg, Übelkeit und Bauchschmerzen treten nach Prodromalschmerzen in der Mundhöhle Bläschen auf, die bald erodieren. Sie finden sich gehäuft an Zunge, Gaumen und Wangenschleimhaut. Gleichzeitig oder kurz darauf zeigen sich an Handflächen, Fingern, Zehen und Fusssohlen erythematöse Papeln oder Makulae, die nach 7 bis 10 Tagen abklingen. Differenzialdiagnostisch sind Herpangina Zahorsky, Erythema exsudativum multiforme, Maul- und Klauenseuche (beim Menschen sehr selten) zu beachten. Die Therapie erfolgt symptomatisch, mit milden Mundspülungen. Bei stärkerer bakterieller Sekundärinfektion sind Antibiotika angezeigt. Die Herpangina Zahorsky, synonym auch Pharyngitis vesicularis oder ulzerative Pharyngitis, wird durch Coxsackie-Typ-A-Viren (über 20 verschiedene Typen) ausgelöst. Der vorwiegend bei Kindern oder Jugendlichen und häufig im Spätsommer und Herbst auftretende Racheninfekt wird fäkal-oral oder über Ausscheidungen des Respirationstraktes übertragen. Er beginnt plötzlich mit hohem Fieber und einer Störung des Allgemeinbefindens. Nach einer Inkubationszeit von 2 bis 9 Tagen bilden sich auf der Schleimhaut der Gaumenbögen, Uvula und
INFEKTIONEN
Tonsillen sagoähnliche Bläschen auf gerötetem Grund aus, die erodieren, ulzerieren und nach 10 bis 14 Tagen abheilen. Die Infektion verläuft häufig auch subklinisch oder inapparent. Differenzialdiagnostisch muss an eine Gingivostomatitis aphtosa, Masern, Diphtherie und Soor gedacht werden.
Viride infektallergische Reaktionen
Zum einen ist das Gianotti-Crosti-Syndrom (GCS), synonym auch Acrodermatitis papulosa eruptiva infantilis, als viride infektallergische Reaktion hervorzuheben. Herpesviren (EBV, CMV, HHV-6), Hepatitisviren (A, B, C), das Respiratory Syncitial
Virus, Parainfluenza-Viren, Enterovirus, CoxsackieVirus, Parvovirus B19 und HIV-Infektionen sind als Auslöser beschrieben worden. Das GCS kann auch nach Impfungen auftreten. Als Ausdruck einer Erstinfektion mit dem HepatitisB-Virus kann es bei Kleinkindern, bevorzugt bei Knaben von zwei bis sechs Jahren, auftreten. Typisch sind ein lichenoidpapulöses Exanthem, Polylymphadenopathie und eine meist anikterisch verlaufende Hepatitis. Nach uncharakteristischen Prodromi treten akut und ohne Juckreiz rötliche Papeln an den akralen Bereichen auf, wobei Armbeugen und Kniekehlen ausgespart sind. Differenzialdiagnostisch kommen das akrolokalisierte papulovesikuläre Syn-
Tabelle 3:
Differenzialdiagnose der makulopapulösen und bullösen Exantheme bei viral bedingten Kinderkrankheiten gemäss Michalk D. und Schönau (5)
Charakterisierung Lokalisation des Hauptsymptoms, Farbe und Form
weiterführende Nebenbefunde
Verdachtsdiagnosen
Bestätigung der Diagnose
Makulopapulöse Exantheme
grossfleckig, mit
Beginn generalisiert
unscharfem Rand,
konfluierend, hochrot,
gelegentlich hämor-
rhagisch
mittelfleckig, nicht
generalisiert, Beginn im
konfluierend, blassrot Gesicht, rasche Ausbrei-
bis leicht violett
tung und Rückbildung
klein bis mittelfleckig, vorwiegend Stamm,
nicht konfluierend
rasche Rückbildung
zweigipfliger Fieberverlauf
kein oder nur leichtes Fieber, Konjunktivitis, generalisierte Lymphknotenschwellung, besonders nuchal vor Exanthemausbruch 3 Tage hohes Fieber, häufig Fieberkrampf
mittelfleckig, konfluierend, blassrot bis leicht violett
generalisiert, Beginn im Gesicht, ring- und girlandenförmige Ausbreitung über Extremitäten und Stamm
subfebrile Temperatur, gelegentlich Arthralgien
Masern
Röteln
Dreitagefieber (Exanthema subitum) Ringelröteln
typische Klinik Masern-IgM-Antikörper ab 3. Exanthemtag
IgM-Anitkörper ab 3.–5. Exanthemtag
Verlauf IgM-Antikörper gegen HHV-6 und HHV-7 ab 2. Woche nach Exanthem typische Klinik
Bullöse Exantheme Bläschen generalisiert
Befall der Kopfhaut, Hände und Füsse frei, «Sternenkarte»
Varizellen
Bläschen, Handflächen, Fusssohlen, Mundhöhle Bläschen, Papeln, akral betont
Streckseiten, Gesicht, symmetrisch, Hepatooder Splenomegalie, Lymphadenopathie
Fieber, Allgemeinsymptomatik
Hand-Fuss-MundErkankung Gianotti-CrostiSyndrom
Blasengrundausstrich, Immunfluoreszenz, Virus-DNA-Nachweis mittels PCR IPM-Antikörper gegen Coxsackie-Virus A16 EBV- und Hepatitisserologie, Transaminasen
15
medicos 4/2009
INFEKTIONEN
Abbildung 9: Erythema exsudativum multiforme (EEM)
drom, Masern, Mononukleose und Echovirusexan-
theme in Betracht. Die Therapie erfolgt symptoma-
tisch.
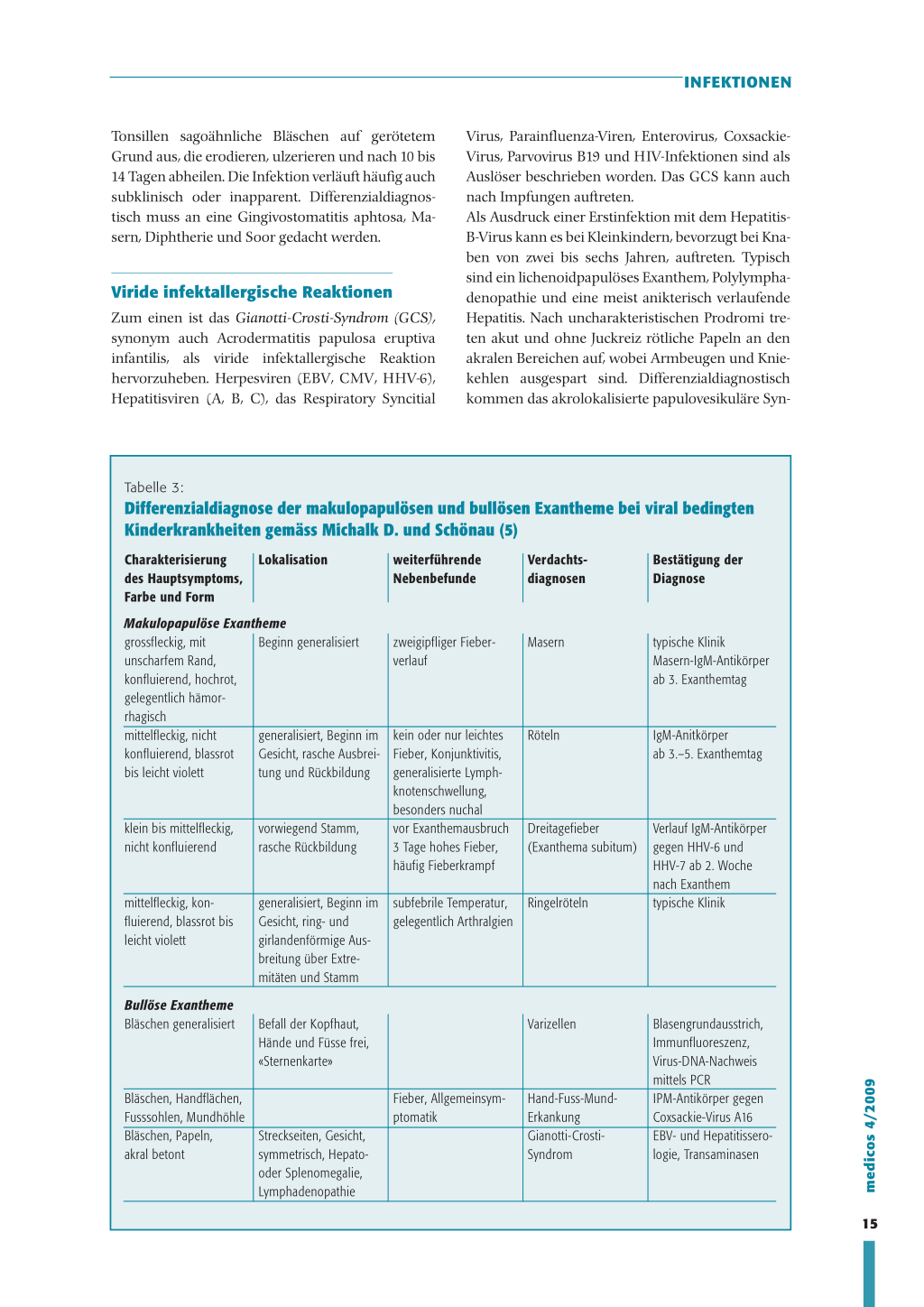
Zum andern ist das Erythema exsudativum multi-
forme (EEM) zu erwähnen, das zu typischen kokar-
denförmigen Läsionen führt. In 60 bis 80 Prozent
der Fälle ist es mit einem orofazialen oder genitalen
HSV-Infekt assoziiert. Mittels PCR wurde virale
DNS in den Hautläsionen nachgewiesen. Eine Lang-
zeittherapie mit Virostatika hat sich bei rezidivieren-
den Formen im Rahmen einer HSV-Infektion als
wirksam erwiesen.
●
Gisela Stauber und Regula Patscheider
Interessenkonflikte: keine
Die Abbildungen 3, 5 und 6–9 erscheinen mit freundlicher Genehmigung von Frau Dr. med. Lisa Weibel, Universitätsspital Zürich.
Literatur: 1. Cohen B.A.: Pädiatrische Dermatologie: Lehrbuch und Atlas, Elsevier, Urban
Fischer, München 2007. 2. Jung E.G.: Dermatologie, Hyppokrates Verlag Stuttgart 1998. 3. Kempf W., Läuchli S.: Virale Erkrankungen im Kindesalter. Infektionen verlaufen
meist selbstlimitierend, Hautnah Schweiz 2004; 1. 4. Kempf W., Lautenschlager E.: Herpes labialis, medicos 2003; 5: 6. 5. Michalk D., Schönau E.: Differenzialdiagnose Pädiatrie – vom Symptom zur
Diagnose, Elsevier, Urban Fischer, München 2005. 6. Patscheider R.: Warzen – Epidemiologie, Klinik und Diagnostik, medicos 2005;
5: 29. 7. Stauber G., Kempf W.: HPV-induzierte Warzen und Kondylome, medicos 2008;
4: 9. 8. Traupe H., Hamm H.: Pädiatrische Dermatologie, Springer Verlag Berlin Heidel-
berg New York, 2007.
medicos 4/2009
16