Transkript
WUNDMANAGEMENT
Problemkeime sind im Kommen
Von Joachim Dissemond, Essen
In den letzten Jahren tauchen immer häufiger ProE- rster MRSA Anfang der Sechzigerjahre
blemkeime bei Patienten mit chronischen Wunden 1945 wurde der erste Stamm von Staphylococcus au-
reus (S. aureus) beschrieben; er war gegen das 1928
auf, insbesondere der methicillinresistente Staphylo- von Sir Alexander Flemming entdeckte Penicillin re-
sistent. Später konnten lactamasestabile β-Laktam-
coccus aureus (MRSA). Ob die bakterielle Konta- antibiotika wie Methicillin entwickelt werden. 1961
wurde jedoch ein S.-aureus-Stamm nachgewiesen,
mination mit MRSA tatsächlich die Wundheilung der Resistenzen gegen dieses sowie die meisten an-
deren verfügbaren Antibiotika aufwies: der erste
verzögert, konnte bisher nicht eindeutig geklärt wer- MRSA.
Die intrinsische Methicillinresistenz von S. aureus
den. Allerdings sind sowohl die logistischen als auch beruht auf der Bildung des zusätzlichen Penicillin-
bindeproteins (PBP) 2a. Bisher wurden vor allem
therapeutischen Konsequenzen, die sich aus dem Glykopeptidantibiotika wie Vancomycin als Reserve-
antibiotika bei Infektionen mit MRSA eingesetzt.
Nachweis von MRSA ergeben, für den Patienten und 1997 konnten in Japan und 1998 auch in Deutsch-
land Vancomycin-/Glykopeptid-intermediär empfind-
die behandelnde medizinische Institution erheblich. liche Stämme von S. aureus (VISA/GISA) beschrieben
werden. Die ersten Berichte über eine vollständige
Resistenz eines S. aureus gegen Vancomycin (VRSA)
Schätzungsweise leiden zwei bis drei Millionen folgten im Juni 2002 aus den USA.
Deutsche an einer chronischen Wunde. In der
Schweiz leiden 4 Prozent aller über 80-Jährigen unter einem Ulcus cruris. Entsprechend der steigenden Le-
Community MRSA (cMRSA)
benserwartung der Bevölkerung und der mit dem Neben dem überwiegend in Krankenhäusern oder
Lebensalter steigenden Inzidenz chronischer Wun- Pflegeeinrichtungen erworbenen MRSA werden
den kann man davon ausgehen, dass die Anzahl der auch zunehmend bei ambulanten Patienten, bei-
betroffenen Patienten in den kommenden Jahren spielsweise mit dermatologischen Krankheitsbil-
weiter zunimmt. Die Heilung chronischer Wunden dern, MRSA-Fälle beobachtet. Der erstmalig Ende
hängt von zahlreichen Faktoren ab. Meist sind Bak- 2002 in Deutschland nachgewiesene Community
terien nicht die primäre Ursache für die Entstehung MRSA (cMRSA) wird von den nosokomialen, auch
einer chronischen Wunde, allerdings können sie die als Hospital Acquired MRSA bezeichneten Bakterien
8 Wundheilung verzögern.
differenziert.
medicos 3/2009
WUNDMANAGEMENT
Die cMRSA besitzen meist die Determinaten lukS- zent der Patienten einen MRSA aufwiesen. Im Rah-
lukF für Panton-Valentin-Leukozidin (PVL). PVL ist men anderer klinischer Studien bei Patienten
eines von drei bei S. aureus bekannten Leukozidinen; mit chronischen Wunden konnte MRSA bei bis zu
es vermittelt eine zusätzliche Virulenzeigenschaft 50 Prozent der Patienten gefunden werden.
der Bakterien. PVL gehört zur Gruppe der Zwei-
komponenten-Toxine, die eine Porenbildung in der Membran der Makrophagen verursachen. Neben
Mortalitätsrisiko bei MRSA höher
der obligaten Resistenz gegen Methicillin bezie- MRSA sind nicht virulenter und somit in chroni-
hungsweise Oxacillin besitzen cMRSA deutlich we- schen Wunden für Patienten primär nicht gefähr-
niger weitere Resistenzen als nosokomiale MRSA.
licher als methicillinsensible S. aureus (MSSA).
Dennoch ergeben sich aus dem MRSA-Nachweis
cMRSA in Deutschland und der Schweiz noch selten
zahlreiche Konsequenzen: Der Patient muss isoliert und unter Wahrung von Hygienevorschriften behandelt werden, die den Umgang komplizieren und
In Deutschland beträgt der Anteil der cMRSA erhebliche Kosten sowie logistische Probleme mit
an allen nachgewiesenen MRSA derzeit lediglich sich bringen.
1,4 Prozent. In den USA lag der Anteil von cMRSA Ausserdem belegt eine Metaanalyse der Studien
2002/03 jedoch bereits bei bis zu 20 Prozent. Be- der letzten 20 Jahre, dass Bakteriämien durch MRSA
troffen waren insbesondere Patienten mit Pyoder- gegenüber MSSA ein signifikant erhöhtes Mortali-
mien; bei den Betroffenen verlaufen diese gehäuft tätsrisiko aufweisen. Somit ist immer eine rasche
nekrotisierend.
und vollständige Eradikation von MRSA in chro-
Problematisch ist insbesondere die sich bei PVL- nischen Wunden anzustreben. Entsprechend den
Nachweis häufiger ergebende Komplikation einer Empfehlungen des Center for Disease Control
nekrotisierenden Pneumonie, die bei bis zu 37 Pro- (CDC) wurden daher die «12 Gebote der Resistenz-
zent der Patienten innerhalb der ersten 48 Stunden kontrolle» formuliert (Tabelle 1).
letal verlaufen kann. Interessanterweise können
cMRSA seltener in Nasenabstrichen nachgewiesen werden.
Therapie nicht grundsätzlich anders
Etwa 10 bis 50 Prozent der Normalbevölkerung wei- Die Therapie chronischer Wunden unterscheidet
sen eine Kontamination mit S. aureus auf; ungefähr sich durch den Nachweis einer Kontamination mit
10 Prozent sind dauerhaft besiedelt. Höhere Träger- MRSA nicht prinzipiell von der Behandlung anderer
raten werden beispielsweise bei hospitalisierten Pa- chronischer Wunden. Auch hier gelten die Prinzi-
tienten, Atopikern, Krankenhauspersonal und ins- pien der modernen feuchten Wundbehandlung.
besondere bei Patienten mit chronischen Wunden
gefunden. In Europa existiert bei
der Kolonisation von Patienten mit
MRSA ein Nord-Süd-Gefälle mit re-
Tabelle 1:
gionalen Unterschieden von unter Die «12 Gebote der Resistenzkontrolle»
2 Prozent in Skandinavien, etwa entsprechend den aktuellen CDC-Empfehlungen
25 Prozent in Deutschland und bis
zu rund 40 Prozent in Südeuropa.
Impfe
Verhüte
Entferne Katheter
Infektionen
MRSA in chronischen Wunden
S. aureus ist das am häufigsten in chronischen Wunden nachgewiesene Bakterium. So konnte beispielsweise in einer eigenen Untersuchung bei 70,8 Prozent der Patienten mit einer chronischen Wunde S. aureus in den Wunden nachgewiesen werden. Bei der weiteren Differenzierung zeigte sich, dass insgesamt 21,5 Pro-
Ziele auf Erreger Frage Experten
Kontrolliere Antibiotikagebrauch Beachte lokale Epidemiologie Behandle Infektionen, nicht Kontaminationen Behandle Infektionen, nicht Kolonisationen Vermeide Vancomycin Beende die Therapie zeitig
Isoliere den Erreger Vermeide Übertragung
Diagnostiziere und behandle effizient Verwende Antibiotika klug
Vermeide Transmission
medicos 3/2009
9
WUNDMANAGEMENT
Jedoch sollte bei MRSA-konta-
minierten chronischen Wunden wenn möglich eine Versorgung innerhalb des häuslichen Bereichs bevorzugt werden, alternativ in
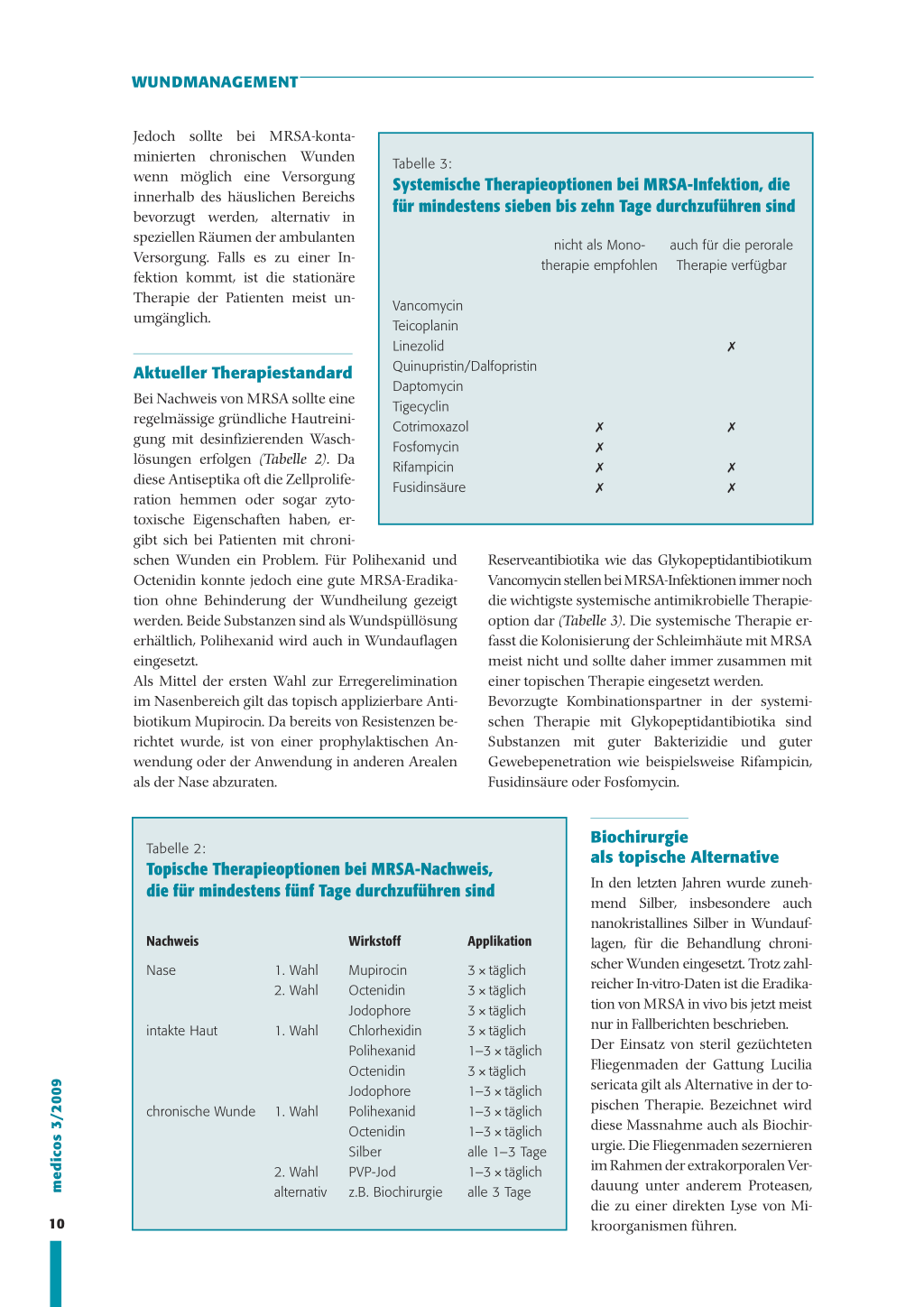
Tabelle 3:
Systemische Therapieoptionen bei MRSA-Infektion, die für mindestens sieben bis zehn Tage durchzuführen sind
speziellen Räumen der ambulanten Versorgung. Falls es zu einer Infektion kommt, ist die stationäre
nicht als Mono- auch für die perorale therapie empfohlen Therapie verfügbar
Therapie der Patienten meist unumgänglich.
Vancomycin Teicoplanin
Linezolid
✗
Aktueller Therapiestandard
Bei Nachweis von MRSA sollte eine regelmässige gründliche Hautreinigung mit desinfizierenden Waschlösungen erfolgen (Tabelle 2). Da diese Antiseptika oft die Zellproliferation hemmen oder sogar zyto-
Quinupristin/Dalfopristin Daptomycin Tigecyclin Cotrimoxazol Fosfomycin Rifampicin Fusidinsäure
✗ ✗ ✗ ✗
✗
✗ ✗
toxische Eigenschaften haben, er-
gibt sich bei Patienten mit chroni-
schen Wunden ein Problem. Für Polihexanid und Reserveantibiotika wie das Glykopeptidantibiotikum
Octenidin konnte jedoch eine gute MRSA-Eradika- Vancomycin stellen bei MRSA-Infektionen immer noch
tion ohne Behinderung der Wundheilung gezeigt die wichtigste systemische antimikrobielle Therapie-
werden. Beide Substanzen sind als Wundspüllösung option dar (Tabelle 3). Die systemische Therapie er-
erhältlich, Polihexanid wird auch in Wundauflagen fasst die Kolonisierung der Schleimhäute mit MRSA
eingesetzt.
meist nicht und sollte daher immer zusammen mit
Als Mittel der ersten Wahl zur Erregerelimination einer topischen Therapie eingesetzt werden.
im Nasenbereich gilt das topisch applizierbare Anti- Bevorzugte Kombinationspartner in der systemi-
biotikum Mupirocin. Da bereits von Resistenzen be- schen Therapie mit Glykopeptidantibiotika sind
richtet wurde, ist von einer prophylaktischen An- Substanzen mit guter Bakterizidie und guter
wendung oder der Anwendung in anderen Arealen Gewebepenetration wie beispielsweise Rifampicin,
als der Nase abzuraten.
Fusidinsäure oder Fosfomycin.
Tabelle 2:
Topische Therapieoptionen bei MRSA-Nachweis, die für mindestens fünf Tage durchzuführen sind
Biochirurgie als topische Alternative
In den letzten Jahren wurde zunehmend Silber, insbesondere auch
nanokristallines Silber in Wundauf-
Nachweis
Wirkstoff
Applikation
lagen, für die Behandlung chroni-
medicos 3/2009
Nase intakte Haut
1. Wahl 2. Wahl
1. Wahl
chronische Wunde 1. Wahl
2. Wahl alternativ
Mupirocin Octenidin Jodophore Chlorhexidin Polihexanid Octenidin Jodophore Polihexanid Octenidin Silber PVP-Jod z.B. Biochirurgie
3 × täglich 3 × täglich 3 × täglich 3 × täglich 1–3 × täglich 3 × täglich 1–3 × täglich 1–3 × täglich 1–3 × täglich alle 1–3 Tage 1–3 × täglich alle 3 Tage
scher Wunden eingesetzt. Trotz zahlreicher In-vitro-Daten ist die Eradikation von MRSA in vivo bis jetzt meist nur in Fallberichten beschrieben. Der Einsatz von steril gezüchteten Fliegenmaden der Gattung Lucilia sericata gilt als Alternative in der topischen Therapie. Bezeichnet wird diese Massnahme auch als Biochirurgie. Die Fliegenmaden sezernieren im Rahmen der extrakorporalen Verdauung unter anderem Proteasen, die zu einer direkten Lyse von Mi-
10 kroorganismen führen.
WUNDMANAGEMENT
Weitere Alternativen könnten sich aus dem Einsatz physikalischer Methoden ergeben, die beispielsweise Ultraschall oder Hydrotherapien verwenden.
Arealen vorliegen und diese Abstriche in einem Abstand von mindestens 24 Stunden gewonnen wurden.
Alternativen zur systemischen Therapie
Seit einigen Jahren stehen auch Alternativen zur Gabe systemischer Glykopeptidantibiotika zur Verfügung. Aus der Gruppe der Streptogramine kommen Quinupristin und Dalfopristin infrage. Linezolid ist ein Vertreter der Oxazolidinone und kann bei vergleichbarer Wirksamkeit oral oder parenteral bei einer Bioverfügbarkeit von nahezu 100 Prozent gegeben werden. Damit ist es insbesondere für die ambulante Therapie eine Alternative. Allerdings wurden auch bei diesen Antibiotika nach längerer Anwendung bereits resistente S.-aureus-Stämme beschrieben. Weitere Alternativen sind neuere Chinolone wie Levofloxacin oder Moxifloxacin, die als Monotherapie oder in Kombination mit Glykopeptidantibiotika bereits erfolgreich in der Therapie von MRSA eingesetzt wurden. Seit 2006 sind in Deutschland zudem Daptomycin als erstes zyklisches Lipopeptid und Tigecyclin als erstes Glycylcyclin für die Therapie komplizierter Haut- und Weichteilinfektionen mit grampositiven Erregern zugelassen.
Kontrolluntersuchungen
Kontrolluntersuchungen sollten frühestens drei Tage nach Abschluss der Sanierungsmassnahmen begonnen werden. Die Betroffenen sind als MRSAnegativ zu betrachten, wenn mindestens drei negative bakteriologische Abstriche aus zuvor positiven
Auf einen Blick
Der MRSA-Nachweis bei Patienten mit chronischen
Wunden nimmt weltweit zu. Hauptübertragungs-
weg dieses Bakteriums sind die Hände des medizini-
schen Personals. Wichtigste prophylaktische Mass-
nahme ist daher die regelmässige Händedesinfek-
tion.
Wichtig ist die Unterscheidung zwischen einer
Kontamination beziehungsweise Kolonisation und
einer Infektion durch MRSA. Grundsätzlich ist die
lokale Eradikation des MRSA anzustreben. Die sys-
temische Gabe von Antibiotika sollte aber lediglich
bei Nachweis einer klinisch relevanten Infektion
erfolgen und sich an dem jeweils zu erstellenden
Resistogramm orientieren.
●
Korrespondenzadresse: Dr. med. Joachim Dissemond Universitätsklinikum Klinik und Poliklinik für Dermatologie, Venerologie und Allergologie Hufelandstrasse 55 D-45122 Essen
Interessenkonflikte: keine deklariert
Diese Arbeit erschien zuerst in «Pharmazeutische Zeitung» 28/2008. Die Übernahme erfolgte mit freundlicher Genehmigung von Verlag und Autor.
medicos 3/2009
11