Transkript
SGAIM
Update Pneumologie
Was der Hausarzt wissen muss
Was sich auf den Gebieten der interstitiellen Lungenerkrankung, Schlafapnoe, COPD und Asthma getan hat, war an der Jahresversammlung der Schweizerischen Gesellschaft für Allgemeine und Innere Medizin (SGAIM) in Lausanne zu hören. Prof. Jörg Leuppi, Chefarzt Innere Medizin, Kantonsspital Baselland, Liestal, fasste in einer «Tour d’Horizon» zusammen, was für den Praktiker wichtig ist.
Jörg Leuppi
Interstitielle Lungenerkrankungen können zum Tod führen. Das zeigte erstmals eine Kohortenstudie mit über 11 000 Patienten in einer Periode von 6 und 8 Jahren. Dabei kam heraus, dass Zeichen einer solchen Erkrankung einen unabhängigen Prädiktor für Gesamtsterblichkeit darstellen. Das heisst, Veränderungen im Intersti-
Therapieoptionen bei COPD
Wirkstoff
Name
Dosierung
Kortikosteroide (ICS)
Budesonid
Miflonid®
1–2 ×/Tag
Pulmicort®
Anticholinergika (LAMA)
Aclidinium bromid
Eklira®
2 ×/Tag
Umeclidinium bromid
Incruse®
1 ×/Tag
Glycopyrronium bromid
Seebri®
1 ×/Tag
Tiotropium bromid
Spiriva®
1 ×/Tag
Anticholinergika (LAMA) + B2-Sympathomimetika (LABA)
Umeclidinium bromid + Vilanterol
Anoro®
1 ×/Tag
Indacaterol + Glycopyrronium bromid
Ultibro®
1 ×/Tag
Olodaterol + Tiotropium bromid
Spiolto®
1 ×/Tag
Kurz wirksame selektive B2-Sympathomimetika (SABA)
Fenoterol
Berotec® N
max. 8 ×/Tag
Terbutalin
Bricanyl®
max. 12 ×/Tag
Salbutamol
Salamol®
8 ×/Tag
Salbu Orion®
Ventolin®
Lang wirksame selektive B2-Sympathomimetika (LABA)
Formoterol
Foradil®
2 ×/Tag
Oxis®
Indacaterol
Onbrez®
1 ×/Tag
Salmeterol
Serevent®
2 ×/Tag
Olodaterol
Striverdi®
1 ×/Tag
Lang wirksame selektive B2-Sympathomimetika (LABA) + Kortikosteroide (ICS)
Vilanterol + Fluticason furoat
Relvar®
1 ×/Tag
Salmeterol + Fluticason propionat
Seretide®
2 ×/Tag
Formoterol + Budesonid
Symbicort®
2 ×/Tag
Vannair®
SABA = Short-acting beta-antagonist; SAMA = Short-acting muscarinic antagonist; LAMA = Long-acting muscarinic antagonist; LABA = Long-acting beta-antagonist; ICS = Inhaled corticosteroid
tium sind ein Risikofaktor für ein Versterben an dieser Erkrankung. Weitere Risikofaktoren sind steigendes Alter, Tabakrauchen sowie ein MUC-5B-Promotor-Polymorphismus (1). Idiopathische Lungenfibrosen beispielsweise haben eine ganz schlechte Prognose, sie führen innerhalb von wenigen Jahren zum Tod. Seit ein paar Jahren gibt es zwei Medikamente, Nintedanib und Pirfenidon, die beide immunsuppressiv auf die Fibrosierung wirken und damit einen verlangsamenden Effekt um etwa 50 Prozent auf die Abnahme der forcierten Lungenkapazität haben. Welches dieser zwei Präparate zum Einsatz kommen soll, kann wegen des ähnlichen Wirkungsausmasses anhand des Nebenwirkungsprofils entschieden werden, schreibt die Schweizerische Gesellschaft für Pneumologie in einem Positionspapier über die Abklärung und Behandlung (2).
Schlafapnoe und Hypertonie mit einer Klappe
Obstruktive Schlafapnoe mit einem Apnoe-HypopnoeIndex (engl. Respiratory Disturbance Index, RDI) über 14 scheint ein Risikofaktor für eine Grad-II-Hypertonie (> 160/100 mmHg) zu sein (3). Das führt zur Frage, wie eine CPAP-(Continuous Positive Airway Pressure-)Behandlung bei Hypertonikern eingestellt werden soll: mit einem fixen oder automatisch angleichenden Beatmungsdruck (Auto-CPAP-Gerät). Eine Studie untersuchte dies und fand heraus, dass die gewählte Methode für den in der Praxis gemessenen Blutdruck keine Rolle spielt, ein fix eingestellter Beatmungsdruck auf den 24-StundenBlutdruck jedoch tendenziell besser einwirkt (4). Ob die CPAP-Therapie bei mit Antihypertensiva behandelten Patienten auf den Blutdruck einen zusätzlichen Einfluss hat, untersuchte eine weitere Studie bei Patienten unter Losartan. Es zeigte sich, dass die zusätzliche CPAP-Therapie den 24-Stunden-Blutdruck weiter signifikant senkt, vorausgesetzt, die Maske wurde mindestens 4 Stunden pro Nacht getragen (5).
COPD ist nicht gleich COPD
Patienten, die eine chronisch obstruktive Lungenerkrankung (COPD) mit ausgeprägtem Emphysem, Untergewicht und Hypoxämie haben, gehören zum «Pink Puffer»Typ, während der «Blue Bloater» der bronchitische Typ ist und vielleicht noch ein Schlafapnoesyndrom hat. An-
4 • CongressSelection Allgemeine Innere Medizin • August 2017
SGAIM
spirometrisch bestätigte Diagnose
©
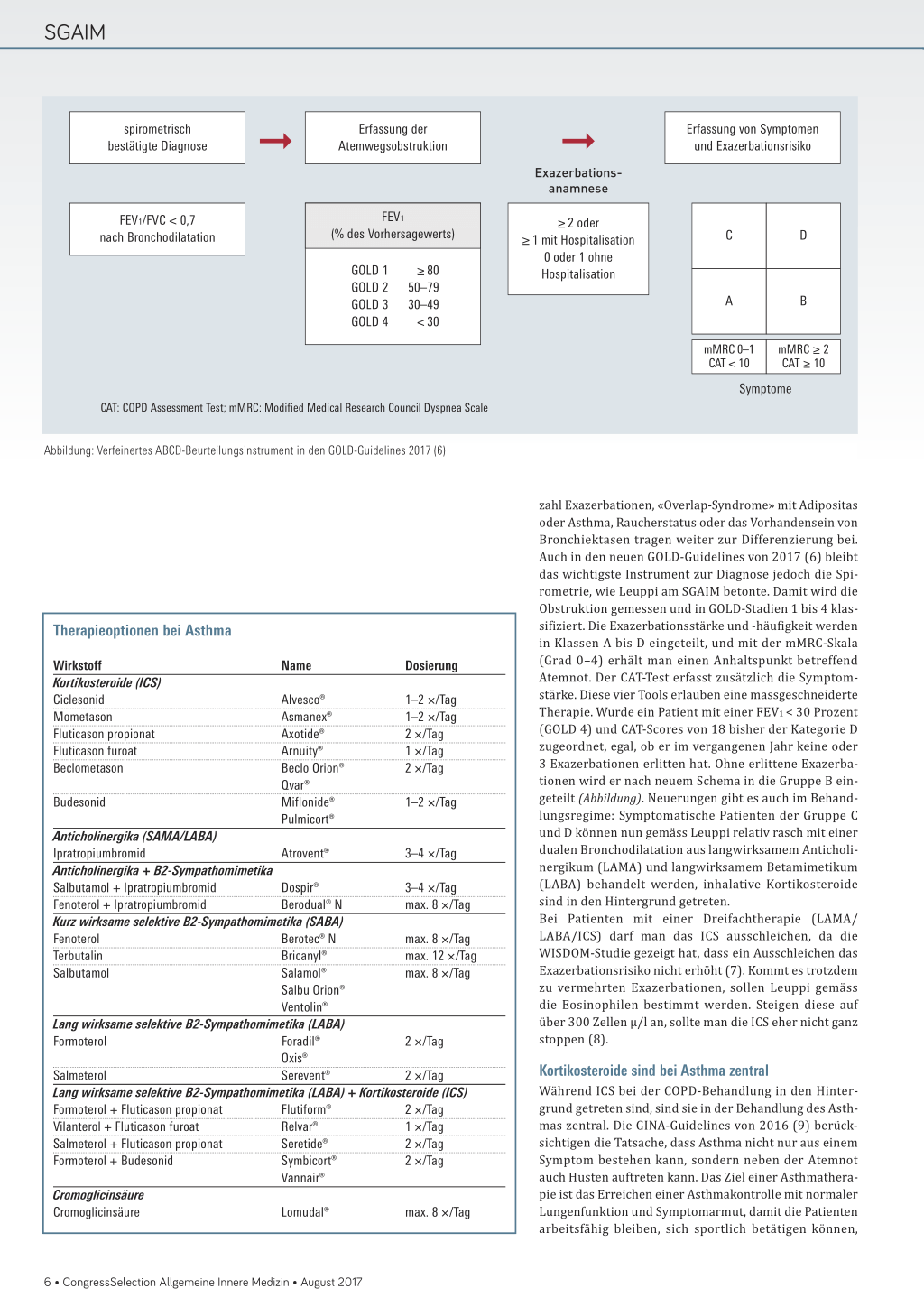
Erfassung der Atemwegsobstruktion
FEV1/FVC < 0,7 nach Bronchodilatation FEV1 (% des Vorhersagewerts) GOLD 1 GOLD 2 GOLD 3 GOLD 4 ≥ 80 50–79 30–49 < 30 © Exazerbationsanamnese ≥ 2 oder ≥ 1 mit Hospitalisation 0 oder 1 ohne Hospitalisation CAT: COPD Assessment Test; mMRC: Modified Medical Research Council Dyspnea Scale Abbildung: Verfeinertes ABCD-Beurteilungsinstrument in den GOLD-Guidelines 2017 (6) Erfassung von Symptomen und Exazerbationsrisiko CD AB mMRC 0–1 mMRC ≥ 2 CAT < 10 CAT ≥ 10 Symptome Therapieoptionen bei Asthma Wirkstoff Name Dosierung Kortikosteroide (ICS) Ciclesonid Alvesco® 1–2 ×/Tag Mometason Asmanex® 1–2 ×/Tag Fluticason propionat Axotide® 2 ×/Tag Fluticason furoat Arnuity® 1 ×/Tag Beclometason Beclo Orion® 2 ×/Tag Qvar® Budesonid Miflonide® 1–2 ×/Tag Pulmicort® Anticholinergika (SAMA/LABA) Ipratropiumbromid Atrovent® 3–4 ×/Tag Anticholinergika + B2-Sympathomimetika Salbutamol + Ipratropiumbromid Dospir® 3–4 ×/Tag Fenoterol + Ipratropiumbromid Berodual® N max. 8 ×/Tag Kurz wirksame selektive B2-Sympathomimetika (SABA) Fenoterol Berotec® N max. 8 ×/Tag Terbutalin Bricanyl® max. 12 ×/Tag Salbutamol Salamol® max. 8 ×/Tag Salbu Orion® Ventolin® Lang wirksame selektive B2-Sympathomimetika (LABA) Formoterol Foradil® 2 ×/Tag Oxis® Salmeterol Serevent® 2 ×/Tag Lang wirksame selektive B2-Sympathomimetika (LABA) + Kortikosteroide (ICS) Formoterol + Fluticason propionat Flutiform® 2 ×/Tag Vilanterol + Fluticason furoat Relvar® 1 ×/Tag Salmeterol + Fluticason propionat Seretide® 2 ×/Tag Formoterol + Budesonid Symbicort® 2 ×/Tag Vannair® Cromoglicinsäure Cromoglicinsäure Lomudal® max. 8 ×/Tag zahl Exazerbationen, «Overlap-Syndrome» mit Adipositas oder Asthma, Raucherstatus oder das Vorhandensein von Bronchiektasen tragen weiter zur Differenzierung bei. Auch in den neuen GOLD-Guidelines von 2017 (6) bleibt das wichtigste Instrument zur Diagnose jedoch die Spirometrie, wie Leuppi am SGAIM betonte. Damit wird die Obstruktion gemessen und in GOLD-Stadien 1 bis 4 klassifiziert. Die Exazerbationsstärke und -häufigkeit werden in Klassen A bis D eingeteilt, und mit der mMRC-Skala (Grad 0–4) erhält man einen Anhaltspunkt betreffend Atemnot. Der CAT-Test erfasst zusätzlich die Symptomstärke. Diese vier Tools erlauben eine massgeschneiderte Therapie. Wurde ein Patient mit einer FEV1 < 30 Prozent (GOLD 4) und CAT-Scores von 18 bisher der Kategorie D zugeordnet, egal, ob er im vergangenen Jahr keine oder 3 Exazerbationen erlitten hat. Ohne erlittene Exazerbationen wird er nach neuem Schema in die Gruppe B eingeteilt (Abbildung). Neuerungen gibt es auch im Behandlungsregime: Symptomatische Patienten der Gruppe C und D können nun gemäss Leuppi relativ rasch mit einer dualen Bronchodilatation aus langwirksamem Anticholinergikum (LAMA) und langwirksamem Betamimetikum (LABA) behandelt werden, inhalative Kortikosteroide sind in den Hintergrund getreten. Bei Patienten mit einer Dreifachtherapie (LAMA/ LABA/ICS) darf man das ICS ausschleichen, da die WISDOM-Studie gezeigt hat, dass ein Ausschleichen das Exazerbationsrisiko nicht erhöht (7). Kommt es trotzdem zu vermehrten Exazerbationen, sollen Leuppi gemäss die Eosinophilen bestimmt werden. Steigen diese auf über 300 Zellen µ/l an, sollte man die ICS eher nicht ganz stoppen (8). Kortikosteroide sind bei Asthma zentral Während ICS bei der COPD-Behandlung in den Hintergrund getreten sind, sind sie in der Behandlung des Asthmas zentral. Die GINA-Guidelines von 2016 (9) berücksichtigen die Tatsache, dass Asthma nicht nur aus einem Symptom bestehen kann, sondern neben der Atemnot auch Husten auftreten kann. Das Ziel einer Asthmatherapie ist das Erreichen einer Asthmakontrolle mit normaler Lungenfunktion und Symptomarmut, damit die Patienten arbeitsfähig bleiben, sich sportlich betätigen können, 6 • CongressSelection Allgemeine Innere Medizin • August 2017 SGAIM nicht wegen Asthma aus dem Schlaf erwachen und höchstens zweimal pro Woche eine Notfallmedikation brauchen. Wenn das erreicht ist, darf man die bestehende Therapie sukzessive reduzieren. Die neuen Guidelines empfehlen, Asthmapatienten in einem individuellen Rhythmus immer wieder auf Symptome und Lungenfunktion hin nachzukontrollieren (alle 3 Monate) und die Therapie entsprechend anzupassen. Man darf bei symptomatischen Patienten zur ICS-Therapie auch ein Anticholinergikum alleine geben. Dies ergab eine Studie, bei der eine ICS-Basistherapie plus Salmeterol oder Tiotropium eine ähnliche Symptomlinderung zeigte (10). Bei symptomatischen Patienten unter einer Kombination von ICS/Betamimetikum erzielt man durch die Zugabe eines Anticholinergikums Leuppi zufolge noch einen zusätzlichen Effekt. Valérie Herzog Quelle: «Update Pneumologie». Jahresversammlung der Schweizerischen Gesellschaft für Allgemeine und Innere Medizin (SGAIM), 3. bis 5. Mai 2017 in Lausanne. Referenzen: 1. Putman R et al.: Association Between Interstitial Lung Abnormalities and All-Cause Mortality. JAMA 2016; 315: 672–681. 2. Funke-Chambour M et al.: Idiopathic Pulmonary Fibrosis in Switzerland: Diagnosis and Treatment. Respiration 2017; 93: 363–378. 3. Cano-Pumarega I et al.: Sleep Apnea and Hypertension: Are there gender differences? The Vitoria Sleep Cohort. Chest 2017 Mar 11; Epub ahead of print. 4. Pépin JL et al.: Fixed-pressure CPAP versus auto-adjusting CPAP: comparison of efficacy on blood pressure in obstructive sleep apnoea, a randomised clinical trial. Thorax 2016; 71: 726–733. 5. Thunström E et al.: Blood Pressure Response to Losartan and Continuous Positive Airway Pressure in Hypertension and Obstructive Sleep Apnea. Am J Respir Crit Care Med 2016; 193: 310–320. 6. Globale Initiative für chronisch-obstruktive Lungenkrankheiten: Diagnose, Management und Prävention von COPD. Pocket-Leitfaden. Bericht 2017. http://goldcopd.org/wp-content/uploads/ 2016/04/wms-GOLD-2017-German-Pocket-Guide.pdf. Letzter Zugriff: 29. Mai 2017. 7. Magnussen H et al.: Withdrawal of inhaled glucocorticoids and exacerbations of COPD. N Engl J Med 2014; 371: 1285–1294. 8. Watz H et al.: Blood eosinophil count and exacerbations in severe chronic obstructive pulmonary disease after withdrawal of inhaled corticosteroids: a post-hoc analysis of the WISDOM trial. Lancet Respir Med 2016. 9. Global Initiative for Asthma. Leitfaden zum Management und zur Prävention von Asthma – Die GINA-Leitlinien 2016. http://ginasthma.org/wp-content/uploads/2016/09/WMS-German-PocketGuide-GINA-2016-1.pdf. Letzter Zugriff: 29. Mai 2017. 10. Kerstjens HA et al.: Tiotropium or salmeterol as add-on therapy to inhaled corticosteroids for patients with moderate symptomatic asthma: two replicate, double-blind, placebo-controlled, parallelgroup, active-comparator, randomised trials. Lancet Resp Med 2015; 3: 367–376. COPD GOLD-Guidelines 2017 goldcopd.org/qr/gold2017 Asthma GINA-Guidelines 2016 ginasthma.org/qr/gina2016 CongressSelection Allgemeine Innere Medizin • August 2017 • 7