Transkript
SGAIM
Die Tücken einer MS-Erkrankung erkennen
Was bei der Betreuung von MS-Patienten wichtig ist
Betreuen Sie auch Patienten mit multipler Sklerose? Die Krankheit gibt ihren eigenen unberechenbaren Takt vor und generiert Probleme, die auch für den Hausarzt relevant sein können. Nicht alle neurologischen Verschlechterungen gehen auf das Konto eines Schubs. Dr. Serafin Beer, Klinik für Neurologie und Neurorehabilitation, Rehabilitationszentrum Valens, gab am SGAIM eine Übersicht.
Leider gibt es bis jetzt keinen diagnostischen Test, der für sich alleine eine multiple Sklerose (MS) beweist. Die Diagnose besteht aus einer Zusammenschau von Anamnese, klinischen Befunden und einem MRI. Nach einem ersten klinischen Schub lässt sich die Erkrankung mit MRI beweisen. Ohne Bildgebung braucht es für eine sichere Diagnose dagegen zeitlich versetzte Schübe in verschiedenen funktionellen Systemen des zentralen Nervensystems (1). Die meisten sichtbaren Läsionen treten ohne klinische Symptome (subklinisch) und in Schüben auf; diese subklinische Krankheitsaktivität kann mit MRI sichtbar gemacht werden. Für die Behinderungsprogression im Langzeitverlauf sind die klinische wie auch die Summe der subklinischen Läsionen entscheidend. Deshalb ist es wichtig, den Verlauf in gewissen Abständen auch mittels MRI zu dokumentieren. Heutzutage ist es möglich, die Krankheitsaktivität beziehungsweise die Entzündung schon in einem frühen Stadium zu bremsen, berichtet Beer. 15 Prozent der MS-Patienten haben jedoch einen primär progredienten Verlauf (PPMS) und damit keine Schübe zu Beginn. Bei ihnen wirken die klassischen krankheitsmodifizierenden Therapien daher in der Regel kaum. Das trifft auch für die zweite Erkrankungsphase bei primär schubförmiger MS, der sekundär progredienten MS, zu, die sich oft an den schubförmig remittierenden Verlauf anschliesst. Wann genau dieser Wechsel der Verlaufsform eintritt, lässt sich kaum vorhersagen und kann interindividuell sehr unterschiedlich sein.
Schub versus Uhthoff-Phänomen
Von einem MS-Schub zu unterscheiden ist bei MS-Patienten das Uhthoff-Phänomen (Tabelle 1), das bei körperli-
Tabelle 1: MS-Schub versus Uhthoff-Phänomen
Mögliche Auslöser
Symptome
Dauer Abklingen der Symptome
Schub Infekte, Stress
Neue Symptomatik
Einige Wochen Spontan oder nach Steroidbehandlung
Uhthoff-Phänomen Infekte, körperliche Aktivitäten, erhöhte Aussentemperatur Verstärkung früherer oder bestehender Symptome Temporär (Stunden bis Tage) Nach Reduktion der Körpertemperatur
(mod. nach [2])
cher Anstrengung oder Temperaturanstieg, wie beispielsweise bei Fieber, heissen Bädern oder Sauna, auftreten kann. Es äussert sich in einer transienten neurologischen Verschlechterung der MS-Symptome, wie zum Beispiel in einem reversiblen Sehverlust bei einem MS-Patienten, der Sport treibt. «Nach einer Pause beziehungsweise Abkühlung lässt dieses Phänomen wieder nach, und der Patient kann mit dem Velo weiterfahren», illustriert Beer das Phänomen. Verantwortlich dafür ist ein temperaturabhängiger Leitungsblock der vorgeschädigten Nervenbahnen. Ein echter Schub dagegen bringt meist neue Symptome, dauert oft einige Wochen und klingt erst allmählich spontan oder nach Steroidbehandlung ab (2). Die Unterscheidung ist wichtig, da ansonsten unnötigerweise bei Uhthoff-Phänomenen Steroide verordnet werden, so Beer. «Dafür sollten Sie bei fieberhaften Infekten rasch ein Antipyretikum geben, um die Temperatur zu senken.»
Behandlung auf drei Ebenen
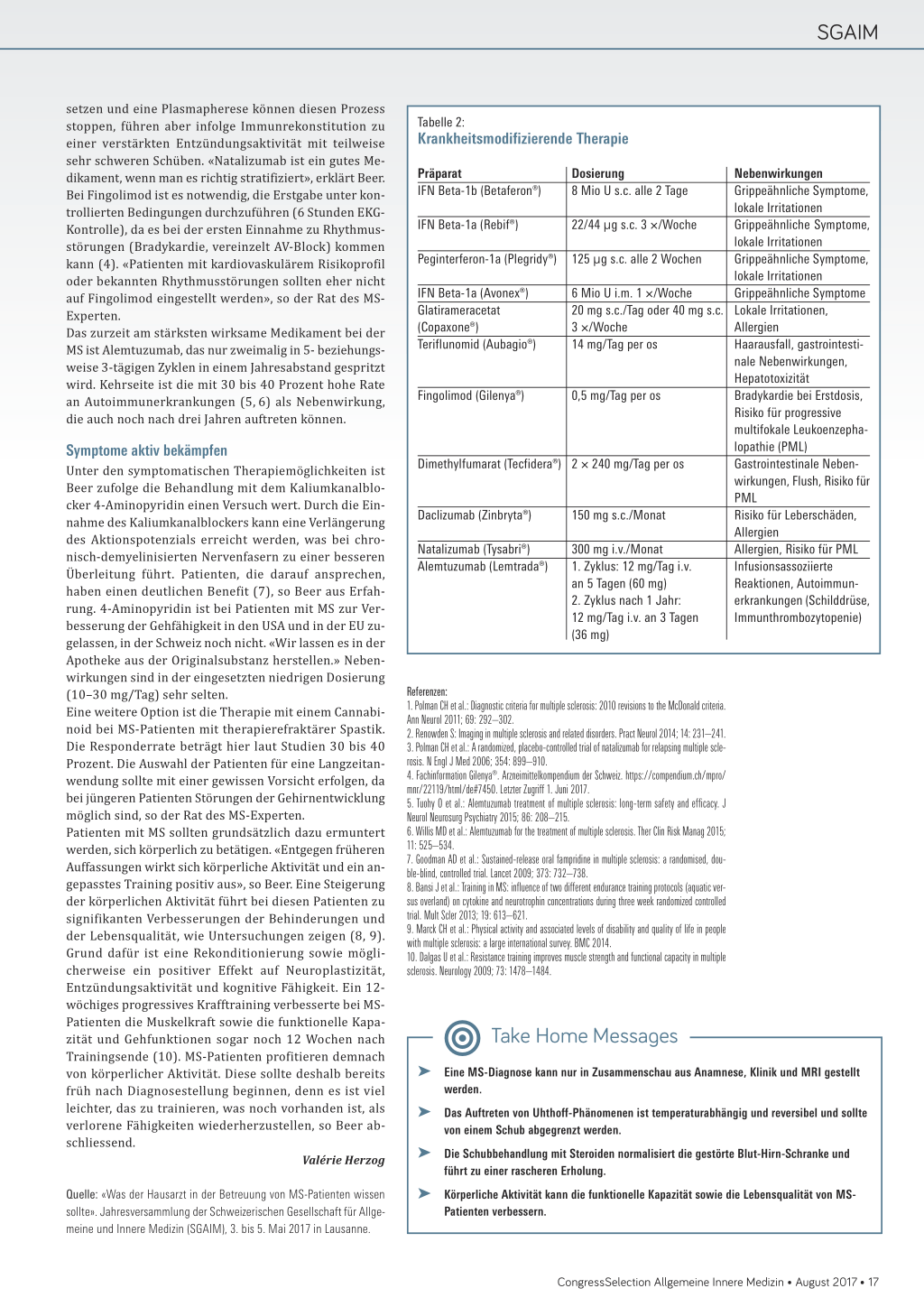
Die Schubbehandlung besteht aus Methylprednisolon 500 mg/Tag über 5 Tage oder 1000 mg/Tag i.v. per Kurzinfusion über 3 Tage. Das bewirkt eine Rückbildung des entzündlichen Ödems und normalisiert die gestörte BlutHirn-Schranke, das heisst, die Einwanderung der Entzündungszellen von der Peripherie ins zentrale Nervensystem wird damit unterbunden. Das führt zu einer Verringerung der Schubstärke und verkürzt die Schubdauer. Den Langzeitverlauf beeinflusst es aber nicht, deshalb bringt eine Dauertherapie mit Steroiden ausser Nebenwirkungen keinen Vorteil. Um die Schubrate und die Progression zu reduzieren, erfolgt eine krankheitsmodfizierende Therapie (Tabelle 2). Mit Beta-Interferonen verzögert sich die Krankheitsprogression um etwa ein Jahr. Neuere Therapeutika haben oft einen stärkeren krankheitsmodifizierenden Effekt. Natalizumab beispielsweise reduziert nachhaltig das Progressionsrisiko und die Schubrate um fast 70 Prozent (3). Die Kehrseite dieser guten Wirkung sind die potenziellen Nebenwirkungen. Unter Natalizumab (selten unter Fingolimod und Glatirameracetat) kann es zu einer Aktivierung des ansonsten harmlosen JC-Virus kommen, was zur progressiven multifokalen Enzephalopathie (PML) führen kann, einer potenziell tödlich verlaufenden, medikamentös nicht behandelbaren Infektion. Ein sofortiges Ab-
16 • CongressSelection Allgemeine Innere Medizin • August 2017
SGAIM
setzen und eine Plasmapherese können diesen Prozess stoppen, führen aber infolge Immunrekonstitution zu einer verstärkten Entzündungsaktivität mit teilweise sehr schweren Schüben. «Natalizumab ist ein gutes Medikament, wenn man es richtig stratifiziert», erklärt Beer. Bei Fingolimod ist es notwendig, die Erstgabe unter kontrollierten Bedingungen durchzuführen (6 Stunden EKGKontrolle), da es bei der ersten Einnahme zu Rhythmusstörungen (Bradykardie, vereinzelt AV-Block) kommen kann (4). «Patienten mit kardiovaskulärem Risikoprofil oder bekannten Rhythmusstörungen sollten eher nicht auf Fingolimod eingestellt werden», so der Rat des MSExperten. Das zurzeit am stärksten wirksame Medikament bei der MS ist Alemtuzumab, das nur zweimalig in 5- beziehungsweise 3-tägigen Zyklen in einem Jahresabstand gespritzt wird. Kehrseite ist die mit 30 bis 40 Prozent hohe Rate an Autoimmunerkrankungen (5, 6) als Nebenwirkung, die auch noch nach drei Jahren auftreten können.
Symptome aktiv bekämpfen
Unter den symptomatischen Therapiemöglichkeiten ist Beer zufolge die Behandlung mit dem Kaliumkanalblocker 4-Aminopyridin einen Versuch wert. Durch die Einnahme des Kaliumkanalblockers kann eine Verlängerung des Aktionspotenzials erreicht werden, was bei chronisch-demyelinisierten Nervenfasern zu einer besseren Überleitung führt. Patienten, die darauf ansprechen, haben einen deutlichen Benefit (7), so Beer aus Erfahrung. 4-Aminopyridin ist bei Patienten mit MS zur Verbesserung der Gehfähigkeit in den USA und in der EU zugelassen, in der Schweiz noch nicht. «Wir lassen es in der Apotheke aus der Originalsubstanz herstellen.» Nebenwirkungen sind in der eingesetzten niedrigen Dosierung (10–30 mg/Tag) sehr selten. Eine weitere Option ist die Therapie mit einem Cannabinoid bei MS-Patienten mit therapierefraktärer Spastik. Die Responderrate beträgt hier laut Studien 30 bis 40 Prozent. Die Auswahl der Patienten für eine Langzeitanwendung sollte mit einer gewissen Vorsicht erfolgen, da bei jüngeren Patienten Störungen der Gehirnentwicklung möglich sind, so der Rat des MS-Experten. Patienten mit MS sollten grundsätzlich dazu ermuntert werden, sich körperlich zu betätigen. «Entgegen früheren Auffassungen wirkt sich körperliche Aktivität und ein angepasstes Training positiv aus», so Beer. Eine Steigerung der körperlichen Aktivität führt bei diesen Patienten zu signifikanten Verbesserungen der Behinderungen und der Lebensqualität, wie Untersuchungen zeigen (8, 9). Grund dafür ist eine Rekonditionierung sowie möglicherweise ein positiver Effekt auf Neuroplastizität, Entzündungsaktivität und kognitive Fähigkeit. Ein 12wöchiges progressives Krafftraining verbesserte bei MSPatienten die Muskelkraft sowie die funktionelle Kapazität und Gehfunktionen sogar noch 12 Wochen nach Trainingsende (10). MS-Patienten profitieren demnach von körperlicher Aktivität. Diese sollte deshalb bereits früh nach Diagnosestellung beginnen, denn es ist viel leichter, das zu trainieren, was noch vorhanden ist, als verlorene Fähigkeiten wiederherzustellen, so Beer abschliessend.
Valérie Herzog
Quelle: «Was der Hausarzt in der Betreuung von MS-Patienten wissen
sollte». Jahresversammlung der Schweizerischen Gesellschaft für Allge-
meine und Innere Medizin (SGAIM), 3. bis 5. Mai 2017 in Lausanne.
Tabelle 2:
Krankheitsmodifizierende Therapie
Präparat
Dosierung
Nebenwirkungen
IFN Beta-1b (Betaferon®) 8 Mio U s.c. alle 2 Tage
Grippeähnliche Symptome,
lokale Irritationen
IFN Beta-1a (Rebif®)
22/44 µg s.c. 3 ×/Woche
Grippeähnliche Symptome,
lokale Irritationen
Peginterferon-1a (Plegridy®) 125 µg s.c. alle 2 Wochen Grippeähnliche Symptome,
lokale Irritationen
IFN Beta-1a (Avonex®)
6 Mio U i.m. 1 ×/Woche
Grippeähnliche Symptome
Glatirameracetat
20 mg s.c./Tag oder 40 mg s.c. Lokale Irritationen,
(Copaxone®)
3 ×/Woche
Allergien
Teriflunomid (Aubagio®)
14 mg/Tag per os
Haarausfall, gastrointesti-
nale Nebenwirkungen,
Hepatotoxizität
Fingolimod (Gilenya®)
0,5 mg/Tag per os
Bradykardie bei Erstdosis,
Risiko für progressive
multifokale Leukoenzepha-
lopathie (PML)
Dimethylfumarat (Tecfidera®) 2 × 240 mg/Tag per os
Gastrointestinale Neben-
wirkungen, Flush, Risiko für
PML
Daclizumab (Zinbryta®)
150 mg s.c./Monat
Risiko für Leberschäden,
Allergien
Natalizumab (Tysabri®)
300 mg i.v./Monat
Allergien, Risiko für PML
Alemtuzumab (Lemtrada®) 1. Zyklus: 12 mg/Tag i.v.
Infusionsassoziierte
an 5 Tagen (60 mg)
Reaktionen, Autoimmun-
2. Zyklus nach 1 Jahr:
erkrankungen (Schilddrüse,
12 mg/Tag i.v. an 3 Tagen
Immunthrombozytopenie)
(36 mg)
Referenzen: 1. Polman CH et al.: Diagnostic criteria for multiple sclerosis: 2010 revisions to the McDonald criteria. Ann Neurol 2011; 69: 292–302. 2. Renowden S: Imaging in multiple sclerosis and related disorders. Pract Neurol 2014; 14: 231–241. 3. Polman CH et al.: A randomized, placebo-controlled trial of natalizumab for relapsing multiple sclerosis. N Engl J Med 2006; 354: 899–910. 4. Fachinformation Gilenya®. Arzneimittelkompendium der Schweiz. https://compendium.ch/mpro/ mnr/22119/html/de#7450. Letzter Zugriff 1. Juni 2017. 5. Tuohy O et al.: Alemtuzumab treatment of multiple sclerosis: long-term safety and efficacy. J Neurol Neurosurg Psychiatry 2015; 86: 208–215. 6. Willis MD et al.: Alemtuzumab for the treatment of multiple sclerosis. Ther Clin Risk Manag 2015; 11: 525–534. 7. Goodman AD et al.: Sustained-release oral fampridine in multiple sclerosis: a randomised, double-blind, controlled trial. Lancet 2009; 373: 732–738. 8. Bansi J et al.: Training in MS: influence of two different endurance training protocols (aquatic versus overland) on cytokine and neurotrophin concentrations during three week randomized controlled trial. Mult Scler 2013; 19: 613–621. 9. Marck CH et al.: Physical activity and associated levels of disability and quality of life in people with multiple sclerosis: a large international survey. BMC 2014. 10. Dalgas U et al.: Resistance training improves muscle strength and functional capacity in multiple sclerosis. Neurology 2009; 73: 1478–1484.
Take Home Messa es
® Eine MS-Diagnose kann nur in Zusammenschau aus Anamnese, Klinik und MRI gestellt
werden.
® Das Auftreten von Uhthoff-Phänomenen ist temperaturabhängig und reversibel und sollte
von einem Schub abgegrenzt werden.
® Die Schubbehandlung mit Steroiden normalisiert die gestörte Blut-Hirn-Schranke und
führt zu einer rascheren Erholung.
® Körperliche Aktivität kann die funktionelle Kapazität sowie die Lebensqualität von MS-
Patienten verbessern.
CongressSelection Allgemeine Innere Medizin • August 2017 • 17