Transkript
Cardiolo y Update
Behandlungsstrategie bei Dyslipidämie
ESC-Guideline 2016
Am Cardiology Update wurde die ESC-Guideline zur Behandlung der Dyslipidämien vorgestellt. Dabei bestimmten das kardiovaskuläre Risiko und die gemessenen LDLCholesterin-Werte die Wahl der Interventionsstrategie, erklärte der Erstautor der Guideline, Prof. Alberico Catapano, Pharmakologische und Biomolekulare Wissenschaften, Universität Mailand (I).
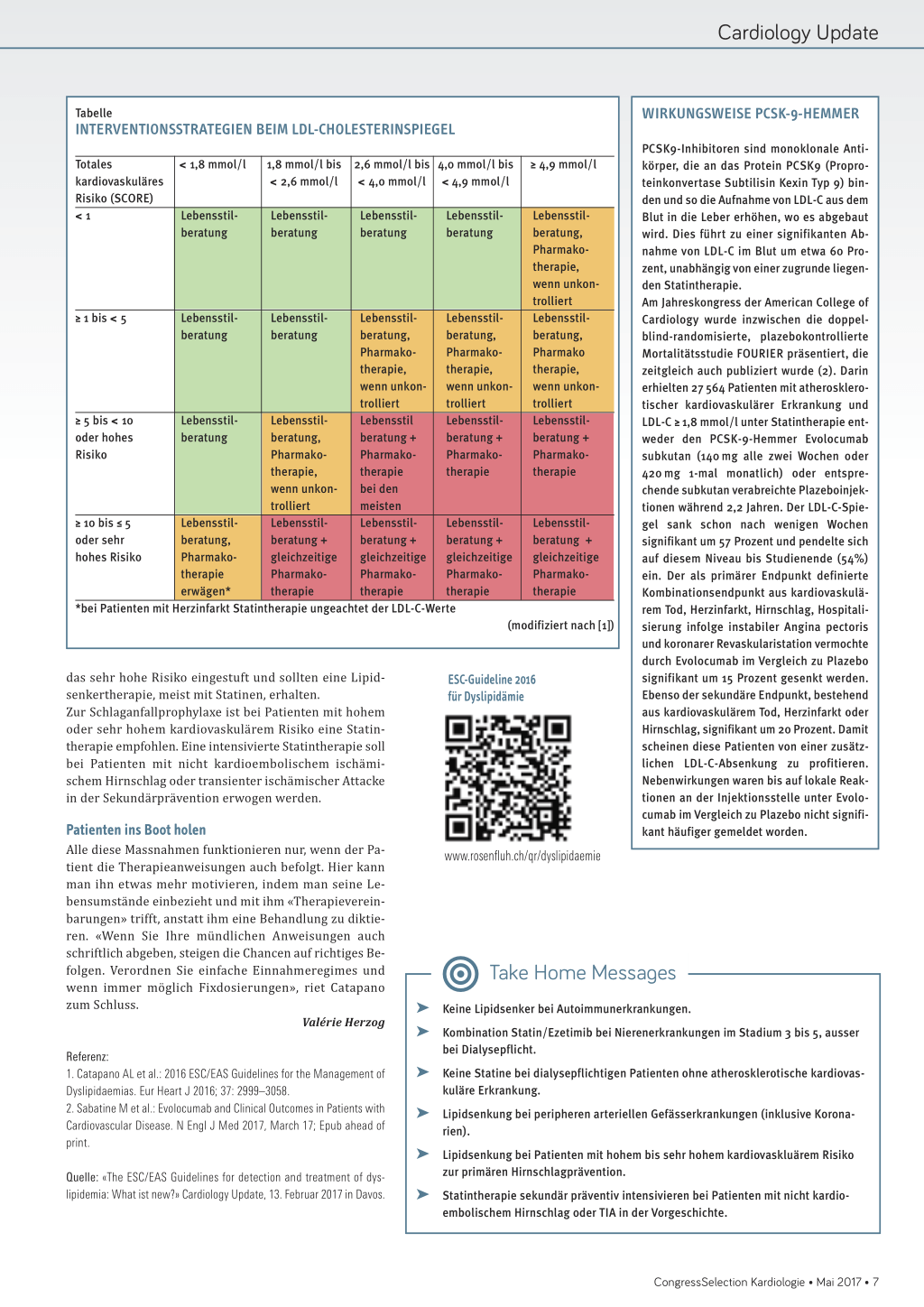
Das totale kardiovaskuläre Risiko (gemäss SCORE-Chart) bezeichnet dabei das Risiko, in den nächsten zehn Jahren ein kardiovaskuläres Ereignis zu erleiden. Patienten mit sehr hohem Risiko sind jene mit beispielsweise vorangegangenen kardialen Ereignissen, Organschäden durch Diabetes oder schwerer Nierenerkrankung. Sie haben ein SCORE-Risiko von über 10 Prozent. Als Hochrisikopatienten gelten Patienten mit erhöhten Risikofaktoren wie Hypercholesterinämie, Hypertonie, Diabetes oder mittelschwerer Nierenerkrankung. Bei ihnen errechnet der SCORE-Chart ein Risiko von 5 bis 10 Prozent. Ein mittleres SCORE-Risiko liegt bei 1 bis 5 Prozent, ein tiefes unter 1 Prozent. Kombiniert man die Risikoklassen mit dem LDL-Spiegel, ergibt sich die Interventionsstrategie (Tabelle). Diese besteht aus Lebensstil- beziehungsweise Ernährungsmodifikation und/oder Pharmakotherapie (1).
Was sind die LDL-Cholesterin-Zielwerte?
Das LDL-C von Patienten mit sehr hohem Risiko sollte auf
< 1,8 mmol/l gesenkt oder bei Ausgangswerten von 1,8 bis 3,5 mmol/l um mindestens 50 Prozent reduziert wer- den. Bei Hochrisikopatienten liegt der LDL-C-Zielwert bei < 2,6 mmol/l, bei Ausgangswerten von 2,6 und 5,2 mmol/l muss um mindestens 50 Prozent gesenkt werden. Bei Patienten mit mittlerem und ESC-EMPFEHLUNGEN ZUR GESUNDEN ERNÄHRUNG niedrigem Risiko soll ein LDL-C-Zielwert von < 3,0 mmol/l angestrebt werden. Der Speisezettel sollte variantenreich sein und diese Lebensmittel beinhalten: • Früchte, Gemüse • Hülsenfrüchte • Nüsse • Vollkornprodukte • Fisch Lebensmittel reich an Transfetten oder gesättigten Fettsäuren wie Margarine, tropische Öle, fettes oder verarbeitetes Fleisch, Süssigkeiten, Rahm, Butter und Käse sollten durch obige Lebensmittel und durch Lebensmittel mit einfach ungesättigten Fettsäuren wie Olivenöl oder durch Öle mit mehrfach ungesättigten Fettsäuren ersetzt werden. Womit senken? Die pharmakologische Therapie eines zu hohen LDL-Cholesterins sieht laut ESCGuidelines wie folgt aus: Ein Statin soll in der höchsten empfohlenen oder der grösstmöglichen tolerierbaren Dosis verschrieben werden, um die Zielwerte erreichen zu können. Im Fall einer Statinintoleranz können Ezetimib und/oder gallensäurebindende Mittel eingesetzt werden. Wenn die Zielwerte mit einem Statin allein nicht erreicht werden, soll eine Kombination aus Statin und einem Cholesterinabsorptionshemmer in Erwägung gezogen werden. Funktioniert das nicht, kommt auch eine Kombination Statin/Gallensäurebinder in Betracht. Bei Patienten mit sehr hohem Risiko und anhaltend hohem LDL-Cholesterin-Spiegel trotz höchstmöglicher Statindosierung plus Ezetimib, oder bei Statinintoleranz kann der Einsatz eines PCSK9-Hemmers erwogen werden. Lipidsenkung bei speziellen Patientengruppen Die Behandlung bei familiärer Hypercholesterinämie sieht den intensiven Einsatz von Statinen, oft zusammen mit Ezetimib vor. Der LDL-Cholesterin-Spiegel soll auf < 2,6 mmol/l, bei vorhandener Herzerkrankung auf < 1,8 mmol/l gesenkt werden. Ist das nicht möglich, müssen geeignete Kombinationen erwogen werden. Bei Patienten mit kardiovaskulärer Erkrankung und familiärer Hypercholesterinämie oder anderen Risikofaktoren, die ein sehr hohes Risiko für eine koronare Herzerkrankung (KHK) ergeben, kann ein PCSK9-Hemmer in Betracht gezogen werden. Bei Frauen mit hohen Risikofaktoren für eine KHK ist eine Statinbehandlung in der Primär- wie in der Sekundärprävention empfohlen. Lipidsenker sollten in der Schwangerschaft und Stillzeit jedoch nicht gegeben werden. Hier können nicht resorbierbare Gallensäurebinder verwendet werden. Bei älteren Patienten ist der Einsatz von Statinen zur Verhütung von kardiovaskulären Erkrankungen genauso indiziert wie bei jungen Erwachsenen. Einzig dem Umstand der Polymedikation in diesem Alter sollte mit einer Auftitrierung des Statins begegnet werden. Der Einsatz von Statinen sollte bei älteren Patienten mit Hypertonie, Diabetes, Dyslipidämie, Raucherstatus, aber noch ohne kardiale Erkrankung prinzipiell erwogen werden. Patienten mit Nierenerkrankung im Stadium 3 bis 5 haben ein hohes bis sehr hohes Risiko für kardiovaskuläre Erkrankungen. Sie sollten mit Statin-/Ezetimibkombination behandelt werden, sofern sie nicht dialysepflichtig sind. Dialysepflichtige Patienten ohne atherosklerotische kardiovaskuläre Erkrankung sollten kein Statin erhalten (Klasse-III-Empfehlung). Bei Patienten unter Statin oder Statin-/Ezetimibkombinationen, die eine Dialyse beginnen, sollten die Lipidsenker fortgesetzt werden. Bei Nierentransplantierten kann eine Statintherapie erwogen werden. Patienten mit einer Autoimmunkrankheit sollten keine Lipidsenkertherapie erhalten. Des Weiteren sind Patienten mit peripherer arterieller Gefässerkrankung unter 6 • CongressSelection Kardiologie • Mai 2017 Cardiolo y Update Tabelle INTERVENTIONSSTRATEGIEN BEIM LDL-CHOLESTERINSPIEGEL WIRKUNGSWEISE PCSK-9-HEMMER PCSK9-Inhibitoren sind monoklonale Anti- Totales < 1,8 mmol/l 1,8 mmol/l bis 2,6 mmol/l bis 4,0 mmol/l bis ≥ 4,9 mmol/l körper, die an das Protein PCSK9 (Propro- kardiovaskuläres < 2,6 mmol/l < 4,0 mmol/l < 4,9 mmol/l teinkonvertase Subtilisin Kexin Typ 9) bin- Risiko (SCORE) den und so die Aufnahme von LDL-C aus dem <1 Lebensstil- Lebensstil- Lebensstil- Lebensstil- Lebensstil- Blut in die Leber erhöhen, wo es abgebaut beratung beratung beratung beratung beratung, wird. Dies führt zu einer signifikanten Ab- Pharmako- nahme von LDL-C im Blut um etwa 60 Pro- therapie, zent, unabhängig von einer zugrunde liegen- wenn unkon- den Statintherapie. trolliert Am Jahreskongress der American College of ≥ 1 bis < 5 Lebensstil- Lebensstil- Lebensstil- Lebensstil- Lebensstil- Cardiology wurde inzwischen die doppel- beratung beratung beratung, beratung, beratung, blind-randomisierte, plazebokontrollierte Pharmako- Pharmako- Pharmako Mortalitätsstudie FOURIER präsentiert, die therapie, therapie, therapie, zeitgleich auch publiziert wurde (2). Darin wenn unkon- wenn unkon- wenn unkon- erhielten 27 564 Patienten mit atherosklero- trolliert trolliert trolliert tischer kardiovaskulärer Erkrankung und ≥ 5 bis < 10 Lebensstil- Lebensstil- Lebensstil Lebensstil- Lebensstil- LDL-C ≥ 1,8 mmol/l unter Statintherapie ent- oder hohes beratung beratung, beratung + beratung + beratung + weder den PCSK-9-Hemmer Evolocumab Risiko Pharmako- Pharmako- Pharmako- Pharmako- subkutan (140 mg alle zwei Wochen oder therapie, therapie therapie therapie 420 mg 1-mal monatlich) oder entspre- wenn unkon- bei den chende subkutan verabreichte Plazeboinjek- trolliert meisten tionen während 2,2 Jahren. Der LDL-C-Spie- ≥ 10 bis ≤ 5 Lebensstil- Lebensstil- Lebensstil- Lebensstil- Lebensstil- gel sank schon nach wenigen Wochen oder sehr beratung, beratung + beratung + beratung + beratung + signifikant um 57 Prozent und pendelte sich hohes Risiko Pharmako- gleichzeitige gleichzeitige gleichzeitige gleichzeitige auf diesem Niveau bis Studienende (54%) therapie Pharmako- Pharmako- Pharmako- Pharmako- ein. Der als primärer Endpunkt definierte erwägen* therapie therapie therapie therapie Kombinationsendpunkt aus kardiovaskulä- *bei Patienten mit Herzinfarkt Statintherapie ungeachtet der LDL-C-Werte rem Tod, Herzinfarkt, Hirnschlag, Hospitali- (modifiziert nach [1]) sierung infolge instabiler Angina pectoris und koronarer Revaskularistation vermochte durch Evolocumab im Vergleich zu Plazebo das sehr hohe Risiko eingestuft und sollten eine Lipidsenkertherapie, meist mit Statinen, erhalten. Zur Schlaganfallprophylaxe ist bei Patienten mit hohem ESC-Guideline 2016 für Dyslipidämie signifikant um 15 Prozent gesenkt werden. Ebenso der sekundäre Endpunkt, bestehend aus kardiovaskulärem Tod, Herzinfarkt oder oder sehr hohem kardiovaskulärem Risiko eine Statin- Hirnschlag, signifikant um 20 Prozent. Damit therapie empfohlen. Eine intensivierte Statintherapie soll scheinen diese Patienten von einer zusätz- bei Patienten mit nicht kardioembolischem ischämi- lichen LDL-C-Absenkung zu profitieren. schem Hirnschlag oder transienter ischämischer Attacke Nebenwirkungen waren bis auf lokale Reak- in der Sekundärprävention erwogen werden. tionen an der Injektionsstelle unter Evolo- Patienten ins Boot holen cumab im Vergleich zu Plazebo nicht signifikant häufiger gemeldet worden. Alle diese Massnahmen funktionieren nur, wenn der Patient die Therapieanweisungen auch befolgt. Hier kann www.rosenfluh.ch/qr/dyslipidaemie man ihn etwas mehr motivieren, indem man seine Le- bensumstände einbezieht und mit ihm «Therapieverein- barungen» trifft, anstatt ihm eine Behandlung zu diktieren. «Wenn Sie Ihre mündlichen Anweisungen auch schriftlich abgeben, steigen die Chancen auf richtiges Befolgen. Verordnen Sie einfache Einnahmeregimes und wenn immer möglich Fixdosierungen», riet Catapano zum Schluss. Valérie Herzog Take Home Messa es ® Keine Lipidsenker bei Autoimmunerkrankungen. ® Kombination Statin/Ezetimib bei Nierenerkrankungen im Stadium 3 bis 5, ausser Referenz: 1. Catapano AL et al.: 2016 ESC/EAS Guidelines for the Management of bei Dialysepflicht. ® Keine Statine bei dialysepflichtigen Patienten ohne atherosklerotische kardiovas- Dyslipidaemias. Eur Heart J 2016; 37: 2999–3058. kuläre Erkrankung. 2. Sabatine M et al.: Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. N Engl J Med 2017, March 17; Epub ahead of print. ® Lipidsenkung bei peripheren arteriellen Gefässerkrankungen (inklusive Korona- rien). ® Lipidsenkung bei Patienten mit hohem bis sehr hohem kardiovaskluärem Risiko Quelle: «The ESC/EAS Guidelines for detection and treatment of dys- zur primären Hirnschlagprävention. lipidemia: What ist new?» Cardiology Update, 13. Februar 2017 in Davos. ® Statintherapie sekundär präventiv intensivieren bei Patienten mit nicht kardio- embolischem Hirnschlag oder TIA in der Vorgeschichte. CongressSelection Kardiologie • Mai 2017 • 7