Transkript
CongressSelection
HPV-Testung auf Erfolgskurs
Paradigmenwechsel in der Früherkennung des Zervixkarzinoms
Mit der Einführung des Pap-Tests wurde es möglich, die Krebsvorstufen des Zervixkarzinoms aufgrund ihrer veränderten Zellmorphologie frühzeitiger zu entdecken und zu behandeln. Die Inzidenz der Erkrankung nahm dadurch in West- und Mitteleuropa messbar ab. Seit einigen Jahren ist zudem bekannt, dass die Mehrzahl der Zervixkarzinome auf Infektionen mit humanen Papillomviren (HPV) zurückgeht. HPV-Tests könnten daher die Diagnostik zukünftig vereinfachen und Risikopatientinnen noch früher erkennen.
Humane Papillomviren werden beim ungeschützten Sexualverkehr über infizierte Haut und Schleimhaut übertragen. In der Mehrzahl der Fälle bleiben solche Infektionen jedoch unerkannt. Dennoch: Auch symptomlos kann der Infizierte die Viren weiterverbreiten. Bei HPV werden sogenannte Niedrigrisiko-Typen (z.B. HPV 6 und 11) und Hochrisiko-Typen (z.B. HPV 16 und 18) unterschieden. Bei einigen Menschen, die mit Niedrigrisiko-HPV infiziert sind, treten gutartige, aber dennoch sehr oft entstellende Warzen auf. Bei denjenigen, die sich mit Hochrisiko-HPV angesteckt haben, kann sich sogar über Jahre hinweg ein Tumor bilden. Die Tumorentwicklung verläuft gerade im Bereich der ZervixSchleimhaut über sichtbare Vorstufen, die diagnostisch relevanten Neoplasien CIN2 und CIN3+. Der Nachweis dieser präkanzerösen Läsionen spielt sowohl im Pap-Test als auch für das HPV-Screening eine entscheidende Rolle. Die bisherige European Guideline empfahl noch kein generelles HPV-Screening als primären Test zur Vorsorge beim Zervixkarzi-
Abbildung 1: Nach einem negativen HPC-Testergebnis treten im weiteren Verlauf deutlich seltener Zervixkarzinome auf als nach dem ZytologieScreening. In dieser gepoolten Auswertung von vier europäischen Studien wurde für das HPV-basierte Screening eine um 60 bis 70 Prozent höhere Protektion vor invasiven Zervixkarzinomen im Vergleich zur Zytologie nachgewiesen. Quelle: Ronco et al. (1).
nom. Den Experten fehlte der greifbare Beweis, dass das HPVScreening den Pap-Test langfristig an Sensitivität und Sensibilität übertreffen kann. Der beste Beweis für die Effektivität wäre ein statistisch messbarer und überzeugender Rückgang der Krebsinzidenz im Vergleich zu den langjährigen Erfahrungen mit dem Pap-Test. Und tatsächlich scheint es, dass dieser Nachweis nun erbracht wurde, wie Dr. Marc Arbyn anlässlich des Schweizer Gynäkologenkongresses 2015 mitteilte. Ist es an der Zeit, die Vorsorge in der Gynäkologie neu zu organisieren?
HPV-Screening ist effektiver Die Antwort darauf ist nach derzeitiger Studienlage ein klares «Ja». Das HPV-basierte Screening bot in der Arbeit von Ronce und Kollegen einen 60 bis 70 Prozent besseren Schutz gegen Zervixkarzinome als die Zytologie (1). Darüber hinaus kam es nach einem negativen HPV-Test sehr viel seltener zu invasiven Tumoren als nach einem negativen Pap-Test (Abbildung 1) (1). Insgesamt flossen die Daten aus vier randomisierten Studien mit mehr als 176 000 Frauen in diese Analysen ein. Die Teilnehmerinnen aus England, Italien, den Niederlanden und Schweden wurden nach dem Zufallsprinzip entweder auf einen Studienarm mit HPV-Screening oder aber auf einen Studienarm mit Zytologie (Pap-Test) verteilt. Das Follow-up verlief über 6,5 Jahre (1). Arbyn und Kollegen zeigten zudem, dass das HPV-Screening Zervix-Karzinome deutlich früher entdeckte als der Pap-Test; die Inzidenz des fortgeschrittenen Gebärmutterhalskrebses lag mit HPV-Test um 37 Prozent niedriger (2).
Mit HPV-Test und Impfung erfolgreich gegen das Zervixkarzinom «Die für Sommer 2015 erwartete überarbeitete European Guideline zum Zervixkarzinom wird eine deutliche Empfehlung für den HPV-Test als primäre Screeningmethode enthalten», so Arbyn. Der HPV-Test senkt die Inzidenz für das Zervixkarzinom effektiver. Die Kombination von HPV- und Pap-Test wird jedoch in den neuen Leitlinien nicht empfohlen, da dadurch die Sensitivität für CIN2/3+ oder das Zervixkarzinom nicht wesentlich (um lediglich 6%) erhöht wird. Dennoch müssen Ärzte bedenken, dass ein kleiner Teil der Karzinome auch Non-HPV-Läsionen darstellen und somit ein langfristiges Monitoring für diese Patientinnen erfolgen sollte.
2 Gynäkologie • September 2015
CongressSelection
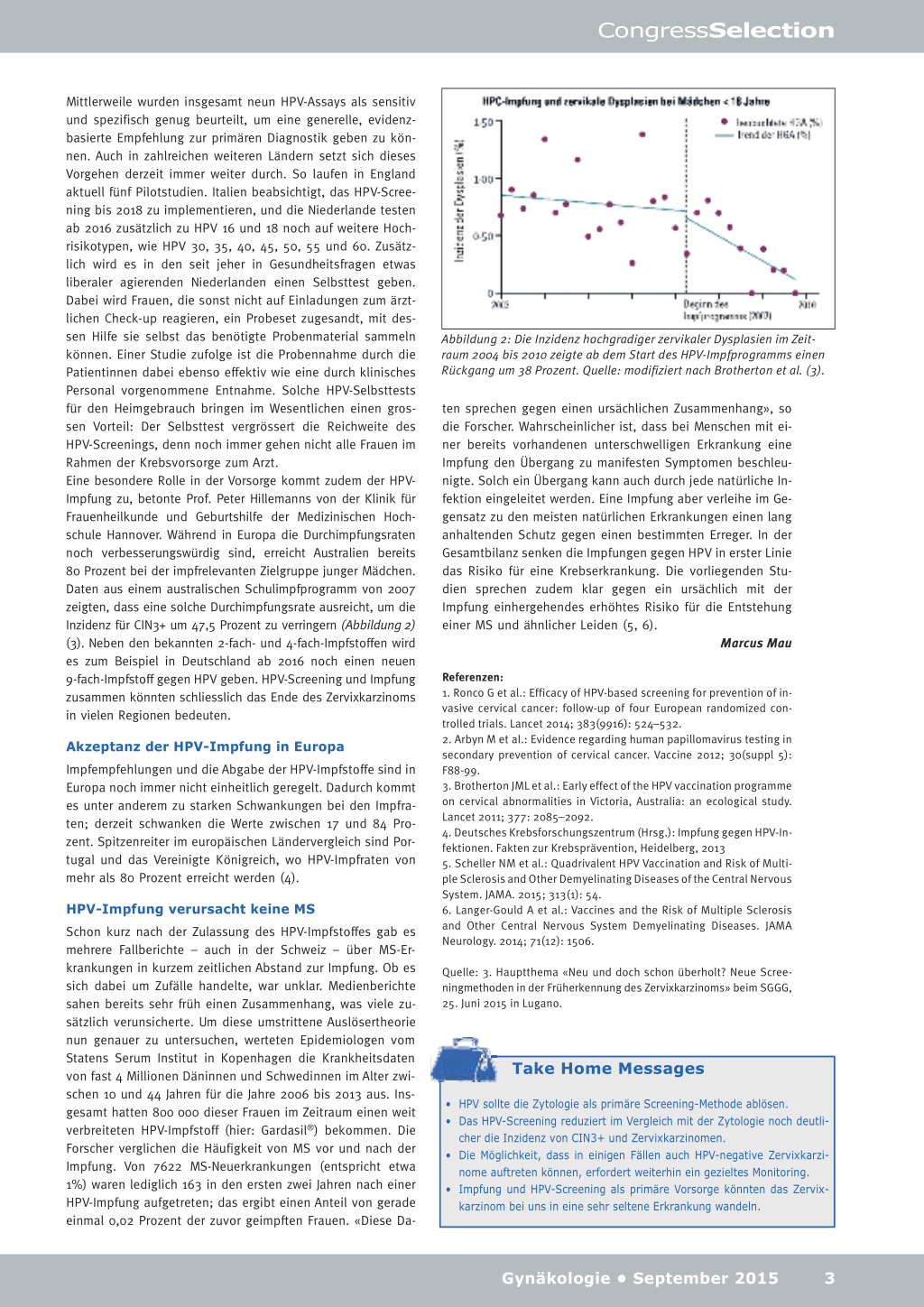
Mittlerweile wurden insgesamt neun HPV-Assays als sensitiv und spezifisch genug beurteilt, um eine generelle, evidenzbasierte Empfehlung zur primären Diagnostik geben zu können. Auch in zahlreichen weiteren Ländern setzt sich dieses Vorgehen derzeit immer weiter durch. So laufen in England aktuell fünf Pilotstudien. Italien beabsichtigt, das HPV-Screening bis 2018 zu implementieren, und die Niederlande testen ab 2016 zusätzlich zu HPV 16 und 18 noch auf weitere Hochrisikotypen, wie HPV 30, 35, 40, 45, 50, 55 und 60. Zusätzlich wird es in den seit jeher in Gesundheitsfragen etwas liberaler agierenden Niederlanden einen Selbsttest geben. Dabei wird Frauen, die sonst nicht auf Einladungen zum ärztlichen Check-up reagieren, ein Probeset zugesandt, mit dessen Hilfe sie selbst das benötigte Probenmaterial sammeln können. Einer Studie zufolge ist die Probennahme durch die Patientinnen dabei ebenso effektiv wie eine durch klinisches Personal vorgenommene Entnahme. Solche HPV-Selbsttests für den Heimgebrauch bringen im Wesentlichen einen grossen Vorteil: Der Selbsttest vergrössert die Reichweite des HPV-Screenings, denn noch immer gehen nicht alle Frauen im Rahmen der Krebsvorsorge zum Arzt. Eine besondere Rolle in der Vorsorge kommt zudem der HPVImpfung zu, betonte Prof. Peter Hillemanns von der Klinik für Frauenheilkunde und Geburtshilfe der Medizinischen Hochschule Hannover. Während in Europa die Durchimpfungsraten noch verbesserungswürdig sind, erreicht Australien bereits 80 Prozent bei der impfrelevanten Zielgruppe junger Mädchen. Daten aus einem australischen Schulimpfprogramm von 2007 zeigten, dass eine solche Durchimpfungsrate ausreicht, um die Inzidenz für CIN3+ um 47,5 Prozent zu verringern (Abbildung 2) (3). Neben den bekannten 2-fach- und 4-fach-Impfstoffen wird es zum Beispiel in Deutschland ab 2016 noch einen neuen 9-fach-Impfstoff gegen HPV geben. HPV-Screening und Impfung zusammen könnten schliesslich das Ende des Zervixkarzinoms in vielen Regionen bedeuten.
Akzeptanz der HPV-Impfung in Europa Impfempfehlungen und die Abgabe der HPV-Impfstoffe sind in Europa noch immer nicht einheitlich geregelt. Dadurch kommt es unter anderem zu starken Schwankungen bei den Impfraten; derzeit schwanken die Werte zwischen 17 und 84 Prozent. Spitzenreiter im europäischen Ländervergleich sind Portugal und das Vereinigte Königreich, wo HPV-Impfraten von mehr als 80 Prozent erreicht werden (4).
HPV-Impfung verursacht keine MS Schon kurz nach der Zulassung des HPV-Impfstoffes gab es mehrere Fallberichte – auch in der Schweiz – über MS-Erkrankungen in kurzem zeitlichen Abstand zur Impfung. Ob es sich dabei um Zufälle handelte, war unklar. Medienberichte sahen bereits sehr früh einen Zusammenhang, was viele zusätzlich verunsicherte. Um diese umstrittene Auslösertheorie nun genauer zu untersuchen, werteten Epidemiologen vom Statens Serum Institut in Kopenhagen die Krankheitsdaten von fast 4 Millionen Däninnen und Schwedinnen im Alter zwischen 10 und 44 Jahren für die Jahre 2006 bis 2013 aus. Insgesamt hatten 800 000 dieser Frauen im Zeitraum einen weit verbreiteten HPV-Impfstoff (hier: Gardasil®) bekommen. Die Forscher verglichen die Häufigkeit von MS vor und nach der Impfung. Von 7622 MS-Neuerkrankungen (entspricht etwa 1%) waren lediglich 163 in den ersten zwei Jahren nach einer HPV-Impfung aufgetreten; das ergibt einen Anteil von gerade einmal 0,02 Prozent der zuvor geimpften Frauen. «Diese Da-
Abbildung 2: Die Inzidenz hochgradiger zervikaler Dysplasien im Zeitraum 2004 bis 2010 zeigte ab dem Start des HPV-Impfprogramms einen Rückgang um 38 Prozent. Quelle: modifiziert nach Brotherton et al. (3).
ten sprechen gegen einen ursächlichen Zusammenhang», so die Forscher. Wahrscheinlicher ist, dass bei Menschen mit einer bereits vorhandenen unterschwelligen Erkrankung eine Impfung den Übergang zu manifesten Symptomen beschleunigte. Solch ein Übergang kann auch durch jede natürliche Infektion eingeleitet werden. Eine Impfung aber verleihe im Gegensatz zu den meisten natürlichen Erkrankungen einen lang anhaltenden Schutz gegen einen bestimmten Erreger. In der Gesamtbilanz senken die Impfungen gegen HPV in erster Linie das Risiko für eine Krebserkrankung. Die vorliegenden Studien sprechen zudem klar gegen ein ursächlich mit der Impfung einhergehendes erhöhtes Risiko für die Entstehung einer MS und ähnlicher Leiden (5, 6).
Marcus Mau
Referenzen: 1. Ronco G et al.: Efficacy of HPV-based screening for prevention of invasive cervical cancer: follow-up of four European randomized controlled trials. Lancet 2014; 383(9916): 524–532. 2. Arbyn M et al.: Evidence regarding human papillomavirus testing in secondary prevention of cervical cancer. Vaccine 2012; 30(suppl 5): F88-99. 3. Brotherton JML et al.: Early effect of the HPV vaccination programme on cervical abnormalities in Victoria, Australia: an ecological study. Lancet 2011; 377: 2085–2092. 4. Deutsches Krebsforschungszentrum (Hrsg.): Impfung gegen HPV-Infektionen. Fakten zur Krebsprävention, Heidelberg, 2013 5. Scheller NM et al.: Quadrivalent HPV Vaccination and Risk of Multiple Sclerosis and Other Demyelinating Diseases of the Central Nervous System. JAMA. 2015; 313(1): 54. 6. Langer-Gould A et al.: Vaccines and the Risk of Multiple Sclerosis and Other Central Nervous System Demyelinating Diseases. JAMA Neurology. 2014; 71(12): 1506.
Quelle: 3. Hauptthema «Neu und doch schon überholt? Neue Screeningmethoden in der Früherkennung des Zervixkarzinoms» beim SGGG, 25. Juni 2015 in Lugano.
Take Home Messages
• HPV sollte die Zytologie als primäre Screening-Methode ablösen. • Das HPV-Screening reduziert im Vergleich mit der Zytologie noch deutli-
cher die Inzidenz von CIN3+ und Zervixkarzinomen. • Die Möglichkeit, dass in einigen Fällen auch HPV-negative Zervixkarzi-
nome auftreten können, erfordert weiterhin ein gezieltes Monitoring. • Impfung und HPV-Screening als primäre Vorsorge könnten das Zervix-
karzinom bei uns in eine sehr seltene Erkrankung wandeln.
Gynäkologie • September 2015
3