Transkript
Fortbildung
Unkomplizierte Harnweginfektionen
Wann welches Antibiotikum einsetzen?
Unkomplizierte Harnweginfektionen (Zystitis und Pyelonephritis) zählen insbesondere im ambulanten Bereich zu den häufigen Infektionen. Daher sind Antibiotika mit Bedacht einzusetzen, um Resistenzen der beteiligten Bakterien, aber auch der unbeteiligten Bakterienflora, zum Beispiel im Magen-DarmTrakt, zu vermeiden.
FLORIAN M.E. WAGENLEHNER, WOLFGANG WEIDNER UND KURT G. NABER
Eine Harnweginfektion (HWI) wird als unkompliziert eingestuft, wenn im Harntrakt keine funktionellen oder anatomischen Anomalien, keine Nierenfunktionsstörungen und keine Begleiterkrankungen vorliegen, die eine HWI begünstigen. Eine untere HWI (Zystitis) wird angenommen, wenn die Symptome auf den unteren Harntrakt begrenzt sind, zum Beispiel Schmerzen beim Wasserlassen (Dysurie), imperativer Harndrang, Pollakisurie, Schmerzen oberhalb der Symphyse. Eine obere HWI (Pyelonephritis) wird dann angenommen, wenn sich bei den Symptomen zum Beispiel auch ein Flankenschmerz, ein klopfschmerzhaftes Nierenlager und/oder Fieber (> 38 ºC) finden. Folgende Patientengruppen mit unkomplizierten HWI können hinsichtlich Diagnostik und Therapie unterschieden werden: 1. sonst gesunde, nicht schwangere Frauen in der Prämeno-
pause (Standardgruppe) 2. sonst gesunde Schwangere 3. sonst gesunde Frauen in der Postmenopause 4. Männer mit unkomplizierten HWI 5. Patienten mit Diabetes mellitus.
Merksätze
❖ Der Goldstandard zur Diagnose eines Harnweginfekts ist bei entsprechenden Beschwerden die quantitative Urinkultur und deren Beurteilung.
❖ Eine asymptomatische Bakteriurie braucht nur bei Schwangeren und Patienten, denen eine Intervention im Harntrakt bevorsteht, behandelt zu werden.
Diagnose Um eine unkomplizierte HWI diagnostizieren zu können, müssen zunächst komplizierende Faktoren ausgeschlossen werden. Diese umfassen Erkrankungen der Nieren, signifikante Störungen des Harntrakts und Begleiterkrankungen. Restharn der Harnblase wird im Allgemeinen als komplizierender Faktor akzeptiert. In einer Studie bei Männern konnte gezeigt werden, dass ein Restharn von 180 ml oder mehr signifikant mit dem Auftreten von Bakteriurie vergesellschaftet war. In einer weiteren Studie an Frauen zeigte sich, dass ein Restharn von 70 ml oder mehr signifikant mit HWI assoziiert war. Der typische Patient, der sich mit einer unkomplizierten HWI vorstellt, ist eine Frau im gebärfähigen Alter mit den klassischen Symptomen Dysurie, Pollakisurie oder vermehrtem Harndrang. Wenn eines dieser Symptome vorliegt, beträgt die Wahrscheinlichkeit für eine HWI zirka 50 Prozent. Liegen alle drei Symptome vor und fehlt vaginaler Ausfluss, so steigt die Wahrscheinlichkeit für eine Zystitis auf über 90 Prozent. Bei vaginalem Ausfluss leidet die Patientin weniger wahrscheinlich an einer HWI, sondern eher an einer Vaginitis oder einer Zervizitis. In solchen Fällen sind zusätzliche diagnostische Massnahmen wie der Urinteststreifen sinnvoll. Der Goldstandard zur Diagnose eines Harnweginfekts ist bei entsprechenden Beschwerden die quantitative Urinkultur und deren Beurteilung. Aus ökonomischen Gründen kann hierauf in Anbetracht der derzeitigen Datenlage lediglich bei der Diagnose der unkomplizierten Zystitis bei sonst gesunden, nicht schwangeren Frauen in der Prämenopause verzichtet werden. Bei allen weiteren Gruppen (s.o.), Patientinnen mit rezidivierenden HWI und Patientinnen mit unkomplizierter Pyelonephritis ist die Durchführung einer Urinkultur dringend angeraten.
Therapie Bei der Therapie der unkomplizierten Zystitis geht es im Wesentlichen darum, die klinischen Symptome rascher zum Abklingen zu bringen. Es sollte daher eine kurzzeitige Therapie mit einem geeigneten Antibiotikum bevorzugt werden. Bei der unkomplizierten Pyelonephritis soll durch die antibiotische Therapie auch eine weitere systemische Beteiligung verhindert werden. Bei der asymptomatischen Bakteriurie ist nur in seltenen Fällen eine Antibiotikatherapie indiziert.
Antibiotikumauswahl Die Auswahl eines Antibiotikums richtet sich nach fünf Kardinalkriterien:
12 ARS MEDICI DOSSIER X ■ 2011
Unkomplizierte Harnweginfektionen
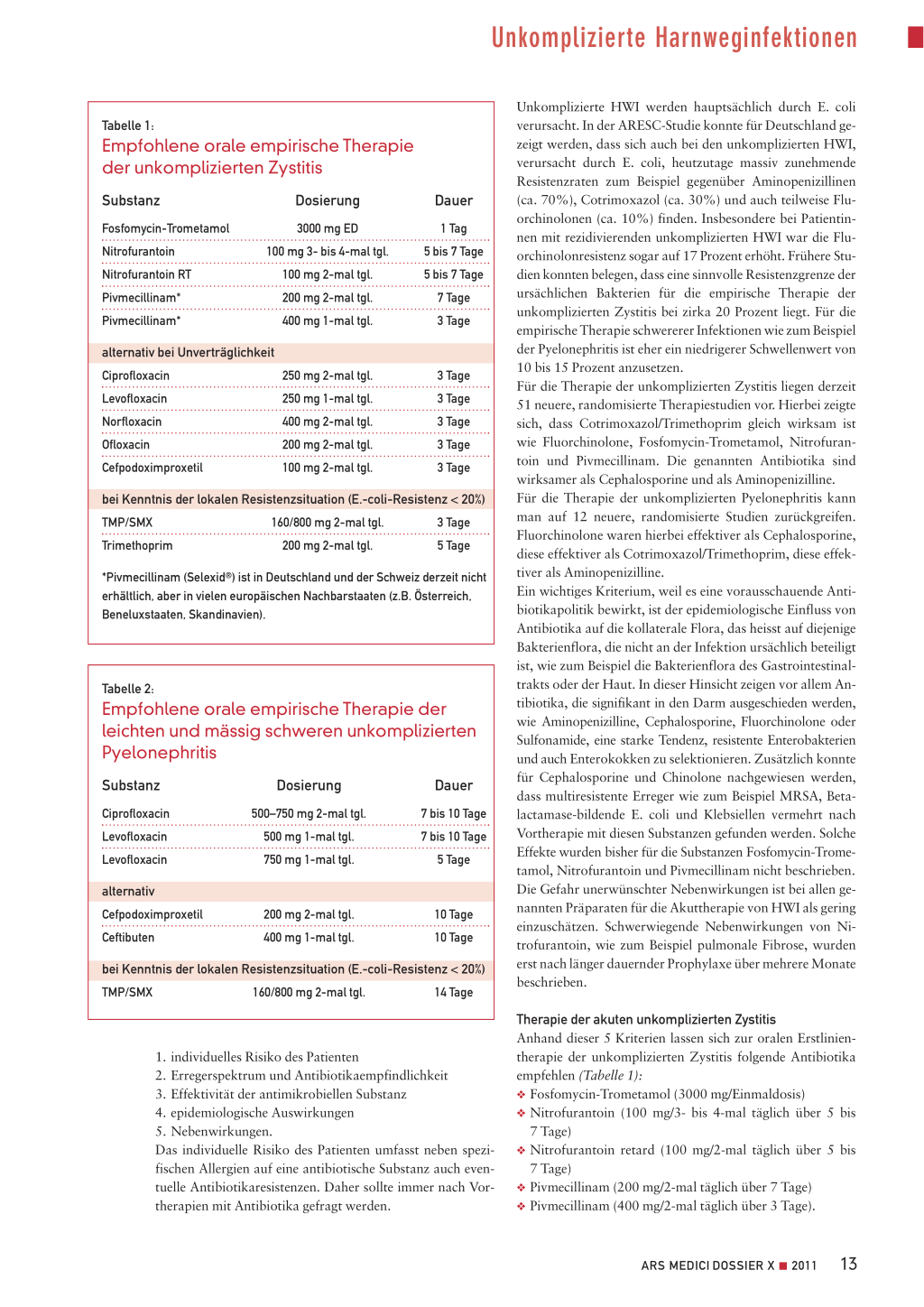
Tabelle 1:
Empfohlene orale empirische Therapie der unkomplizierten Zystitis
Substanz
Fosfomycin-Trometamol Nitrofurantoin Nitrofurantoin RT Pivmecillinam* Pivmecillinam*
Dosierung
3000 mg ED 100 mg 3- bis 4-mal tgl.
100 mg 2-mal tgl. 200 mg 2-mal tgl. 400 mg 1-mal tgl.
Dauer
1 Tag 5 bis 7 Tage 5 bis 7 Tage
7 Tage 3 Tage
alternativ bei Unverträglichkeit
Ciprofloxacin
250 mg 2-mal tgl.
Levofloxacin
250 mg 1-mal tgl.
Norfloxacin
400 mg 2-mal tgl.
Ofloxacin
200 mg 2-mal tgl.
Cefpodoximproxetil
100 mg 2-mal tgl.
3 Tage 3 Tage 3 Tage 3 Tage 3 Tage
bei Kenntnis der lokalen Resistenzsituation (E.-coli-Resistenz < 20%) TMP/SMX 160/800 mg 2-mal tgl. 3 Tage Trimethoprim 200 mg 2-mal tgl. 5 Tage *Pivmecillinam (Selexid®) ist in Deutschland und der Schweiz derzeit nicht erhältlich, aber in vielen europäischen Nachbarstaaten (z.B. Österreich, Beneluxstaaten, Skandinavien). Tabelle 2: Empfohlene orale empirische Therapie der leichten und mässig schweren unkomplizierten Pyelonephritis Substanz Ciprofloxacin Levofloxacin Levofloxacin Dosierung 500–750 mg 2-mal tgl. 500 mg 1-mal tgl. 750 mg 1-mal tgl. Dauer 7 bis 10 Tage 7 bis 10 Tage 5 Tage alternativ Cefpodoximproxetil Ceftibuten 200 mg 2-mal tgl. 400 mg 1-mal tgl. 10 Tage 10 Tage bei Kenntnis der lokalen Resistenzsituation (E.-coli-Resistenz < 20%) TMP/SMX 160/800 mg 2-mal tgl. 14 Tage 1. individuelles Risiko des Patienten 2. Erregerspektrum und Antibiotikaempfindlichkeit 3. Effektivität der antimikrobiellen Substanz 4. epidemiologische Auswirkungen 5. Nebenwirkungen. Das individuelle Risiko des Patienten umfasst neben spezifischen Allergien auf eine antibiotische Substanz auch eventuelle Antibiotikaresistenzen. Daher sollte immer nach Vortherapien mit Antibiotika gefragt werden. Unkomplizierte HWI werden hauptsächlich durch E. coli verursacht. In der ARESC-Studie konnte für Deutschland gezeigt werden, dass sich auch bei den unkomplizierten HWI, verursacht durch E. coli, heutzutage massiv zunehmende Resistenzraten zum Beispiel gegenüber Aminopenizillinen (ca. 70%), Cotrimoxazol (ca. 30%) und auch teilweise Fluorchinolonen (ca. 10%) finden. Insbesondere bei Patientinnen mit rezidivierenden unkomplizierten HWI war die Fluorchinolonresistenz sogar auf 17 Prozent erhöht. Frühere Studien konnten belegen, dass eine sinnvolle Resistenzgrenze der ursächlichen Bakterien für die empirische Therapie der unkomplizierten Zystitis bei zirka 20 Prozent liegt. Für die empirische Therapie schwererer Infektionen wie zum Beispiel der Pyelonephritis ist eher ein niedrigerer Schwellenwert von 10 bis 15 Prozent anzusetzen. Für die Therapie der unkomplizierten Zystitis liegen derzeit 51 neuere, randomisierte Therapiestudien vor. Hierbei zeigte sich, dass Cotrimoxazol/Trimethoprim gleich wirksam ist wie Fluorchinolone, Fosfomycin-Trometamol, Nitrofurantoin und Pivmecillinam. Die genannten Antibiotika sind wirksamer als Cephalosporine und als Aminopenizilline. Für die Therapie der unkomplizierten Pyelonephritis kann man auf 12 neuere, randomisierte Studien zurückgreifen. Fluorchinolone waren hierbei effektiver als Cephalosporine, diese effektiver als Cotrimoxazol/Trimethoprim, diese effektiver als Aminopenizilline. Ein wichtiges Kriterium, weil es eine vorausschauende Antibiotikapolitik bewirkt, ist der epidemiologische Einfluss von Antibiotika auf die kollaterale Flora, das heisst auf diejenige Bakterienflora, die nicht an der Infektion ursächlich beteiligt ist, wie zum Beispiel die Bakterienflora des Gastrointestinaltrakts oder der Haut. In dieser Hinsicht zeigen vor allem Antibiotika, die signifikant in den Darm ausgeschieden werden, wie Aminopenizilline, Cephalosporine, Fluorchinolone oder Sulfonamide, eine starke Tendenz, resistente Enterobakterien und auch Enterokokken zu selektionieren. Zusätzlich konnte für Cephalosporine und Chinolone nachgewiesen werden, dass multiresistente Erreger wie zum Beispiel MRSA, Betalactamase-bildende E. coli und Klebsiellen vermehrt nach Vortherapie mit diesen Substanzen gefunden werden. Solche Effekte wurden bisher für die Substanzen Fosfomycin-Trometamol, Nitrofurantoin und Pivmecillinam nicht beschrieben. Die Gefahr unerwünschter Nebenwirkungen ist bei allen genannten Präparaten für die Akuttherapie von HWI als gering einzuschätzen. Schwerwiegende Nebenwirkungen von Nitrofurantoin, wie zum Beispiel pulmonale Fibrose, wurden erst nach länger dauernder Prophylaxe über mehrere Monate beschrieben. Therapie der akuten unkomplizierten Zystitis Anhand dieser 5 Kriterien lassen sich zur oralen Erstlinientherapie der unkomplizierten Zystitis folgende Antibiotika empfehlen (Tabelle 1): ❖ Fosfomycin-Trometamol (3000 mg/Einmaldosis) ❖ Nitrofurantoin (100 mg/3- bis 4-mal täglich über 5 bis 7 Tage) ❖ Nitrofurantoin retard (100 mg/2-mal täglich über 5 bis 7 Tage) ❖ Pivmecillinam (200 mg/2-mal täglich über 7 Tage) ❖ Pivmecillinam (400 mg/2-mal täglich über 3 Tage). ARS MEDICI DOSSIER X ■ 2011 13 Fortbildung SO MACHE ICH DAS Dr. med. Hansjörg Lang, Eschenz Beim unkomplizierten Harnweginfekt (meistens der Frau) gebe ich Fos- fomycin-Trometamol als Einmaldosis. Ich bestelle die Patientin nach 3 Tagen zur Urinkontrolle. Ist die Patientin beschwerdefrei und der Urin- status bland, ist die Angelegenheit erledigt. Bestehen weiterhin Be- schwerden und ein pathologischer Urinstatus, wird mit Norfloxacin mindestens 3 Tage behandelt und vom ursprünglichen Uricult eine Resis- tenzprobe angefertigt. ❖ Schwangerschaft werden Cephalosporine der 2. oder 3. Gruppe empfohlen. Therapie der asymptomatischen Bakteriurie Die Therapie einer asymptomatischen Bakteriurie (ASB) ist nur für Schwangere und Patienten, die sich einer traumatisierenden Intervention im Harntrakt unterziehen müssen, sinnvoll. Deshalb soll nur in diesen Fällen nach einer ASB gesucht und gegebenenfalls diese behandelt werden. Für folgende andere Personengruppen hat eine ASB offenbar keine nachteiligen Folgen und muss deswegen nicht diagnostiziert und therapiert werden: 1. nicht schwangere Frauen in der Prämenopause 2. Frauen mit Diabetes mellitus (mit stabiler Stoffwechsel- lage) 3. ältere Personen, die zu Hause leben 4. ältere Personen, die in Heimen leben 5. Patienten mit Dauerkatheter in situ. Pivmecillinam (Selexid®) ist derzeit in Deutschland und der Schweiz nicht erhältlich, jedoch in vielen anderen europäischen Nachbarstaaten (z.B. Österreich, Beneluxstaaten, Skandinavien). Diese Empfehlung trägt auch der zunehmenden Resistenzentwicklung der Fluorchinolone Rechnung und zielt darauf ab, den Selektionsdruck auf diese Substanzgruppe zu reduzieren. In Gebieten, in denen die Resistenz für Cotrimoxazol/Trimethoprim unter 20 Prozent liegt, kann auch Cotrimoxazol/Trimethoprim als empirische Erstlinientherapie eingesetzt werden. In der Schwangerschaft kommen zur Therapie der unkomplizierten Zystitis FosfomycinTrometamol, Nitrofurantoin oder orale Cephalosporine der 2. oder 3. Gruppe infrage. Therapie der akuten unkomplizierten Pyelonephritis Für die orale Erstlinientherapie der akuten unkomplizierten Pyelonephritis (Tabelle 2) werden Fluorchinolone in hoher Dosierung empfohlen (Ciprofloxacin 500 bis 750 mg/2-mal täglich über 7 bis 10, Levofloxacin 500 mg/1-mal täglich über 5 bis 7 Tage oder Levofloxacin 750 mg/ 1-mal täglich über 5 Tage). Für die Therapie der Pyelonephritis in der Zusammenfassung Zusammenfassend lässt sich sagen, dass unkomplizierte HWI und ihre antibiotische Therapie aufgrund ihrer Häufig- keit einen enormen Antibiotika-Selektionsdruck auf die be- teiligten Bakterien, aber auch die kollaterale Flora ausüben und daraus ein massiver Einfluss auf die Entwicklung von antibiotikaresistenten Bakterien resultiert. Ein umsichtiger Umgang mit Antibiotika in diesem Bereich ist deswegen von ausserordentlichem Interesse, um die Nachhaltigkeit der antibiotischen Therapie zu sichern. ❖ PD Dr. med. Florian M.E. Wagenlehner Klinik und Poliklinik für Urologie, Kinderurologie und Andrologie Justus-Liebig-Universität Giessen D-35385 Giessen Interessenkonflikte: Der Erstautor ist Mitglied in Advisory Boards der Firmen RosenPharma, Janssen-Cilag, Pierre Fabre Pharma und Astellas. Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 4/2010. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autoren. 14 ARS MEDICI DOSSIER X ■ 2011