Transkript
EDITORIAL
Zeitgemässe Antibiotikatherapie – Less is more!
Antibiotika sind die Erfolgsstory der modernen Medizin schlechthin. Sie habe zu einem deutlichen Rückgang der Sterblichkeit beigetragen und sind aus der heutigen Spitzenmedizin nicht mehr wegzudenken. Antibiotika sind aber auch die einzigen Medikamente, deren Verwendung den Therapieerfolg bei zukünftigen Patienten beeinträchtigen kann – Stichwort: Resistenzentwicklung. Multiresistente Bakterien sind weltweit auf dem Vormarsch und machen auch vor den Toren der Schweiz nicht halt. So stieg beispielsweise die Inzidenz bei ESBL-(extended spectrum betalactamase-)bildenden cephalosporinresistenten E.-coli-Bakterien zwischen 2004 und 2017 von 0,9 Prozent auf über 10 Prozent an. Einer der wichtigsten Einflussfaktoren für die zu beobachtende Resistenzentwicklung ist der übermässige und unsachgemässe Einsatz von Antibiotika. Zahlreiche Untersuchungen belegen, dass fast die Hälfte aller im humanmedizinischen Bereich verschriebenen Antibiotika nicht indiziert ist oder unsachgemäss verabreicht wird. Da zirka 80 Prozent des Antibiotikaverbrauchs in der Humanmedizin auf den ambulanten Sektor entfallen, steht dieser Sektor besonders in der Pflicht. Trotz eines im internationalen Vergleich tiefen ambulanten Antibiotikaverbrauchs gibt es auch in der Schweiz zahlreiche Optimierungsmöglichkeiten, insbesondere bei der übermässigen Verschreibung von Fluorchinolonen und Makroliden und bei der unnötigen und potenziell schädlichen antibiotischen Therapie von meist viral verursachten
respiratorischen Infektionen oder der asymptomatischen Bakteriurie (1). Im Gegensatz dazu konnten im stationären Sektor vor allem der Einsatz von Antibiotika mit zu breitem Spektrum und eine zu lange Therapiedauer als dringliche Probleme identifiziert werden. Evidenzbasierte Massnahmen zur Reduktion des Antibiotikaverbrauchs und zur sachgemässen Anwendung gibt es zur Genüge (2) – allerdings fehlte es bisher in der Schweiz an umfassenden Massnahmen, die die rationale Anwendung von Antibiotika überwachen und unterstützen. Diese sogenannten Antibiotic-Stewardship-Programme können die Verschreibungspraxis eines jeden einzelnen Arztes im Spital und der Praxis optimieren mit dem Ziel, bestmögliche Behandlungsergebnisse zu erreichen bei gleichzeitiger Minimierung von Nebenwirkungen und der Entstehung von Resistenzen (3). In diesem Sinne ist es nur zu begrüssen, dass in der vom Bundesrat im Rahmen seines gesundheitspolitischen Prioritätenleitbildes «Gesundheit 2020» lancierten, nationalen Strategie gegen Antibiotikaresistenzen (StAR) der Fokus auf die Entwicklung von Programmen zum sachgemässen Umgang mit Antibiotika und zur Überwachung des Antibiotikaverbrauchs gelegt wird. Less is more – braucht der Patient wirklich eine antibiotische Therapie? Falls ja: Ist das gewählte Antibiotikum das richtige? Und stimmt die gewählte Behandlungsdauer? Stellen wir uns diese Fragen noch bewusster bei der Wahl der richtigen Therapie, um die Wirksamkeit von Antibiotika für zukünftige Generationen zu erhalten!
Michael Osthoff
PD Dr. med. Michael Osthoff ist leitender Arzt an der Klinik Innere Medizin des Universitätsspitals Basel. E-Mail: michael.osthoff@usb.ch
Literatur: 1. Glinz D et al.: Quality of antibiotic prescribing of Swiss primary care phy-
sicians with high prescription rates: a nationwide survey. J Antimicrob Chemother 2017; 72: 3205–3212. 2. Barlam TF et al.: Implementing an Antibiotic Stewardship Program: Guidelines by the Infectious Diseases Society of America and the Society for Healthcare Epidemiology of America. Clin Infect Dis 2016; 62: e51–77. 3. Baur D et al.: Effect of antibiotic stewardship on the incidence of infection and colonisation with antibiotic-resistant bacteria and Clostridium difficile infection: a systematic review and meta-analysis. Lancet Infect Dis 2017; 17: 990–1001.
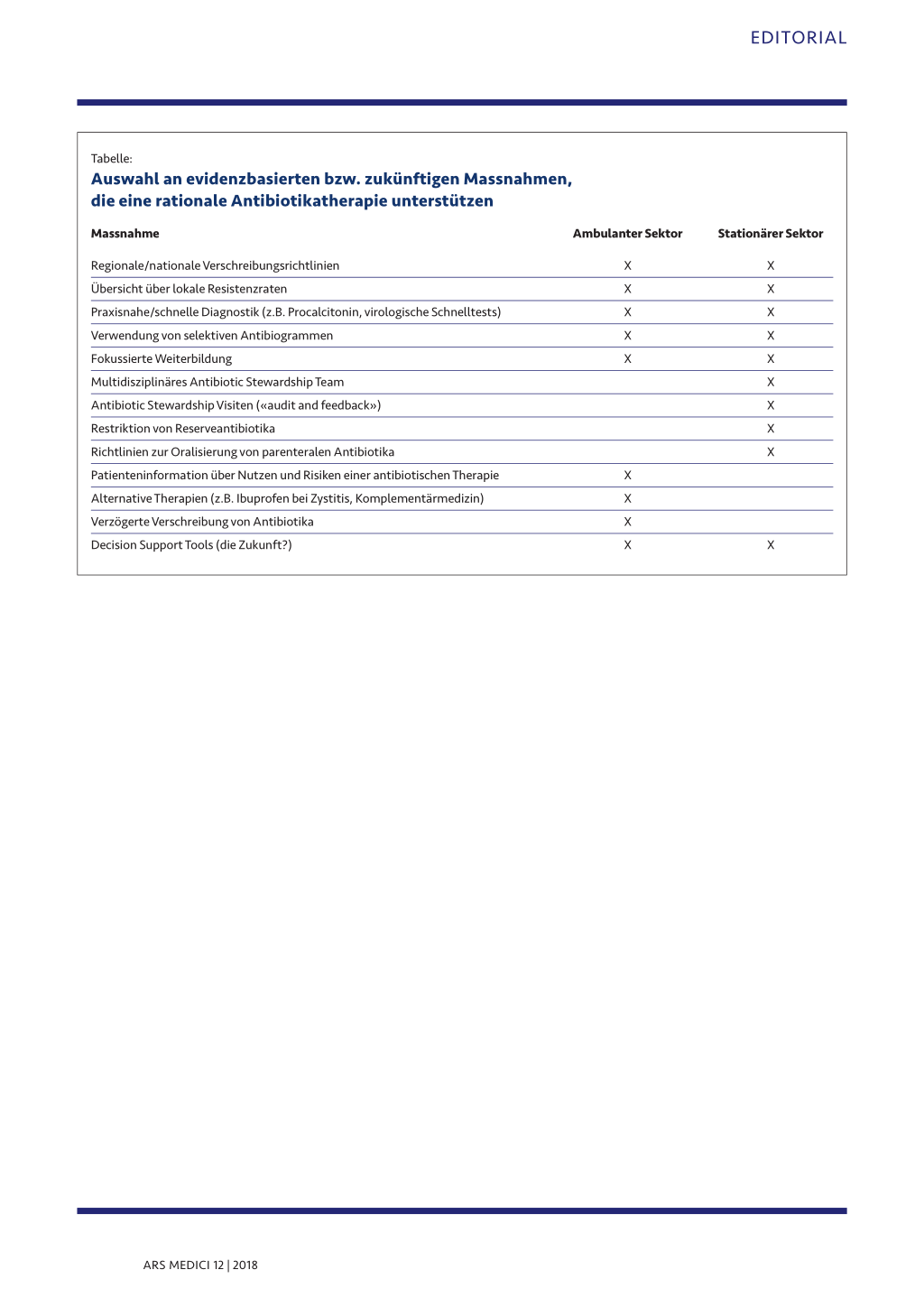
In der Online-Version finden Sie zusätzlich eine Tabelle mit Massnahmen, die im ambulanten oder stationären Sektor helfen, Antibiotika zu sparen (2).
ARS MEDICI 12 | 2018
505
EDITORIAL
Tabelle:
Auswahl an evidenzbasierten bzw. zukünftigen Massnahmen, die eine rationale Antibiotikatherapie unterstützen
Massnahme
Ambulanter Sektor
Regionale/nationale Verschreibungsrichtlinien Übersicht über lokale Resistenzraten Praxisnahe/schnelle Diagnostik (z.B. Procalcitonin, virologische Schnelltests) Verwendung von selektiven Antibiogrammen Fokussierte Weiterbildung Multidisziplinäres Antibiotic Stewardship Team Antibiotic Stewardship Visiten («audit and feedback») Restriktion von Reserveantibiotika Richtlinien zur Oralisierung von parenteralen Antibiotika Patienteninformation über Nutzen und Risiken einer antibiotischen Therapie Alternative Therapien (z.B. Ibuprofen bei Zystitis, Komplementärmedizin) Verzögerte Verschreibung von Antibiotika Decision Support Tools (die Zukunft?)
X X X X X
X X X X
Stationärer Sektor X X X X X X X X X
X
ARS MEDICI 12 | 2018