Transkript
BERICHT
Antibiotikaresistenzen in der Schweiz
MRSA und ESBL – wo stehen wir?
Nicht alle Resistenzen gegen Antibiotika nehmen zu. Während die Häufigkeit von Infektionen durch MRSA (methicillinresistente Staphylococcus aureus) im Spital in den letzten Jahren rückläufig war, zeigt der Trend bei den ESBL(extended-spectrum β-lactamase-)produzierenden Erregern eine Zunahme.
Regina Scharf
Zu den wichtigsten grampositiven Bakterien in der klinischen Mikrobiologie zählen Staphylococcus aureus. Diese finden sich bei etwa 25 bis 30 Prozent der Menschen auf der Haut und in den oberen Atemwegen. Mehrheitlich handelt es sich dabei um asymptomatische Träger. Zu Problemen führt der Keim vor allem bei Personen mit einer Immunschwäche, beispielsweise bei intensivmedizinisch behandelten Patienten, bei denen er unter anderem zu Weichteilinfekten, Pneumonie oder Sepsis führen kann. «Die Resistenzentwicklung bei S. aureus sollte so gering wie möglich gehalten werden», sagte PD Dr. phil. nat. Markus Hilty vom Institut für Infektionskrankheiten (ifik) der Universität Bern. Weltweit sind MRSA eine der häufigsten Ursachen für die Infektion mit multiresistenten Keimen. Erfreulicherweise konnte in der Schweiz im
MRSA-Infektionen in den Spitälern ist wahrscheinlich auf die erhöhte Sensibilisierung des Spitalpersonals und auf verschärfte Hygienemassnahmen, wie unter anderem das häufigere Händewaschen, zurückzuführen», sagte Hilty. Begünstigend wirken sich zudem die kürzere Hospitalisationsdauer und die Verschiebung stationärer Behandlungen in den ambulanten Bereich aus.
Je höher der Antibiotikakonsum,
desto mehr Resistenzen
Unter den gramnegativen Bakterien gehören Escherichia coli und KlebsiellaArten, darunter vor allem K. pneumoniae, zu den wichtigsten Mikroorganismen, die eine Bakteriämie verursachen können. Beide Spezies sind ein normaler Bestandteil des menschlichen Mikrobioms. E. coli sind die häufigste Ursache von Harnwegsinfekten (HWI), während
Die Zunahme der ESBL-Erreger ist nicht allein auf Europa beschränkt, sie ist ein globales Problem.
Zeitraum zwischen 2004 und 2014 eine Abnahme der MRSA-Infektionen im Spital verzeichnet werden. Auch in den übrigen Ländern Europas ist die Zahl nosokomialer MRSA-Infektionen rückläufig, gleichzeitig haben die Infektionen im ambulanten Setting leicht zugenommen (1). «Der Rückgang der
K. pneumoniae neben HWI unter anderem Pneumonien verursachen. In beiden Fällen ist eine Antibiotikabehandlung indiziert, womit das Risiko einer Resistenzentwicklung abhängig von der Art des eingesetzten Antibiotikums zunehmen kann. Eine ältere Studie aus dem Jahr 2003, die in mehreren Län-
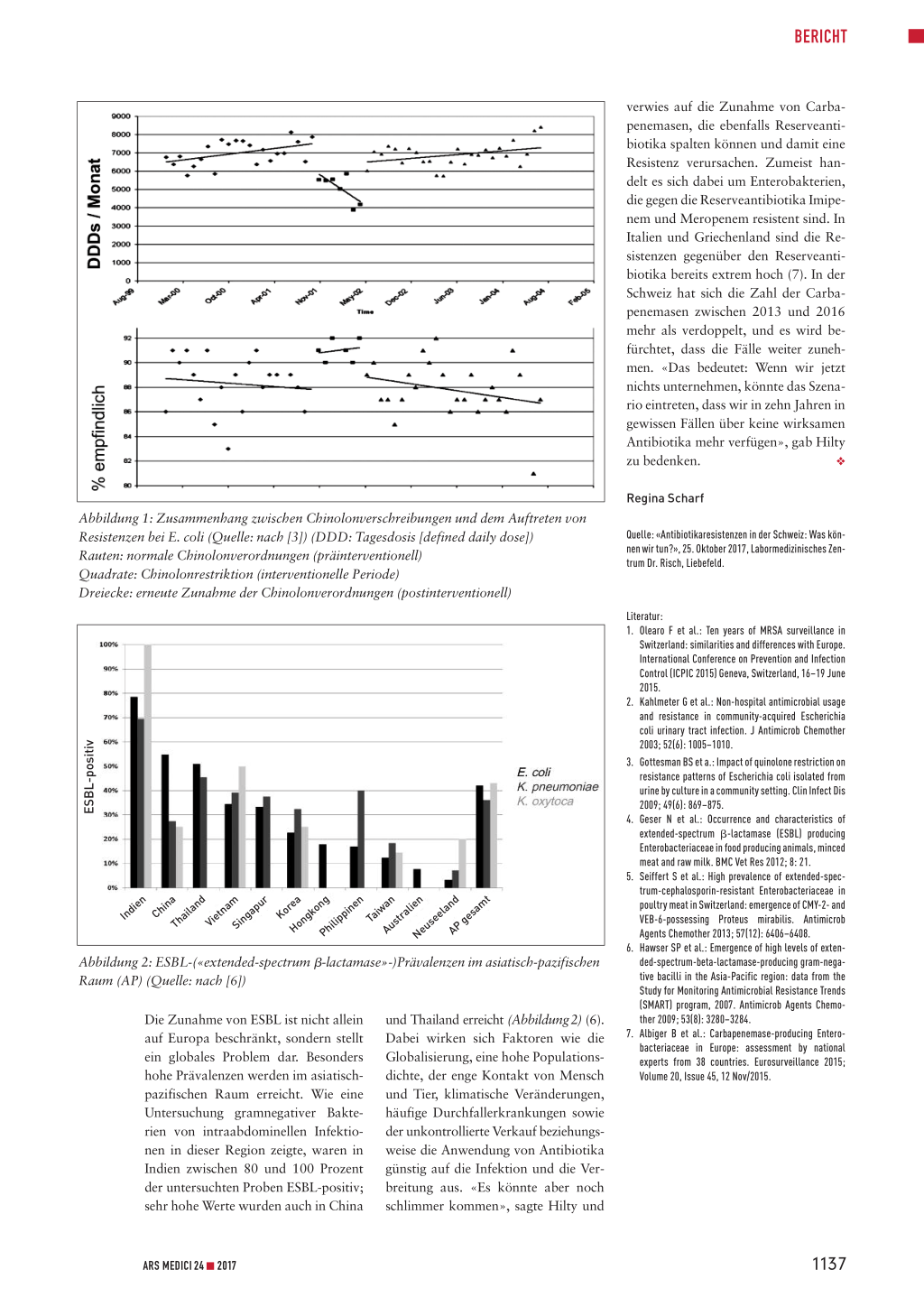
dern den Antibiotikaverkauf mit der Häufigkeit von Antibiotikaresistenzen bei Frauen mit ambulant erworbenen HWI verglich, konnte zeigen, dass in den Ländern mit einem hohen Antibiotikaverbrauch deutlich mehr Infektionen mit multiresistenten E. coli auftraten (2). Eine Assoziation zwischen dem Antibiotikakonsum und dem Auftreten von Resistenzen zeigten auch die Ergebnisse eine retrospektiven Studie aus Israel. Diese untersuchte die Empfindlichkeit von E. coli gegenüber Chinolonen vor, während und im Anschluss an eine nationale Restriktion von Ciprofloxacinverschreibungen. Dabei konnte gezeigt werden, dass die Empfindlichkeit von E. coli gegenüber Chinolonen infolge des reduzierten Einsatzes zunahm. Mit dem Wiederanstieg der Chinolonverschreibungen nahm die Sensitivität der Bakterien erneut ab (Abbildung 1) (3).
Schlachttiere als wichtiges
Reservoir für ESBL
Eine Erhebung aus dem Jahr 2012 zeigte in ganz Europa einen Anstieg ESBL-produzierender E. coli gegenüber Cephalosporinen der dritten oder vierten Generation. Besonders ausgeprägt war die Zunahme im Süden Europas. Ein wichtiges Reservoir für ESBL-produzierende Enterobakterien wie E. coli und K. pneumoniae sind Schlachttiere, wie eine Untersuchung aus der Schweiz zeigt. So fanden sich nach Anreicherung in 13,7 Prozent der Stuhlproben von Kühen, in 15,3 Prozent von Schweinen und in 63,4 Prozent von Hühnern ESBL (4,5). Die Untersuchung von Nahrungsmitteln wie Rind- oder Schweinefleisch und Milch ergab keinen Hinweis auf eine Kontaminierung. Eine Ausnahme bildete Pouletfleisch, bei dem sich in 70 Prozent der untersuchten Proben ESBL fanden.
1136
ARS MEDICI 24 I 2017
BERICHT
verwies auf die Zunahme von Carba-
penemasen, die ebenfalls Reserveanti-
biotika spalten können und damit eine
Resistenz verursachen. Zumeist han-
delt es sich dabei um Enterobakterien,
die gegen die Reserveantibiotika Imipe-
nem und Meropenem resistent sind. In
Italien und Griechenland sind die Re-
sistenzen gegenüber den Reserveanti-
biotika bereits extrem hoch (7). In der
Schweiz hat sich die Zahl der Carba-
penemasen zwischen 2013 und 2016
mehr als verdoppelt, und es wird be-
fürchtet, dass die Fälle weiter zuneh-
men. «Das bedeutet: Wenn wir jetzt
nichts unternehmen, könnte das Szena-
rio eintreten, dass wir in zehn Jahren in
gewissen Fällen über keine wirksamen
Antibiotika mehr verfügen», gab Hilty
zu bedenken.
O
Abbildung 1: Zusammenhang zwischen Chinolonverschreibungen und dem Auftreten von Resistenzen bei E. coli (Quelle: nach [3]) (DDD: Tagesdosis [defined daily dose]) Rauten: normale Chinolonverordnungen (präinterventionell) Quadrate: Chinolonrestriktion (interventionelle Periode) Dreiecke: erneute Zunahme der Chinolonverordnungen (postinterventionell)
ESBL-positiv
Indien
ChinaThailand VietnamSingapur
KoreHaongkonPghilippinen
TaiwAanustralieNneuseelanAdP
t gesam
Abbildung 2: ESBL-(«extended-spectrum -lactamase»-)Prävalenzen im asiatisch-pazifischen Raum (AP) (Quelle: nach [6])
Die Zunahme von ESBL ist nicht allein auf Europa beschränkt, sondern stellt ein globales Problem dar. Besonders hohe Prävalenzen werden im asiatischpazifischen Raum erreicht. Wie eine Untersuchung gramnegativer Bakterien von intraabdominellen Infektionen in dieser Region zeigte, waren in Indien zwischen 80 und 100 Prozent der untersuchten Proben ESBL-positiv; sehr hohe Werte wurden auch in China
und Thailand erreicht (Abbildung 2) (6). Dabei wirken sich Faktoren wie die Globalisierung, eine hohe Populationsdichte, der enge Kontakt von Mensch und Tier, klimatische Veränderungen, häufige Durchfallerkrankungen sowie der unkontrollierte Verkauf beziehungsweise die Anwendung von Antibiotika günstig auf die Infektion und die Verbreitung aus. «Es könnte aber noch schlimmer kommen», sagte Hilty und
Regina Scharf
Quelle: «Antibiotikaresistenzen in der Schweiz: Was können wir tun?», 25. Oktober 2017, Labormedizinisches Zentrum Dr. Risch, Liebefeld.
Literatur: 1. Olearo F et al.: Ten years of MRSA surveillance in
Switzerland: similarities and differences with Europe. International Conference on Prevention and Infection Control (ICPIC 2015) Geneva, Switzerland, 16–19 June 2015. 2. Kahlmeter G et al.: Non-hospital antimicrobial usage and resistance in community-acquired Escherichia coli urinary tract infection. J Antimicrob Chemother 2003; 52(6): 1005–1010.
3. Gottesman BS et a.: Impact of quinolone restriction on resistance patterns of Escherichia coli isolated from urine by culture in a community setting. Clin Infect Dis 2009; 49(6): 869–875.
4. Geser N et al.: Occurrence and characteristics of extended-spectrum -lactamase (ESBL) producing Enterobacteriaceae in food producing animals, minced meat and raw milk. BMC Vet Res 2012; 8: 21.
5. Seiffert S et al.: High prevalence of extended-spectrum-cephalosporin-resistant Enterobacteriaceae in poultry meat in Switzerland: emergence of CMY-2- and VEB-6-possessing Proteus mirabilis. Antimicrob Agents Chemother 2013; 57(12): 6406–6408.
6. Hawser SP et al.: Emergence of high levels of extended-spectrum-beta-lactamase-producing gram-negative bacilli in the Asia-Pacific region: data from the Study for Monitoring Antimicrobial Resistance Trends (SMART) program, 2007. Antimicrob Agents Chemother 2009; 53(8): 3280–3284.
7. Albiger B et al.: Carbapenemase-producing Enterobacteriaceae in Europe: assessment by national experts from 38 countries. Eurosurveillance 2015; Volume 20, Issue 45, 12 Nov/2015.
ARS MEDICI 24 I 2017
1137