Transkript
FORTBILDUNG
Neue Medikamente zur Behandlung von Prostatakrebs
Zur Behandlung des metastasierten Prostatakarzinoms
stehen neben Docetaxel mittlerweile auch neuere Substan-
zen mit anderen Wirkmechanismen zur Verfügung. Da die
optimale Therapiesequenz bis anhin nicht bekannt ist,
wird eine individuelle Vorgehensweise bei der Auswahl
geeigneter Medikamente empfohlen.
BJU International
Bei Prostatakrebs wird im ersten Behandlungsschritt eine medikamentöse oder chirurgische Androgendeprivation (ADT) vorgenommen. Allerdings kommt es bei den meisten Patienten mit der Zeit zu einer Kastrationsresistenz und einer Progression zum metastasierten kastrationsresistenten Prostatakarzinom (mCRPC). Dieses Stadium ist mit einer ungünstigen Prognose verbunden. Bis vor wenigen Jahren hat die amerikanische Food and Drug Administration (FDA) nur das Taxan Docetaxel (Taxotere® und Generika) zur Behandlung des metastasierten Prostatakarzinoms zugelassen. Mit der Zeit entwickeln jedoch alle Patienten eine Resistenz gegen das Medikament oder brechen die Behandlung aufgrund von Toxizitäten ab. Inzwischen stehen jetzt auch neuere Wirkstoffe wie Cabazitaxel (Jevtana®), Abirateronacetat (Zytiga®), Enzalutamid (Xtandi®),
Radium 223 (Xofigo®) oder Sipuleucel-T (nicht im AK der Schweiz) zur Verfügung. In einem Literatur-Review haben Julia Corfield von der Universität Melbourne (Australien) und ihre Arbeitsgruppe den Wissensstand zu diesen Substanzen zusammengefasst und diskutieren die Anwendungsempfehlungen aktueller Leitlinien.
Chemotherapie
Docetaxel Seit 2004 ist Docetaxel das wichtigste Chemotherapeutikum zur Behandlung des mCRPC. Das Taxan bewirkt einen Stillstand des Zellzyklus und hemmt die Zellproliferation. In der Studie TAX 327 (1006 Patienten) war Docetaxel mit einem um 2,4 Monate längeren Gesamtüberleben (OS) im Vergleich zu Mitoxantron (Novantron® und Generika) plus Prednison (z.B. Prednison Galepharm; Lodotra®) verbunden (Hazard Ratio [HR]: 0,76; 95%-Konfidenzintervall [KI]: 0,62–0,94). In der Studie SWOG 9916 wurde bei einer vergleichbaren Population ein ähnlicher Überlebensvorteil beobachtet. Das Gesamtüberleben betrug unter Docetaxel in Kombination mit Estramustin (Estracyt®) 17,5 Monate, unter der Kontrollsubstanz Mitoxantron lag es bei 15,6 Monaten (HR: 0,80; 95%-KI: 0,67–0,97). Als häufigste Nebenwirkungen wurden in beiden Studien Fatigue, Übelkeit, Erbrechen, Alopezie, Diarrhö, Veränderungen der Nägel, sensorische Neuropathien und Anorexie sowie Geschmacksstörungen und Stomatitis beobachtet.
MERKSÄTZE
O Die ADT ist bei einem Prostatakarzinom die erste Behandlungsmassnahme.
O Als Chemotherapeutika stehen Docetaxel und Cabazitaxel zur Verfügung.
O Abirateronacetat und Enzalutamid hemmen die Androgensynthese.
O Radium 223 ist für CRPC-Patienten mit ausschliesslicher Knochenmetastasierung geeignet.
O Das Immuntherapeutikum Sipuleucel-T ist eine Option für Männer mit asymptomatischem oder wenig symptomatischem mCRPC.
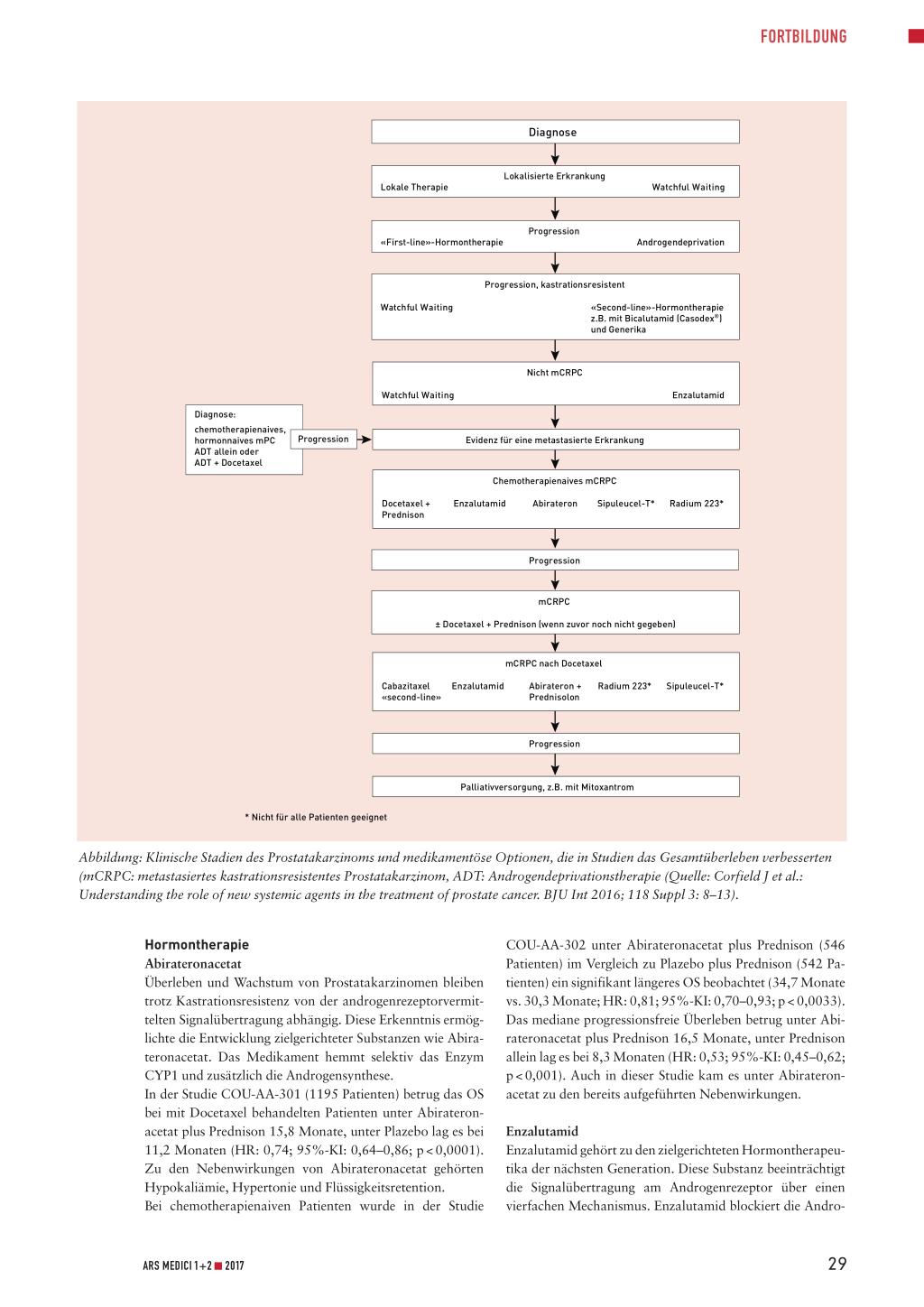
Cabazitaxel Nach einem Fehlschlag mit Docetaxel steht Cabazitaxel als Second-line-Option zur Verfügung. Allerdings ist diese Substanz mit erheblichen Nebenwirkungen verbunden. Bei Cabazitaxel handelt es sich um ein semisynthetisches Taxan, das – ähnlich wie Docetaxel – einen Zellzyklusarrest und eine Hemmung der Zellproliferation verursacht. In der Phase-IIIStudie TROPIC war Cabazitaxel bei Männern, deren mCRPC während oder nach einer Docetaxeltherapie fortgeschritten war, mit einem medianen Gesamtüberleben von 15,1 Monaten verbunden. In der Kontrollgruppe betrug das OS unter Mitoxantron 12,7 Monate. Des Weiteren wurde unter Cabazitaxel im Vergleich zur Kontrollgruppe eine Reduzierung des relativen Todesrisikos um 30 Prozent beobachtet (HR: 0,70; 95%-KI: 0,59–0,83; p < 0,0001). Am häufigsten war Cabazitaxel mit hämatologischen Nebenwirkungen wie Neutropenie, Leukopenie oder Anämie verbunden. Zu anderen unerwünschten Wirkungen gehörten Diarrhö, Fatigue und Übelkeit. 28 ARS MEDICI 1+2 I 2017 FORTBILDUNG Diagnose Lokale Therapie Lokalisierte Erkrankung Watchful Waiting «First-line»-Hormontherapie Progression Androgendeprivation Watchful Waiting Progression, kastrationsresistent «Second-line»-Hormontherapie z.B. mit Bicalutamid (Casodex®) und Generika Diagnose: chemotherapienaives, hormonnaives mPC ADT allein oder ADT + Docetaxel Progression Watchful Waiting Nicht mCRPC Enzalutamid Evidenz für eine metastasierte Erkrankung Docetaxel + Prednison Chemotherapienaives mCRPC Enzalutamid Abirateron Sipuleucel-T* Radium 223* Progression mCRPC ± Docetaxel + Prednison (wenn zuvor noch nicht gegeben) mCRPC nach Docetaxel Cabazitaxel Enzalutamid «second-line» Abirateron + Radium 223* Sipuleucel-T* Prednisolon Progression * Nicht für alle Patienten geeignet Palliativversorgung, z.B. mit Mitoxantrom Abbildung: Klinische Stadien des Prostatakarzinoms und medikamentöse Optionen, die in Studien das Gesamtüberleben verbesserten (mCRPC: metastasiertes kastrationsresistentes Prostatakarzinom, ADT: Androgendeprivationstherapie (Quelle: Corfield J et al.: Understanding the role of new systemic agents in the treatment of prostate cancer. BJU Int 2016; 118 Suppl 3: 8–13). Hormontherapie Abirateronacetat Überleben und Wachstum von Prostatakarzinomen bleiben trotz Kastrationsresistenz von der androgenrezeptorvermittelten Signalübertragung abhängig. Diese Erkenntnis ermöglichte die Entwicklung zielgerichteter Substanzen wie Abirateronacetat. Das Medikament hemmt selektiv das Enzym CYP1 und zusätzlich die Androgensynthese. In der Studie COU-AA-301 (1195 Patienten) betrug das OS bei mit Docetaxel behandelten Patienten unter Abirateronacetat plus Prednison 15,8 Monate, unter Plazebo lag es bei 11,2 Monaten (HR: 0,74; 95%-KI: 0,64–0,86; p < 0,0001). Zu den Nebenwirkungen von Abirateronacetat gehörten Hypokaliämie, Hypertonie und Flüssigkeitsretention. Bei chemotherapienaiven Patienten wurde in der Studie COU-AA-302 unter Abirateronacetat plus Prednison (546 Patienten) im Vergleich zu Plazebo plus Prednison (542 Patienten) ein signifikant längeres OS beobachtet (34,7 Monate vs. 30,3 Monate; HR: 0,81; 95%-KI: 0,70–0,93; p < 0,0033). Das mediane progressionsfreie Überleben betrug unter Abirateronacetat plus Prednison 16,5 Monate, unter Prednison allein lag es bei 8,3 Monaten (HR: 0,53; 95%-KI: 0,45–0,62; p < 0,001). Auch in dieser Studie kam es unter Abirateronacetat zu den bereits aufgeführten Nebenwirkungen. Enzalutamid Enzalutamid gehört zu den zielgerichteten Hormontherapeutika der nächsten Generation. Diese Substanz beeinträchtigt die Signalübertragung am Androgenrezeptor über einen vierfachen Mechanismus. Enzalutamid blockiert die Andro- ARS MEDICI 1+2 I 2017 29 FORTBILDUNG genrezeptorinteraktion, inhibiert die Translokation des Androgenrezeptors zum Nukleus, verhindert die Bindung des Androgenrezeptors an die DNA und hemmt die Rekrutierung von Koaktivatoren sowie die rezeptorvermittelte DNA-Transkription. Enzalutamid unterbindet die Signaltransduktion nicht über das Enzym CYP17, sondern über eine direkte Bindung an den Androgenrezeptor. Dadurch wird ein zusätzlicher Nutzen erzielt, weil auf die Zugabe von Kortikosteroiden verzichtet werden kann. In der Studie AFFIRM konnte das OS bei Patienten, die bereits Docetaxel erhalten hatten, mit Enzalutamid (800 Patienten) im Vergleich zu Plazebo (399 Patienten) um median 4,8 Monate verlängert werden (18,4 vs. 13,6 Monate; HR: 0,63, 95%-KI: 0,53–0,75; p < 0,001). Als unerwünschte Wirkungen wurden Fatigue, Diarrhö, Hitzewallungen, muskuloskelettale Schmerzen und Kopfschmerzen beobachtet. An der Studie PREVAIL nahmen 1680 chemotherapienaive Patienten teil. Hier betrug das mediane OS unter Enzalutamid 32,4 Monate und unter Plazebo 30,2 Monate. Enzalutamid senkte im Vergleich zu Plazebo das Risiko für eine radiografische Progression oder den Tod um 81 Prozent (HR: 0,19; 95%-KI: 0,15–0,23; p < 0,001). Zudem verzögerte Enzalutamid im Vergleich zu Plazebo die Zeit bis zur Chemotherapie um 17 Monate und senkte das Risiko für den Tod um 29 Prozent (HR: 0,71; 95%-KI: 0,60–0,84; p < 0,001). Die häufigsten Nebenwirkungen waren Fatigue und Hypertonie. Radiotherapie – Radium 223 Mehr als 90 Prozent aller mCRPC-Patienten sind von Knochenmetastasen betroffen. Bei Radium 223 handelt es sich um ein Kalziummimetikum, das vorwiegend in neu gebildete Knochenmasse in der Umgebung von Knochenmetastasen eingelagert wird. In der Phase-III-Studie ALSYMPCA (921 Patienten) wurde mit Radium 223 bei CRPC-Patienten, die Knochenmetastasen, jedoch keine viszerale Erkrankung aufwiesen, ein signifikant längeres OS im Vergleich zu Plazebo erreicht (14,9 vs. 11,3 Monate; HR: 0,70; 95%-KI: 0,58–0,83; p < 0,0001). Das Radiotherapeutikum wurde gut vertragen. Die Raten der Myelosuppression und anderer unerwünschter Ereignisse waren gering. Im Zusammenhang mit anderen knochenspezifischen Medikamenten wie Strontium (Metastron®, in der Schweiz nicht mehr erhältlich), Samarium (Quadramet®), Zoledronsäure (Zometa®, Aclasta® und Generika) oder Denosumab Prolia®, Xgeva®) wurden bis anhin keine Überlebensvorteile beobachtet. Immuntherapie – Sipuleucel-T Das Immuntherapeutikum Sipuleucel-T stimuliert die T-ZellImmunität gegen die prostataspezifische saure Phosphatase. Mit Sipuleucel-T wurde ein medianer Überlebensvorteil von 4,1 Monaten im Vergleich zu Plazebo erzielt (HR: 1,70; 95%-KI: 1,13–2,56; p < 0,01). Die plazebokontrollierte Phase-III-Studie IMPACT evaluierte Sipuleucel-T bei 512 Patienten ohne viszerale Metastasen, von denen die meisten zuvor Docetaxel erhalten hatten. In IMPACT reduzierte Sipuleucel-T das relative Risiko für den Tod um 22 Prozent (HR: 0,78; 95%-KI: 0,61–0,98; p < 0,03). Sipuleucel-T wurde zwar gut vertragen, es kam jedoch häufiger als unter Plazebo zu Fieber, Krämpfen und Tremor. Sipuleucel-T wurde von der FDA für Männer mit gering symptomatischem oder asymptomatischem mCRPC zugelassen. Anwendungsempfehlungen in Leitlinien Die Auswahl eines geeigneten Medikaments richtet sich nach dem Stadium der Erkrankung sowie nach den Symptomen, dem Performancestatus und der vorherigen Behandlung mit Docetaxel (Abbildung). Die American Urological Association (AUA) gibt in ihrer Leitlinie zur Behandlung des kastrationsresistenten Prostatakarzinoms Empfehlungen für «Indexpatienten», die häufig vorkommende Stadien und Krankheitsbilder repräsentieren. Für mCRPC-Patienten mit gutem Performancestatus ohne Docetaxelvorbehandlung empfehlen die AUA-Experten Abirateron plus Prednison, Enzalutamid oder Docetaxel unabhängig davon, ob Symptome vorhanden sind oder nicht. Abirateron oder Enzalutamid kann chemotherapienaiven mCRPC-Patienten mit schlechtem Performancestatus angeboten werden, die Docetaxel nicht vertragen. Für mCRPC-Patienten mit gutem Performancestatus, die bereits Docetaxel erhalten haben, empfiehlt die AUA ebenfalls Abirateron plus Prednison, Enzalutamid oder Cabazitaxel als Optionen der ersten Wahl. Sipuleucel-T kann als Secondline-Option für nicht symptomatische mCRPC-Patienten in Betracht gezogen werden. Patienten mit schlechtem Performancestatus und vorheriger Docetaxeltherapie sollten eine palliative Versorgung erhalten. Bei Knochenmetastasen kann Radium 223 angeboten werden, sofern keine viszeralen Metastasen vorliegen. Die European Association of Urology (EAU) kommt im Gegensatz zu den amerikanischen Experten zum Schluss, dass keine eindeutigen Empfehlungen bezüglich des am besten wirksamen Medikaments zur sekundären Behandlung gegeben werden können, und formuliert die Empfehlungen daher eher allgemein. In den EAU-Leitlinien werden Abirateronacetat und Enzalutamid nach Versagen der Androgendeprivation als geeignete Optionen für asymptomatische Patienten und Männer mit gering ausgeprägter Symptomatik erachtet. Männer mit einem Rezidiv nach Docetaxel können eine Second-line-Behandlung mit Cabazitaxel, Abirateronacetat oder Enzalutamid erhalten. Bei Patienten mit symptomatischen Knochenmetastasen, deren Erkrankung nach Docetaxel fortschreitet oder die nicht mit Docetaxel behandelt werden können, kann Radium 223 angewendet werden. Optimale Sequenz nicht bekannt Die Review-Autoren kommen zum Ergebnis, dass die opti- male Applikationsreihenfolge der verfügbaren Medikamente bis anhin nicht bekannt ist und sich möglicherweise von Pa- tient zu Patient unterscheidet. Die Auswahl einer geeigneten Substanz sollte ihrer Ansicht nach daher individuell vorge- nommen werden. O Petra Stölting Interessenlage: Die Autoren der referierten Studie erklären, dass keine Interessenkonflikte vorliegen. 30 ARS MEDICI 1+2 I 2017