Transkript
FORTBILDUNG
Was reizt die Haut?
Kontaktdermatitis erkennen und behandeln
Eine Kontaktdermatitis wird meist durch chemische oder physikalische Substanzen und weniger häufig durch Allergene ausgelöst. Die Diagnose erfolgt anhand klinischer Merkmale und mithilfe von Patch-Tests. Zur Behandlung stehen topische und systemische Medikamente zur Verfügung.
British Medical Journal
Wer bekommt eine Kontaktdermatitis?
Grundsätzlich kann die Kontaktdermatitis bei allen Personen auftreten. Bei Personen mit Neurodermatitis liegt jedoch aufgrund der gestörten Hautbarrierefunktion ein erhöhtes Risiko für eine irritative Kontaktdermatitis vor. Zu den Berufen mit dem höchsten Risiko für eine Kontaktdermatitis gehören Floristen, Friseure, Kosmetiker, Köche, Metallarbeiter und andere Handwerksberufe. Bei Beschäftigten im Gesundheitswesen kommt es wahrscheinlich aufgrund des vielen Händewaschens häufiger zu einer Kontaktdermatitis.
Bei etwa 90 Prozent aller beruflich bedingten Hauterkrankungen handelt es sich um eine Kontaktdermatitis. Sie kann durch eine hautreizende Substanz oder ein Allergen ausgelöst werden. Am häufigsten wird die irritative Kontaktdermatitis beobachtet (80%). Sie ist durch eine nicht immunologische entzündliche Reaktion infolge einer Hautschädigung durch chemische oder physikalische Substanzen gekennzeichnet. Zu den häufigsten Irritanzien gehören Seifen, Reinigungsmittel, Lösungsmittel, Schneideöle und Nahrungsbestandteile. Die allergische Kontaktdermatitis umfasst etwa 20 Prozent aller Fälle und tritt nur bei bereits sensibilisierten Personen auf. Die erneute Exposition gegenüber dem Allergen resultiert typischerweise innerhalb von 48 Stunden in einer immunologisch-entzündlichen Hautreaktion. Wie unterscheidet sich die Kontaktdermatitis von der atopischen Dermatitis? Bei der atopischen Dermatitis handelt es sich um eine endogene entzündliche Hauterkrankung, während die Kontaktdermatitis durch exogene Faktoren verursacht wird. Beide Formen sind manchmal schwer zu unterscheiden und können zudem gemeinsam auftreten (Tabelle 1).
MERKSÄTZE
O Bei der Kontaktdermatitis handelt es sich um entzündliche Hautveränderungen, die durch externe Substanzen verursacht werden.
O Man unterscheidet die irritative und die allergische Kontaktdermatitis.
O Die effektivste Behandlung besteht in der konsequenten Vermeidung der auslösenden Stoffe.
Wie wird die Kontaktdermatitis diagnostiziert?
Bei manchen Patienten sind bereits aus der Anamnese Irritanzien oder Allergene bekannt. Ansonsten sollte der Arzt nach den Symptomen, dem Krankheitsverlauf und familiären Atopien fragen und sich nach Haarfärbemitteln, Kosmetika, Schmuck, Hautpflegeprodukten und Medikamenten erkundigen. Beruflich bedingte Ursachen können vermutet werden, wenn sich die Symptome im Urlaub bessern. Zu den klinischen Kennzeichen der akuten Kontaktdermatitis gehören Juckreiz, Erytheme, Hauttrockenheit und schuppende Haut. Meist beschränkt sich die Kontaktdermatitis auf den direkt betroffenen Hautbereich. Am häufigsten sind die Hände, das Gesicht, die Augenlider, der Nacken, die Kopfhaut, die Achseln, die Beine und die Füsse oder der Anogenitalbereich betroffen. Eine durch Sonnenlicht oder Luftschadstoffe (Staub, Sprays, Pollen oder flüchtige Chemikalien) ausgelöste Kontaktdermatitis betrifft die exponierten Hautbereiche.
In welchen Fällen sind Patch-Tests von Nutzen?
Patch-Tests gelten als Goldstandard zur Diagnose der allergischen Kontaktdermatitis. Die irritative Kontaktdermatitis wird bei negativen Patch-Tests als Ausschlussdiagnose gestellt. Ein Patch-Test sollte bei einem Verdacht auf eine allergische Kontaktallergie ohne eindeutige Diagnose oder bei einer vermutlich beruflich bedingten Dermatitis in Betracht gezogen werden. Bei Untersuchungen im Hinblick auf Nahrungsmittelallergien gehören Patch-Tests nicht zur Routineuntersuchung. Zu den potenziellen Komplikationen im Zusammenhang mit Patch-Tests gehört die Reaktivierung einer atopischen Dermatitis. Gelegentlich treten dabei auch neue allergische Überempfindlichkeiten auf. In seltenen Fällen kann es zu schweren Hautreaktionen mit Narbenbildung und in Einzelfällen auch zur Anaphylaxie kommen.
938
ARS MEDICI 20 I 2016
FORTBILDUNG
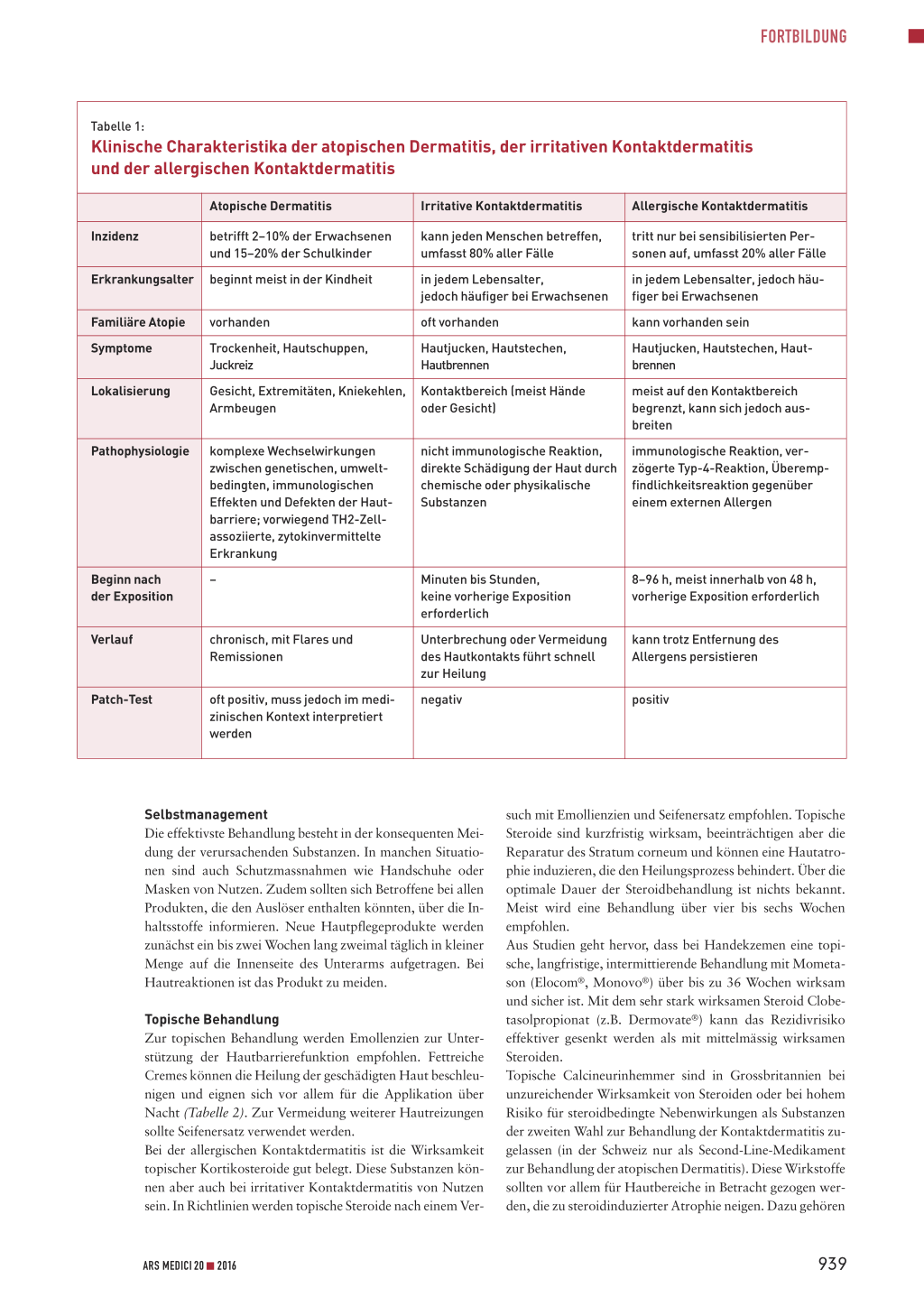
Tabelle 1:
Klinische Charakteristika der atopischen Dermatitis, der irritativen Kontaktdermatitis und der allergischen Kontaktdermatitis
Atopische Dermatitis
Irritative Kontaktdermatitis
Allergische Kontaktdermatitis
Inzidenz
betrifft 2–10% der Erwachsenen und 15–20% der Schulkinder
kann jeden Menschen betreffen, umfasst 80% aller Fälle
tritt nur bei sensibilisierten Personen auf, umfasst 20% aller Fälle
Erkrankungsalter beginnt meist in der Kindheit
in jedem Lebensalter,
in jedem Lebensalter, jedoch häu-
jedoch häufiger bei Erwachsenen figer bei Erwachsenen
Familiäre Atopie vorhanden
oft vorhanden
kann vorhanden sein
Symptome
Trockenheit, Hautschuppen, Juckreiz
Hautjucken, Hautstechen, Hautbrennen
Hautjucken, Hautstechen, Hautbrennen
Lokalisierung
Gesicht, Extremitäten, Kniekehlen, Kontaktbereich (meist Hände
Armbeugen
oder Gesicht)
meist auf den Kontaktbereich begrenzt, kann sich jedoch ausbreiten
Pathophysiologie
komplexe Wechselwirkungen zwischen genetischen, umweltbedingten, immunologischen Effekten und Defekten der Hautbarriere; vorwiegend TH2-Zellassoziierte, zytokinvermittelte Erkrankung
nicht immunologische Reaktion, direkte Schädigung der Haut durch chemische oder physikalische Substanzen
immunologische Reaktion, verzögerte Typ-4-Reaktion, Überempfindlichkeitsreaktion gegenüber einem externen Allergen
Beginn nach der Exposition
–
Minuten bis Stunden, keine vorherige Exposition erforderlich
8–96 h, meist innerhalb von 48 h, vorherige Exposition erforderlich
Verlauf
chronisch, mit Flares und Remissionen
Unterbrechung oder Vermeidung des Hautkontakts führt schnell zur Heilung
kann trotz Entfernung des Allergens persistieren
Patch-Test
oft positiv, muss jedoch im medizinischen Kontext interpretiert werden
negativ
positiv
Selbstmanagement
Die effektivste Behandlung besteht in der konsequenten Meidung der verursachenden Substanzen. In manchen Situationen sind auch Schutzmassnahmen wie Handschuhe oder Masken von Nutzen. Zudem sollten sich Betroffene bei allen Produkten, die den Auslöser enthalten könnten, über die Inhaltsstoffe informieren. Neue Hautpflegeprodukte werden zunächst ein bis zwei Wochen lang zweimal täglich in kleiner Menge auf die Innenseite des Unterarms aufgetragen. Bei Hautreaktionen ist das Produkt zu meiden.
Topische Behandlung
Zur topischen Behandlung werden Emollenzien zur Unterstützung der Hautbarrierefunktion empfohlen. Fettreiche Cremes können die Heilung der geschädigten Haut beschleunigen und eignen sich vor allem für die Applikation über Nacht (Tabelle 2). Zur Vermeidung weiterer Hautreizungen sollte Seifenersatz verwendet werden. Bei der allergischen Kontaktdermatitis ist die Wirksamkeit topischer Kortikosteroide gut belegt. Diese Substanzen können aber auch bei irritativer Kontaktdermatitis von Nutzen sein. In Richtlinien werden topische Steroide nach einem Ver-
such mit Emollienzien und Seifenersatz empfohlen. Topische Steroide sind kurzfristig wirksam, beeinträchtigen aber die Reparatur des Stratum corneum und können eine Hautatrophie induzieren, die den Heilungsprozess behindert. Über die optimale Dauer der Steroidbehandlung ist nichts bekannt. Meist wird eine Behandlung über vier bis sechs Wochen empfohlen. Aus Studien geht hervor, dass bei Handekzemen eine topische, langfristige, intermittierende Behandlung mit Mometason (Elocom®, Monovo®) über bis zu 36 Wochen wirksam und sicher ist. Mit dem sehr stark wirksamen Steroid Clobetasolpropionat (z.B. Dermovate®) kann das Rezidivrisiko effektiver gesenkt werden als mit mittelmässig wirksamen Steroiden. Topische Calcineurinhemmer sind in Grossbritannien bei unzureichender Wirksamkeit von Steroiden oder bei hohem Risiko für steroidbedingte Nebenwirkungen als Substanzen der zweiten Wahl zur Behandlung der Kontaktdermatitis zugelassen (in der Schweiz nur als Second-Line-Medikament zur Behandlung der atopischen Dermatitis). Diese Wirkstoffe sollten vor allem für Hautbereiche in Betracht gezogen werden, die zu steroidinduzierter Atrophie neigen. Dazu gehören
ARS MEDICI 20 I 2016
939
FORTBILDUNG
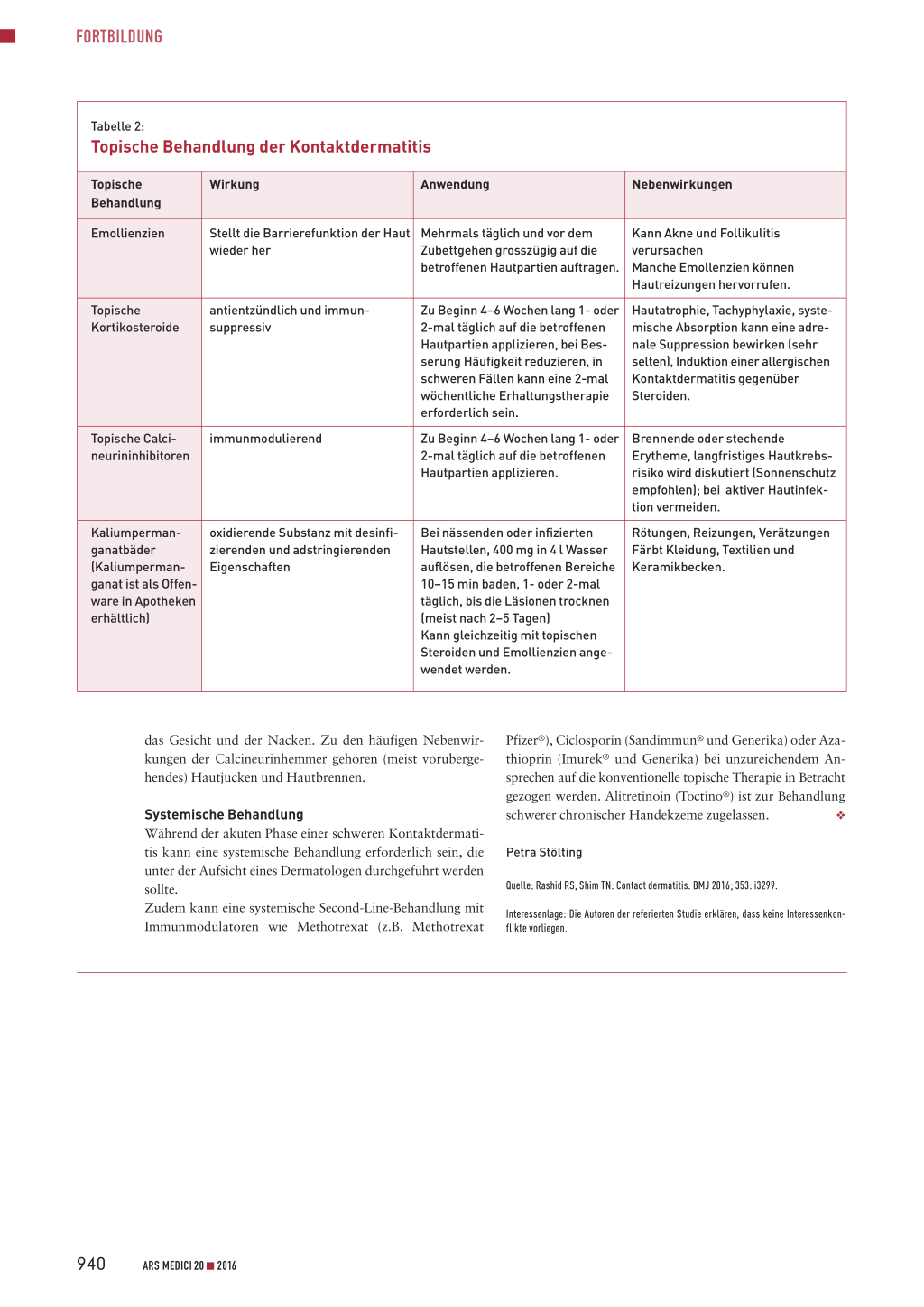
Tabelle 2:
Topische Behandlung der Kontaktdermatitis
Topische Behandlung
Wirkung
Anwendung
Nebenwirkungen
Emollienzien
Stellt die Barrierefunktion der Haut wieder her
Mehrmals täglich und vor dem Zubettgehen grosszügig auf die betroffenen Hautpartien auftragen.
Kann Akne und Follikulitis verursachen Manche Emollenzien können Hautreizungen hervorrufen.
Topische Kortikosteroide
antientzündlich und immunsuppressiv
Zu Beginn 4–6 Wochen lang 1- oder 2-mal täglich auf die betroffenen Hautpartien applizieren, bei Besserung Häufigkeit reduzieren, in schweren Fällen kann eine 2-mal wöchentliche Erhaltungstherapie erforderlich sein.
Hautatrophie, Tachyphylaxie, systemische Absorption kann eine adrenale Suppression bewirken (sehr selten), Induktion einer allergischen Kontaktdermatitis gegenüber Steroiden.
Topische Calci- immunmodulierend neurininhibitoren
Zu Beginn 4–6 Wochen lang 1- oder 2-mal täglich auf die betroffenen Hautpartien applizieren.
Brennende oder stechende Erytheme, langfristiges Hautkrebsrisiko wird diskutiert (Sonnenschutz empfohlen); bei aktiver Hautinfektion vermeiden.
Kaliumpermanganatbäder (Kaliumpermanganat ist als Offenware in Apotheken erhältlich)
oxidierende Substanz mit desinfizierenden und adstringierenden Eigenschaften
Bei nässenden oder infizierten Hautstellen, 400 mg in 4 l Wasser auflösen, die betroffenen Bereiche 10–15 min baden, 1- oder 2-mal täglich, bis die Läsionen trocknen (meist nach 2–5 Tagen) Kann gleichzeitig mit topischen Steroiden und Emollienzien angewendet werden.
Rötungen, Reizungen, Verätzungen Färbt Kleidung, Textilien und Keramikbecken.
das Gesicht und der Nacken. Zu den häufigen Nebenwirkungen der Calcineurinhemmer gehören (meist vorübergehendes) Hautjucken und Hautbrennen.
Systemische Behandlung Während der akuten Phase einer schweren Kontaktdermatitis kann eine systemische Behandlung erforderlich sein, die unter der Aufsicht eines Dermatologen durchgeführt werden sollte. Zudem kann eine systemische Second-Line-Behandlung mit Immunmodulatoren wie Methotrexat (z.B. Methotrexat
Pfizer®), Ciclosporin (Sandimmun® und Generika) oder Aza-
thioprin (Imurek® und Generika) bei unzureichendem An-
sprechen auf die konventionelle topische Therapie in Betracht
gezogen werden. Alitretinoin (Toctino®) ist zur Behandlung
schwerer chronischer Handekzeme zugelassen.
O
Petra Stölting
Quelle: Rashid RS, Shim TN: Contact dermatitis. BMJ 2016; 353: i3299.
Interessenlage: Die Autoren der referierten Studie erklären, dass keine Interessenkonflikte vorliegen.
940
ARS MEDICI 20 I 2016