Transkript
BERICHT
«Happy spitter» oder GERD?
Gastroösophagealer Reflux bei Kindern
Im ersten Lebensjahr ist gastroösophagealer Reflux häufig und meist nicht eine sichere GERD-Diagnose erlauben
therapiebedürftig. Anders sieht es bei älteren Kindern oder bei gastroösophagealer Refluxkrankheit (GERD) aus. An der PaedArt in Basel informierten Dr. med. Marc Sidler und Dr. med. Martina Frech-Dörfler über diagnostische
würde. Etwas anders sieht es bei älteren Kindern (≥ 8 Jahre) und Adoleszenten aus. Bei ihnen könnten Anamnese und klinische Untersuchung eventuell aus-
und therapeutische Optionen bei gastroösophagealem Reflux im Säuglings- reichen, um GERD zu diagnostizieren,
und Kindesalter.
insbesondere wenn das klassische Sym-
ptom Sodbrennen vorliege, erläuterte
Renate Bonifer
Sidler. Die Endoskopie ermöglicht den Ausschluss anderer Schleimhautpatho-
logien (z.B. eosinophile Ösophagitis)
Gastroösophagealer Reflux kommt bei eine Obstruktion im Gastrointestinal- und die sichere Diagnose einer Reflux-
gesunden Säuglingen 3- bis 5-mal pro trakt (Pylorusstenose, Fremdkörper ösophagitis, aber «auch wenn wir
Stunde beziehungsweise mehr als 30- etc.), neurologische Störungen oder nichts sehen, heisst das nicht, dass der
bis 100-mal pro Tag vor; 20 bis Fehlfunktionen des Stoffwechsels ste- Patient keine Refluxkrankheit hat»,
70 Prozent der Kinder in diesem Alter cken. Diese Liste möglicher Differen- sagte Sidler. Es gibt auch eine nicht ero-
gütscheln mehr als 2-mal pro Tag. In
der Regel erreicht die Frequenz dieser
Phänome im Alter von 4 Monaten PPI sollten – wenn überhaupt – auf keinen Fall langfristig
ihren Höhepunkt. Danach sinkt die gegeben werden und sind nach höchstens drei Monaten
Prävalenz rasch, und sie liegt bei den langsam (!) auszuschleichen.
1-jährigen nur noch bei 1 bis 5 Prozent
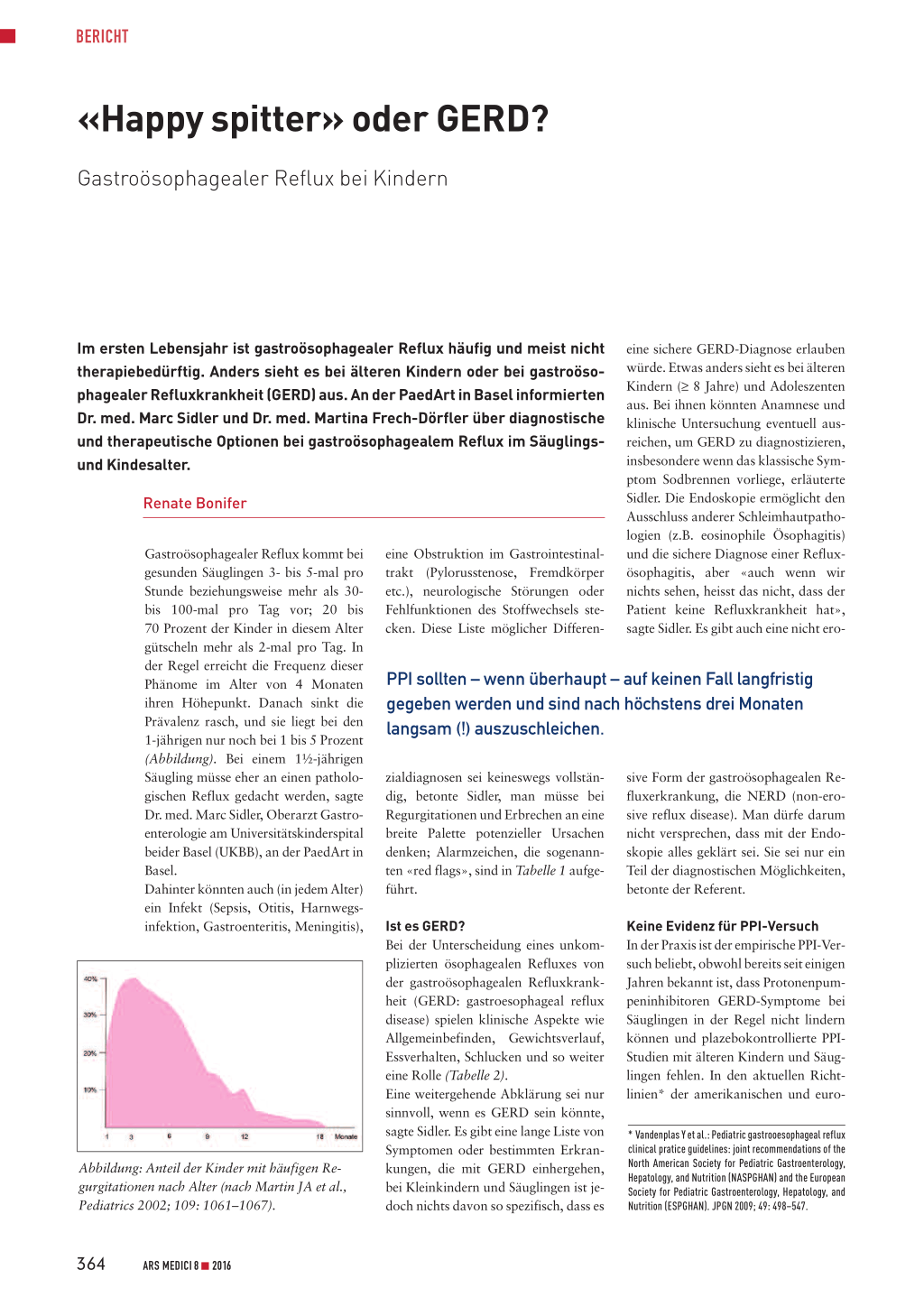
(Abbildung). Bei einem 1½-jährigen
Säugling müsse eher an einen patholo- zialdiagnosen sei keineswegs vollstän- sive Form der gastroösophagealen Re-
gischen Reflux gedacht werden, sagte dig, betonte Sidler, man müsse bei fluxerkrankung, die NERD (non-ero-
Dr. med. Marc Sidler, Oberarzt Gastro- Regurgitationen und Erbrechen an eine sive reflux disease). Man dürfe darum
enterologie am Universitätskinderspital breite Palette potenzieller Ursachen nicht versprechen, dass mit der Endo-
beider Basel (UKBB), an der PaedArt in denken; Alarmzeichen, die sogenann- skopie alles geklärt sei. Sie sei nur ein
Basel.
ten «red flags», sind in Tabelle 1 aufge- Teil der diagnostischen Möglichkeiten,
Dahinter könnten auch (in jedem Alter) führt.
betonte der Referent.
ein Infekt (Sepsis, Otitis, Harnwegs-
infektion, Gastroenteritis, Meningitis), Ist es GERD?
Keine Evidenz für PPI-Versuch
Bei der Unterscheidung eines unkom- In der Praxis ist der empirische PPI-Ver-
plizierten ösophagealen Refluxes von such beliebt, obwohl bereits seit einigen
der gastroösophagealen Refluxkrank- Jahren bekannt ist, dass Protonenpum-
heit (GERD: gastroesophageal reflux peninhibitoren GERD-Symptome bei
disease) spielen klinische Aspekte wie Säuglingen in der Regel nicht lindern
Allgemeinbefinden, Gewichtsverlauf, können und plazebokontrollierte PPI-
Essverhalten, Schlucken und so weiter Studien mit älteren Kindern und Säug-
eine Rolle (Tabelle 2).
lingen fehlen. In den aktuellen Richt-
Eine weitergehende Abklärung sei nur linien* der amerikanischen und euro-
sinnvoll, wenn es GERD sein könnte,
Abbildung: Anteil der Kinder mit häufigen Regurgitationen nach Alter (nach Martin JA et al., Pediatrics 2002; 109: 1061–1067).
sagte Sidler. Es gibt eine lange Liste von Symptomen oder bestimmten Erkrankungen, die mit GERD einhergehen, bei Kleinkindern und Säuglingen ist jedoch nichts davon so spezifisch, dass es
* Vandenplas Y et al.: Pediatric gastrooesophageal reflux clinical pratice guidelines: joint recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition (NASPGHAN) and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition (ESPGHAN). JPGN 2009; 49: 498–547.
364
ARS MEDICI 8 I 2016
BERICHT
Tabelle 1:
Alarmsymptome bei Regurgitationen und/oder Erbrechen
O biliäres Erbrechen O gastrointestinale Blutung O anhaltendes Erbrechen im Schwall O Diarrhö O Obstipation O gespanntes Abdomen O Hepatosplenomegalie O Gedeihstörung O Fieber O vorgewölbte Fontanelle O Makro-/Mikrozephalus O Krampfanfälle O Verdacht auf Stoffwechselpathologie O Syndrome (Genetik)
Quelle: Vortrag M. Sidler, PaedArt Basel 2015
bleibe nicht immer gleich. Ein Absetzversuch könne sich also immer lohnen. Falls das nicht gelinge, solle man das Kind an einen Spezialisten überweisen. Es sei jedenfalls keine Lösung, langfristig PPI zu geben, denn «Beobachtungsstudien zeigen zunehmend, dass PPI nicht nur harmlos sind», betonte der Referent. So wisse man zum Beispiel aus der Erwachsenenmedizin, dass mit langfristiger PPI-Einnahme eine höhere Rate an Clostridium-difficile-Infektionen verbunden sei. Auch gebe es Hinweise aus der Allergologie, dass die Toleranzentwicklung bei ständiger Säureblockade schlechter sei. Anders als man vielleicht noch vor zehn Jahren angenommen habe, seien Säureblocker eben doch nicht völlig harmlos. Als Alternative nannte Sidler pflanzliche Mittel wie das Iberogast®, von dem man aus Studien wisse, dass es bei funktioneller Dyspepsie genauso gut wirke wie Protonenpumpenhemmer.
päischen Fachgesellschaften erlaubt man trotzdem den PPI-Versuch bei Kindern ab 8 Jahren, aber nur für maximal 4 Wochen. Bei jüngeren Kindern und Säuglingen sollte man hingegen keine PPI geben. Völlig konsequent sind dabei jedoch noch nicht einmal die internationalen Fachgesellschaften: Wenn es um sogenannte Schreibabys geht, genehmigen sie doch einen empirischen PPI-Versuch, aber nur für 2 Wochen. Falls PPI doch helfen, solle man immer wieder versuchen, diese abzusetzen, sagte Sidler. Das Phänomen Reflux verändere sich nämlich mit der Zeit und
Vorgehen in der Praxis
Bei einem sogenannten «happy spitter», dem sonst gesunden «Speikind» ohne Alarmsymptome und in einem Alter von maximal 18 Monaten, braucht es keine weiteren Abklärungen und keine Therapie. In der Regel genügt es, einfache Massnahmen wie das Hochlagern im Liegen zu empfehlen und die Eltern zu beruhigen. Auch das Eindicken der Flaschennahrung kann hilfreich sein. Anders sieht es bei Kindern über 18 Monate aus. Bei ihnen sollte die Indikation zu weiterführenden Abklärungen (Endoskopie, Impedanz-pH-
Tabelle 2:
Unkomplizierter gastroösophagealer Reflux oder GERD?
Wahrscheinlich unkomplizierter Reflux
Gewichtsverlauf Essverhalten Schlucken Regurgitationen respiratorischer Status Verhalten Anämie
normal normal normal Milch ± sauer normal normal keine
Quelle: Vortrag M. Sidler, PaedArt Basel 2015
Möglicherweise GERD
Gedeihstörung auffällig unkoordiniert blutig, Magensaft rezidivierende Atemprobleme Irritabilität, Schmerzen möglich
Metrie, Bildgebung Magen-Darm-Passage) grosszügig gestellt werden. Das Gleiche gilt für jüngere Kinder mit rezidivierendem Erbrechen und Gedeihstörungen, falls keine Ursache dafür gefunden werden kann. Eventuell kommt ein zeitlich limitierter Versuch mit kuhmilchproteinfreier Formulaernährung für 2 Wochen infrage, wobei sich bei teilweisem Stillen auch die Mutter kuhmilchproteinfrei ernähren muss. Falls das alles nichts bringt, muss das Kind zur weiteren Abklärung an einen pädiatrischen Gastroenterologen überwiesen werden. Bei einem sonst gesunden sogenannten Schreibaby gehört Reflux nicht zu den häufigen Ursachen für das anhaltende, unerklärliche Schreien. Gängige Differenzialdiagnosen sind hier die Kuhmilchproteinallergie, die Obstipation, neurologische Störungen oder Infektionen. Auch bei diesen Kindern lohnt sich ein zeitlich limitierter Versuch mit kuhmilchproteinfreier Ernährung. Als Praxistipp nannte Sidler auf Nachfrage ein paar Tropfen Stevialösung, um die Formulaernährung etwas schmackhafter für das Kind zu machen; auch sei die Peptid-Formulanahrung meist etwas wohlschmeckender. Immer jedoch gelte, dass die Spezialnahrung nur zeitlich limitiert und «nicht ein halbes Jahr lang» gegeben werden sollte, betonte Sidler. Bei älteren Kindern (≥ 8 Jahre) mit Sodbrennen sind zunächst Lifestylemassnahmen angesagt. Des Weiteren seien Ranitidin (Zantic® und Generika) sowie Sucralfat (Ulcogant®) oder Alginate (Gaviscon®) als Bedarfsmedikation eine Option. Falls das nicht helfe, könne man 2 bis 4 Wochen lang PPI versuchen, diese aber höchstens drei Monate lang geben und dann langsam wieder ausschleichen, um einen Reboundeffekt zu vermeiden. Prokinetika wie das bereits vor Jahren vom Markt genommene Cisaprid haben übrigens keinerlei Stellenwert mehr in der Behandlung eines gastroösophagealen Refluxes.
Wann operieren?
Die drei wesentlichen Untersuchungen im Rahmen der Indikationsstellung für einen chirurgischen Eingriff wegen GERD im Kindesalter seien die Endoskopie, die Impedanz-pH-Metrie und die Bildgebung (Breischluck), erläuterte
ARS MEDICI 8 I 2016
365
BERICHT
Dr. med. Martina Frech-Dörfler, Oberärztin Kinderchirurgie am UKBB: «Nur wenn zwei dieser drei Untersuchungen entsprechende Befunde aufweisen, wird über die Indikation zu einer allfälligen Operation gesprochen.» Dass die Endoskopie nicht alle Fragen beantworten kann, hatte bereits Marc Sidler erläutert. Doch auch bei der Impedanz-pH-Metrie und dem sogenannten Breischluck sind gewisse Limitationen zu beachten. Die Impedanz-pHMetrie gibt Auskunft über sauren und nicht sauren Reflux sowie dessen Höhe im Ösophagus; Normwerte für Kinder gibt es nicht, sodass die Bewertung grenzwertiger Befunde schwierig ist. Es sei sehr wichtig, dass PPI spätestens zwei Wochen vor der Untersuchung abgesetzt würden, betonte Frech-Dörfler. Der sogenannte Breischluck liefert nur eine Momentaufnahme: «Es kommt vor, dass auch ein schwerster ösophagealer Reflux nicht bei dieser Untersuchung erfasst wird», sagte die Referentin.
Eine absolute Indikation für die Operation sind anatomische Veränderungen wie eine Hiatushernie oder ein Upsidedown-Magen. Alle weiteren Indikationen sind im Einzelfall zu diskutieren. Eine Operation komme erst nach dem 1. Lebensjahr infrage und die Indikation werde am UKBB zusammen mit den Eltern gestellt, sagte Frech-Dörfler. In der Regel erfolgen beide Operationsmethoden laparoskopisch (Fundoplicatio nach Nissen oder nach Thal); eine PEG-Sonde ist keine Kontraindikation. Ziele des Eingriffs sind eine Druckveränderung im Bereich des unteren Ösophagussphinkters und das Erreichen einer Ventilfunktion durch die Rekonstruktion des physiologischen HisWinkels**. Zu den Komplikationen gehören Verletzungen des N. vagus oder benachbarter Strukturen, Blutun-
** His-Winkel: Der Winkel zwischen Pars abdominalis des Ösophagus und Magenfundus beträgt normalerweise 50 bis 60 Grad, ab zirka 90 Grad kommt es zu gastroösophagealem Reflux.
gen sowie postoperativ die Stenose, ein
Rezidiv oder das Gas-bloat-Phänomen.
In zirka 90 Prozent der Fälle führt die
Operation zu einer deutlichen Verbes-
serung der Symptomatik. Es gebe kei-
nen statistisch signifikanten Unter-
schied zwischen der Operation nach
Nissen oder nach Thal bezüglich Säure-
exposition, Ösophagitis, Reoperations-
rate und Patientenzufriedenheit; Dys-
phagien seien nach einer Thal-Ope-
ration jedoch seltener, berichtete
Frech-Dörfler. Generell schlechtere Re-
sultate sind zu erwarten bei psychomo-
torisch retardierten Kindern und vor-
handenen Fehlbildungen (z.B. Ösopha-
gusatresie, Zwerchfellhernie).
O
Renate Bonifer
Quelle: Vortrag von Marc Sidler und Martina Frech-Dörfler: Gastroösophagealer Reflux. PaedArt, Universitätskinderspital beider Basel (UKBB) am 27. November 2015.
366
ARS MEDICI 8 I 2016