Transkript
INTERVIEW
Mit Kindern im Hochgebirge
Ein Interview mit PD Dr. med. Susi Kriemler, Zürich
Wanderungen im Gebirge gehören zu den schönsten Naturerlebnissen. Wir sprachen mit PD Dr. med. Susi Kriemler vom Institut für Epidemiologie, Biostatistik und Prävention der Universität Zürich über die wichtigsten Regeln, die vom Säugling bis zum Schulkind beim Aufenthalt in grossen Höhen zu beachten sind.
Erfahrungen bei älteren Kindern extrapolieren: 2500 Meter sind die kritische Grenze, ab der die Höhenkrankheit auftreten kann. Bis zum Beweis des Gegenteils gilt das auch für Säuglinge. Und insbesondere dürfen sie in solchen Höhen nicht schlafen, vor allem nicht im ersten Lebensjahr. Dann ist die Gefahr einer unreifen, unregelmässigen Atmung oder einer Atmung mit Atemstillständen nämlich besonders hoch. Eine Höhenwanderung mit Übernachtungen in der Höhe, wo man die Säuglinge nicht beobachten kann, ist also nicht zu empfehlen. Tageswanderungen sind hingegen kein Problem.
Frau Dr. Kriemler, darf man Säuglinge auf Trekkingtouren ins Hochgebirge überhaupt mitnehmen? PD Dr. med. Susi Kriemler: Auf eine Tageswanderung mitnehmen kann man sie schon, aber man sollte mit ihnen nicht in der Höhe übernachten. Es gibt zwar keine Daten über die Höhenkrankheit im Säuglingsalter, aber ich denke, man kann die
Aber ist nicht auch das Seilbahnfahren ein Problem für Säuglinge? Kriemler: Natürlich haben Säuglinge und kleine Kinder Mühe mit dem Druckausgleich in den Ohren. Der Druck auf die Ohren ist für die Kinder zwar schmerzhaft, aber nicht wirklich gefährlich. Insofern ist das Seilbahnfahren an sich kein Problem. Bei einem Säugling kann es helfen, wenn man das Kind beim Seilbahnfahren stillt oder ihm eine Flasche gibt, damit es schluckt und dadurch einen Druckausgleich bewirkt.
Was darf man einem Kind altersabhängig beim Wandern zumuten? Kriemler: Das ist natürlich von der Fitness und den Gewohnheiten des Kindes abhängig, aber generell gilt schon: Je jünger das Kind ist, umso weniger. Wenn Sie beispielsweise mit einem dreijährigen Kind in 4000 Meter Höhe auf einem Gletscher sind, erfordert das von dem Kind eine viel höhere Intensität körperlicher Anstrengung als von einem Erwachsenen. Darum ist das Kind viel schneller am Limit. Auf der anderen Seite erholen sich die Kinder aber auch sehr schnell. Solange das Tempo dem Kleinkind angepasst ist, kann man sich mit ihm darum ohne Weiteres ein, zwei Stunden auch in der Höhe bewegen. Beim Stichwort Kleinkinder möchte ich einen kleinen, aber praktischen Tipp nicht vergessen: Eine kleine Glocke am Schuh oder eine Pfeife in der Hosentasche hilft, kleine Entdecker rasch wiederzufinden, falls man sie trotz aller Sorgfalt einmal aus den Augen verloren haben sollte.
Was ist bezüglich der Höhenkrankheit bei Kindern zu beachten? Kriemler: Ab 2500 Metern können Erwachsene und Kinder jeden Alters an Höhenkrankheit leiden. Das Problem ist, dass Kinder unter acht Jahren nicht symptomspezifisch klagen können. Ihnen ist unwohl, sie weinen vielleicht, essen und schlafen nicht mehr richtig. Dahinter muss zwar nicht immer eine Höhenkrankheit stecken, aber weil die kleinen Kinder
722
ARS MEDICI 14/15 I 2015
Foto: fotolia – © Laure.C
INTERVIEW
Kasten:
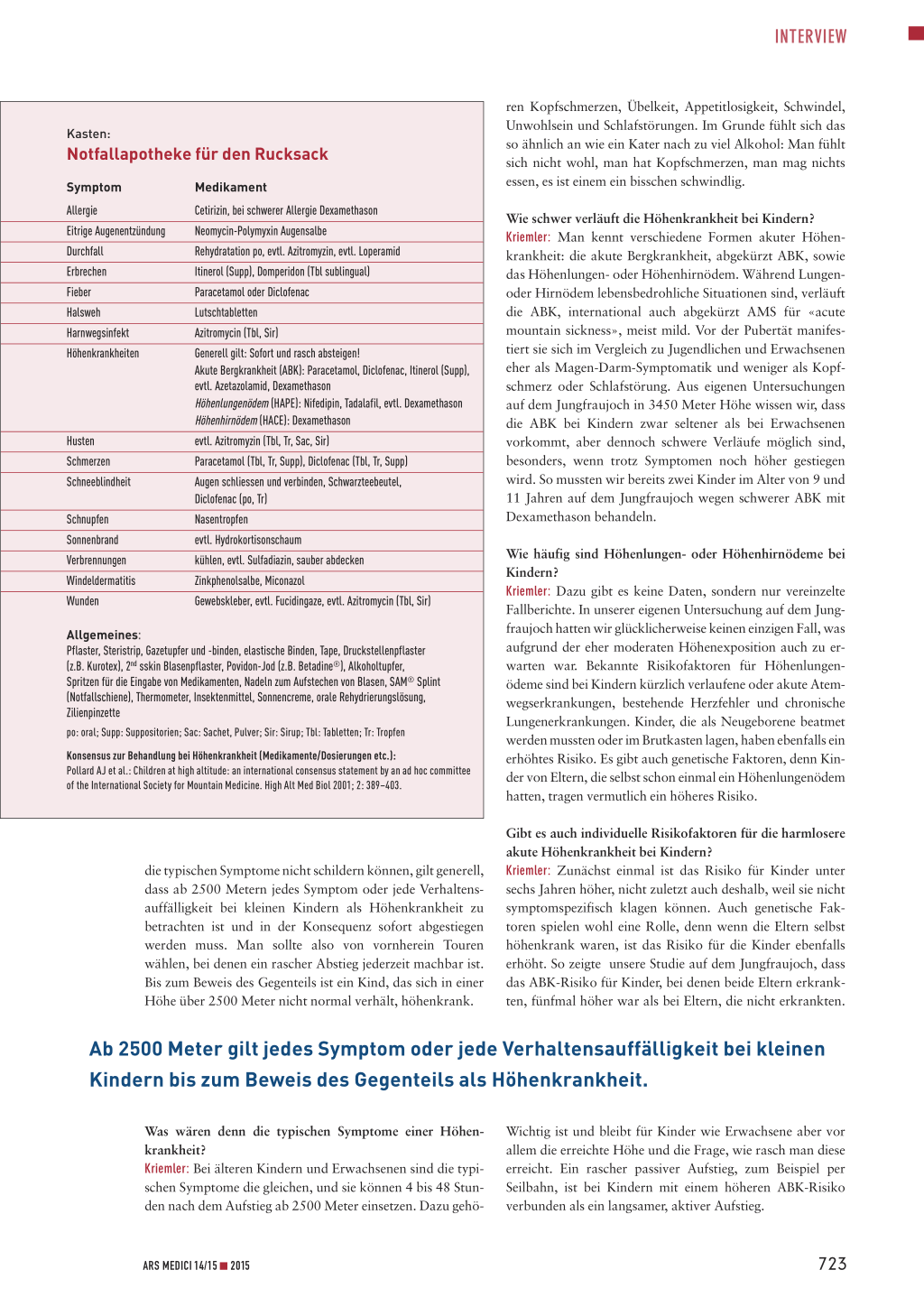
Notfallapotheke für den Rucksack
Symptom Allergie Eitrige Augenentzündung Durchfall Erbrechen Fieber Halsweh Harnwegsinfekt Höhenkrankheiten
Husten Schmerzen Schneeblindheit
Schnupfen Sonnenbrand Verbrennungen Windeldermatitis Wunden
Medikament
Cetirizin, bei schwerer Allergie Dexamethason Neomycin-Polymyxin Augensalbe Rehydratation po, evtl. Azitromyzin, evtl. Loperamid Itinerol (Supp), Domperidon (Tbl sublingual) Paracetamol oder Diclofenac Lutschtabletten Azitromycin (Tbl, Sir) Generell gilt: Sofort und rasch absteigen! Akute Bergkrankheit (ABK): Paracetamol, Diclofenac, Itinerol (Supp), evtl. Azetazolamid, Dexamethason Höhenlungenödem (HAPE): Nifedipin, Tadalafil, evtl. Dexamethason Höhenhirnödem (HACE): Dexamethason evtl. Azitromyzin (Tbl, Tr, Sac, Sir) Paracetamol (Tbl, Tr, Supp), Diclofenac (Tbl, Tr, Supp) Augen schliessen und verbinden, Schwarzteebeutel, Diclofenac (po, Tr) Nasentropfen evtl. Hydrokortisonschaum kühlen, evtl. Sulfadiazin, sauber abdecken Zinkphenolsalbe, Miconazol Gewebskleber, evtl. Fucidingaze, evtl. Azitromycin (Tbl, Sir)
Allgemeines: Pflaster, Steristrip, Gazetupfer und -binden, elastische Binden, Tape, Druckstellenpflaster (z.B. Kurotex), 2nd sskin Blasenpflaster, Povidon-Jod (z.B. Betadine®), Alkoholtupfer, Spritzen für die Eingabe von Medikamenten, Nadeln zum Aufstechen von Blasen, SAM® Splint (Notfallschiene), Thermometer, Insektenmittel, Sonnencreme, orale Rehydrierungslösung, Zilienpinzette
po: oral; Supp: Suppositorien; Sac: Sachet, Pulver; Sir: Sirup; Tbl: Tabletten; Tr: Tropfen
Konsensus zur Behandlung bei Höhenkrankheit (Medikamente/Dosierungen etc.): Pollard AJ et al.: Children at high altitude: an international consensus statement by an ad hoc committee of the International Society for Mountain Medicine. High Alt Med Biol 2001; 2: 389–403.
ren Kopfschmerzen, Übelkeit, Appetitlosigkeit, Schwindel, Unwohlsein und Schlafstörungen. Im Grunde fühlt sich das so ähnlich an wie ein Kater nach zu viel Alkohol: Man fühlt sich nicht wohl, man hat Kopfschmerzen, man mag nichts essen, es ist einem ein bisschen schwindlig.
Wie schwer verläuft die Höhenkrankheit bei Kindern? Kriemler: Man kennt verschiedene Formen akuter Höhenkrankheit: die akute Bergkrankheit, abgekürzt ABK, sowie das Höhenlungen- oder Höhenhirnödem. Während Lungenoder Hirnödem lebensbedrohliche Situationen sind, verläuft die ABK, international auch abgekürzt AMS für «acute mountain sickness», meist mild. Vor der Pubertät manifestiert sie sich im Vergleich zu Jugendlichen und Erwachsenen eher als Magen-Darm-Symptomatik und weniger als Kopfschmerz oder Schlafstörung. Aus eigenen Untersuchungen auf dem Jungfraujoch in 3450 Meter Höhe wissen wir, dass die ABK bei Kindern zwar seltener als bei Erwachsenen vorkommt, aber dennoch schwere Verläufe möglich sind, besonders, wenn trotz Symptomen noch höher gestiegen wird. So mussten wir bereits zwei Kinder im Alter von 9 und 11 Jahren auf dem Jungfraujoch wegen schwerer ABK mit Dexamethason behandeln.
Wie häufig sind Höhenlungen- oder Höhenhirnödeme bei Kindern? Kriemler: Dazu gibt es keine Daten, sondern nur vereinzelte Fallberichte. In unserer eigenen Untersuchung auf dem Jungfraujoch hatten wir glücklicherweise keinen einzigen Fall, was aufgrund der eher moderaten Höhenexposition auch zu erwarten war. Bekannte Risikofaktoren für Höhenlungenödeme sind bei Kindern kürzlich verlaufene oder akute Atemwegserkrankungen, bestehende Herzfehler und chronische Lungenerkrankungen. Kinder, die als Neugeborene beatmet werden mussten oder im Brutkasten lagen, haben ebenfalls ein erhöhtes Risiko. Es gibt auch genetische Faktoren, denn Kinder von Eltern, die selbst schon einmal ein Höhenlungenödem hatten, tragen vermutlich ein höheres Risiko.
die typischen Symptome nicht schildern können, gilt generell, dass ab 2500 Metern jedes Symptom oder jede Verhaltensauffälligkeit bei kleinen Kindern als Höhenkrankheit zu betrachten ist und in der Konsequenz sofort abgestiegen werden muss. Man sollte also von vornherein Touren wählen, bei denen ein rascher Abstieg jederzeit machbar ist. Bis zum Beweis des Gegenteils ist ein Kind, das sich in einer Höhe über 2500 Meter nicht normal verhält, höhenkrank.
Gibt es auch individuelle Risikofaktoren für die harmlosere akute Höhenkrankheit bei Kindern? Kriemler: Zunächst einmal ist das Risiko für Kinder unter sechs Jahren höher, nicht zuletzt auch deshalb, weil sie nicht symptomspezifisch klagen können. Auch genetische Faktoren spielen wohl eine Rolle, denn wenn die Eltern selbst höhenkrank waren, ist das Risiko für die Kinder ebenfalls erhöht. So zeigte unsere Studie auf dem Jungfraujoch, dass das ABK-Risiko für Kinder, bei denen beide Eltern erkrankten, fünfmal höher war als bei Eltern, die nicht erkrankten.
Ab 2500 Meter gilt jedes Symptom oder jede Verhaltensauffälligkeit bei kleinen Kindern bis zum Beweis des Gegenteils als Höhenkrankheit.
Was wären denn die typischen Symptome einer Höhenkrankheit? Kriemler: Bei älteren Kindern und Erwachsenen sind die typischen Symptome die gleichen, und sie können 4 bis 48 Stunden nach dem Aufstieg ab 2500 Meter einsetzen. Dazu gehö-
Wichtig ist und bleibt für Kinder wie Erwachsene aber vor allem die erreichte Höhe und die Frage, wie rasch man diese erreicht. Ein rascher passiver Aufstieg, zum Beispiel per Seilbahn, ist bei Kindern mit einem höheren ABK-Risiko verbunden als ein langsamer, aktiver Aufstieg.
ARS MEDICI 14/15 I 2015
723
INTERVIEW
Wie sieht es mit der Akklimatisationszeit aus? Ist sie für Kinder anders als für Erwachsene? Kriemler: Nein, die sind genau gleich, aber man sollte bei Kindern einfach noch vorsichtiger sein. Für die Erwachsenen gilt: Ab 2500 Meter nicht höher als 300 bis 500 Meter steigen pro Nacht. Ausschlaggebend ist die Schlafhöhe, nicht die Höhe, in der man sich tagsüber aufhält. Man kann also tagsüber vorübergehend höher aufsteigen. Alle drei Tage, das heisst alle zirka 1000 Höhenmeter, sollte man einen Ruhetag einlegen, dann hat der Körper normalerweise genügend Zeit, um sich zu adaptieren.
Sollten Kinder überhaupt einen eigenen Rucksack tragen, und was sollte in den Rucksack? Kriemler: Ab dem Schulalter sollte ein Kind einen eigenen Rucksack haben, der aber nicht schwerer als maximal 20 Prozent des Körpergewichts sein darf. In diesen Rucksack gehören etwas zu trinken, Handschuhe, Sonnenbrille und eine Mütze. Im Rucksack der Eltern sollten immer ein Paar Reservehandschuhe, eine Reservemütze und eine Ersatzausrüstung mit trockener Kleidung sein. Kinder kühlen sehr rasch aus, besonders wenn sie verschwitzt oder nass geworden sind, und das ist vor allem in den Bergen der Fall, wo tiefe Temperaturen und Wind herrschen. Für Trekkingtouren braucht es eine Notfallapotheke, die mit dem Haus- beziehungsweise Kinderarzt besprochen werden sollte (Kasten). Wichtig ist auch eine detaillierte Gebrauchsanweisung für Laien sowie eine Liste mit dem Alter und dem
Gewicht der Kinder, damit die Medikamente im Notfall auch richtig angewendet werden. Ausserdem braucht es für Trekkingtouren einen Rettungsplan, das heisst, dass man sich zuvor über die lokalen Rettungsmöglichkeiten und die beste Route für einen raschen Abstieg informiert.
Wie sieht die Behandlung der akuten Höhenkrankheit im
Kindesalter aus?
Kriemler: Studien dazu gibt es nicht. Die Behandlung ist die
gleiche wie bei Erwachsenen, das heisst generell: absteigen,
und zwar so rasch wie möglich! In schweren Fällen müssen
die Kinder getragen werden, damit sie sich nicht zusätzlich
anstrengen. Schmerzmittel wie Paracetamol oder Medika-
mente gegen Übelkeit können hilfreich sein, ersetzen aber in
keinem Fall den Abstieg. Falls mit dem Arzt abgesprochen,
können Sauerstoff, Azetazolamid oder Dexamethason bei
ABK eingesetzt werden. Bei einem Höhenlungenödem kom-
men Sauerstoff, Dexamethason, Nifedipin oder Tadalafil in-
frage. Die jeweiligen Dosierungen müssen zuvor auf dem
Notfallplan nach Alter und Gewicht der Kinder notiert wer-
den. Hierzu gibt es einen Konsensus, der 2001 publiziert
wurde (Kasten).
O
Frau Dr. Kriemler, wir danken Ihnen für das Gespräch.
Das Interview führte Renate Bonifer.
Erstpublikation in Pädiatrie 2/2015.
BEKANNTMACHUNG
Neue Website für angehende Allgemeinmediziner und Internisten
Die Weiterbildung zum Facharzt Allgemeine Innere Medizin (AIM) kann man theoretisch in fünf Jahren absolvieren. Trotzdem reichen viele ihr Facharztgesuch später ein. Zum einen liegt dies am zunehmenden Wunsch nach Teilzeitarbeit, zum anderen gibt es viele Hürden und Fragen.
Eine Gruppe von fünf jungen Assistenz-, Ober- und Hausärzten haben
unter Leitung von Sven Streit vom Berner Institut für Hausarztmedizin und ehemaligem Präsident der JHaS (Junge Hausärzte Schweiz), eine dreisprachige Informationsplattform für angehende Fachärzte AIM entwickelt:
www.my-aim.ch
Sie bietet grundlegende Informationen zu Berufsbild und Weiterbildung AIM, Tipps zur Karriereplanung und infor-
miert über die Forschungslandschaft im Bereich AIM. Auch eine Veranstaltungskalender gehört zum Angebot, und eine Jobbörse ist in Planung.
Das Projekt «myAIM» wird von 14 Ärz-
teorganisationen und dem Bundesamt
für Gesundheit unterstützt, um ge-
meinsam etwas gegen den Mangel an
Hausärzten und Spitalinternisten zu
unternehmen.
RBO O
724
ARS MEDICI 14/15 I 2015