Transkript
Symptomfrei mit Harnstein
Nach Steindiagnose immer gleich handeln oder eher abwarten?
FORTBILDUNG
Harnsteine sind häufig. Doch was tun, wenn sie zufällig entdeckt werden und gar keine Beschwerden verursachen? Die therapeutische Palette hat heutzutage einiges zu bieten. Und nicht selten wird dieses Arsenal auch genutzt, selbst wenn es gar nicht oder zumindest nicht sofort erforderlich wäre. Welche Alternativen gibt es, um für jeden Patienten in dieser Situation individuell die beste Lösung zu finden?
Dirk Fahlenkamp
Ein junger Mann (38 Jahre) kommt wegen unklarer Oberbauchbeschwerden mit Diarrhö in eine internistische Praxis. Untersuchungsbefund und Urin sind unauffällig, im Ultraschall wird ein winziges kalkdichtes Substrat im unteren Nierendrittel rechts entdeckt. Bisherige Steinepisoden gab es bei dem jungen Patienten nicht.
MERKSÄTZE
O Verantwortlich für die in Industrieländern steigende Prävalenz von Harnsteinen scheint vor allem der westliche Lebensstil mit Hang zu Überernährung und Bewegungsarmut zu sein.
O Der «Zufallsbefund» Harnstein initiiert nicht selten einen diagnostischen und mitunter auch therapeutischen Aktionismus, der nicht immer nötig ist.
O Entscheidend für die Prophylaxe von Harnsteinbildung sind ausreichende Trinkmenge (> 2 l/Tag), Vermeidung von Übergewicht und regelmässige Bewegung.
O Eine generelle Indikation zur Therapie symptomloser Nierensteine besteht nicht. Im Rahmen einer regelmässigen urologischen Überwachung ist vor allem auf Harnwegsinfektionen, Nierenfunktionsstörungen, Harntransportstörungen, Steinwachstum, Hämaturie und subjektive Symptome des Patienten wie Schmerzen und Koliken zu achten.
Ein typischer Fall?
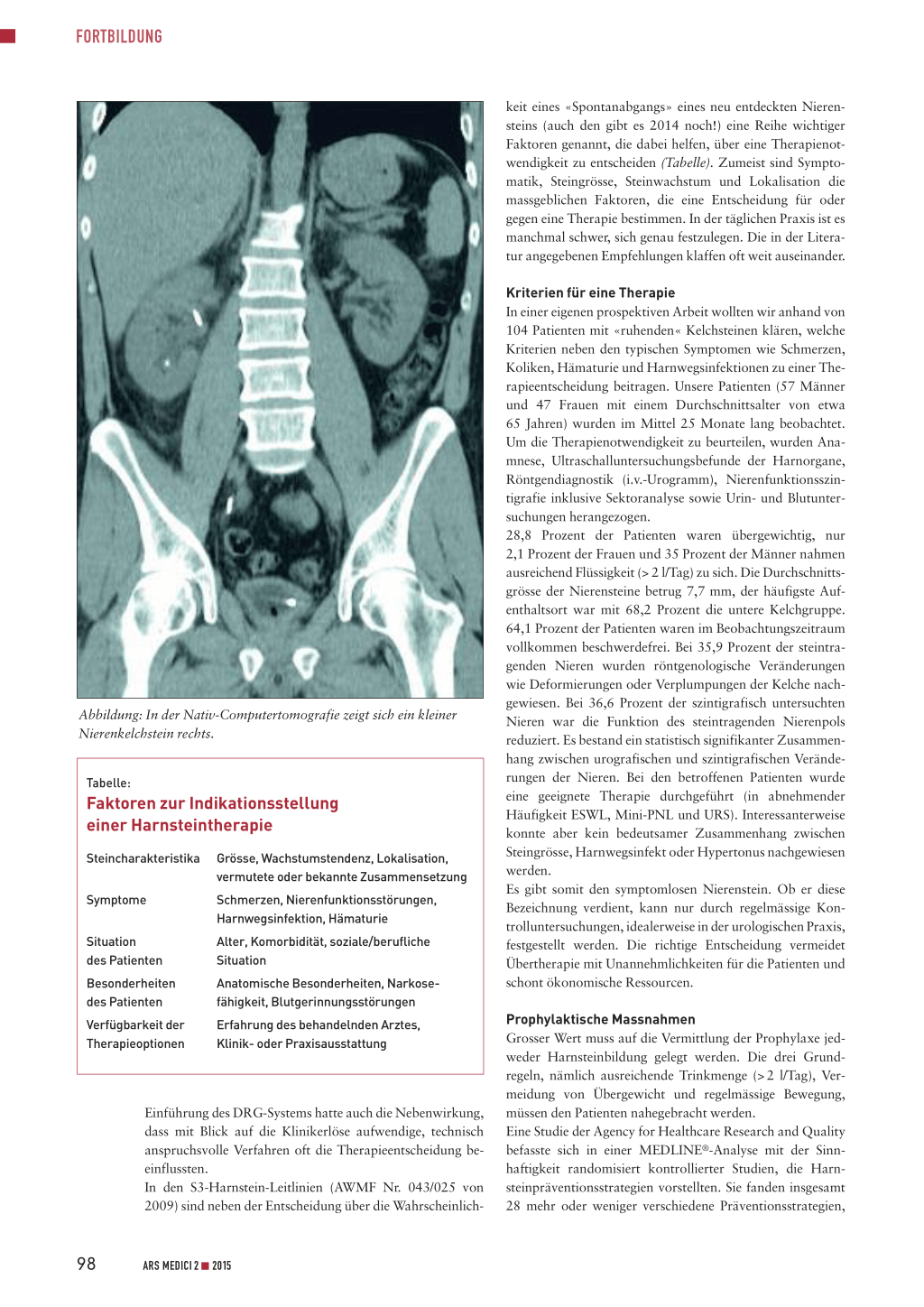
Es erfolgt eine Überweisung zum Urologen, der eine NativComputertomografie veranlasst, die einen kleinen Nierenkelchstein rechts bestätigt (vgl. Abbildung). Es wird eine prophylaktische Harnleiterschiene eingelegt. Weitere therapeutische Schritte werden geplant (ESWL/Ureteroskopie/ Mini-PNL?). Ein typischer Fall – doch so soll es eigentlich nicht laufen. Warum nicht auch anders? Nach Diagnose des kleinen, offensichtlich nicht die Oberbauchbeschwerden auslösenden Kelchsteins wird die urologische ambulante Betreuung organisiert, weitere diagnostische und therapeutische Konsequenzen werden erst dann eingeleitet, wenn sie notwendig sind (vgl. Tabelle). Mit einer Prävalenz von etwa 4 Prozent und einer Inzidenz von 1,47 Prozent (INFAS-Studie 2000) gehört die Harnsteinerkrankung in Deutschland bei zunehmender Häufigkeit zu den Volkskrankheiten, vergleichbar etwa mit Diabetes mellitus oder Herz-Kreislauf-Erkrankungen. Verantwortlich dafür scheint vor allem der westliche Lebensstil zu sein, mehrheitlich gekennzeichnet durch einen Hang zu Überernährung und Bewegungsarmut. Eine aktuelle Prävalenzstudie aus den USA über den Zeitraum von 2007 bis 2010, die 121 110 Patienten einbezog, wies, dem Trend der letzten Umfragen folgend, eine angestiegene Steinprävalenz von 8,8 Prozent (Männer 10,6%/Frauen 7,1%) nach. Bei Übergewichtigen betrug die Prävalenz 11,2 Prozent, bei Normalgewichtigen 6,1 Prozent. Das bedeutet, dass 1 von 11 Menschen an Urolithiasis erkrankt. Fast wie erwartet werden in deutschen Arztpraxen – auch aufgrund der unbegrenzten Verfügbarkeit diagnostischer Ultraschallgeräte – immer mehr Nierensteine diagnostiziert, die bisher keinerlei subjektive Symptomatik verursacht haben. Der «Zufallsbefund» Harnstein ist tägliche Praxis. Steht die Diagnose erst einmal im Raum, initiiert sie nicht selten zunächst einen diagnostischen und mitunter auch einen therapeutischen Aktionismus, der nicht immer nötig ist. Wir Urologen sind in der erfreulichen Lage, mit einem breitgefächerten Instrumentarium, bestehend aus extrakorporaler Stosswellenlithotripsie (ESWL), mini-perkutaner Nephrolitholapaxie (Mini-PNL) oder Ureteroskopie (URS), auch noch den kleinsten Stein aus dem Harntrakt zu eliminieren. Die Invasivität dieser Methoden ist zwar gering, trotzdem kann auch ein noch so kleiner Eingriff unangenehme, manchmal sogar längerfristige Nebenwirkungen zur Folge haben. Davon abgesehen stellt sich die Frage nach der Wirtschaftlichkeit der Therapie eines Nierensteins, der bis zu seiner Entdeckung durch keinerlei Symptomatik aufgefallen ist. Die
ARS MEDICI 2 I 2015
97
FORTBILDUNG
keit eines «Spontanabgangs» eines neu entdeckten Nierensteins (auch den gibt es 2014 noch!) eine Reihe wichtiger Faktoren genannt, die dabei helfen, über eine Therapienotwendigkeit zu entscheiden (Tabelle). Zumeist sind Symptomatik, Steingrösse, Steinwachstum und Lokalisation die massgeblichen Faktoren, die eine Entscheidung für oder gegen eine Therapie bestimmen. In der täglichen Praxis ist es manchmal schwer, sich genau festzulegen. Die in der Literatur angegebenen Empfehlungen klaffen oft weit auseinander.
Abbildung: In der Nativ-Computertomografie zeigt sich ein kleiner Nierenkelchstein rechts.
Tabelle:
Faktoren zur Indikationsstellung einer Harnsteintherapie
Steincharakteristika Grösse, Wachstumstendenz, Lokalisation, vermutete oder bekannte Zusammensetzung
Symptome
Schmerzen, Nierenfunktionsstörungen, Harnwegsinfektion, Hämaturie
Situation des Patienten
Alter, Komorbidität, soziale/berufliche Situation
Besonderheiten des Patienten
Anatomische Besonderheiten, Narkosefähigkeit, Blutgerinnungsstörungen
Verfügbarkeit der Therapieoptionen
Erfahrung des behandelnden Arztes, Klinik- oder Praxisausstattung
Einführung des DRG-Systems hatte auch die Nebenwirkung, dass mit Blick auf die Klinikerlöse aufwendige, technisch anspruchsvolle Verfahren oft die Therapieentscheidung beeinflussten. In den S3-Harnstein-Leitlinien (AWMF Nr. 043/025 von 2009) sind neben der Entscheidung über die Wahrscheinlich-
Kriterien für eine Therapie
In einer eigenen prospektiven Arbeit wollten wir anhand von 104 Patienten mit «ruhenden« Kelchsteinen klären, welche Kriterien neben den typischen Symptomen wie Schmerzen, Koliken, Hämaturie und Harnwegsinfektionen zu einer Therapieentscheidung beitragen. Unsere Patienten (57 Männer und 47 Frauen mit einem Durchschnittsalter von etwa 65 Jahren) wurden im Mittel 25 Monate lang beobachtet. Um die Therapienotwendigkeit zu beurteilen, wurden Anamnese, Ultraschalluntersuchungsbefunde der Harnorgane, Röntgendiagnostik (i.v.-Urogramm), Nierenfunktionsszintigrafie inklusive Sektoranalyse sowie Urin- und Blutuntersuchungen herangezogen. 28,8 Prozent der Patienten waren übergewichtig, nur 2,1 Prozent der Frauen und 35 Prozent der Männer nahmen ausreichend Flüssigkeit (> 2 l/Tag) zu sich. Die Durchschnittsgrösse der Nierensteine betrug 7,7 mm, der häufigste Aufenthaltsort war mit 68,2 Prozent die untere Kelchgruppe. 64,1 Prozent der Patienten waren im Beobachtungszeitraum vollkommen beschwerdefrei. Bei 35,9 Prozent der steintragenden Nieren wurden röntgenologische Veränderungen wie Deformierungen oder Verplumpungen der Kelche nachgewiesen. Bei 36,6 Prozent der szintigrafisch untersuchten Nieren war die Funktion des steintragenden Nierenpols reduziert. Es bestand ein statistisch signifikanter Zusammenhang zwischen urografischen und szintigrafischen Veränderungen der Nieren. Bei den betroffenen Patienten wurde eine geeignete Therapie durchgeführt (in abnehmender Häufigkeit ESWL, Mini-PNL und URS). Interessanterweise konnte aber kein bedeutsamer Zusammenhang zwischen Steingrösse, Harnwegsinfekt oder Hypertonus nachgewiesen werden. Es gibt somit den symptomlosen Nierenstein. Ob er diese Bezeichnung verdient, kann nur durch regelmässige Kontrolluntersuchungen, idealerweise in der urologischen Praxis, festgestellt werden. Die richtige Entscheidung vermeidet Übertherapie mit Unannehmlichkeiten für die Patienten und schont ökonomische Ressourcen.
Prophylaktische Massnahmen
Grosser Wert muss auf die Vermittlung der Prophylaxe jedweder Harnsteinbildung gelegt werden. Die drei Grundregeln, nämlich ausreichende Trinkmenge (> 2 l/Tag), Vermeidung von Übergewicht und regelmässige Bewegung, müssen den Patienten nahegebracht werden. Eine Studie der Agency for Healthcare Research and Quality befasste sich in einer MEDLINE®-Analyse mit der Sinnhaftigkeit randomisiert kontrollierter Studien, die Harnsteinpräventionsstrategien vorstellten. Sie fanden insgesamt 28 mehr oder weniger verschiedene Präventionsstrategien,
98 ARS MEDICI 2 I 2015
FORTBILDUNG
davon 8 mit Diätempfehlungen und 20 mit medikamentösem Einsatz. Was bewährte sich von den verschiedenen Empfehlungen als praxistauglich? Patienten mit Kalziumoxalatsteinen, den in unserer Region am häufigsten vorkommenden Konkrementen, konnten mit Steigerung der Trinkmenge das Steinrisiko senken. Eine Reduktion der Zufuhr von tierischem Eiweiss und Erhöhung der pflanzlichen Kost allein senkten nicht das Harnsteinrisiko. Männer mit hohem Softdrinkverbrauch konnten allein durch Reduktion dieser zuckerhaltigen Getränke ihr Rezidivrisiko senken. Niedrige Zufuhr von tierischem Eiweiss, hoher Früchte- und Gemüseanteil und Reduktion purinhaltiger Nahrung liessen das Risiko gegenüber einer Kontrollgruppe sogar steigen. Eine individuelle Diätempfehlung, die auf der Basis einer erweiterten Serum- und Urinanalyse verordnet wurde, war gegenüber einer empirisch empfohlenen Diät im Vorteil. Die nachgewiesen einfachste Art der Steinprophylaxe ist eine regelmässige und ausreichende Flüssigkeitszufuhr. Dass dies in der täglichen Praxis auf Hindernisse stösst, wissen wir. Zumeist muss dafür die Erklärung «mangelnde PatientenCompliance» herhalten. Es gibt also keine generelle Indikation zur Therapie symptomloser Nierensteine. Im Rahmen einer kompetenten regelmässigen urologischen Überwachung muss vor allem auf Harnwegsinfektionen, Nierenfunktionsstörungen, Harntransportstörungen, Steinwachstum, Hämaturie und subjektive Symptome des Patienten wie Schmerzen und Koliken geachtet werden. Betroffene Patienten müssen gegebenenfalls einer geeigneten Therapie zugeführt werden.
Der jung-dynamische Chefarzt – vielleicht noch mit einer
überoptimistischen Zielvorgabe der Geschäftsführung des
Krankenhauses im Nacken – sollte also nicht primär seine
Vorliebe für endoskopische Aktivitäten oder gar die Erlössi-
tuation der urologischen Abteilung zum Massstab seiner
Therapieentscheidung machen.
O
Prof. Dr. med. Dirk Fahlenkamp Klinik für Urologie der Zeisigwaldkliniken Bethanien D-09130 Chemnitz
Interessenkonflikte: keine deklariert
Literatur beim Verfasser.
Diese Arbeit erschien zuerst in «Der Allgemeinarzt» 7/2014. Die Übernahme erfolgt mit freundlicher Genehmigung von Verlag und Autor.
ARS MEDICI 2 I 2015
99